Зачем полный мочевой пузырь на узи при беременности
Когда женщина вынашивает малыша, в организме происходит масса изменений: обостряются хронические заболевания, воспалительные процессы. Цистит – не исключение. Но боль в мочевом пузыре – не обязательно показатель болезни. Дискомфорт возникает вследствие увеличения матки, которая сдавливает мочевой пузырь. Иногда болевой синдром в мочевом пузыре свидетельствует о почечной патологии. Беременным при возникновении симптомов воспаления назначают УЗИ почек и мочевого пузыря.
Каждая диагностическая процедура должна быть мотивирована. Метод УЗИ диагностики является наиболее безопасным и доступным способом исследования внутренних органов. В ходе процедуры УЗИ визуально оценивается состояние органов мочеполовой системы.
Многие врачи уверены, что УЗИ почек и мочевого пузыря необходимо назначать всем будущим мамам. Данный скрининг позволит выявить изменения в мочевыделительной сфере в стадии зарождения. Кроме этого, при помощи УЗИ можно обследовать мочевой пузырь и почки плода.
Плод в утробе матери постепенно растет, притесняя органы. Если у беременной в прошлом диагностировались болезни почек или мочевого пузыря, то заболевания непременно дадут о себе знать. Патологии почек вызывают опасные осложнения, которые негативно отражаются на здоровье ребенка и мамы. Поэтому УЗИ мочевого пузыря, почек желательно выполнять систематически, по медицинским показаниям.
Многих беременных интересует вопрос: насколько вредно УЗИ почек и мочевого пузыря. При диагностике используется стандартная частота ультразвука, которая безвредна. Однако, прежде чем сделать УЗИ мочевого, почек, необходимо письменное направление гинеколога, который наблюдает беременность. Именно врач определяет необходимость проведения УЗИ мочевого пузыря и почек.
Цистит и беременность
Воспаление мочевыводящих путей при беременности – нередкий случай, вызывающий у женщин тревогу и опасения о здоровье малыша. Согласно данным медицинской статистики, 15% беременных болеют циститом. Чаще всего в группу риска попадают пациентки, ранее переболевшие заболеванием или с диагнозом «хронический цистит» в анамнезе. Хроническая форма данной патологии обостряется при снижении иммунной защиты, изменении микрофлоры влагалища, гормонального дисбаланса.
Цистит инфекционного характера развивается вследствие внедрения патогенной флоры (кишечная палочка, стафилококк, хламидии, стрептококк). Часто воспаление мочевого пузыря при вынашивании ребенка возникает из-за пограничного расположения мочевого пузыря к матке. При появлении режущих болей в животе, болей при мочеиспускании необходимо принимать срочные меры: обратиться к специалисту, который назначит УЗИ почек и мочевого пузыря, расшифрует результаты диагностики и предоставит рекомендации по лечению.
Признаки воспаления мочевыводящих путей:
- Многократные позывы к мочеиспусканию
- Небольшой объем мочи
- Боль во время выделения мочи
- Капли крови в моче
- Тяжесть в тазу
- Увеличение температуры тела
Для женщин в «интересном» положении цистит является нелегким испытанием. Волнение о здоровье малыша угнетает. Опасен ли цистит для женщины, которая готовится стать мамой? Несомненно. Игнорирование болезни приводит к инфицированию почек. Кроме того, если не принимать никаких терапевтических мер для лечения цистита, то ребенок может родиться раньше срока, с недостатком веса.
Для опытного врача несложно диагностировать цистит. Достаточно жалоб беременной, чтобы определить, является воспаление острым или преобладает хронический процесс. Для подтверждения диагноза назначается анализ мочи:
- Общий
- По Нечипоренко
- Бактериологический посев для исключения инфекции
- ПЦР
Кроме анализа мочи, врач направляет на УЗИ мочевого, почек. Показатели ультразвуковой диагностики позволяют оценить очаг воспалительного процесса, исключить опухолевые недуги.
Воспаление почек
Грозным осложнением цистита является поражение почек. Воспаление органов мочевыделительной системы при беременности называется гестационнный пиелонефрит.Гестоз развивается ближе к родам, на последних неделях беременности. Классическими симптомами гестоза является повышение артериального давления, нарушение функций почек, отёки. Предрасполагающими факторами гестоза выступают различные патологии сердца, эндокринные заболевания, хронические болезни почек, иммунологические реакции.
Гестоз отрицательно влияет на здоровье будущей мамы и ребенка. Острая форма состояния при ранней отслойке плаценты может спровоцировать гибель плода.При гестозе увеличивается риск появления почечной недостаточности. Чтобы окончательно определить диагноз, назначают УЗИ почек и мочевого пузыря. Спровоцировать воспаление почек у беременных могут факторы:
- Активные гормональные перестройки
- Нарушение функций мочевыводящей системы, обусловленное притеснением внутренних органов
- Хронические заболевания беременной: сахарный диабет, хронический пиелонефрит, цистит (диагностика – УЗИ мочевого пузыря, УЗИ почек, исследования мочи)
УЗИ почек и мочевого пузыря не входит в перечень обязательных тестов. Если беременная женщина жалуется на дискомфорт в пояснице, результаты анализов указывают на неблагополучие в организме, то обязательно проводят УЗИ мочевого пузыря и почек.
Когда назначают УЗИ почек и мочевого пузыря:
- Белок в моче (в норме он отсутствует)
- Повышенная численность лейкоцитов, эритроцитов
- Моча имеет розовый или красный оттенок
- Эндокринные патологии в анамнезе
- Отечность
- Гипертоническая болезнь
- Травма позвоночника
В выписке, которая выдается беременной после УЗИ диагностики, указываются данные о размерах почек, расположении органов, состоянии почечной капсулы и фиброзной паренхимы. Считать окончательным диагноз врача, который проводит ультразвуковое исследование, нельзя. Главный вердикт выносит лечащий врач, который основывается не только на заключении УЗИ, но и на показателях дополнительных тестов.
Заболевания мочевыводящих путей считаются опасными для беременной женщины и малыша. Информация о вреде УЗИ плоду – это необоснованный факт. Но даже если теория негативного влияния на здоровье малыша и имеет место, то известно, что УЗИ мочевого, почек – меньшая угроза, чем несвоевременная диагностика болезней мочеполовой системы. Поэтому, если есть потребность в проведении данной манипуляции, не стоит отказываться. А качественно и без последствий провести процедуру помогут лучшие врачи клиники «Центр ЭКО» Волгоград.
Источник
Важность обследований при беременности понимают все. Женщины часто задают вопрос – можно ли беременным делать ультразвуковое исследование мочевого пузыря. Вопрос о таком исследовании поднимается довольно часто, поскольку женщина, вынашивающая плод, нередко ощущает боли при мочеиспускании. А УЗИ является основным методом диагностики заболеваний этого органа, позволяющим поставить правильный диагноз и назначить безопасное лечение.
Безопасность УЗИ мочевого пузыря во время беременности
Волнения будущих родителей по поводу этой процедуры абсолютно беспочвенны – ультразвуковое обследование не имеет ничего общего с рентгеном и при нем не происходит облучения радиацией. Сканирование органа проводится за счет звука высокой частоты колебания, не улавливаемой человеческим слухом. Проникая через ткани во внутренние органы и отражаясь от них, ультразвук возвращается на датчик аппарата, в котором преобразуется в электричество. Специальная программа позволяет считать информацию и перевести изображение на экран.
Уже не одно десятилетие успешно применяется УЗИ мочевого пузыря при беременности и является безопасным как для женщины, так и для вынашиваемого ребенка. Более того – именно с его помощью можно максимально достоверно установить причину болезненных ощущений во время мочеиспускания.
Как подготовиться к УЗИ мочевого пузыря
Для максимальной четкости картинки на экране и постановки верного диагноза, к этому обследованию необходима следующая подготовка:
-За несколько дней до процедуры прекратить употребление газообразующих продуктов: капусты, бобовых, молочных продуктов, свежих фруктов и овощей. Газы в брюшной полости, где и находится мочевой пузырь, мешают установлению точной картины. Можно принимать активированный уголь и укропный настой.
-Часто беременным приходится ставить клизму перед тем, как сделать УЗИ, чтобы не использовать препараты против метеоризма, большинство которых противопоказаны. Желудок также должен быть пустым.
-Мочевой пузырь во время обследования, напротив, должен быть наполнен. Перед процедурой следует выпить не менее полулитра негазированной жидкости. Это может быть вода, компот или чай. Если желание помочиться превозмогло до начала обследования, то, опорожнив пузырь, снова выпейте пару стаканов воды.
-В последнем триместре беременности предварительного питья жидкости не требуется.
Жидкость можно и не пить, а выждать, пока орган заполнится естественным путем, то есть не мочиться в течение четырех часов. Если предстоит утренняя процедура, то не мочиться с утра, или хотя бы позже трех часов утра.
Почему беременным назначают УЗИ мочевого пузыря
Во время беременности обостряются имеющиеся хронические заболевания. Боли в мочевом пузыре могут свидетельствовать как о цистите, так и о заболевании почек. Причиной их может являться и давление матки на мочевой пузырь.
Ультразвуковое обследование позволяет на ранних этапах выявить малейшие изменения в мочевыводящей системе, поэтому беременным целесообразно проходить УЗИ. С помощью этого обследования можно проверить и состояние мочевого пузыря у плода.
Определенных сроков для прохождения УЗИ беременным нет – назначение дается при изменении в анализах или наличии клинической картины заболеваний, когда возникает подозрение на воспалительный процесс в органах мочевыводящей системы.
Пройти ультразвуковое сканирование следует в случаях, когда имеются жалобы на:
-учащенные позывы к мочеиспусканию;
-боли в надлобковой области;
-кровянистые выделения в моче.
Запись на прием Стоимость услуг
Источник
УЗИ для определения беременности на ранних сроках
Первопроходцем в области гинекологической ультразвуковой диагностики стал австрийский врач A. Kratochwil. В начале 60-х годов A. Kratochwil представил свое исследование сердцебиения плода на 6-й неделе гестации с помощью трансвагинального датчика. За последние десятилетия ультразвук в медицине претерпел удивительные изменения и произвел настоящую революцию в акушерской диагностике и наблюдении за беременностью.
Зачем делать УЗИ на ранних сроках
В течение первого триместра беременности происходит уникальная и драматическая последовательность событий, определяющая наиболее критический и чувствительный период развития: замечательное превращение отдельной клетки во вполне узнаваемого человека. Из-за сложной последовательности событий, сопровождающих развитие эмбриона в первом триместре, нередко возникают осложнения. Приблизительно 15% клинически выявленных беременностей самопроизвольно прерываются. Коэффициент потери оценивается в два-три раза выше на очень ранних сроках, при так называемых биохимических беременностях.
В настоящее время УЗИ является основным доступным методом для дифференциации нормальной и ненормальной ранней беременности. С помощью УЗИ до 11 недель можно выявить такие осложнения, как:
пузырный занос,
анэмбриония,
неразвивающаяся беременность,
неполные и полные самопроизвольные выкидыши,
ретрохориальные гематомы,
внематочная беременность.
Можно ли по УЗИ узнать когда наступила беременность
Распространенным применением ультразвука на ранних сроках беременности является расчет гестационного возраста (акушерского срока беременности). Для этой цели ультразвук считается очень точным методом. Нередко у женщины бывает нерегулярный менструальный цикл, поздние или ранние овуляции, или она вообще не помнит первый день последней менструации. В этих случаях на помощь приходит УЗИ. При нормальной беременности результаты УЗИ могут дать оценку гестационного возраста с точностью до 5-7 дней и ответить на один из волнующих многих беременных вопросов – определение предполагаемой даты зачатия.
Когда у женщины наблюдаются симптомы выкидыша, врач может назначить одно или несколько УЗИ для определения жизнеспособности эмбриона. Мажущие кровянистые выделения нередко сопровождают внематочную беременность и УЗИ является единственным неинвазивным методом диагностики этого осложнения до развития клиники разрыва маточной трубы.
Какое УЗИ лучше для определения беременности и как делают УЗИ на ранних сроках
Исследование может быть проведено трансвагинально (влагалищным датчиком) или трансабдоминально (через живот). В первом триместре врачи обычно используют трансвагинальное, а не абдоминальное ультразвуковое исследование для получения информации о беременности. Трансвагинальное УЗИ обеспечивает наиболее точную информацию на ранних сроках беременности в связи с тем, что к этому времени плодное яйцо и полюс плода ещё чрезвычайно малы, а вагинальный датчик позволяет максимально приблизиться к развивающейся беременности. При трансвагинальном ультразвуковом исследовании врач вводит специальный тонкий датчик во влагалище, чтобы провести серию измерений, включая размер плодного яйца, размер желточного мешка, копчико-теменной размер (КТР) и наличие сердцебиения.
При трансабдоминальном УЗИ женщине будет предложено прийти на сканирование с полным мочевым пузырем, потому что это позиционирует матку таким образом, чтобы облегчить получение измерений. Затем врач наносит гель на нижнюю часть живота и использует датчик для измерения под разными углами.
Когда можно делать и ожидаемые результаты УЗИ на ранних сроках беременности
Акушерский срок беременности | Что покажет УЗИ |
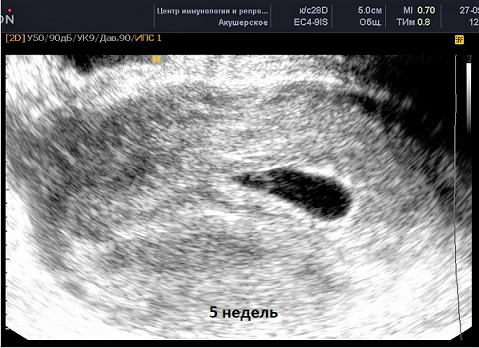
4 недели | Возможно, утолщенный эндометрий, наличие жёлтого тела в яичнике. Ультразвук может не выявить признаков беременности. |
4 – 5 недель | Плодное яйцо уже определяется, но может быть не видно эмбриокомплекс. |
5 – 6 недель | В плодном яйце отчётливо виден желточный мешок, уже можно различить эмбрион в виде утолщения на краю желточного мешка. |
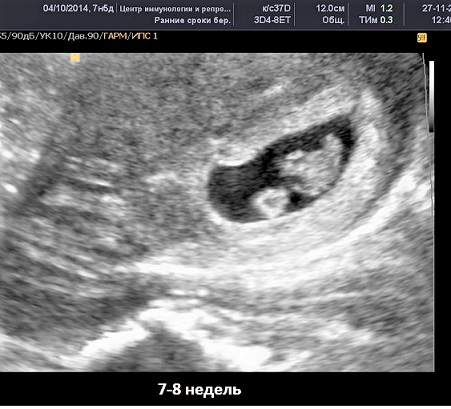
6 – 7 недель | При развивающейся беременности на этом сроке определяется сердцебиение эмбриона. |
Эти данные в большинстве случаев обнаруживаются трансвагинальным ультразвуком. Как правило, трансабдоминальное УЗИ менее чувствительно на таких ранних сроках беременности.

Таким образом, для исключения внематочной беременности, Вам могут рекомендовать сделать первое УЗИ уже на сроке 5 недель (примерно неделя задержки месячных). В это время плодное яйцо уже визуализируется в полости матки, и в то же время оно ещё не достаточно большое для того, чтобы вызвать разрыв маточной трубы в случае трубной беременности.
Если первое УЗИ на раннем сроке делается с целью убедиться, что беременность развивается, то лучше дождаться как минимум 6-7 акушерских недель беременности. УЗИ на раннем сроке так же поможет ответить на такой важный вопрос, как является ли данная беременность одноплодной или многоплодной, а так же отличить монохориальную беременность от дихориальной.
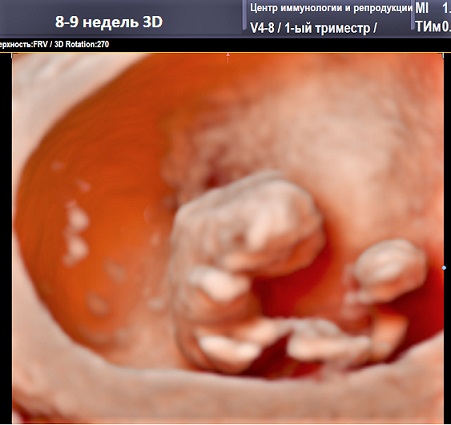
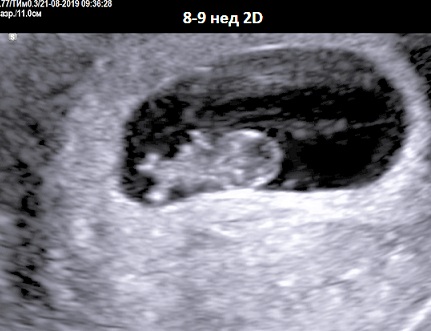
Ещё одним важным моментом, когда у нас в ЦИР рекомендуется проведение первого или повторного УЗИ в первом триместре беременности является акушерский срок 8-9 недель. Дело в том, что большинство остановок развития беременности приходится на период до этого срока. Нормально развивающуюся беременность в 8-9 недель хорошо видно и трансабдоминальным датчиком. На этом сроке эмбрион начинает совершать первые движения и уже может помахать ручкой или ножкой. Если на этом этапе всё нормально, то следующее УЗИ рекомендуется уже в 12-13 недель с целью проведения скрининга первого триместра беременности.
Почему результаты однократного УЗИ на ранних сроках могут быть недостаточными для точного диагноза и всегда ли покажет УЗИ беременность на раннем сроке
Результаты УЗИ сравниваются с тем, что ожидается увидеть на данном гестационном сроке беременности. Гестационный возраст рассчитывается по количеству недель с момента последней менструации, однако этот метод обычно предполагает 28-дневный цикл с овуляцией, происходящей на 14-й день. Многие женщины имеют более короткие или более длинные циклы и овуляция происходит позже или раньше. В результате, Ваш малыш может оказаться младше или старше ожидаемого срока и это может повлиять на то, что будет выявлено при ультразвуковом исследовании. Например, если у женщины 35-дневный менструальный цикл, она, скорее всего, овулирует примерно на 21-й день своего менструального цикла (овуляция обычно происходит за две недели до начала менструации). Если такая женщина забеременела и сделала УЗИ через шесть недель после даты ее последней менструации, то УЗИ покажет картину, характерную для 5 акушерских недель. Несмотря на то, что это нормально развивающаяся беременность, плодное яйцо будет маленьким для 6 акушерских недель, возможно, что даже эмбриона и желточного мешка не будет видно. Женщина и врач УЗИ чаще не знают, когда именно была овуляция, и полученные данные могут вызвать излишнюю обеспокоенность по поводу неразвивающейся беременности. Ещё сложнее бывает разобраться, когда овуляция произошла на две недели позже. Плодное яйцо может не визуализироваться в полости матки и возникает необходимость проводить дифференциальный диагноз с внематочной или биохимической беременностью.
Так же нередко женщина не помнит точно, когда у неё последний раз начались месячные и называет дату «наугад». Указав неправильный день, даже при типичном 28-дневном цикле, во время УЗИ можно увидеть совсем не то, что ожидалось.
Помните, что любая неопределенность в отношении точной даты овуляции может повлиять на то, что ультразвук покажет при исследовании до 11 недель беременности.
В связи с этим, иногда врач не может точно определить результат, основываясь только на одном раннем ультразвуковом исследовании беременности и рекомендует контроль УЗИ через 7-10 дней. Ожидание повторного ультразвука может быть эмоционально очень сложным, но оно бывает необходимо для того, чтобы избежать ошибочного диагноза, особенно если нет другой информации, помогающей врачу интерпретировать результаты ультразвука. Таким помощником в большинстве случаев выступает анализ крови на ХГЧ, но и его данные нужно интерпретировать в динамике.
В руководстве Американской Ассоциации Беременности (The American Pregnancy Association) указано, что если средний внутренний диаметр плодного яйца больше 16-18 мм и не содержит эмбриокомплекса, или если КТР эмбриона больше 5 мм и у него нет сердцебиения, то такую беременность следует расценивать, как неразвивающюся. В нашей стране приняты более осторожные рекомендации: СВД плодного яйца должен быть более 25 мм и КТР эмбриона более 7 мм.
Как результаты анализа крови на ХГЧ или другая информация могут помочь интерпретации ультразвуковой картины
В тех случаях, когда есть какие-либо вопросы относительно того, развивается ли данная беременность на основании ультразвукового сканирования, обычно врач назначит повторное УЗИ через несколько дней. Однако, наличие другой диагностической информации может помочь врачу интерпретировать результаты УЗИ, даже если есть только одно ультразвуковое исследование. Например, женщина сделала тест на беременность или сдала кровь на ХГЧ в день задержки месячных и он был отрицательным, а ещё через две недели задержки УЗИ показало 4-5 недель беременности. Значит, с большой вероятностью, беременность наступила не на 14-й день менструального цикла, а на 7-10 дней позже. И наоборот, если в день задержки месячных тест уже был положительным, а спустя две недели мы видим картину, характерную для 5 недель беременности, велика вероятность неразвивающейся беременности.
Очень важны данные анализа крови на ХГЧ в тех случаях, когда в полости матки не видно плодное яйцо. При уровне ХГЧ более 1000 мМЕ/мл плодное яйцо должно определяться в полости матки. Если это не так, то такая ситуация требует исключения внематочной беременности. Напротив, при низких цифрах ХГЧ, несмотря на то, что беременность есть, мы не рассчитываем увидеть её признаки с помощью УЗИ.
При нормально развивающейся беременности уровень ХГЧ увеличивается согласно определённым законам:
Нормальное время удвоения ХГЧ
Уровень ХГЧ Время удвоения
1200 мМЕ/мл 48-72 часа
1200 – 6000 мМЕ/мл 72-96 часов
Больше 6000 мМЕ/мл Более 96 часов
Поскольку уровень ХГЧ имеет большую вариабельность, его не используют для определения точного срока беременности.
Информация в этом пошаговом руководстве относится к ультразвуковым исследованиям, проводимым на ранних сроках беременности, особенно в начале первого триместра, в течение первых семи недель беременности. По мере прогрессирования беременности ультразвук становится все более точным и информативным методом оценки состояния и внутриутробного развития Вашего ребёнка.
Источник
