Ушивание мочевого пузыря при разрыве
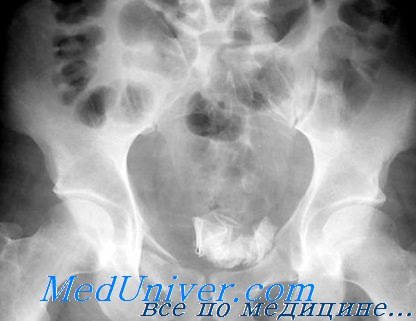
Операции при травме мочевого пузыря. Техника
Оперативное лечение проводят при многих ятрогенных повреждениях мочевого пузыря, при почти всех закрытых внутрибрюшинных повреждениях и в выборочных случаях закрытой внебрюшинной травмы. Таким же образом, как правило, лечат проникающие ранения.
Доступ к внутрибрюшинным разрывам осуществляют через разрез по средней линии живота. Как говорилось выше, большие разрывы почти всегда локализуются в области купола мочевого пузыря. Путем пальпации и осмотра внутренней поверхности через образовавшуюся в результате травмы рану проводят обследование на предмет исключения других возможных повреждений мочевого пузыря и подтверждения свободного выделения мочи из устьев мочеточников. Для исчерпывающей оценки можно расширить рану за счет передней срединной цистотомии, но необходимости в этом обычно не возникает.
Для деваскуляризированных обрывков m. detrusor или слизистой оболочки может потребоваться минимальная хирургическая обработка краев раны, после чего раневое отверстие закрывают двухрядным швом, используя прочные рассасывающиеся нити. В мочевой пузырь устанавливают катетер подходящего диаметра для свободного оттока первично кровянистого содержимого, которое уже в первые дни становится прозрачным. Длительность катетеризации определяется периодом, необходимым для очищения мочи от примеси крови и восстановления способности пациента к передвижению и самостоятельному мочеиспусканию, и обычно составляет 5-10 дней.
Целесообразно после любого хирургического вмешательства перед удалением катетера выполнить цистографию, а в случаях консервативного лечения это исследование проводится в обязательном порядке. Риск экстравазации при хорошо ушитой ране крайне низкий, поэтому некоторые практикующие врачи удаляют катетер без предварительного контрастирующего обследования, что не сопровождается какими-либо последствиями. Катетеризация через надлобковую цистостому, как правило, не показана после ушивания внутрибрюшинных разрывов.
Исключение составляют случаи с необходимостью длительного дренирования мочевого пузыря, что бывает при черепно-мозговой травме, травме таза или нижних конечностей, а также других отягощающих обстоятельствах, не позволяющих рассчитывать на быстрый перевод на амбулаторное долечивание.
В отдельных случаях, при необходимости оперативного восстановления внебрюшных разрывов имеется ряд особенностей по сравнению с лечением при внутрибрюшинных разрывах. Проводя вмешательство на травмированном мочевом пузыре во время лапаротомии, предпринятой по поводу перелома таза, следует принять меры, позволяющие избежать вторжения в позадилонную гематому. Это предупреждает потенциально опасное кровотечение из предпузырного пространства, необходимость в тампонировании которого возникает достаточно часто.

Если операция на мочевом пузыре в конкретной ситуации необходима, доступ в полость мочевого пузыря должен быть получен через передний цистотомический разрез, выполненный краниально от тазовой гематомы. Разрыв, который обычно локализуется на передненижней или переднебоковой стенке мочевого пузыря, может быть ушит трансвезикально через расширенную с помощью крючков Deaver или гибких ретракторов рану, при этом однорядный шов через всю толщу стенки мочевого пузыря часто становится единственно возможным. Если операция по поводу внебрюшинного разрыва происходит в условиях перелома таза, целесообразно взаимодействовать с хирургами-ортопедами для того, чтобы обеспечить согласованность лечебных манипуляций.
Проникающие ранения мочевого пузыря почти всегда являются показанием к оперативному лечению, хотя отдельные пациенты, о чем уже говорилось, могут быть кандидатами на проведение консервативного лечения. При проведении лапаротомии пациенту с макроскопической гематурией вначале обследуют покрытый брюшиной отдел мочевого пузыря. Затем вскрывают предпузырное пространство и выполняют переднюю срединную цистотомию. Облегчает манипуляцию частичное заполнение мочевого пузыря ирригационным раствором. При лапаротомии, в ходе которой предполагается вмешательство на мочевом пузыре, включение в операционное поле области гениталий облегчает выполнение любой необходимой манипуляции без угрозы контаминации брюшной полости.
После цистотомии осматривают внутреннюю поверхность мочевого пузыря, в том числе его шейку и устья мочеточника, оценивая выделение из них мочи. Если моча не вытекает или окрашена кровью, то это является показанием для дальнейшего обследования с целью поиска повреждений мочеточников или вышерасположенных отделов мочевых путей. Дефекты, возникшие в результате проникающих ранений, ушивают двумя рядами рассасывающихся швов, что обсуждалось выше.
У некоторых пациентов ятрогенные или проникающие повреждения тела мочевого пузыря могут закончиться потерей большой порции т. detrusor. В таких случаях по-прежнему рекомендуется сшивание краев раны над дренажной трубкой, так как мочевой пузырь способен со временем растягиваться до приемлемого объема. Если по прошествии достаточного для излечения времени сохраняется малая емкость мочевого пузыря, то в выборочных случаях возможно проведение аугментационной цистопластики.
Наравне с травмой почек и мочеточников, лечение повреждений мочевого пузыря у нестабильных пациентов подчиняется концепции «damage control». Сюда входит наружное стентирование мочеточников с тампонированием таза и отсроченное хирургическое лечение сложных разрывов.
Определенные сопутствующие повреждения оказывают влияние на лечение травмы мочевого пузыря. Примером является контактирующая травма влагалища или прямой кишки, когда требуется координированная работа клинических служб, ответственных за оказание помощи при подобных сочетаниях повреждений. При подозрении на такую травму целесообразно укладывать пациента на операционном столе в модифицированном для дорсальной литотомии положении, тем самым обеспечивая возможность одновременного доступа к промежности и брюшной полости.
При значительной утрате ткани и наложении повреждений, во время вмешательства необходимо изолировать мочевой пузырь от прямой кишки или влагалища путем интерпозиции лоскута из пригодного для этой цели биологического материала. В условиях травмы не всегда удается осуществить взаимоизоляцию тазовых органов, поэтому при отсутствии прямого контакта поврежденных поверхностей и при минимальной потере тканей в большинстве случаев вполне достаточно просто закрыть дефект трансвезикально. В этом контексте рекомендуют катетеризацию на более продолжительный срок, периоперационное назначение антибиотиков и рентгенографию перед удалением катетера. Экстренная ортопедия относит открытые переломы таза к наиболее тяжелым повреждениям, а возможная сопутствующая травма нижних отделов мочевых путей еще больше осложняет ситуацию.
Оказание помощи подобным больным требует согласованной работы уролога, ортопеда, хирурга-травматолога и интервенционного радиолога. Обычно такие повреждения приводят к стойкой утрате дееспособности.
Отрывные повреждения шейки мочевого пузыря, более характерные для педиатрической практики, требуют хирургического вмешательства. Оперативное лечение таких тяжелых повреждений лучше отложить на период от 24 до 72 часов с момента травмы для того, чтобы соблюсти принципы стратегии «damage control» и снизить риск обильного кровотечения из зоны сопутствующего перелома таза.
– Вернуться в раздел “травматология”
Оглавление темы “Повреждения мочеполовых органов”:
- Травмы мочевого пузыря. Частота, клиника
- Травмы мочеиспускательного канала, наружных половых органов. Диагностика
- Консервативное лечение травм почек. Принципы
- Консервативное лечение травм мочеточников. Принципы
- Консервативное лечение травм мочевого пузыря. Принципы
- Консервативное лечение травм мочеиспускательного канала – уретры. Принципы
- Консервативное лечение травм наружных половых органов. Принципы
- Операции при травме почки. Техника
- Операции при травме мочеточника. Техника
- Операции при травме мочевого пузыря. Техника
Источник
Повреждения мочевого пузыря. Операции при повреждении мочевого пузыря.
Повреждения мочевого пузыря могут иметь место во время выполнения расширенных экстирпаций матки с придатками по поводу рака шейки матки; они могут быть внутрибрюшин-ными (чаще при брюшностеночных операциях) и внебрюшинными (при влагалищных операциях). Причиной травмы мочевого пузыря при гинекологических операциях могут служить различные нарушения его топографии, часто наблюдающиеся при воспалительных заболеваниях придатков матки, значительных спайках, интралигаментарных опухолях, атипическом расположении кистом яичников или фибромиом матки, а также технические трудности, возникающие при удалении большого количества тазовой клетчатки вместе с лимфатическими узлами в процессе выполнения операций по поводу злокачественных опухолей матки.
При подозрении на повреждение мочевого пузыря для уточнения характера осложнения следует воспользоваться металлическим катетером, введенным в мочевой пузырь через уретру. При обнаружении подобного осложнения во время операции лечебная тактика должна сводиться к немедленному зашиванию отверстия и обеспечению свободного опорожнения мочевого пузыря. Последнее обычно достигается введением постоянного катетера (в среднем на неделю), а иногда в случае самостоятельного мочеиспускания, при соответствующем контроле за достаточным опорожнением мочевого пузыря, наличии надлежащего ухода (повторные своевременные катетеризации, промывания пузыря малыми порциями антисептических растворов и т. д.) — и без введения постоянного катетера.
Техника шва мочевого пузыря быввет различной. Об однорядном шве пузыря уже упоминалось при изложении операции Боари. Чаще накладывается двухэтажный (двухрядный) шов тонким кетгутом. Первый ряд узловатых кетгутовых швов накладывается на мышечный слой, без прокалывания слизистой оболочки (во избежание инкрустации солями), второй ряд погружных кетгутовых швов накладывается на адвентициально-мышечные слои мочевого пузыря. При наложении швов на стенку мочевого пузыря целесообразно пользоваться кишечными иглами.
При внебрюшинном повреждении мочевого пузыря (например, во время влагалищных операций), особенно при наличии инфекции и мочевой инфильтрации, в послеоперационном периоде целесообразно использовать наложение надлобкового свища.
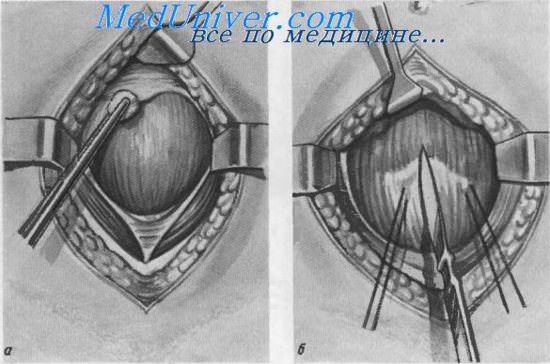
Надлобковый свищ мочевого пузыря (цистостомня).
а — сдвигание брюшинной складки кверху вместе с жировой клетчаткой; б — рассечение стенки пузыря
Если брюшная полость не была вскрыта, то по средней линии живота делается разрез брюшной стенки от симфиза вверх, не доходя 3—4 см до пупка. Внутренние края пирамидальных и прямых мышц тупо раздвигаются и тупыми крючками разводятся в стороны. Рассекается поперечная фасция и обнажается предпузырное клетчаточное пространство. Тупо раздвигаются предпузырная фасция и клетчатка до обнажения передней стенки мочевого пузыря. В области верхушки пузыря осторожно, тупым путем отслаивается кверху складка брюшины с жировой клетчаткой.
Ближе к верхушке пузыря на его стенку накладываются две толстые кетгутовые лигатуры-держалки с захватом мышечного слоя. При потягивании за держалки на стенке пузыря образуется поперечная складка, в области которой производится небольшой (1—1,5 см) продольный разрез стенки пузыря.
Во избежание инфицирования при истечении мочи пузырь перед вскрытием тщательно изолируют салфетками.
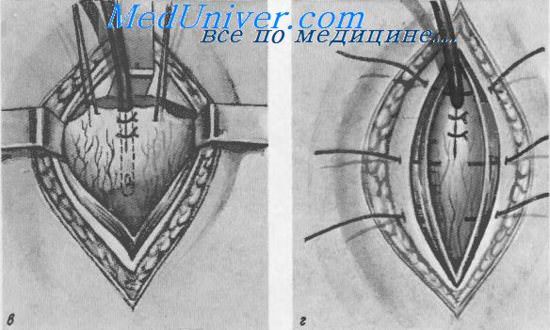
Надлобковый свищ мочевого пузыря (цистостомня).
в — введение и фиксация дренажной трубки; г — фиксация мочевого пузыря и ушивание раны
В полость вскрытого пузыря вводится катетер или дренажная трубка диаметром 1,5 см с косо срезанным сглаженным концом и 1—2 боковыми отверстиями около него. Разрез стенки пузыря выше трубки плотно ушивается узловатыми кетгутовыми швами с тем, чтобы дренажная трубка не могла выскользнуть из него.
Через верхний угол раны брюшной стенки трубку выводят наружу и рану ушивают послойно.
Для предупреждения развития флегмоны или мочевых затеков клетчатку предпузырного пространства дренируют, вводя между пузырем и симфизом марлевую турунду или дренажную трубку. Когда отпадает необходимость в этом, трубку из пузыря и дренаж из предпузырной клетчатки извлекают, а оставшийся раневой канал заживает самостоятельно.
– Вернуться в оглавление раздела “Гинекология”
Оглавление темы “Операции общей хирургии в гинекологии.”:
1. Операция кольпопоэза из отрезка прямой кишки. Операция кольпопоэза из брюшины прямокишечно-маточного углубления.
2. Хирургическая анатомия тонкой кишки в гинекологии.
3. Хирургическая анатомия толстой кишки в гинекологии.
4. Ушивание ран кишки и резекция кишки.
5. Ушивание ран толстой кишки.
6. Энтеростомия. Цекостомия. Аппендэктомия.
7. Повреждение мочеточников. Операции при повреждении мочеточников.
8. Повреждения мочевого пузыря. Операции при повреждении мочевого пузыря.
Источник
Операция при повреждении мочевого пузыря. Санация и дренирование брюшной полости.
Перед ушиванием разрыва внутрибрюшной части пузыря необходимо тщательно осмотреть стенку мочевого пузыря изнутри для исключения повреждения других его участков. Разрывы внебрюшинной части мочевого пузыря имеют обычно продольное направление, в связи с чем повреждение стенки следует искать, раздвигая толстые складки сокращенного пузыря. Для этого в его полость вводят палец, который скользит по задней стенке и с помощью которого определяют локализацию и размеры дефекта.
При повреждении только забрюшинной части мочевого пузыря его следует вскрыть в области передней стенки между двумя ранее наложенными держалками (этот разрез затем используют для наложения эпицистостомы). Ревизию удобнее производить изнутри, так как околопузырная клетчатка со стороны разрыва бывает резко инфильтрированной. После этою в области разрыва широко вскрывают околопузырную клетчатку некротические ткани удаляют и на дефект мочевого пузыря накладывают двухрядный шов без прошивания слизистой оболочки. Разрывы, расположенные низко (у основания мочевого пузыря), также удобнее ушивать изнутри.
При ушивании разрывов мочевого пузыря используют двухрядный шов, причем внутренний ряд швов накладывают, не за хватывая слизистую оболочку во избежание кристализации мочевых камней на участках шовного материала расположенного в просвете пузыря.
У мужчин операцию заканчивают наложением эписцистостомы. У женщин можно ограничиться посгановкои постоянное катетера. Дренирование околопузырнои клетчатки при забрю шинных разрывах производят путем выведения дренажной трубки через контрапертуру на передней брюшной стенке если можно наладить постоянную аспирацию. При отсутствии такой возможности дренировать околопузырную клетчатку следует снизу через запирательное отверстие (по Буяльскому – Мак-Уортеру). При повреждении передней стенки пузыря показано дренирование предпузырной клетчатки.

Санация и дренирование брюшной полости
Завершив вмешательство на поврежденных органах, необходимо быстро и атравматично удалить из брюшной полости все сгустки и остатки крови, кишечного содержимого и мочи. Для этого последовательно осматривают правое и левое поддифрагмальные пространства, оба латеральных канала, полость малого таза и в заключение — оба брыжеечных синуса (по обе стороны от корня брыжейки тонкой кишки). Жидкое содержимое удаляют электроотсосом, сгустки — тупферами. Фиксированные сгустки и фибрин отмывают, вливая в брюшную полость теплый изотонический раствор натрия хлорида или раствор антисептика и удаляя затем этот раствор электроотсосом. Температура раствора не должна быть выше 37—38 °С.
Для более эффективной санации один ассистент приподнимает края лапаротомной раны, второй — наливает в брюшную полость одномоментно 1,5—2 л раствора, а хирург в течение 1—2 мин «полощет» петли кишечника и большой сальник в этом растворе. Процедуру повторяют до тех пор, пока промывная жидкость не станет прозрачной.
Применение для осушивания брюшной полости только марлевых тупферов и салфеток является грубой ошибкой, так как при этом наносят травму брюшине, что приводит к развитию спаечного процесса, повреждениям и инфицированию брюшины.
При дренировании брюшной полости следует учитывать особенности распространения инфицированной жидкости и ее возможное скопление, руководствоваться анатомическим рельефом брюшины. Так, при травме органов брюшной полости, не осложненной перитонитом, один дренаж подводят к зоне ушитого повреждения или зоне резекции, второй вводят в соответствующий латеральный канал или в малый таз.
При перитоните дренируют полость малого таза, латеральные каналы и поддиафрагмальное пространство справа и/или слева.
Дренажи брюшной полости необходимо выводить только через отдельные проколы брюшной стенки. Делают это следующим образом. Исходя из предполагаемого положения дренажа (следить, чтобы дренаж резко не перегибался при прохождении через брюшную стенку), хирург остроконечным скальпелем прокалывает кожу, а затем, сменив скальпель на кровоостанавливающий зажим, прокалывает зажимом всю толщу брюшной стенки снаружи внутрь и косо по направлению дренажа Одновременно другой рукой, введенной в брюшную полость к месту прокола, хирург защищает петли кишечника от повреждения зажимом. Срезанный косо наружный конец дренажа захватывают зажимом со стороны брюшной полости и извлекают на нужном протяжении, контролируя рукой, находящейся в брюшной полости, положение дренажа и его боковых отверстий. Каждая дренажная трубка должна быть надежно фиксирована прочной лигатурой к передней брюшной стенке, так как случайное и преждевременное выпадение дренажа может вызвать серьезные проблемы в дальнейшем лечении пострадавшего.
Дренаж, выведенный из брюшной полости, нельзя оставлять открытым, если его длина не позволяет сразу опустить наружный конец трубки ниже уровня тела. Если дренажная трубка короткая, то при каждом дыхательном движении столб жидкости, находящийся в просвете дренажа, движется из брюшной полости и в брюшную полость, создавая все условия для ее инфицирования. Поэтому просвет коротких дренажей временно перекрывают зажимами или лигатурами; такие дренажи как можно скорее удлиняют.
Для создания эффективной системы дренирования наружный конец дренажа должен находиться на 30—40 см ниже уровня самой нижней точки брюшной полости.
– Также рекомендуем “Назоинтестинальная интубация. Методика интубации кишечника.”
Оглавление темы “Операции на полых органах при сочетанной травме.”:
1. Оперативный доступ при сочетанной травме. Временный гемостаз и эвакуация крови при сочетанной травме.
2. Операции при повреждениях поджелудочной железы. Методы остановки кровотечений из поджелудочной железы.
3. Операции при повреждениях почки. Методы остановки кровотечений из почки.
4. Операции при повреждениях полых органов. Операции при повреждении желудка.
5. Операция при повреждении двенадцатиперстной кишки.
6. Операция при повреждениях толстой кишки и прямой кишки.
7. Операция при повреждении мочевого пузыря. Санация и дренирование брюшной полости.
8. Назоинтестинальная интубация. Методика интубации кишечника.
9. Ушивание лапаротомной раны. Послеоперационный период.
10. Осложнения в послеоперационном периоде сочетанной травмы.
Источник
