Причины возникновения дефлорационного цистита

Дефлорационный цистит поражает мочеполовую систему девушки. Отличительной особенностью патологии является то, что она возникает при повреждениях девственной плевы девушки в случае проникновения вредных бактерий в мочевую систему. Некоторые медицинские специалисты называют патологию циститом медового месяца.

Дефлорационный цистит вызывает неприятные ощущения у женщины
Термин дефлорация, в переводе с иностранного языка, обозначает потерю девственности. Патогенные бактерии провоцируют воспалительные процессы. Патология может проходить в различных формах.
Причины возникновения дефлорационного цистита
У девственниц плева – это природный барьер, которая защищает мочеполовую систему девушки от инфекционных заболеваний. В процессе потери девственности плева травмируется, и организм становится более подвержен инфекционным патологиям мочевого канала. Для первого секса свойственно выделение крови, а это увеличивает риск проникновения патогенных бактерий в уретру девушки.

Причин возникновения дефлорационного цистита может быть несколько
Существует ещё несколько причин развития цистита дефлорационного характера.
- Если один из партнеров не соблюдает правила интимной гигиены, риск возникновения дефлорационного цистита после первого секса увеличивается в несколько раз.
- Ослабленный иммунитет также увеличивает риск развития патологий. Организм не в состоянии полностью выполнять защитные функции, тем самым увеличивается риск развития патологий инфекционного характера. Ослабление иммунной системы характерно для хронических заболеваний, весенних и осенних месяцев года. Объясняется это нехваткой питательных веществ организм и солнечного света. Дефлорационный цистит нередко развивается при патологиях кровеносной и эндокринной системы.
- Причиной возникновения цистита дефлорационного характера может стать боязнь лишения девственности со стороны девушки. Психологический настрой играет важную роль в этом процессе. Боязнь первого полового акта или неприязнь к мужчине способны спровоцировать развитие цистита.
- При занятии половым актом сразу нескольких видов без эксплуатирования контрацептивных препаратов или без их замены. Одновременное занятие оральным, вагинальным и анальным сексом в несколько раз увеличивают риск развития дефлорационного цистита. Медицинские специалисты объясняют это тем, что во рту флора агрессивнее, в сравнении с флорой прямой кишки. Этим самым провоцируется инфицирование уретры с последующим развитием заболевания.
- Чрезмерная интенсивность первого полового акта приводит в травме уретры. Инфекции значительно проще проникнуть внутрь при поврежденной поверхности этого участка. После этого патологические клетки распространяются в мочевой пузырь девушки, провоцируя развитие цистита.
Знание вышеописанных причин патологии снизит риски развития патологии.
Читайте также: Причины сухости во рту и частого мочеиспускания
Симптоматика, сопровождающая недуг
Признаки дефлорационного цистита не имеют никаких различий с клиническими проявлениями других патологий мочевого пузыря.
- Слишком частое мочеиспускание. Частоты позывов в туалет в особо тяжелых случаях достигает 2 – 4 раз за 10 минут. Медицинские специалисты называют данный синдром дизурией.
- Некоторые пациентки жаловались на чувство жжения и возникновения дискомфорта в районе уретры. Чаще всего дискомфортные ощущения сопровождаются постоянным желанием посетить туалет. Болезненные ощущения появляются во время процесса мочеиспускания. Частота позывов в туалет у каждой девушки разные, все зависит от индивидуальных особенностей организма и тяжести заболевания.
- Желание сходить в туалет особенно усиливается в вечернее время. Медицинские специалисты называют данный синдром никтурией.
- Перед началом мочеиспускания женщине, страдающей от дефлорационного цистита, требуется сильно напрячься.
- В некоторых случаях пациентки жаловались на недержание мочевого пузыря.
- Изменяется оттенок мочи, он становится мутнее. В составе уретры можно заметить примеси гнойного характера.
- Ухудшается общее самочувствие пациентки, объясняется это повышением температуры вплоть до 37,9 градусов.

Частое мочеиспускание – первый признак цистита
Клинические проявления дефлорационного цистита не всегда возникают сразу после воспаления мочевого канала. Иногда симптоматика возникает спустя несколько дней после полового акта. Смягчение симптомов воспаления мочевыводящих каналов не означает выздоровление человека. Уменьшение выраженности клинических признаков может означать перетекание заболевания в хроническую форму. В данной ситуации патология начинает оказывать негативное воздействие на весь организм больной.
Читайте также: Лечение частого мочеиспускания при овуляции
Методы диагностики заболевания
Чтобы установить диагноз, врачи назначают общий анализ крови и мочи. При необходимости назначаются дополнительные диагностические процедуры. Проводят мазок влагалища для изучения флоры, осуществляется посев уретры на изучение ее чувствительности к препарату антибактериального характера. Некоторым пациентам назначается ультразвуковое исследование матки и мочевого пузыря.

Общий анализ крови поможет выявить недуг и поставить точный диагноз
Как лечить дефлорационный цистит
На начальных стадиях развития цистита терапия проводится при помощи лекарственных препаратов. Назначают антибактериальные средства и антибиотики. При болезненных ощущениях во время мочеиспускания человеку выписывают обезболивающие лекарственные препараты.
Если у пациента тяжелая форма заболевания, врачи проводят промывку мочеиспускательных каналов при помощи специального раствора, который содержит антибактериальные вещества. После этого больному выписывают курс иммуномодуляторов и витаминов.

Лечение цистита проводится медикаментозно
Если данные методики лечения не принесли желаемого результаты, используется хирургический метод терапии. Доктора поднимают уретру на несколько десятков миллиметров.
Читайте также: Сколько можно хранить мочу для анализа у женщин и детей
Профилактика болезни
Чтобы уменьшить риски цистита дефлорационного характера, требуется заниматься его профилактикой до первого полового акта. Долго сидеть на месте девушке не рекомендуется, это приводит к застою кровеносных телец в органах малого таза, тем самым нарушается циркуляция крови. Медицинские специалисты советуют разминаться хотя бы несколько минут каждый час. Застой кровеносных телец также может быть вызван тесным нижним бельем или узкими штанами.
Особое внимание требуется уделить правилам личной гигиены. Медицинские специалисты советуют принимать душ 2 раза за сутки. Организм женщин наиболее подвержен инфекционным заболеваниям органов малого таза во время менструации.

К циститу нередко приводит переохлаждение органов малого таза. Требуется следить, чтобы этот участок тела всегда был в тепле. Мокрый купальник также может привести к воспалению мочеиспускательных каналов.
Одеваться по погоде, цистит известен в кругу медицинских специалистов своими осложнениями. Хронический характер патологии способен привести к дисфункции половой системы, а также к воспалению почек.
Медицинские специалисты рекомендуют избавиться от кариеса, который увеличивает риск развития цистита.
Если держать мочевой пузырь переполненным длительный промежуток времени, стенки мочеиспускательных каналов растянутся и станут тоньше. А это увеличивает шансы проникновения инфекции во время первого полового акта.
Длительные запоры также увеличивают риски развития цистита дефлорационного характера. Требуется ежедневно очищать организм от переработанных веществ. При возникновении проблем со стулом, целесообразно ввести в рацион питания больше овощей и фруктов.
Читайте также: Лечение рака мочевого пузыря с помощью народных средств
Жареная и острая пища негативно влияет на мочеиспускательные каналы. Приемы пищи должны быть частыми, но в небольших пропорциях. Особую эффективность имеют 100% соки. Также медицинские специалисты рекомендуют ограничить потребление соли.
Соблюдение профилактических мер позволит избежать проблем с мочеиспускательными каналом после первого полового акта.
Источник
Посткоитальный цистит – это часто рецидивирующее воспаление мочевого пузыря, возникающее в течение полутора суток после интимных отношений или влагалищных манипуляций. Проявляется учащенным болезненным мочеиспусканием, болями внизу живота, полакиурией. Диагностируется при помощи осмотра половых органов, анализа мочи, исследования мазка на флору, цистоскопии, УЗИ мочевыделительных органов. Медикаментозная терапия направлена на профилактику посткоитальных рецидивов, предполагает прием растительных уроантисептиков, иммуностимуляторов, реже – антибиотиков. Радикальным методом лечения являются операции по транспозиции уретры и рассечению уретро-гименальных спаек.
Общие сведения
Посткоитальный цистит (рецидивирующая секс-индуцированная дизурия) выявляется у 11,5-12,5% пациенток с часто обостряющимся воспалением мочевого пузыря. Основной отличительный признак заболевания – возникновение характерной дизурической симптоматики в течение 12-36 часов после коитуса, реже – других влагалищных манипуляций. По наблюдениям специалистов в сферах клинической урологии и гинекологии, до 80% случаев посткоитальной дизурии имеет анатомическую основу.
Поскольку расстройство часто выявляется у молодых женщин практически после первого полового акта, оно получило название «цистита медового месяца», «полового», «дефлорационного» цистита. У некоторых больных проблема возникает через 1-3 года после начала интимной жизни или родов, осложненных разрывами влагалища и промежности. Актуальность правильной диагностики заболевания обусловлена низкой осведомленностью специалистов о его существовании и длительным безрезультатным лечением как обычного воспалительного процесса в мочевом пузыре.
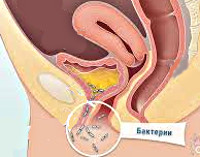
Посткоитальный цистит
Причины
Посткоитальный цистит провоцируется патогенной микрофлорой, проникающей в урогенитальный тракт женщины. Возбудителями заболевания могут быть условно патогенные микроорганизмы (кишечные палочки, клебсиеллы, протей, энтеробактерии, стафилококки, гарднереллы и др.), дрожжеподобные грибки, вирусы, трихомонады, хламидии, уреаплазмы и т. д. В отличие от других форм цистита, у 70-80% пациенток посткоитальное воспаление и его рецидивы спровоцированы такими врожденными и приобретенными анатомическими аномалиями уретры, как:
- Женская гипоспадия. При смещении (эктопии) наружного отверстия мочеиспускательного канала к входу влагалища или на его переднюю стенку облегчается проникновение вагинальной флоры в уретру. Из-за эмбрионального недоразвития уретральный канал зачастую укорочен, что упрощает восходящие инфицирование. Урогименальные спайки обычно отсутствуют или слабо развиты.
- Гипермобильность дистального отдела уретры. Подвижность мочеиспускательного канала вызвана формированием гименоуретральных спаек – сращений между остатками девственной плевы и наружным уретральным отверстием. Из-за их натяжения при фрикциях вход в уретру смещается к влагалищу, что способствует повреждению слизистой и забросу секрета в мочеиспускательный канал.
У 20-30% больных посткоитальным вариантом цистита анатомические дефекты отсутствуют. В таких случаях основными предпосылками для быстрого распространения инфекции после половых контактов становятся бактериальный вагиноз, кольпит, цервицит, высокая сексуальная активность с частой сменой партнеров, злоупотребление контрацептивными спермицидами, механическое травмирование слизистой при повышенной сухости влагалища.
Посткоитальная рецидивирующая дизурия чаще возникает у женщин с метаболическим синдромом, ожирением, декомпенсированным сахарным диабетом, сниженным иммунитетом. Риск инфицирования возрастает при нарушении правил интимной гигиены, использовании тампонов и злоупотреблении ежедневными прокладками, регулярном ношении неудобного нательного белья из синтетических тканей.
Патогенез
Посткоитальный цистит развивается в результате восходящего инфицирования. При женской гипоспадии и наличии урогименальных тяжей наружное уретральное отверстие во время полового акта смещается в вагину и открывается. Под давлением, возникающим из-за движений полового члена, влагалищная флора забрасывается внутрь мочеиспускательного канала.
Поскольку женский мочеиспускательный канал в норме широкий и короткий, а при врожденной гипоспадии еще более укорачивается, микроорганизмы быстро и беспрепятственно поступают в мочевой пузырь, вызывая воспаление его слизистой. При анатомически нормальном строении урогенитальной области воспаление обусловлено массивным микробным обсеменением при грубых сексуальных контактах.
Симптомы посткоитального цистита
Клиническая картина заболевания развивается в течение 1-1,5 суток после спровоцировавшего его полового сношения. У некоторых пациенток промежуток времени до появления первых симптомов составляет не более 2-3 часов. Женщина с посткоитальной дизурией часто мочится, жалуется на дискомфорт, боль, жжение, рези, возникающие во время мочеиспускания и усиливающиеся к его завершению. Возможны ложные позывы к мочеиспусканию, ощущение переполненности мочевого пузыря, болезненность в надлобковой области.
Общая симптоматика в виде незначительного повышения температуры, слабости, утомляемости, головных болей выражена незначительно или отсутствует. Иногда моча становится мутной, в ней появляется небольшая примесь крови. Острый приступ купируется самостоятельно или после приема антибактериальных препаратов. Рецидив наступает практически при каждом половом контакте, может провоцироваться переохлаждением, погрешностями диеты (употреблением спиртных напитков, жареного, острого, копченого), гинекологическим осмотром с использованием влагалищных зеркал и бимануальной пальпацией.
Осложнения
При отсутствии адекватного лечения посткоитальный цистит зачастую принимает хроническое течение, возрастает риск развития пиелонефрита. Появление симптомов после каждого полового акта делает невозможной нормальную интимную жизнь пациентки, со временем из-за страха рецидива цистита у женщины снижается половое влечение, возникает аноргазмия, реже – вагинизм. Поскольку больные, страдающие посткоитальным воспалением, часто занимаются самолечением и с профилактической целью неконтролируемо принимают антибиотики, у них может сформироваться терапевтическая резистентность, развиться вагинальный дисбиоз и кишечный дисбактериоз.
Диагностика
Обычно больную ведет урогинеколог или акушер-гинеколог с врачом-урологом. Наличие у пациентки посткоитального цистита можно заподозрить при установлении достоверной связи между клиническими проявлениями и половым актом или влагалищными манипуляциями. Для подтверждения диагноза используют физикальные, лабораторные, инструментальные исследования, позволяющие выявить анатомические предпосылки для инфицирования и признаки посткоитального воспаления мочевого пузыря:
- Гинекологический осмотр. При визуальном изучении наружных половых органов определяется атипичное расположение внешнего отверстия уретры. Часто оно смещено в преддверие вагины или обнаруживается в полости влагалища. Гименоуретральные спайки имеют вид тонких жестких складочек, натянутых от уретры до преддверия. Осмотр на кресле рекомендуется дополнить пальцевой пробой О’Доннелл-Хиршхорна, подтверждающей смещение и зияние мочеиспускательного канала.
- Исследование мочи. В общем анализе мочи повышено содержание лейкоцитов, белка (до 1,0 г/л), присутствует слизь, плоский эпителий, могут выявляться эритроциты, бактерии, реакция становится более щелочной. С дифференциальной диагностической целью обследование дополняют анализом мочи по Нечипоренко, трехстаканной пробой. При установлении возбудителя важную роль играет бактериоскопическое исследование уретрального мазка и посев мочи на стерильность.
Для уточнения диагноза и исключения других причин воспаления пациентке дополнительно могут назначить трансабдоминальное УЗИ мочевого пузыря, цистоскопию, посев влагалищного мазка на микрофлору с антибиотикограммой, ПЦР-диагностику генитальных инфекций. Заболевание дифференцируют с цисталгией, острым и хроническим циститом другого происхождения, уретритом, опухолями и камнями мочевого пузыря, кольпитом.
Лечение посткоитального цистита
На начальных этапах терапии пациенткам с воспалениями мочевого пузыря, рецидивирующими после секса, проводят неспецифическую и специфическую профилактику обострений. Рекомендованный алгоритм пре- и посткоитального поведения включает тщательную гигиену половых органов перед интимной близостью, использование сертифицированных любрикантов и нераздражающих контрацептивов, опорожнение мочевого пузыря и туалет вульвы после коитуса, употребление до 2 л жидкости на протяжении следующих суток.
Способы специфической профилактики рецидива цистита подбирают индивидуально. Для угнетения возможных возбудителей заболевания используют растительные уроантисептики с экстрактом клюквы, урологические иммуностимуляторы. Антибиотикопрофилактика посткоитальных форм цистита, несмотря на достаточно высокую эффективность, достигающую 70% и более, проводится ограниченно из-за побочных эффектов фармацевтических препаратов, формирования антибиотикорезистентных штаммов, дисбактериальных осложнений.
При неэффективности противорецидивной профилактики, тяжелом, осложненном течении заболевания пациенткам с выявленными анатомическими дефектами (эктопией уретрального отверстия, уретро-гименальными спайками) рекомендована хирургическая коррекция. Наиболее эффективными видами оперативных вмешательств при посткоитальном воспалении мочевого пузыря являются:
- Рассечение гименоуретральных спаек. Операция позволяет устранить гипермобильность уретры. Образовавшиеся сращения поперечно рассекают, после чего разрезы ушивают в продольном направлении. Эффективность вмешательства можно проверить интраоперационно при помощи пробы Хиршхорна. При сохранении натяжения после поперечного разреза передней влагалищной стенки выполняют ее продольное ушивание.
- Транспозиция уретры. Дистальный отдел мочеиспускательного канала перемещают из влагалища или его преддверия ближе к клитору. Таким образом, устраняются предпосылки для заброса вагинального секрета в мочевыделительные органы. Ранее транспозиция уретры выполнялась с циркулярной мобилизацией дистальной части уретры. В настоящее время предложены менее травматичные безмобилизационные модификации.
Хирургическое лечение рекуррентной посткоитальной дизурии отличается высокой результативностью, поскольку направлено на устранение предпосылок заболевания. Женщинам, отказавшимся от оперативной коррекции, назначают профилактику антибиотиками, препаратами выбора являются производные фосфоновой кислоты и нитрофураны в низких дозировках.
Прогноз и профилактика
Наиболее надежным методом лечения посткоитального цистита, возникшего на фоне анатомических аномалий, является хирургическое устранение существующего дефекта. Эффективность оперативного лечения достигает 70-85%. Профилактический прием уроантисептиков позволяет предупредить посткоитальный рецидив у 35% пациенток, иммунопрофилактика снижает частоту обострений на 73% и уменьшает выраженность патологических проявлений у 48-67% больных.
Мероприятий по первичной профилактике цистита, обусловленного особенностями строения уретры, не предложено. При отсутствии анатомических дефектов женщинам с рецидивирующей секс-индуцированной дизурией рекомендовано лечение воспалительных гинекологических заболеваний, замена тампонов менструальными гигиеническими прокладками, исключение переохлаждений, отказ от спринцеваний, контрацепции спермицидными средствами, использования ежедневных прокладок и презервативов без смазок, ношения синтетического белья.
Источник
