Опущение мочевого пузыря чем лечить

Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Опущение мочевого пузыря (цистоцеле) является результатом снижения мышечно-связочного аппарата, который его поддерживают. В итоге, происходит изменение положения мочевого пузыря вниз с передней стенкой влагалища и образованием в ней выпячивания.
Данная патология возникает, чаще всего, у женщин, что связано с беременностью, родами, а также менопаузой, во время которой отмечается значительное падение эстрогенов, ответственных за состояние мышц тазового дна.
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13], [14]
Причины опущения мочевого пузыря
Причины опущения мочевого пузыря следующие:
- Беременность и роды – наиболее частые причины возникновения опущения мочевого пузыря, т.к. связки и мышцы, поддерживающие влагалище подвергаются перенапряжению и растяжению в течение родовой деятельности. Риск данной патологии возрастает после нескольких беременностей, завершившихся родами через естественные пути, а также после применения акушерских щипцов во время родов. Цистоцеле у женщин после кесарева сечения встречается крайне редко.
- Постменопаузальный период, когда отмечается падение уровня эстрогенов, осуществляющих поддержку тонуса мышечной ткани.
- Наличие избыточной массы тела либо ожирения.
- Частое поднятие тяжестей.
- Хронические запоры, сопровождающиеся постоянным натуживанием.
- Выраженный хронический кашель.
- Опухолевидный процесс в области малого таза.
Совместно с причинами на возникновение опущения мочевого пузыря оказывают влияние и факторы риска:
- Генетическая предрасположенность – наличие у женщины изначально слабых мышц и соединительнотканных структур, в том числе и в тазовой области.
- Хирургическое вмешательство по удалению матки – гистерэктомия, следствием которой, является слабость мышц и связок тазового дна.
- Опущение матки, вследствие общего опущения органов.
- Астения, резкое истощение, многократные и многоводные беременности, сопровождающиеся падением тонуса мышц брюшного пресса.
- Возраст – после сорока пяти – пятидесяти лет риск цистоцеле увеличивается.
- Более трех родов через естественные родовые пути, особенно осложненных.
Опущение мочевого пузыря сопровождается укорочением его шейки и образованием остаточной мочи после мочеиспускания в кармане (выпячивании), образованном мочевым пузырем в стенке влагалища. Данные изменения и обуславливают клиническую картину заболевания.
[15], [16], [17], [18], [19], [20], [21]
Симптомы опущения мочевого пузыря
Симптомы опущения мочевого пузыря развиваются постепенно. В самом начале заболевания клинических симптомов может и не быть, а с течением времени возникает дискомфорт во время полового акта и учащается мочеиспускание. При прогрессировании патологического процесса появляется следующая симптоматика опущения мочевого пузыря:
- ощущение не полного опорожнения мочевого пузыря;
- частое, возможно, болезненное и непроизвольное мочеиспускание, а в запущенных случаях полная невозможность удерживать мочу;
- болезненность во время полового акта, что делает его невозможным;
- частые инфекции мочевыводящих путей (цистит);
- чувство давления и тяжести в области таза и во влагалище, в особенности при длительном нахождении в вертикальном положении;
- усиление дискомфорта во влагалище и области поясницы во время кашля, чихания, наклонов, выполнения физической нагрузки;
- в тяжелых случаях мочевой пузырь может выйти за границы половой щели вместе со стенкой влагалища, что определяется визуально при гинекологическом осмотре.
Опущение мочевого пузыря у женщин
Опущение мочевого пузыря у женщин отмечается в двадцати пяти процентах случаев и возникает преимущественно после двух и более родов, а также может возникнуть в результате регулярного подъема тяжести и возрастных изменений гормонального фона женщины (чаще после пятидесяти лет). Важно своевременно обратиться за консультацией к доктору (гинекологу), чтобы провести диагностику и как можно раньше начать лечение данной патологии, а именно на том этапе, когда еще возможна консервативная терапия. И вообще опущение мочевого пузыря довольно опасное заболевание, поскольку если его не лечить, то на поздних стадиях происходит изменение угла между уретрой и мочевым пузырем, и как следствие – прекращение мочеиспускания. Результатом такого процесса является выраженная боль, инфекции мочевыводящей системы и общая интоксикация организма.
[22], [23], [24], [25], [26]
Диагностика опущения мочевого пузыря
Диагностика опущения мочевого пузыря базируется на основании:
- Жалоб.
- Данных истории болезни.
- Осмотра (общего и гинекологического).
- Проведения дополнительных методов обследования:
- ультразвуковое обследование либо магнитно-резонансная томография;
- рентгенконтрастная цистоуретерография;
- цистоскопия, с целью исключения другой патологии мочевого пузыря;
- уродинамическое исследование, чтобы оценить функционирование сфинктеров мочевого пузыря.
В случае необходимости могут проводиться общеклинические анализы – крови, мочи и другие.
[27], [28], [29], [30], [31], [32], [33], [34], [35], [36], [37], [38]
Какие анализы необходимы?
Лечение опущения мочевого пузыря
Лечение опущения мочевого пузыря зависит от стадии патологического процесса.
- На ранней стадии процесса, в легких случаях применяется консервативная терапия, которая заключается в:
- Выполнении специальных упражнений с целью укрепления мышечного аппарата тазового дна – упражнения по методике Кегеля.
- Использовании вагинальных пессариев, которые вводят во влагалище и обеспечивают поддержку мочевого пузыря. Доктор подбирает подходящий размер пессария в индивидуальном порядке и объясняет, как его использовать. Пессарии применяются если необходимо отсрочить оперативное вмешательство, либо оно противопоказано для женщины по каким-то показаниям.
- Назначении гормональных препаратов – эстрогенов, в виде вагинальных суппозиториев либо крема (эстриол, овестин), которые обеспечивают тонус мышц таза. Терапия эстрогенами применяется, в основном в постменопаузальный период.
Если консервативная терапия неэффективна и симптомы опущения мочевого пузыря прогрессируют, что негативно влияет на качество жизни женщины, то прибегают к оперативному вмешательству.
- На поздней стадии, в запущенных случаях, как правило, используется хирургическое вмешательство, при котором проводится пластика и укрепление мышечно-связочного аппарата мочевого пузыря и передней стенки влагалища. По возможности используют методики оперативного вмешательства лапароскопическим путем.
Операция при опущении мочевого пузыря
Операция при опущении мочевого пузыря проводится с целью:
- уменьшения и/или устранения выраженности клинических симптомов заболевания, прежде всего неспособности удерживать мочу;
- улучшения качества жизни женщины;
- восстановления нормальной анатомической позиции органов малого таза;
- улучшения сексуальной функции,
- предотвращения прогрессирования заболевания и образования новых дефектов.
В зависимости от того какие структуры вовлечены в патологический процесс при цистоцеле корректирующие операции подразделяются на несколько групп:
Если необходима реконструктивная операция переднего отдела таза – передней стенки влагалища, уретры и мочевого пузыря, то такая операция проводится трансвагинальным путем, т.е. через влагалище. Данная операция носит название кольпорафии, при которой подтягивается влагалище, делается определенная петля, с помощью которой фиксируется и поддерживается в необходимом положении мочевой пузырь. Кольпорафия проводится под местным наркозом либо посредством спинномозговой анестезии.
- Если необходима реконструктивная операция среднего отдела таза – матки, ее шейки, то производят их фиксацию к области крестца либо к связкам, соединяющим с ним. Доступ может быть как трансвагинальный, так и трансабдоминальный (через живот).
- Объем и метод оперативного вмешательства определяет хирург, в зависимости от степени выраженности и запущенности патологического процесса.
- Женщинам, находящимся в постменопаузальном периоде, перед хирургическим вмешательством на протяжении шести недель назначают эстрогены. Так как они способствуют улучшению кровообращения в стенках влагалища, что оказывает благотворное влияние на восстановительный период после оперативного вмешательства.
- В послеоперационном периоде назначаются антибактериальные препараты (цефтриаксон, цефепим и др.), чтобы снизить риск возникновения инфекционных осложнений.
- После хирургического вмешательства на протяжении всей жизни не рекомендуется подъем тяжестей более десяти килограмм.
В восстановительном периоде после хирургического вмешательства на протяжении четырех – шести недель не рекомендуется: сильно кашлять, поднимать тяжести (больше пяти семи килограмм), длительно находиться в вертикальном положении, натуживаться во время акта дефекации, половая жизнь.
Упражнения при опущении мочевого пузыря
Упражнения при опущении мочевого пузыря носят название – упражнения Кегеля и направлены на укрепление мышечного аппарата тазового дна. Данные упражнения будут эффективны для профилактики и терапии опущения мочевого пузыря на ранних стадиях процесса, а также в легких и средне – тяжелых случаях.
- Необходимо максимально втянуть мышцы тазового дна, как будто прекращаете процесс мочеиспускания. Далее необходимо их держать в таком тонусе в течение трех секунд, после чего расслаблять их так же на три секунды. Постепенно время напряжения тазовых мышц увеличивают до десяти секунд. Упражнение нужно повторять от десяти до пятнадцати раз, три раза на протяжении дня.
Упражнения Кегеля можно выполнять незаметно для окружающих, в любом вместе и в любой позе (стоя, сидя, лежа), также данные упражнения повышают чувствительность во время полового акта. Дыхание во время упражнений свободное, ровное и глубокое. По статистике положительный результат отмечается через четыре – шесть недель выполнения упражнений Кегеля. А если мышцы тазового дна совсем слабые, результата придется ждать дольше – около трех месяцев.
Определить силу напряжения тазовых мышц можно самостоятельно при помощи специального прибора – промежностнометра либо обратиться к своему врачу-гинекологу. Гимнастика при опущении мочевого пузыря.
Гимнастика при опущении мочевого пузыря – это комплексные упражнения, которые включают сочетание сжатия, сокращения и расслабления тазовых мышц в разных положениях и разном темпе.
- Можно выполнять лечебную гимнастику по Юнусову, которая заключается в произвольном сокращении тазовых мышц в период мочеиспускания до прекращения тока мочи и опять его восстанавливать.
- Необходимо подтягивать тазовые мышцы вверх и обратно в быстром темпе и ритмично.
- Осуществлять постепенное поднятие тазовых мышц снизу вверх, начинать необходимо с подъема мышц входа во влагалище. Подъем желательно подразделить на пару этапов и на каждом из них останавливаться на несколько секунд.
- Упражнение – выталкивание, которое отождествляет потугу во время родовой деятельности. Выполнять его нужно с небольшим усилием, ритмично и регулярно.
Такую гимнастику выполняют три раза в день с повторами по десять раз одно упражнение. Все сразу упражнения делать не обязательно, можно выбрать несколько и выполнять регулярно, чтобы достичь желаемого результата.
Рекомендуется выполнять и классические упражнения для укрепления тазовых мышц, такие как регулярная ходьба, плавание, подъем по ступенькам, езда на велосипеде либо же его имитация, лежа на спине.
[39], [40], [41]
Бандаж при опущении мочевого пузыря
Бандаж при опущении мочевого пузыря необходимо надевать на нижнее белье и рекомендуется носить после предварительной консультации у доктора, который оценит целесообразность ношения бандажа и поможет определиться с его моделью и размером. Как правило, бандаж эффективен в комплексе с гимнастикой. Носить бандаж необходимо не более шести – восьми часов в сутки. Если при ношении бандажа отмечается боль, дискомфорт либо сдавление мочевого пузыря, то, скорее всего бандаж неправильно одет и следует проверить стяжки, возможно, они сильно натянуты и их нужно ослабить. Если длительное ношение бандажа совместно с гимнастикой не эффективно, то поднимается вопрос о хирургическом вмешательстве.
[42], [43], [44], [45], [46], [47], [48], [49], [50]
Профилактика
Профилактика опущения мочевого пузыря заключается в следующем:
- Заниматься регулярной гимнастикой, даже в период беременности.
- Перед родами договориться с акушером-гинекологом о щадящем и внимательном ведении родов.
- Не поднимать тяжести, особенно в послеродовом периоде. При подъеме, даже незначительных тяжестей, распределять нагрузку равномерно.
- Заниматься лечением и предотвращением запоров, длительного и сильного кашля.
- Следить за весом, чтобы избежать ожирения.
- Избегать стрессов, астении, резкой потери веса.
Профилактика цистоцеле – это внимательное отношение к себе и своему здоровью.
[51], [52], [53], [54], [55], [56]
Прогноз
Прогноз опущения мочевого пузыря при своевременной профилактике и лечении благоприятный как для здоровья, так и для трудовой деятельности. В запущенных и не леченых случаях опущения мочевого пузыря прогноз ухудшается, как для трудовой деятельности, так и для здоровья и качества жизни. Поскольку по мере прогрессирования болезни изменяется угол между мочеточником и мочевым пузырем, что приводит к прекращению тока мочи и как следствие – инфекция почек и общая интоксикация организма, что крайне неблагоприятно для жизни.
[57]
Источник
Цистоцеле – это опущение мочевого пузыря во влагалище вследствие несостоятельности тазовой диафрагмы. Проявляется ощущением инородного тела в вагине, задержками мочеиспускания, недержанием мочи, диспареунией, болями внизу живота и в пояснице. Диагностируется с помощью влагалищного осмотра, УЗИ уретры и мочевого пузыря, комплексного уродинамического, видеоуродинамического исследований. Консервативное лечение цистоцеле включает тренировку тазовых мышц, заместительную гормонотерапию, установку влагалищного пессария. В ходе хирургической коррекции выполняют переднюю кольпорафию, вагинопексию с установкой или без установки синтетического протеза, слинговые операции.
Общие сведения
Цистоцеле (протрузия, опущение, выпадение мочевого пузыря) – наиболее частый вид генитального пролапса, выявляющийся у 34% женщин с синдромом тазовой дисценции. Практически всегда сочетается с уретероцеле. Термин «цистоцеле» для описания грыжи передней стенки вагины впервые использовался в 1600-х годах. Заболеваемость увеличивается с возрастом, достигая 55-60% в постменопаузе.
Несмотря на успехи профилактической медицины, постоянное уменьшение родового травматизма, сокращение занятости женщин на тяжелых производствах, частота цистоцеле в популяции остается высокой и продолжает возрастать, что связано с увеличением средней продолжительности жизни. Актуальность своевременной диагностики и адекватного лечения выпадения мочевого пузыря обусловлена значительным ухудшением качества жизни, а в тяжелых случаях и инвалидизацией пациенток.
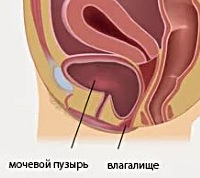
Цистоцеле
Причины цистоцеле
Пролапс мочевого пузыря является одним из проявлений синдрома несостоятельности тазового дна и развивается под действием тех же факторов, что и выпадение других органов (прямой кишки, матки, влагалища). Непосредственной причиной цистоцеле становится ослабление и образование грыжеподобных дефектов мышечно-связочно-фасциального аппарата, поддерживающего мочевой пузырь, в первую очередь – лонно-шеечной пузырной фасции. Специалисты в сфере современной урологии и урогинекологии выделяют ряд предрасполагающих факторов, повышающих риск тазовой дисценции:
- Частые роды. Вероятность возникновения цистоцеле возрастает после каждого последующего естественного родоразрешения. По результатам наблюдений, у женщин, рожавших 4 раза и более, риск мочепузырного пролапса в 3,3 раза больше, чем при однократных родах. В группу повышенного риска входят пациентки, которые выносили крупный плод, перенесли стремительные роды, разрывы влагалища и промежности, родовспомогательные акушерские операции.
- Дисгормональные состояния. Ослаблению мышечно-фасциальных структур способствует эстрогенная недостаточность, с чем связано учащение случаев цистоцеле в период перименопаузы и после оофорэктомии. Вероятность пролапса мочевого пузыря увеличивается с 6,6% у 20-29-летних женщин до 55,6% у 50-59-летних. Зависимость между распространенностью патологии и уровнем эстрогенов подтверждается снижением заболеваемости при назначении заместительной гормонотерапии.
- Наследственная дисплазия соединительной ткани. Частота семейной формы цистоцеле достигает 30%. Ослаблению тазовой диафрагмы способствуют как генетические аномалии (синдром Марфана, болезнь Элерса-Данлоса), так и недифференцированные формы коллагенопатий, проявляющиеся грыжами другой локализации, ювенильным остеохондрозом позвоночника, варикозной болезнью, геморроем, миопией, плоскостопием и другими расстройствами.
- Повышение внутрибрюшного давления. Грыжевому выпячиванию мочевого пузыря в полость влагалища способствуют тяжелые физические нагрузки и заболевания, при которых повышается давление в брюшной полости. Цистоцеле чаще возникает у женщин, страдающих стойкими запорами, бронхиальной астмой. Риск уровезикальной протрузии возрастает при наличии асцита, ожирении, объемных новообразованиях брюшной полости (субсерозных миомах, кистах яичников).
Патогенез
Основой возникновения и прогрессирования цистоцеле является несоответствие прочности тазовой диафрагмы давлению, которое она испытывает. После длительной ишемии передней вагинальной стенки во время родов, при разрывах мышечно-фасциальных и связочных структур, наследственной слабости соединительнотканных волокон, гипоэстрогенном снижении общего тонуса мышц промежности и расслаблении связок ухудшается функциональная состоятельность связочного аппарата, удерживающего мочеполовые органы.
В результате при повышении внутрибрюшного давления мочевой пузырь выдавливается через дефект тазового дна в вагину, при этом опускается передняя влагалищная стенка. Нарушение оттока мочи приводит к увеличению ее остаточного количества и росту внутрипузырного давления. В результате формируется порочный круг, поддерживающий дальнейшее увеличение объема грыжевого выпячивания.
Классификация
Систематизация клинических форм цистоцеле основана на степени опущения органа. На сегодняшний день предложено два варианта классификации тяжести мочепузырной протрузии. Международными гинекологическими и урогинекологическими ассоциациями рекомендована стандартизированная систематизация пролапса гениталий POP-Q, в соответствии с которой оценивается длина влагалища и анатомическая позиция маркерной точки Ba на его передней стенке по отношению к плоскости гимена. Отечественные врачи-урологи и гинекологи чаще используют упрощенный клинический вариант определения форм цистоцеле, позволяющий подобрать оптимальную тактику лечения:
- Протрузия I степени. При легком пролапсе мочевой пузырь опускается до средней части вагины и определяется при гинекологическом осмотре с натуживанием. В большинстве случаев для коррекции нарушения достаточно использовать консервативные немедикаментозные и медикаментозные методы.
- Протрузия II степени. У пациенток с умеренным выпадением мочевого пузыря грыжевое выпячивание обнаруживается в нижней половине влагалища и может достигать его входа. Выявляется при гинекологическом осмотре без натуживания. Более эффективно хирургическое лечение, хотя допустим и консервативный подход.
- Протрузия III степени. Мочевой пузырь выходит за пределы половой щели. Пролапс сохраняется при физическом покое. На фоне цистоцеле часто развиваются осложнения со стороны мочеполовых органов. Консервативное устранение дефекта тазового дна невозможно, рекомендована реконструктивная пластика.
Симптомы цистоцеле
При небольшом пролапсе клиническая симптоматика отсутствует. По мере увеличения грыжевого выпячивания мочепузырная протрузия начинает проявляться ощущениями давления, присутствия во влагалище инородного тела, которые усиливаются во время мочеиспускания, дефекации, при покашливании, поднятии тяжестей. По мере прогрессирования заболевания струя мочи ослабляется вплоть до острой задержки, из-за увеличения объема остаточной мочи возникает чувство переполненного мочевого пузыря, императивные позывы к мочеиспусканию.
Ощущение крупного инородного предмета в половых путях сохраняется постоянно. У 30% пациенток из-за болезненности во время полового акта нарушается сексуальная функция. При тяжелом цистоцеле наблюдается недержание мочи в стрессовых ситуациях. Отмечается тяжесть, чувство сдавливания, тупые ноющие боли в нижней части живота, пояснице, которые могут иррадиировать в паховую область.
Осложнения
Увеличение количества остаточной мочи способствует развитию или обострению цистита, образованию камней в полости мочевого пузыря. Длительное обструктивное нарушение естественного мочевыделения повышает риск формирования инфекционного пиелонефрита, гидроуретеронефроза, мочекаменной болезни, которые в последующем могут усугубиться хронической почечной недостаточностью. Из-за существенного ухудшения качества жизни у женщин с цистоцеле чаще возникают субдепрессивные состояния и астено-невротические расстройства (замкнутость, плаксивость, раздражительность, быстрая утомляемость).
Диагностика
При постановке диагноза цистоцеле используют данные физикального осмотра и инструментальных исследований, позволяющие верифицировать пролабирование во влагалище именно мочевого пузыря. Для выбора оптимального способа лечения рекомендуется оценить целостность лобково-шеечной фасции. Наиболее информативными в диагностическом плане являются:
- Осмотр на кресле. Влагалищное исследование рекомендуется проводить в литотомическом положении с введением по задней вагинальной стенке одностворчатого зеркала. Пролабированный мочевой пузырь обычно обнаруживается по передней стенке в виде мягкого вправимого опухолевидного образования, которое увеличивается в объеме и уплотняется при натуживании пациентки.
- Эхография. Признаками цистоцеле по данным УЗИ мочевого пузыря являются смещение задней мочепузырной стенки ниже уровня лобка в состоянии покоя и при натуживании (покашливании), ее деформация в виде остроугольного треугольника. Гипермобильность и дислокация мочеиспускательного канала, определяемая при УЗИ уретры, свидетельствует о центральном дефекте шеечно-лобковой фасции.
- Комплексное уродинамическое исследование (КУДИ). Проведение урофлоуметрии, цистометрии наполнения, цистометрии напряжения позволяет выявить нарушение замыкательной функции уретровезикального сфинктера и снижение сократительной способности детрузора. Дополнение КУДИ видеоуродинамическим исследованием дает возможность утончить данные по результатам выведения контраста.
- Эндоскопическая диагностика. Выполнение цистоскопии, как правило, затруднено. При эндоскопическом исследовании обычно удается визуализировать лишь пришеечные участки мочевого пузыря и уходящую вниз продольную складчатость на его задней стенке. Осмотр устьев мочеточников становится возможным после интравагинального введения ватного или марлевого тампонов, при этом дно в виде холма вдается в полость пузыря.
- Рентгенодиагностика. Цистография при диагностике цистоцеле используется преимущественно в качестве вспомогательного метода
Цистоцеле дифференцируют с другими видами генитального пролапса (опущением матки и влагалища, ректоцеле, энтероцеле), дивертикулом уретры, парауретральной кистой, скинеитом, бартолинитом, выворотом матки, выпадением миоматозного узла, раком шейки матки. По назначению уролога, гинеколога или урогинеколога пациентку консультирует проктолог, гастроэнтеролог, хирург, онколог.
Лечение цистоцеле
Консервативное лечение
На начальных этапах формирования пролапса основной терапевтической задачей является коррекция мочепузырной протрузии. При выраженном опущении для нормализации функции мочевого пузыря, смежных органов требуется восстановить анатомическую целостность диафрагмы таза. Пациенткам с легкой и средней степенями цистоцеле рекомендованы коррекция образа жизни с исключением тяжелых физических нагрузок, лечение сопутствующей патологии, способствующей формированию генитальных грыж, этиопатогенетическая и симптоматическая консервативная терапия уретровезикального пролапса:
- Укрепление мышц тазового дна. При снижении мускульного тонуса после родов, на фоне инволютивной или послеоперационной гипоэстрогении эффективно выполнение упражнений Кегеля или комплекса ЛФК по Атабекову. Тренировки менее результативны при наличии анатомических дефектов тканей, хотя и в этом случае удается уменьшить выраженность протрузии и нарушений мочеиспускания.
- Заместительная гормонотерапия. Женщинам с симптомами цистоцеле, возникшими на фоне климакса или посткастрационного синдрома, рекомендовано назначение эстрогенсодержащих или фитоэстрогенных препаратов. Гормональная терапия позволяет повысить тонус тазовой мускулатуры и укрепить связки, уменьшив пролапс и связанные с ним расстройства.
- Установка пессария. Введение во влагалище специального поддерживающего устройства предотвращает дальнейшее опущение стенок и обеспечивает механическую фиксацию выпавшего мочевого пузыря. Метод считается паллиативным и рекомендован женщинам, которые отказываются от хирургического лечения или не могут быть прооперированы по состоянию здоровья.
- Физиотерапия. В комплексном консервативном лечении цистоцеле также применяют физиотерапевтические методики (лазеротерапию, электромиостимуляцию).
Хирургическое лечение
При неэффективности терапевтических подходов пациенткам с тяжелым или осложненным цистоцеле показано выполнение реконструктивных операций. Выбор вида хирургического вмешательства зависит от состояния шеечно-лонной фасции.
При отсутствии анатомического дефекта в фасциальной ткани наилучшие результаты наблюдаются после проведения вагинопексии, передней кольпорафии. Если нарушена целостность фасции, соединяющей мочевой пузырь с лонным сочленением, устанавливаются синтетические сетчатые протезы. Для устранения недержания мочи пластику дополняют малоинвазивными слинговыми (петлевыми) вмешательствами – TVT, TVT-O.
Прогноз и профилактика
Применение консервативных методов терапии при отсутствии грубых анатомических дефектов тазового дна позволяет существенно улучшить качество жизни пациентки, отложить проведение операции. Эффективность хирургического лечения при передней кольпорафии составляет от 45 до 91%, положительные результаты при вагинопексии наблюдаются у 95-97% прооперированных женщин.
Для профилактики цистоцеле в послеродовом и перименопаузальном периоде рекомендовано укреплять мышцы тазового дна с помощью упражнений Кегеля, физиотерапевтических процедур, соблюдать диету для предотвращения запоров, ограничивать подъем тяжестей грузами не более 3 кг. При наличии экстрагенитальной патологии, способной спровоцировать мочепузырный пролапс, требуется своевременная адекватная терапия основного заболевания. Важную роль в предупреждении цистоцеле играет снижение акушерского травматизма за счет бережного ведения родов, анатомическое восстановление целостности родовых путей после разрывов, нитевая подтяжка влагалища при ослаблении тазовой диафрагмы.
Источник
