Что такое предрак мочевого пузыря
Злокачественная опухоль или рак мочевого пузыря – это опасное, а зачастую и смертельное новообразование, изначально исходящее из слизистой мочевого пузыря, способное поразить как располагающиеся рядом с мочевым пузырем органы (предстательную железу, мочеиспускательный канал, матку, прямую кишку), так и отдаленные (легкие, печень, кости, головной мозг).
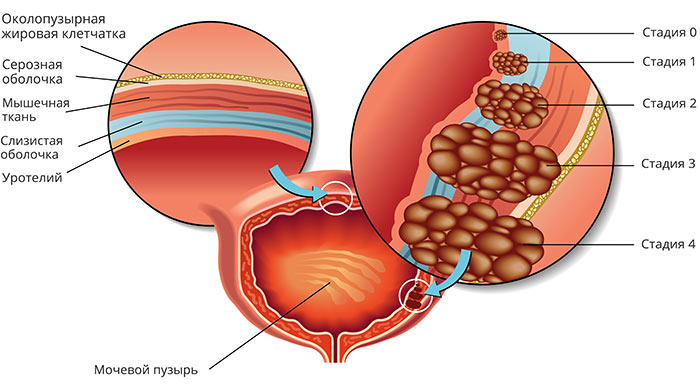
Злокачественные опухоли мочевого пузыря, классификация, стадии
В зависимости от вида клеток, из которых происходит опухоль, выделяют разные типы рака мочевого пузыря. Наиболее распространена уротелиальная, или переходно-клеточная, карцинома. Она встречается в 90-95% случаев. Гораздо реже опухоль представляет собой аденокарциному, плоскоклеточный рак, мелкоклеточную карциному, саркому (злокачественную опухоль из соединительной ткани).
Стадии рака мочевого пузыря:

- I – опухоль находится в пределах уротелия (слизистой оболочки) и не прорастает глубже.
- II -опухоль проросла глубже в стенку мочевого пузыря, но все еще не прорастает за его пределы.
- III – опухоль проросла за пределы мочевого пузыря и распространилась на окружающие ткани.
- IV – рак мочевого пузыря с метастазами.
Причины рака мочевого пузыря, факторы риска
Известно, что существуют факторы, которые повышают риск онкологии мочевого пузыря. На некоторые из них можно повлиять, на другие (такие как наследственность и возраст) нельзя:
- Самый значимый фактор риска – курение. У курильщиков заболевание возникает в три раза чаще, чем у некурящих людей. Считается, что примерно половина случаев рака мочевого пузыря у мужчин и женщин связана с курением. Табачный дым содержит токсичные вещества, которые попадают в кровь и выделяются вместе с мочой. Они задерживаются в мочевом пузыре и вызывают злокачественное перерождение клеток слизистой оболочки.
- Некоторые профессии предполагают контакт с вредными веществами, которые повышают вероятность возникновения злокачественных опухолей мочевого пузыря. В группе повышенного риска работники предприятий, которые занимаются производством красителей (воздействие бензидина и бета-нафтиламина), резиновой, кожевенной, текстильной, лакокрасочной продукции, художники, машинисты, парикмахеры (воздействие веществ, которые входят в состав красок для волос), водители грузовиков (воздействие продуктов сгорания дизельного топлива).
- Было замечено, что раком мочевого пузыря реже страдают люди, которые пьют много жидкости. Вероятно, причина в том, что мочевой пузырь у них регулярно очищается.
- Чаще всего заболевание диагностируют в старшем возрасте. Более 90% пациентов с раком мочевого пузыря – люди старше 55 лет.
- У мужчин риски выше, чем у женщин.
Как избежать рака мочевого пузыря? На что обратить внимание?
- Извечный совет всех врачей – не курите. Не курите вообще.
- Частный совет онкоуролога: убедитесь, что вы не используете бензидиновых красителей в творчестве.
- Не задерживайте мочу, лучше посетить туалет каждые 2-3 часа, чем мочиться раз в день.
- И если вдруг в моче показалась кровь, даже капелька, то срочно, в этот же день – к урологу.
Особенно опасно появление крови в моче без боли, жжения и учащения мочеиспускания. Чаще всего это означает, что кровотечение происходит из опухоли мочевого пузыря. Также важным является ежегодная диспансеризация у уролога: УЗИ почек и мочевого пузыря, особенно для тех, у кого родственники болели раком мочевого пузыря.
Что делать, если у близкого человека выявили опухоль мочевого пузыря?
На приём к онкоурологу. Максимально возможно – быстро. Онкоуролог выполнит ряд диагностических процедур и предложит тот или иной вариант лечения. Важно понимать, что способы лечения рака мочевого пузыря разных стадий имеют кардинальные отличия. И чем раньше опухоль выявлена, тем больше шансов, что лечение будет радикальным. Не относитесь равнодушно к появлению даже слабого красного окрашивания в моче, это может иметь самые печальные последствия.
Симптомы злокачественных опухолей мочевого пузыря
Чаще всего признаки злокачественных опухолей мочевого пузыря неспецифичны, в большинстве случаев они бывают вызваны другими заболеваниями. Установить точный диагноз можно только после обследования.

Обычно первый признак рака мочевого пузыря – примеси крови в моче. Они могут окрашивать мочу в оранжевый, розовый, темно-красный цвет. Кровь может появиться один раз, а потом моча несколько недель или месяцев снова выглядит нормально.
Другие возможные симптомы:
- Частые мочеиспускания.
- Боли, рези во время мочеиспусканий.
- Затруднение во время мочеиспускания, слабая струя мочи.
При запущенном злокачественном образовании мочевого пузыря возникают такие симптомы, как боли в пояснице, невозможность помочиться, постоянная слабость и усталость, снижение аппетита и потеря веса, боли в костях, отеки на ногах.
Многие из симптомов, перечисленных выше, возникают при аденоме простаты у мужчин, мочекаменной болезни, отеке слизистой оболочки мочевого пузыря при цистите и других заболеваниях.
Особенности и симптомы рака мочевого пузыря у женщин
Несмотря на различия в строении женской и мужской мочеполовой системы, признаки рака мочевого пузыря у женщин и мужчин не различаются. Есть только один небольшой нюанс: женщины чаще игнорируют кровь в моче, особенно если она появилась незадолго до месячных или во время них. Из-за этого они позже обращаются к врачу.
Некоторые факты:
- Женщины страдают злокачественными опухолями мочевого пузыря реже, чем мужчины.
- Шансы среднестатистической представительницы прекрасного пола заболеть этим онкозаболеванием – 1:88.
- У женщин заболевание обычно диагностируют в более позднем возрасте, чем у мужчин.
- Обычно у женщин обнаруживают менее агрессивные и менее инвазивные опухоли.
- Но если обнаружен запущенный инвазивный рак, шансы выжить у женщины ниже, чем у мужчины.
Особенности рака мочевого пузыря у мужчин
- Мужской пол – фактор риска рака мочевого пузыря. У мужчин заболевание встречается чаще, чем у женщин.
- Шансы мужчины заболеть данной онкопатологией в течение жизни – 1:26.
- У мужчин рак мочевого пузыря обычно диагностируют в более раннем возрасте, чем у женщин, опухоль обычно оказывается более агрессивной и инвазивной.
- У мужчин опухоль может имитировать симптомы аденомы простаты.
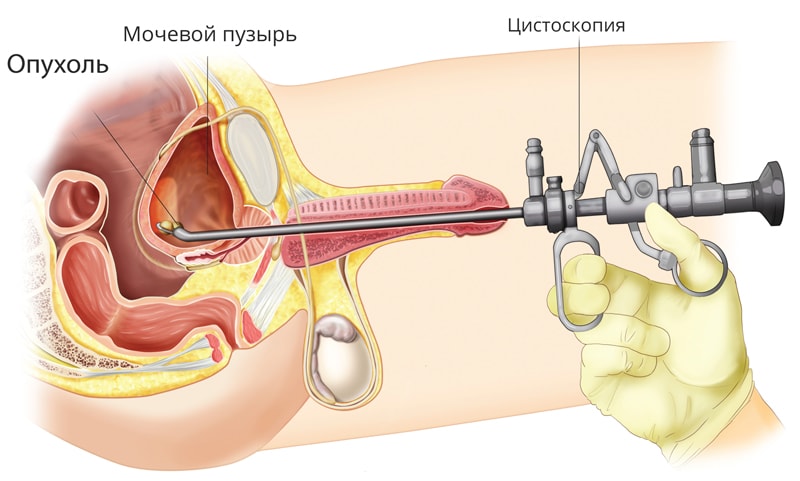
Что важно в диагностике рака мочевого пузыря?
Методы диагностики:
- ТУР-биопсия,
- цистоскопия.
Первое и совершенно необходимое исследование – это цистоскопия. Многие знают про гастроскопию – процедуру осмотра желудка. Практически так же можно определить и цистоскопию – осмотр внутренней поверхности мочевого пузыря.
В Европейской онкологической клинике используются современные цистоскопы Karl Storz и Olympus, процедура выполняется с обезболиванием.
Еще один важный способ диагностики рака мочевого пузыря – ТУР-биопсия. Через мочеиспускательный канал без внешних разрезов вводится специальный инструмент – резектоскоп. Опухоль удаляется в пределах здоровых тканей и отправляется на гистологическое исследование и цитологию мочевого пузыря. И здесь применение фотодинамической диагностики позволяет расширить возможности стадирования: ведь ТУР – это не только диагностика, но в ряде случаев и способ лечения опухоли мочевого пузыря. В синем цвете хирургу видны самые мелкие участки слизистой, пораженных опухолью, для возможности их полного удаления.
Безусловно, важны такие исследования, как компьютерная томография, рентгенография грудной клетки, УЗИ органов брюшной полости. КТ позволяет оценить наличие и размер метастазов, находить пораженные лимфатические узлы, понять, успела ли опухоль выйти за пределы мочевого пузыря и поразить прямую кишку, матку, предстательную железу. Рентгенография грудной клетки делает возможным исключение метастазов в легкие, а УЗИ – в печень.
Методы лечения рака мочевого пузыря
Способ лечения зависит от стадии рака мочевого пузыря. На первых стадиях возможно сохранение мочевого пузыря, хирургическим способом удаляется только сама опухоль. Как было сказано выше, для этого используется ТУР – трансуретральная резекция – операция без каких-либо разрезов, через мочеиспускательный канал. Резко уменьшает количество рецидивов использование фотодинамической диагностики во время ТУР, ведь врач легко видит все пораженные участки мочевого пузыря. После удаления опухоли мочевого пузыря используется внутрипузырная химиотерапия или иммунотерапия: в мочевой пузырь курсами вливается либо химиопрепарат, активный против опухоли, либо вакцина БЦЖ. Введение противотуберкулезной вакцины БЦЖ при раке мочевого пузыря используется в медицине давно и увеличивает безрецидивную выживаемость больных.
Особым случаем является наличие опухоли мочевого пузыря, которая «сидит» прямо на устье мочеточника. Такая опухоль может блокировать отток мочи из почки. Для восстановления функции почки выполняется пункционная нефростомия – установка специальной трубочки в почку для восстановления оттока мочи.
К сожалению, удаление опухоли устья мочеточника сопряжено с обязательным повреждением этого органа. В Европейской онкологической клинике мы предлагаем удаление подобной опухоли при помощи трансуретральной резекции с сохранением мочеточника. Для этого мы пересаживаем мочеточник в верхнюю часть мочевого пузыря лапароскопическим способом, что позволяет избавить пациента от нефростомы.
Если же мы видим, что опухолей много, что имеются метастазы в местные лимфатические узлы, что опухоль слишком глубоко поражает стенку мочевого пузыря, то здесь необходимо решать вопрос об удалении мочевого пузыря и проведении облучения либо системной химиотерапии.
Необходимо понимать, что удаление мочевого пузыря – цистэктомия – это одна из наиболее сложных операций в урологии. Для обеспечения безопасности пациентов, кому показана цистэктомия, в Европейской онкологической клинике создан хирургический блок, отвечающий стандартам безопасности Израиля. Это мощная анестезиологическая и реанимационная служба, операционный зал, оснащенный самым современным оборудованием, позволяющим минимизировать кровопотерю. В блоке интенсивной терапии происходит круглосуточное врачебное наблюдение послеоперационных больных, постоянно мониторируются функции жизненно важных органов.
Как жить без мочевого пузыря, если онкоуролог рекомендует его удаление?
Самый неприятный вариант – удалили мочевой пузырь, а мочеточники вывели на кожу. У пациента нет резервуара для накопления мочи, она выходит в пластиковые мочеприемники, прикрепленные к телу. Качество жизни этих людей оставляет желать лучшего: это постоянный запах мочи, затруднения в гигиенических процедурах, резко повышенный риск инфекции почек, часто – невозможность просто выйти на улицу. Между тем, существует несколько способов создания нового мочевого пузыря, так называемая неоцистопластика. Изолируется участок кишечника, туда пересаживаются мочеточники, создается анастомоз (соединение) с мочеиспускательным каналом. Это позволяет пациенту мочиться как обычно.

Важно знать и понимать, что в лечении рака мочевого пузыря важна не только операция. Комплексный подход, совместные усилия хирурга-онкоуролога, химиотерапевта, радиолога зачастую помогают не только спасти жизнь пациенту, но и сохранить качество его жизни. В Европейской онкологической клинике по поводу каждого пациента с раком мочевого пузыря обязательно проводится консилиум этих специалистов, что позволяет достигнуть хороших результатов. В сложных неоднозначных случаях мы стараемся получить «второе мнение» наших коллег из ведущих университетских клиник Австрии, Германии и Израиля.
Почему при обнаружении маленькой опухоли врач-онкоуролог рекомендует выполнение расширенного обследования костей, печени, легких?
В онкологии нет понятия «маленькая опухоль». Есть понятие «стадия». В довольно большом количестве случаев первичная опухоль не превышает полсантиметра, однако она уже успела «забросать метастазами» отдаленные органы. Если просто удалить опухоль, даже удалить радикально, вместе с мочевым пузырем, то человека убьет метастаз, который вовремя не был выявлен.
Иммунотерапия при раке мочевого пузыря
Иммунотерапия – современное, активно развивающееся направление в лечении онкологических заболеваний, на которое многие врачи и ученые возлагают большие надежды. Применяется она и при злокачественных опухолях мочевого пузыря.
Внутрипузырное введение вакцины БЦЖ практикуется уже более 30 лет. В мочевой пузырь, зачастую после трансуретральной резекции опухоли на ранней стадии, вводят ослабленные туберкулезные палочки. Они не могут вызвать туберкулез, но активируют клетки иммунной системы, которые начинают «замечать» и атаковать опухоль.
Более современное направление в иммунотерапии злокачественных опухолей мочевого пузыря – применение ингибиторов контрольных точек. Контрольные точки – это молекулы, которые использует иммунная система, чтобы не допустить атаки на здоровые ткани. Эти молекулы иногда используют опухолевые клетки, чтобы подавить иммунный ответ. Ингибиторы контрольных точек помогают снять этот блок:
- Блокаторы PD-L1: атезолизумаб (Тецентрик), авелумаб (Бавенсио), дурвалумаб (Имфинзи).
- Блокаторы PD-1: ниволумаб (Опдиво), пембролизумаб (Кейтруда).
Цены в Европейской онкологической клинике на лечение рака мочевого пузыря
- Консультация онколога – 5100 руб.
- Консультация химиотерапевта – 6900 руб.
- Проведение внутрибрюшной химиотерапии (инфузия, без стоимости лекарственных препаратов) – 19100 руб.
- Резекция мочевого пузыря – 61000 руб.
- Резекция мочевого пузыря с резекцией мочеточника – 93800 руб.
- Трансуретральная резекция (ТУР) мочевого пузыря – 120000 руб.
- Расширяющая кишечная пластика мочевого пузыря – 85300 руб.
- Проведение химиотерапии (инфузия, без стоимости лекарственных препаратов) – 15000 руб.
- Проведение иммунотерапии (без стоимости лекарственных препаратов) – 15000 руб.
- Анти PD-1 терапия – 334000 руб.
Источник
Предраковые заболевания мочевого пузыря. Этиология. Современные методы диагностики и лечения.
Предраковые заболевания мочевого пузыря – это состояния, которые со временем могут переходить в рак или на их фоне чаще развивается рак:
доброкачественные эпителиальные опухоли – папилломы, которые представляют собой ворсинчатые разрастания, единичные или множественные (папилломатоз)
хронический цистит (воспалительное заболевание мочевого пузыря)
некоторые паразиты могут вызывать развитие рака: шистосомы, обитающие в водоемах африканских стран (например, Египет), внедряются в уретру и откладывают яйца в стенку мочевого пузыря, где, в дальнейшем развивается рак.
весьма опасной считается почечнокаменная болезнь, так как постоянное травмирование камнями мочевыводящих путей может привести к раку.
Диагностика. Поскольку симптомы РМП не являются абсолютными только для этого заболевания, необходимо дифференцировать онкологический процесс с доброкачественными опухолями, эндометриозом, туберкулезом, простой язвой мочевого пузыря и геморрагическим хроническим циститом.
После опроса пациента и пальпации мочевого пузыря прибегают к инструментальным, аппаратным и лабораторным исследованиям. В процессе обследования устанавливается точный диагноз, стадия опухоли, ее локализация и гистологический тип.
Пальпация мочевого пузыря выполняется под наркозом. Врач проводит процедуру через влагалище (у женщин) и/или прямую кишку (у мужчин). Бимануальная пальпация бывает результативной при значительных размерах опухоли и при метастазировании в органы малого таза.
Цитологический анализ осадка мочи считается вспомогательным, но, тем не менее, эффективно позволяет определять наличие раковых клеток и их ассоциаций в моче. Этот метод применяется со 2ой половины 19 века до наших дней из-за простоты исследования и отсутствия вмешательства в организм пациента. В 20% случаев дает ложноположительные результаты.
Компьютерная томография (КТ)
МРТ
Рентгенологические методы. При экскреторной урографии контрастное вещество вводится в вену, снимки делаются при его прохождении через почки, мочеточники и мочевой пузырь. Для большей информативности проводится одновременно с нисходящей, осадочной или восходящей цистограммой.
Трансабдоминальное и трансректальное ультразвуковое сканирование (УЗИ) стало активно применяться в последние годы. УЗИ исследование позволяет определить РМП в 82% случаев без применения других методов.
Цистоскопия раньше была главным методом исследования при РМП, сейчас ее применяют при без болевой тотальной гематурии на заключительных этапах обследования. Цистоскоп вводится под наркозом через уретру в мочевой пузырь. С помощью цистоскопа возможно не только произвести визуальный осмотр полости мочевого пузыря, но и выполнить трансуретральную резекцию (ТУР) опухоли в диагностических и лечебных целях.
Лечение. Выбор метода лечения зависит от морфологического типа рака, степени его распространенности, локализации и общего состояния больного. Существуют традиционные методы лечения РМП и новые методы, которые находятся на стадии клинических испытаний.
Хирургические методы лечения:
Трансуретральная резекция (ТУР) с фульгурацией эффективна в большинстве случаев поверхностного рака мочевого пузыря (стадии Т1 и Т2). При стадиях Т3 и Т4 проводится в паллиативных целях. После процедуру излечивается около 70% больных, остальные нуждаются в комбинированном лечении.
Радикальная цистэктомия – золотой стандарт при инвазивном раке мочевого пузыря и поверхностном раке с высоким риском рецидивов. Мочевой пузырь удаляется полностью вместе с региональными лимфоузлами и пораженными опухолью органами малого таза. В дальнейшем возможна пластика мочевого пузыря.
Сегментная цистэктомия проводится для ограниченных опухолей стадии Т2. Удаление части мочевого пузыря позволяет сохранить нормальную функцию мочеиспускания.
Химиотерапия, лучевая терапия и иммунотерапия применяются в сочетании с хирургическими методами лечения, что позволяют снизить количество рецидивов, а также значительно продлить жизнь пациентов.
Источник

«Доктор, меня замучил этот цистит! И чем я уже только не лечилась…»
Такую или подобную фразу часто слышит каждый практикующий уролог, причём не только из уст молодых девчонок, легкомысленно щеголяющих в коротких юбках в любую погоду; но и от солидных дам, достаточно серьёзно относящихся к своему здоровью.
Проблема воспалительных заболеваний нижних мочевых путей у женщин с каждым годом становится всё актуальней и требует поиска других решений, чем назначение банального «Фурагина».
Почему так происходит? Давайте попробуем разобраться.
Конечно, цистит (воспаление мочевого пузыря) – проблема, в основном, женская. У мужчин встречается достаточно редко и, как правило, связана с мочекаменной болезнью, аденомой простаты, стриктурой уретры или другими заболеваниями мочеполовой сферы. То есть на «пустом месте» не возникает.
У женщин же, кроме анатомических особенностей (короткий и широкий мочеиспускательный канал, непосредственная близость половых путей) есть целый ряд предпосылок для развития этого заболевания, начиная с функциональных и заканчивая поведенческими.
К первым можно отнести склонность женского организма к проблемам с кишечником (запоры, синдром раздражённой кишки и т.д.), участившийся, в последние годы, дисбаланс гормональной регуляции (нарушение менструального цикла, состояния пре- и постменопаузы, рецидивирующий дисбактериоз влагалища) и т.д..
Вторая группа причин – это, конечно, дань цивилизации и современному образу жизни. Здесь и частая смена партнёров, рецидив и хронизация инфекций, передающихся половым путём, и самолечение по интернету, влияние рекламы различных гигиенических средств, действие которых далеко не всегда соответствует заявленным результатам, и многое другое.
Отдельно хочу остановиться на проблеме нерационального лечения банального цистита, приводящей к тому, что эта болезнь становится Вашим «спутником» если не на всю жизнь, то очень на долго. Ведь как оно обычно бывает: проснувшись утром, почувствовав боль внизу живота и частое с резью мочеиспускание быстро бежите в ближайшую аптеку, где добрая «аптекарша», ссылаясь на свой жизненный опыт, рекомендует купить и попринимать, например, Фурагин. Выпив несколько таблеток, на завтра, почувствовав себя хорошо, пачка Фурагина засовывается на какую-нибудь полку кухонного шкафчика и пребывает в забвении до следующего раза, через месяц, два, три, год; у кого как. Но всё равно к «целебной пачке» возвращаются практически все. Ситуация повторяется. Периоды ремиссии сокращаются и, в конечном итоге, Вы понимаете, что безупречно действующий ранее препарат не приносит даже облегчения симптомов, не говоря уже о полном выздоровлении. И тогда, наконец-то, Вы решаетесь обратиться к специалисту, который, надеюсь, будет грамотным и первым делом назначит бакпосев мочи (анализ мочи на флору и чувствительность к антибиотикам). Через несколько дней, получив результат анализа Вы, даже не имея медицинского образования, понимаете, что выделенный из Ваших мочевых путей микроб абсолютно не убиваем препаратами группы Фурагина. И кто виноват: добрая «аптекарша», порекомендовавшая принимать лекарство не менее 5 дней или Вы, закинув конвалюту в кухонный ящик, как только стало хорошо?!
Вопрос – риторический (сам по себе подразумевает ответ).
Микроб – не дурак. Он – маленький, но умный и хитрый. И то, что его не убивает – делает его сильнее! Именно так и происходит при лечении любых воспалительных заболеваний неправильными дозами антибиотиков в нерегламентированные сроки.
Конечно, по результату бакпосева, профессионал сможет подобрать действенный препарат на адекватный период, но, к сожалению, это лечение так же может не привести к полному выздоровлению, поскольку в мочевом пузыре уже могли произойти определённые изменения, требующие вмешательства посерьёзнее чем таблетки или уколы.
Вследствие длительно протекающих воспалительных процессов, особенно с частыми рецидивами, практически всегда возникают структурные изменения слизистой оболочки мочевого пузыря, которые приводят к неспособности органа противостоять атакам инфекции и даже способствовать развитию злокачественных новообразований.
В этом контексте именно лейкоплакия мочевого пузыря составляет основную долю тех проблем, которую Вам самостоятельно решить не удастся.
Лейкоплакия мочевого пузыря – хроническое заболевание, в основе которого лежит плоскоклеточная метаплазия уротелия (слизистой оболочки мочевого пузыря) и является факультативным предраком (т.е. не обязательно приводящим в перспективе к злокачественному заболеванию, но от этого всё равно не безобидное).
Выявляется примерно у 60% женщин репродуктивного возраста и в 90% при хронических рецидивирующих циститах. И мне, лично, не понятно, почему до сих пор не уделяется должного внимания этой проблеме!?
Этиология заболевания чётко не определена, но основными факторами провоцирующими его развитие считаются ИППП (Инфекции Передающиеся Половым Путём), хронические воспалительные процессы женской половой сферы, дисгормональные состояния, иммунодефицит, хроническая уроинфекция и т.д..
Хронический рецидивирующий цистит провоцирует возникновение лейкоплакии, а затем, уже сама лейкоплакия поддерживает хроническое воспаление в мочевом пузыре. Развивается, так называемый, замкнутый «порочный круг», разорвать который, только приёмом антибиотиков, к сожалению, не получается.
В отечественных и зарубежных протоколах обследования и лечения урологических заболеваний при хронических рецидивирующих циститах чётко прописана необходимость выполнения цистоскопии (эндоскопического исследования мочевого пузыря) именно для установления причины такого упорного течения болезни. И практически всегда обнаруживается уже резвившееся изменение слизистой, зачастую, в виде лейкоплакии.
Действительно, цистоскопия, особенно с биопсией (исследованием удалённого участка стенки мочевого пузыря под микроскопом) является единственным методом подтверждения диагноза. А правильно поставленный диагноз, как учили меня ещё в онкологии, это – залог успешного лечения. Вообще-то, если честно, «опытным глазом» можно поставить предварительный диагноз и без биопсии, но где-же набраться «опытных глаз» на каждый цистоскоп!? Поэтому, настоятельно рекомендую выполнять цистоскопию с эндовидеофиксацией (записью исследования на электронные носители), чтобы состояние Вашего мочевого пузыря мог оценить не только врач, выполнявший процедуру, но и любой другой специалист.
Я, как говорится, «в теме» уже более 20 лет и, не смотря на то, что опыт исчисляется не одной сотней цистоскопий, биопсию беру всегда, если не при первичном исследовании; то во время операции – обязательно.
Если интересно, то именно так выглядит «классическая» лейкоплакия мочевого пузыря при цистоскопии.
Для просмотра видео – дважды кликнуть «иконку» левой кнопкой, затем открыть.
К сожалению, далеко не всегда, лейкоплакия мочевого пузыря выглядит классически и, в большинстве случаев, цистоскопическая картина может ввести в замешательство неопытных урологов. И вот только некоторые варианты этого заболевания.
Как бы то ни было, но эти участки, как я называю, «белёсого моховидного разрастания слизистой» и являются проявлениями лейкоплакии.
Естественно, что такая слизистая оболочка не может выполнять свои функций, основной из которых является защита от проникновения и развития микроорганизмов.
Консервативные методы лечения лейкоплакии мочевого пузыря – неэффективны и, в основном, сводятся к периодическим курсам антибиотикотерапии.
Иногда, надеюсь, из самых добрых побуждений, Вам могут предложить курс инстилляций (заливок лекарственных веществ) в мочевой пузырь.
К инстилляциям у меня отношение неоднозначное. Да, в некоторых ситуациях, они могут помочь, но только не в случае лейкоплакии, а зачастую, приносят только вред. Я, лично, категорически против заливок на основе различных масел (облепихового, шиповникового и т.п.). Ну посудите сами: масло не растворяется и не смешивается с водой, и как оно тогда может воздействовать на постоянно «мокрую» слизистую мочевого пузыря? Кроме того, и здесь не надо иметь больших познаний в физике, любое масло легче воды и для того что бы оно полностью вышло из мочевого пузыря, мочиться надо «стоя на голове», в несвойственной для обычного человека манере!
В подтверждение своих слов, хочу продемонстрировать видео цистоскопии, при которой я удалил из мочевого пузыря уже прогорклое зловонное облепиховое масло через 2 (!) месяца после инстилляции.
Это – инородное тело в мочевом пузыре. Какую пользу оно может принести!? И только представьте, что могло бы произойти, если бы это «лекарственное средство» осталось в организме на год, два, три…!
Надеюсь, убедил, что в лечении лейкоплакии мочевого пузыря ни таблетки, ни «целебные заливки» не помогут. Единственным правильным и действенным способом борьбы с этим недугом являются методы, позволяющие радикально удалить её из органа.
Наиболее распространённым вариантом оперативного вмешательства является трансуретральная электрорезекция (ТУР).
Гораздо реже производиться лазерная коагуляция слизистой мочевого пузыря.
И в том и в другом случае полностью удаляются поражённые участки, давая возможность нарасти новой, способной адекватно выполнять свои функции слизистой.
Я, лично, владея обеими методиками, всё-таки отдаю предпочтение лазерной коагуляции по ряду причин: во-первых – лазерный луч позволяет более точно провести обработку патологических очагов, во-вторых – особенность репарации (заживления) лазерных ожогов, связанная с процессом интенсивного неоангиогенеза (образованием новых кровеносных сосудов), что немаловажно для питания вновь сформировавшейся слизистой и в-третьих – для выполнения электрорезекции через мочеиспускательный канал нужно провести инструмент диаметром минимум 7 мм., тогда как для подведения лазерного излучения достаточно эндоскопа толщиной в 4,5мм. Лишняя травма уретры, уже довольно измученной частыми воспалениями, никому не нужна. И, как показывает практика, 8 из 10 пациенток на следующий день после лазерной коагуляции не предъявляют жалоб относительно мочеиспускания, а заживление лазерных ожогов проходит быстрее и лучше электрических.
Ни в коем случае не хочу принизить результаты электрорезекции и не только по причине отсутствия лазеров во многих лечебных учреждениях и подготовленных к работе на них специалистов. Метод подтверждён хорошими результатами и имеет право сегодня на существование, но, опять-таки, по моему мнению, в связи с развитием медицинских технологий, обречён на постепенное вымирание.
Искренне надеюсь, что, прочитав это и просмотрев, не всегда понятные для непрофессионала, видео Вы узнали кое-что о болезни, возможно, присутствующей внутри Вас, стали чуть-чуть «урологом» и знаете, как вести себя дальше.
Цистоскопическая картина лейкоплакии мочевого пузыря.
https://www.youtube.com/watch?v=9u3iRiavUXg
Варианты поражения слизистой при лейкоплакии мочевого пузыря
https://www.youtube.com/watch?v=1JMpkoT5k7s
Облепиховое масло в мочевом пузыре через 2 месяца инстилляции.
https://www.youtube.com/watch?v=ntc81Q_YhGo
Cлизистая мочевого пузыря через 2 месяца после лазерной коагуляции.
https://www.youtube.com/watch?v=3OawMzQwrmc
Удаление лейкоплакии мочевого пузыря при помощи гольмий-неодимового лазера.
https://www.youtube.com/watch?v=2pH2E845bS4
В заключении, я хотел бы вернуться к тому с чего начал: наиболее частые вопросы пациентов.
«Доктор, и что, после этой операции я раз и на всегда забуду эту проблему!?»
И я, обычно, отвечаю: «Нет! И ещё раз НЕТ!»
К сожалению, мы лечим следствие, а не причину заболевания. Убрав лейкоплакию, мы не искореняем то, что её вызвало.
И здесь очень многое зависит от Вас! От того, насколько Вам удастся ликвидировать причины, поспособствовавшие развитию болезни.
И поверьте, если Вы распрощаетесь с проблемами, вызвавшими лейкоплакию, тогда избавитесь от неё если не навсегда, то очень надолго!
А я, буду всегда рад помочь Вам и словом и делом!
С.В. Попов
Источник
