Аномалии мочевого пузыря урология
Выделяют
следующие пороки развития мочевого
пузыря:
■ аномалии
мочевого протока (урахуса);
■ агенезия
мочевого пузыря;
■ удвоение
мочевого пузыря;
■ врожденный
дивертикул мочевого пузыря;
■ экстрофия
мочевого пузыря;
■ врожденная
контрактура шейки мочевого пузыря.
Урахус
(urachus)
–
мочевой проток, который соединяет
формирующийся мочевой пузырь через
пуповину с околоплодными водами в период
внутриутробного развития плода. Обычно
к моменту рождения ребенка он зарастает.
При пороках развития урахус может
полностью или частично не зарастать. В
зависимости от этого различают аномалии
урахуса.
Пупочный
свищ –
незаращение части урахуса, открывающееся
свищом в области пупка и не сообщающееся
с мочевым пузырем. Постоянные выделения
из свища приводят к раздражению кожи
вокруг него и присоединению инфекции.
Пузырно-пупочный
свищ –
полное незаращение урахуса. В этом
случае происходит постоянное выделение
мочи из свища.
Киста
урахуса –
незаращение средней части мочевого
протока. Такая аномалия протекает
бессимптомно и проявляется только при
больших размерах или нагноении. В ряде
случаев ее можно прощупать через переднюю
брюшную стенку.
Диагностика
аномалий урахуса основана на использовании
ультразвуковых, рентгенологических
(фистулография) и эндоскопических
(цистоскопия с введением в свищевой ход
метиленового синего и обнаружением его
в моче) методов исследования. Оперативное
лечение заключается в иссечении урахуса.
Агенезия
мочевого пузыря –
его врожденное отсутствие. Крайне редкая
аномалия, которая обычно сочетается с
пороками развития, не совместимыми с
жизнью.
Удвоение
мочевого пузыря –
также очень редкая аномалия этого
органа. Она характеризуется наличием
перегородки, которая разделяет полость
мочевого пузыря на две половины. В каждую
из них открывается устье соответствующего
мочеточника. Данная аномалия может
сопровождаться удвоением уретры и
наличием двух шеек мочевого пузыря.
Иногда перегородка может быть неполной,
и тогда имеет место «двухкамерный»
мочевой пузырь (рис. 5.34).
Врожденный
дивертикул мочевого пузыря –
мешковидное выпячивание стенки мочевого
пузыря наружу. Как правило, он располагается
на заднебоковой стенке мочевого пузыря
рядом с устьем, несколько выше и
латеральней его.
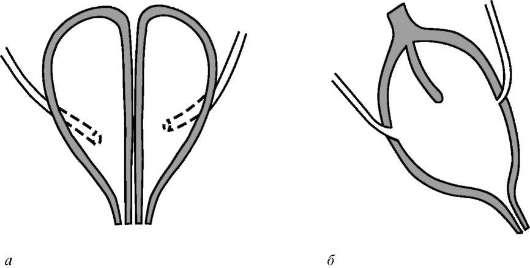
Рис.
5.34. Удвоение
мочевого пузыря: а
–
полное; б
–
неполное
Стенка
врожденного (истинного) дивертикула, в
отличие от приобретенного, имеет такое
же строение, как и стенка мочевого
пузыря. Приобретенный (ложный) дивертикул
развивается вследствие инфравезикальной
обструкции и повышения давления в
мочевом пузыре. В
результате перерастяжения стенки
мочевого пузыря происходит ее истончение
с выпячиванием слизистой между пучками
гипертрофированных мышечных волокон.
Постоянный застой мочи в дивертикуле
способствует образованию в нем камней
и развитию хронического воспаления.
Характерными
клиническими симптомами данной аномалии
являются затруднение мочеиспускания
и опорожнение мочевого пузыря в два
этапа (сначала опорожняется мочевой
пузырь, затем дивертикул).
Диагноз
устанавливается на основании УЗИ (рис.
5.35), цистографии (рис. 5.36) и цистоскопии
(рис. 20, см. цв. вклейку).
Лечение
оперативное, заключается в иссечении
дивертикула и ушивании образовавшегося
дефекта стенки мочевого пузыря.
Экстрофия
мочевого пузыря –
тяжелый порок развития, заключающийся
в отсутствии передней стенки мочевого
пузыря и соответствующей ей части
передней брюшной стенки (рис. 40, см. цв.
вклейку). Данная аномалия чаще наблюдается
у мальчиков и встречается у 1 из 30-50 тыс.
новорожденных. Экстрофия мочевого
пузыря нередко сочетается с пороками
развития верхних и нижних мочевых путей,
выпаде-

Рис.
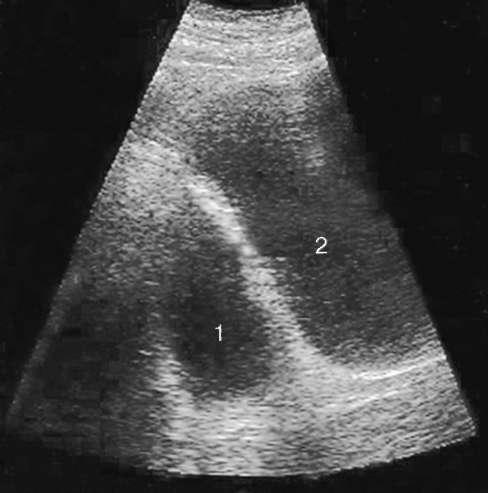
5.35. Трансабдоминальная
сонограмма. Дивертикул (1) мочевого
пузыря (2)
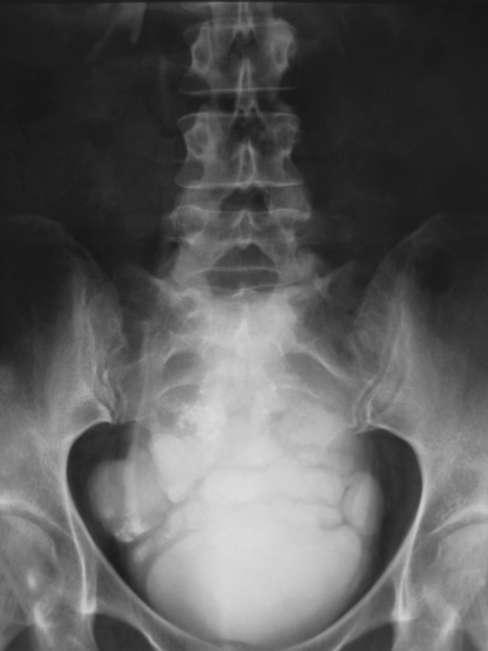
Рис.
5.36. Нисходящая
цистограмма. Дивертикулы мочевого
пузыря
нием
прямой кишки, у мальчиков – с эписпадией,
паховой грыжей, крип-торхизмом, у девочек
– с аномалиями развития матки и влагалища.
Моча
при такой аномалии постоянно изливается
наружу, что в дальнейшем приводит к
мацерации и изъязвлению кожи промежности,
половых органов и бедер. Когда ребенок
натуживается (при смехе, крике, плаче),
стенка мочевого пузыря выпячивается в
виде шара, а выделение мочи усиливается.
Слизистая оболочка гиперемирована,
легко кровоточит. В нижних углах дефекта
определяются устья мочеточников.
Экстрофия мочевого пузыря, как правило,
сочетается с диастазом костей лонного
сочленения, что проявляется «утиной»
походкой. Постоянное соприкосновение
слизистой оболочки мочевого пузыря и
уретры с внешней средой способствует
развитию хронического цистита и
пиелонефрита.
Хирургическое
лечение проводится в первые месяцы
жизни ребенка. Выделяют три вида
оперативных вмешательств:
■ реконструктивно-пластические
операции, направленные на закрытие
дефекта мочевого пузыря и брюшной стенки
собственными тканями;
■ пересадка
треугольника мочевого пузыря вместе с
устьями в сигмовидную кишку (в настоящее
время выполняется крайне редко);
■ формирование
искусственного ортотопического мочевого
резервуара из участка подвздошной
кишки.
Контрактура
шейки мочевого пузыря –
порок развития, характеризующийся
избыточным развитием соединительной
ткани в данной анатомической области.
Клиническая картина зависит от степени
выраженности фиброзных изменений в
шейке мочевого пузыря и связанных с
ними нарушений мочеиспускания. Диагностика
данной аномалии основана на результатах
инструментального исследования
(урофлоуметрия в сочетании с
цистоманометрией), уретрографии и
уретроцистоскопии с биопсией шейки
мочевого пузыря. Лечение эндоскопическое,
заключается в рассечении или иссечении
рубцовых тканей.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
02.05.201512.42 Mб23gigiena_lechebnoe_delo_GOS_SOGMA.rtf
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Аномалии мочевого пузыря и мочеиспускательного канала
ИНФРАВЕЗИКАЛЬНАЯ ОБСТРУКЦИЯ У ДЕТЕЙ
Под собирательным термином инфравезикальной обструкции понимают препятствие оттоку мочи на уровне шейки мочевого пузыря или мочеиспускательного канала. Он включает в себя многочисленные аномалии и заболевания, основными из которых являются врожденная контрактура шейки мочевого пузыря, врожденные клапаны заднего отдела мочеиспускательного канала и гипертрофия семенного бугорка, врожденная облитерация мочеиспускательного канала.
Основным признаком инфравезикальной обструкции является затрудненное мочеиспускание, нередко регистрируемое со дня рождения, вплоть до полной задержки мочеиспускания с парадоксальной ишурией
При наличии обструкции в инфравезикальной области на первых этапах болезни регистрируется компенсаторная гипертрофия детрузора мочевого пузыря, в последующие сроки, при отсутствии лечебной помощи, констатируется его гипотония и в более поздние сроки атония. В этот период мочевой пузырь достигает больших размеров; для его опорожнения дети прибегают к надавливанию на пузырь. Вследствие возникшего патологического состояния в мочевом пузыре диагностируются дивертикулы, пузырно-мочеточниковый рефлюкс, хронический цистит и хронический пиелонефрит.
Врожденная контрактура шейки мочевого пузыря (болезнь Мариона). Заболевание наблюдают весьма редко. У мальчиков характеризуется развитием кольцевидной фиброзной ткани в подслизистом и мышечном слоях шейки. При гистологическом исследовании у детей старшего возраста наряду с фиброзом часто обнаруживают признаки хронического воспаления,
Симптоматика. Клиническая картина зависит от степени выраженности обструкции шейки и длительности заболевания (от незначительного затруднения мочеиспускания при отсутствии остаточной мочи и нарушении функции почек до задержки мочеиспускания по типу парадоксальной ишурии), развития пузырно-мочеточникового рефлюкса, уретерогидронефроза и почечной недостаточности.
Диагноз. Контрактуру шейки мочевого пузыря устанавливают на основании данных восходящей уретроцистографии и уретроцистоскопии. Урофлоуметрия в сочетании с цистоманомет-рией подтверждает наличие обструкции в области шейки и определяет функциональное состояние детрузора.
При уретроцистографии констатируется приподнятость дна и трабекулярность стенок мочевого пузыря, недостаточное контрастирование мочеиспускательного канала, при ццстоскопии – трабекулярность стенок пузыря, иногда определяется выпячивание задней стенки шейки, а у некоторых больных – гипертрофия межмочеточниковой складки.
Лечение. Применяются чреспузырные хирургические вмешательства – продольное рассечение шейки или У-образная пластика и трансуретральная резекция шейки пузыря. Последний вид оперативной коррекции наиболее распространен, так как высокоэффективен и малотравматичен.
Врожденные клапаны мочеиспускательного канала. Аномалия встречается относительно часто у мальчиков и представляет собой наличие перепонок (складок) в мочеиспускательном канале, обе стороны которых покрыты слизистой оболочкой.
Различают три типа клапанов уретры: I тип – клапан, имеющий чашеобразную форму (встречаются наиболее часто) и расположенный ниже семенного бугорка; II тип – воронкообразные клапаны (чаще множественные), идущие от семенного бугорка к шейке мочевого пузыря; III тип – клапаны в виде поперечной диафрагмы, расположенной выше или ниже семенного бугорка (рис. 56).
Несмотря на различные типы клапанов, клиническая симптоматика их проявлений однотипна и характеризуется теми же симптомами, что и при диагностировании врожденной контрактуры шейки мочевого пузыря. Иногда отмечается энурез и дневное недержание мочи.
Диагноз. В отличие от врожденной контрактуры шейки мочевого пузыря при клапанах уретры бужи, катетеры и цистоскопы свободно проходят в мочевой пузырь. При выведении головчатого бужа из пузыря в случае наличия клапана ощущается препятствие на уровне задней части уретры. При уретроскопии обнаруживаются клапаны на этом уровне.
На уретроцистограммах констатируется увеличение в размере мочевого пузыря и расширение задней части уретры в более поздние сроки – дивертикулы и пузырно-мочеточниковый реф-люкс.
При урофлоуметрии, профилометрии и цистоманометрии констатируется не только нарушение скорости мочеиспускания, но и локализация обструкции в области уретры.
Лечение. При наличии клапанов мочеиспускательного канала лечение оперативное – трансуретральная резекция.
Гипертрофия семенного бугорка. Врожденная аномалия характеризуется гиперплазией всех элементов семенного бугорка. Размер увеличенного семенного бугорка бывает различным; иногда он почти полностью обтурирует просвет мочеиспускательного канала.
Клиническая картина аналогична врожденной контрактуре шейки мочевого пузыря и клапанов уретры. У детей старшего возраста нередко в период микции регистрируется болезненная эрекция.
Диагноз. Устанавливается диагноз по результатам восходящей уретроцистографии: в области заднего отдела уретры выявляется дефект наполнения. При уретроскопии обнаруживается гипертрофированный семенной бугорок.
При катетеризации мочевого пузыря иногда ощущается препятствие в задней части уретры; нередко эта манипуляция сопровождается умеренным кровотечением.
Лечение. При гипертрофии семенного бугорка лечение заключается в его эндоуретральной резекции.
Врожденная облитерация мочеиспускательного канала. У мальчиков встречается крайне редко и всегда сочетается с другими аномалиями, часто несовместимыми с жизнью. При облитерации уретры моча иногда выделяется из незаращеиного урахуса или через врожденный пузырно-прямокишечный или пузырно-влага-лищный свищ.
Диагноз. Обычно диагноз устанавливается на основании отсутствия у новорожденного на протяжении первых 2 сут мочеиспускания и подтверждается невозможностью катетеризации мочевого пузыря.
Лечение. При врожденной облитерации мочеиспускательного канала проводится цистостомия, а при небольших зонах облитерации ее иссечение и сшивание участков уретры после их мобилизации.
Врожденные сужения мочеиспускательного канала. У мальчиков и девочек встречаются редко; чаще они локализуются в дис-тальном отделе. Основными симптомами врожденных сужений мочеиспускательного канала являются затрудненное и нередко учащенное мочеиспускание, энурез.
Диагноз. Устанавливается диагноз по данным уретрогра-фии (нисходящей и восходящей): в проксимальных отделах мочеиспускательный канал расширен. Такие признаки, как тра-бекулярность стенок мочевого пузыря, ложные дивертикулы, остаточная моча, выявляются только при резко выраженном стенозе.
Калибровка уретры у девочек бужами (от меньшего размера к большему соответственно возрасту девочки) позволяет только заподозрить стеноз, а не установить правильный диагноз, так как калибр уретры у них достаточно вариабелен.
Лечение. При нерезко выраженной обструкции лечение заключается в бужировании уретры. При стенозе дистального отдела мочеиспускательного канала показана меатотомия (рассечение наружного его отверстия). При этом в уретре на несколько дней оставляют катетер размера, соответствующего возрасту ребенка.
Прогноз при инфравезикальной обструкции, обусловленной различными аномалиями шейки и уретры, после восстановления пассажа мочи в первую очередь зависит от степени потери функции почек.
АНОМАЛИИ МОЧЕВОГО ПУЗЫРЯ
Агенезия (врожденное отсутствие мочевого пузыря). Крайне редкая аномалия, сочетающаяся обычно с пороками развития, несовместимыми с жизнью. Дети с этой аномалией, как правило, рождаются мертвыми или погибают в раннем возрасте.
Удвоение мочевого пузыря. Редкий порок развития характеризуется наличием двух изолированных половин мочевого пузыря, в каждую из которых открывается устье мочеточника. Соответственно обеим половинам пузыря имеется собственная шейка.
Полное удвоение пузыря сочетается с удвоением мочеиспускательного канала. При неполном удвоении имеется общая шейка и один мочеиспускательный канал. Иногда встречается неполная перегородка, разделяющая полость пузыря в сагиттальном или фронтальном направлении. Эта аномалия называется двухкамерным мочевым пузырем, она сопровождается нарушением опорожнения мочевого пузыря и развитием хронического воспаления. Лечение заключается в иссечении перегородки.
Дивертикул мочевого пузыря. Представляет собой мешковидное выпячивание стенки мочевого пузыря. Этот дефект у детей чаще бывает врожденным, реже приобретенным. Чаще отмечаются одиночные, реже множественные дивертикулы. В образовании врожденного дивертикула участвуют все слои стенки пузыря. Множественные дивертикулы в большинстве случаев ложные и представляют собой выпячивания слизистой оболочки между мышечными пучками детрузора и возникают при инфравезикаль-ной обструкции и спинальных формах нейрогеиного мочевого пузыря.
Обычно дивертикулы располагаются на заднебоковых стенках мочевого пузыря, в области устьев мочеточников, значительно реже – на верхушке и в области дна пузыря. Величина их различна. Иногда дивертикулы достигают размеров мочевого пузыря.
Наличие дивертикула приводит к застою в нем мочи (особенно при узкой шейке дивертикула), развитию цистита и пиелонефрита, камней пузыря. Иногда в полость дивертикула (при больших его размерах) открывается одно из устьев мочеточника. Нередко в этих случаях возникает нарушение замыкательной функции мочепузырно-мочеточникового соустья, в результате чего возникает пузырно-мочеточниковый рефлюкс с нарушением функции почек и атаками пиелонефрита.
Основные симптомы дивертикула мочевого пузыря – затруднение мочеиспускания, иногда полная его задержка, и мочеиспускание в два приема – сначала опорожняется мочевой пузырь, затем дивертикул.
Основную роль в диагностике дивертикула играют цистоскопия и цистография, которые позволяют выявить дополнительную полость, сообщающуюся с мочевым пузырем (рис. 54). Тень дивертикула наиболее четко определяется в косой или боковой проекции.
Лечение. При наличии истинного дивертикула лечение оперативное: трансвезикальная дивертикулэктомия. При расположении устья мочеточника в дивертикуле выполняется дивертикулэктомия и уретероцистоанастомоз по антирефлюксной методике. При ложных дивертикулах необходима ликвидация инфравези-кальной обструкции.
Экстрофия мочевого пузыря. Аномалия представляет собой врожденное отсутствие передней стенки мочевого пузыря (рис. 55), Отмечается у одного на 40 тыс. новорожденных. Мальчиков с экстрофией мочевого пузыря рождается в 2 раза больше, чем девочек. Это наиболее тяжелый вид порока развития нижних отделов мочевых путей.
Клиническая картина.
Для экстрофии весьма характерно, что в проекции расположения мочевого пузыря отсутствует передняя брюшная стенка и передняя стенка мочевого пузыря. Слизистая оболочка заднебоковых стенок ярко-красного цвета, выбухает в надлобковой области, легко кровоточит. При натужи-вании и крике больного стенка мочевого пузыря значительно выпячивается. С ростом ребенка констатируют метаплазию слизистой оболочки, ее рубцевание, иногда она покрывается папилло-матозными разрастаниями, Мочепузырный треугольник сохранен; в нижнем отделе задней стенки среди грубых гипертрофированных складок слизистой оболочки обнаруживаются устья мочеточников, открывающиеся наружу на вершине конусовидных возвышений. Вытекающая моча вызывает мацерацию кожи и ее рубцовые изменения. Пупок отсутствует или расположен на границе кожи и слизистой оболочки пузырной пластинки. Диаметр экстрофирован-ного мочевого пузыря в состоянии покоя у новорожденных и грудных детей колеблется в пределах 3-8 см. Расхождение костей лобкового симфиза (лонного сочленения) достигает 4-7 см, что отражается на походке больных – «утиная» походка.
Экстрофия всегда сопровождается пороком развития мочеиспускательного канала – тотальной эписпадией, часто паховой грыжей, крипторхизмом, выпадением слизистой оболочки прямой кишки, аномалиями верхних и нижних отделов мочевых путей, у девочек – удвоением влагалища, наличием двурогой матки и т. д. Уход за детьми с экстрофией мочевого пузыря крайне труден. Постоянный контакт слизистой оболочки пузыря с внешней средой, наличие пороков развития верхних отделов мочевых путей и т. д. – все это способствует быстрому развитию пиелонефрита.
Лечение. При экстрофии мочевого пузыря лечение только оперативное, оно должно выполняться в самые ранние сроки – от периода новорожденности до года. Способы операций делят на три группы: 1) реконструктивно-пластические операции, направленные на пластику передней стенки мочевого пузыря и брюшной стенки за счет местных тканей или использования различных пластических материалов; 2) пересадка изолированных мочеточников (чаще) или вместе с мочепузырным треугольником (реже) в сигмовидную кишку с созданием антирефлюксного механизма или без него (при условии нормальной функции анального сфинктера); 3) пересадка мочеточников в изолированный сегмент кишки. Первая группа операций выполняется у новорожденных и грудных детей первых месяцев жизни при наличии мочевого пузыря не менее 5 см по ширине и отсутствии выраженной недоношенности и тяжелых сопутствующих пороков развития. Операция сопровождается пересечением крыльев подвздошных костей для ушивания костей лобкового симфиза. У большинства детей этим видом операций не удается создать механизма удержания мочи.
Отведение мочи в сигмовидную кишку посредством пересадки изолированных мочеточников по антирефлюксной методике или треугольника пузыря позволяет ликвидировать неудержание мочи. В последние годы эти операции стали наиболее распространенными. При отсутствии сформированного антирефлюксного механизма у детей возникает частое обострение хронического пиелонефрита, калькулезный пиелонефрит, хроническая почечная недостаточность.
Изолированный мочевой пузырь создают из прямой кишки. Сигмовидную кишку после резекции низводят позади прямой и выводят кнутри от прямокишечного жома. Анальный сфинктер служит для удержания кала и мочи. В изолированную прямую кишку через 1,5-2 мес вторым этапом пересаживают оба мочеточника.
К сожалению, вследствие расслоения сфинктера прямой кишки у большого процента детей возникает недержание кала, а в случае рубцевания и сморщивания перегородки между прямой и сигмовидной кишкой создается единая клоака.
На сегодняшний день наиболее распространенными операциями при экстрофии мочевого пузыря остаются операции второй группы с обязательным выполнением антирефлюксной защиты.
При попадании мочи в кишечник и ее всасывании, особенно в первые месяцы после операции, может развиться гиперхлореми-ческий ацидоз, что требует коррекции водно-солевого равновесия. В течение 1,5-2 лет стенка сигмовидной кишки покрывается избыточно вырабатываемой слизью и теряет способность к всасыванию мочи, что значительно уменьшает опасность электролитных нарушений. Эти больные должны находиться под постоянным диспансерным наблюдением.
Источник
