Жидкий стул рези при мочеиспускании

Люди сталкиваются иногда с ситуациями, когда при частых позывах к деуринации присутствует диарея. Непреодолимые желания опорожнить мочевой пузырь и дефекация указывают на болезни в кишечнике и мочевыделительной системе. Рассмотрим, почему возникает понос при недержании мочи или поллакиурии, как лечить заболевание и возможные осложнения при этом.
Почему появляются проблемы с деуринацией?
Возникающие императивные позывы к посещению уборной доставляют множество проблем для человека в его социальной деятельности. После деуринации спустя непродолжительное время снова появляется необходимость помочиться. При этом ощущение настолько резкое и внезапное, что человек чувствует, что деуринация произойдет немедленно. Это порождает определенные психические страхи и комплексы, боязнь не спеть дойти до туалета.
Загрузка …

Такие симптомы характеризуют недержание мочи, появляющееся при воспалениях в мочевом пузыре и повышении в нем давления, болезнях мочевыводящих путей и инфекциях, проникших в организм человека. Чаще всего патогенные бактерии передаются через половые контакты. Недержание часто бывает следствием перенесенного хирургического вмешательства, травм головного мозга или позвоночника.
Особенности ургентности
Ургентностью называют императивные позывы, изматывающие пациента непреодолимым желанием посетить туалет. С обычными сильными позывами их не спутать при всем желании, поскольку возникают они очень внезапно и не поддаются осознанному контролю. Симптомы появляются у людей любого пола и возрастной группы, днем или ночью. Клиническая практика отмечает, что прежде это явление встречалось в основном у пожилых пациентов, но сейчас и молодежь поражена этим недугом.
Нередки случаи совмещения ургентности с никтурией, ночными актами мочевыделения, а также с недержанием. Большинство диагнозов ургентности вызывают неработоспособность. Это заболевание возникает, как правило, с гиперактивностью мочевого пузыря и встречается в практике урологов чаще всего.
Почему возникает ургентность?
До настоящего времени существовало мнение, что ургентность вызывается патологиями в урологической и гинекологической сферах. Современная медицина доказала причины императивных позывов – гиперактивность мочевого пузыря (ГМП). При этой болезни орган аномально активен, причем это состояние обычно хронической стадии.
Причины этого явления не изучены, но выявлены факторы, провоцирующие патологию. К таким можно отнести аденому и диабет, недостаточность сердечной мышцы, склероз, менопауза, проблемы в неврологии или изменения организма, связанные с возрастом.

Как выявляют ургентность?
У пациентов с императивными позывами проводят комплексные обследования систем организма в несколько стадий, при этом врач корректирует предварительный диагноз на основании результатов. Проводится УЗИ простаты и почечной системы, мочевого пузыря. исследуется урина под микроскопом и специалистом в клинике, выясняют наличие осадка и взвесей, выполняют посев на наличие патогенных возбудителей. Специалистом совершается пальпация для визуального осмотра и собирается анамнез.
Больной должен вести дневник деуринаций, который поможет с диагностикой. Гиперактивность мочевика предполагает до 8-10 актов выделения урины за одну ночь. Причины определяются при проведении цистометрии, когда измеряется объём органа. В ходе манипуляции пациенту вводят Лидокаин для предотвращения неврологических проявлений в детрузоре. Мочевой пузырь наполняется чистой водой.
Лечение частых позывов
Лечение проводится интенсивно, причем начинается оно прямо в кабинете врача. Такая скорость действий необходима из-за сильного стресса пациента и проблем с мочеиспусканием. Цель терапии — восстановление контроль над содержанием мочевого пузыря. доктор назначает препараты – антихолергики, которые могут заблокировать передачу нервных импульсов от головного мозга, вызывающего позыв к деуринации.
Для снятия мышечного тонуса необходимо спазмолитики, действующие и на пути вывода мочи, и на всю мочеполовую систему. Наиболее известным лекарством является Спазмекс, не оказывающий побочного действия и отлично взаимодействующий с другими препаратами.
Специалисты рекомендуют сочетать лекарственную терапию с физической активностью в виде упражнений, разработанных Кегелем. Они заключаются в расслаблении и напряжении мышц мочевыделительных путей по очередности. Также доктора корректируют и формируют терапию поведенческого типа, когда человек выделяет мочу по расписанию.
Частые позывы к деуринации и понос
Императивные позывы возникают не только в мочеполовой системе. При проблемах в работе желудочно-кишечного тракта происходит сбой системы, и желание испражниться появляется настолько острое, что хочется осуществить его немедленно. Возможны ситуации, когда дефекация начинается без осознанного контроля. Это происходит при резком сокращении мышечного слоя в прямой кишке или кишечнике с сильными резкими болями.
При обращении в клинику врач выясняет, что частые позывы к мочеиспусканию и понос сопровождают синдром раздраженного кишечника. Остальные симптомы этой болезни: поносы чаще 2-3 раз в сутки, тенезм, метеоризм, запоры на несколько дней, боли в животе.
После испражнения пациент ощущает незавершенность. Для снятия спазмов врачи применяют Дицикломин, спазмолитик. Человек должен скорректировать рацион, исключив жареные и очень жирные блюда, острые специи и другие продукты, способные раздражать кишечник. Появляются тенезмы, разновидность ургентного недержания каловых масс.
Такие позывы провоцируют сильное сокращение мышц и желание дефекации, но выделения вещества не происходит. Множество ложных позывов свидетельствует о развитии инфекций внутри ЖКТ или организма, колите острой или хронической стадии, опухоли прямой кишки.
Что такое поведенческая терапия?
Сочетание лекарств и других методов существенно повышает эффективность лечения и во многих случаях восстанавливает нарушенный процесс выделения мочи. Немедикаментозное лечение предназначено для укрепления стенок мочепузырного органа и для восстановления контроля над позывами к мочеиспускательному процессу.
Поведенческая терапия разработана для пациентов с проблемами мочеполовой системы. В ней указывается ограничение потребляемой воды, дробность приемов, исключение из рациона кофе и алкоголя, отказ от жидкости в вечернее время. Оптимальной водой при поведенческой терапии является негазированная чистая вода, объем которой подсчитывается врачом-консультантом исходя из возраста человека и фоновых болезней.
Суть поведенческой терапии заключается в создании определенного режима посещения уборной и выделения мочи. При этом каждый акт должен записываться. График посещения выдается врачом и предназначен для контроля и тренировки мышц мочевого пузыря. Ургентность таким способом лечится гораздо эффективнее.
Чем эффективен комплекс Кегеля?
Комплекс упражнений Кегеля рассчитан специально для пациенток женского пола, страдающих частыми позывами и недержание. Регулярные занятия позволяют укрепить стенки и мышечный слой мочевого пузыря, что способствует контролю за выделением жидкости. Женщина учится управлять мышцами таза и сдерживать позывы императивного вида. Легкость и доступность таких упражнений позволяет пациенткам выполнять их даже вне дома.
Вместе с мышцами мочевого пузыря тренируется прямая кишка, матка, уретральный канал. При беременности женщина удерживает урину внутри в 70% всех случаев недержания или сбоев работы мочевыделительной системы.

Пожилым пациенткам становится значительно легче преодолевать мочеполовые проблемы, связанные с возрастными изменениями организма. Эти упражнения можно делать и в целях профилактики геморроя или в восстановительном периоде после родов.
Ургентность у детей
У детей причинами частых мочеиспусканий в императивной форме являются: вульвовагинит у девочек или баланопостит у мальчика, пиелонефрит, уретрит или цистит. Все эти болезни чаще всего возникают при длительном переохлаждении детского организма или при попадании внутрь инфекции. Также могут быть в наличии врожденные аномалии строения органов и расстройства психики.
YouTube responded with an error: The request cannot be completed because you have exceeded your <a href=”/youtube/v3/getting-started#quota”>quota</a>.
Загрузка…
Источник
Автор Анна Леонидовна На чтение 5 мин. Просмотров 6.4k. Опубликовано 11.11.2018
Органы малого таза и брюшной полости расположены в непосредственной близости друг к другу. Это причина того, что воспаление распространяется с одного органа на другие в течение короткого промежутка времени.
Понос на фоне цистита
Появление поноса на фоне цистита — это распространенное явление.
Причиной появления становятся:
- Дисбактериоз при антибиотикотерапии. Прием антибиотиков приводит к нарушениям микрофлоры кишечника, что проявляется в виде диареи.
- Переход воспаления на участки кишечника. В случаях, когда воспаление поражает не только слизистую оболочку, а толщу стенки мочевого пузыря, воспалительный процесс распространяется на прилегающие участки кишечника. Такие процессы вызывают диарею.
- Генерализация инфекционного процесса. Цистит осложненный пиелонефритом, становится причиной попадания бактерий в кровеносное русло. Циркуляция бактерий в крови — опасное состояние, с током крови заносятся в ткани, в том числе и кишечник.

Причиной поноса при цистите является использование антибактериальных средств. Это происходит в тех случаях, когда прием антибиотиков не сопровождается применением препаратов для защиты микрофлоры.
Такой процесс базируется на том, что антибиотики уничтожают не только болезнетворные микроорганизмы, но и те, которые необходимы человеческому организму.
В таких ситуациях кроме поноса появляется молочница, а также грибковые поражения кожи.
Цистит при поносе
Цистит может развиваться на фоне поноса.
Выделяют причины, которые дают развиваться болезни:
- Нарушение личной гигиены при поносе. Во время диареи из организма выводятся патогенные бактерии. При отсутствии гигиенических мероприятий остаются на коже промежности, а оттуда проникают через мочеиспускательный канал в мочевой пузырь. Цистит вызванный кишечной флорой, быстро прогрессирует и вызывает тяжелую симптоматику.
- Распространение воспаления с петель кишечника на стенку мочевика. Затяжная диарея становится причиной развития воспаления тонкого или толстого кишечника. Если воспалены те участки кишечника, которые примыкают к мочевику, то процесс осложняется циститом.
- Тяжелые формы кишечных инфекций. Некоторые виды кишечных инфекций приводят к тяжелой интоксикации и бактериемии. В результате этого осложнения, возникают инфекционные очаги в органах.
Цистит при поносе вызывается относительно редко. Причиной появления считается нарушение гигиены. Кишечные палочки и энтеробактерии считаются патогенными для мочевого пузыря. Поэтому, попадание на слизистую мочевика приводит к циститу.
Провоцирующие факторы
Развитие цистита и диареи на фоне друг друга требует наличия сопутствующих факторов, которые увеличат вероятность появления.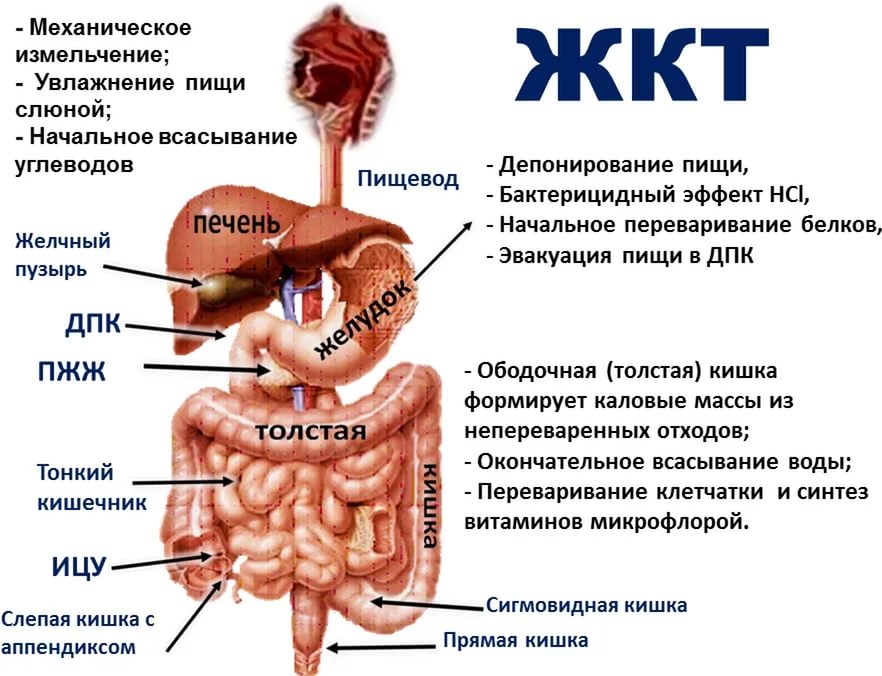
К ним относятся:
- Иммунодефицитные состояния. Недостаточная иммунная защита организма делает уязвимым не только к инфекционным поражениям, но также дает бактериям быстро распространяться по организму, вызывая осложнения и вторичные процессы. Стоит отметить, что иммунодефицит повышает риск возникновения суперинфекции. Такое состояние характеризуется тем, что одновременно сочетаются несколько видов бактерий.
- Наличие хронических болезней мочевыделительной системы и ЖКТ. Хронические патологии этих систем делают уязвимыми к бактериям, даже при минимальном количестве, которое не вызовет болезнь у здорового человека.
- Употребление алкогольных напитков. Спиртные напитки оказывают раздражающее действие на слизистую оболочку кишечника и мочевого пузыря. Раздраженные участки становятся восприимчивыми к инфекционным агентам.
- Половые акты во время болезни.
- Неправильное питание. Получение необходимых веществ с пищей является залогом скорейшего выздоровления, а также профилактикой осложнений. Нарушение питания приводит к циститу, и диарее.

Лечение
Если появился понос и цистит одновременно, то лечебные мероприятия направлены на устранение обеих патологий.
Для этого проводятся такие лечебные мероприятия:
- Антибиотикотерапия с применением препаратов для нормализации и защиты микрофлоры. Для выздоровления применяют антибиотики в парентеральных (внутримышечно, внутривенно) формах введения. Таким образом, достигается терапевтическая концентрация антибиотиков в органах. Стоит использовать антибактериальные препараты, которые с широким спектром действия. Воздействуют на кишечную флору и на бактерии, которые вызывают цистит.
- Мочегонные. Чтобы избежать накопления гноя в мочевом пузыре, используют препараты или чаи, которые усиливают выработку мочи. Будет достигаться дезинтоксикационный эффект.
- Противовоспалительные. Для устранения воспаления применяют нестероидные препараты. Так как верхние и центральные отделы ЖКТ вовлечены в патологический процесс, стоит использовать в виде ректальных свечей.
- Диета. При диарее соблюдают диету. Целью этой диеты является уменьшение нагрузки на ЖКТ, а также восполнение потери жидкости. Употребляют кисломолочные продукты, они помогают восстановить нормальную флору за счет наличия лакто и бифидобактерий.
- Натуральные живые йогурты. Эти препараты также назначаются для восстановления микрофлоры.
Для лечения пациенту стоит соблюдать постельный режим. Это нужно для того, чтобы уменьшить интенсивность перистальтики кишечника и уменьшения болезненных ощущений, вызываемых воспалением мочевика.
Профилактика
Для того, чтобы избежать диареи и цистита одновременно, придерживаются ряда правил и рекомендаций:
- Регулярный туалет наружных половых органов и промежности. Чтобы исключить распространение инфекции с области ануса в мочевой пузырь, проводят регулярный туалет. Лучше, если будет использовано гипоаллергенное мыло, так как обычное при частом применении вызывает раздражение, что создаст условия для размножения бактерий.
- Своевременное начало лечения. Если начать лечить болезнь вовремя, то риск развития осложнений сводится к нулю. Это касается и лечения цистита, и диареи. Обращаются к врачу при появлении первых симптомов, с течением времени воспаление охватывает большую площадь органа и нужно больше времени для устранения.
- Использование препаратов для защиты микрофлоры кишечника при лечении антибиотиками. Применяют эти препараты сразу после начала антибиотикотерапии. Не стоит пренебрегать этими препаратами, ведь нарушение микрофлоры приводит не только к диарее, но и к появлению тяжелых хронических болезней. Научно доказано, что у людей которые часто страдают от дисбактериоза, повышается риск развития онкологических болезней ЖКТ. Чаще у таких пациентов появляются злокачественные опухоли толстого кишечника.
Цистит с поносом приводит к тяжелому состоянию, ведь жидкость выводится через пищеварительный тракт, что приводит к уменьшению количества мочи.
Такой процесс делает возможным застой гноя или крови в мочевике. Этот застой создает комфортные условия для дальнейшего распространения инфекционного процесса по мочевыделительной системе.
Видео
Источник
Мочеиспускание – это безболезненный в норме процесс выделения мочи через уретру из мочевого пузыря. Регулируется слаженной работой мышечных волокон мочевого пузыря и мочеиспускательного канала под влиянием импульсов головного и спинного мозга.
Из-за чего могут быть проблемы с мочеиспусканием?
Проблемы с мочеиспусканием чаще возникают при патологических процессах в мочевом пузыре и уретре. У женщин ввиду анатомических особенностей мочеполовой системы болезненное мочевыделение может быть следствием заболеваний наружных половых органов – вульвита, вагинита. При мочекаменной болезни и отхождении частичек камней в виде «песка» сама моча вызывает воспаление мочевыводящих путей за счет раздражения их слизистой оболочки.
Рассмотрим подробнее факторы, которые вызывают болезненное мочеиспускание у женщин.
Цистит
Воспаление мочевого пузыря – одна из самых частых причин болезненного мочеиспускания у женщин. Боль при цистите обычно возникает в конце мочевыделения, в некоторых случаях может присутствовать небольшое количество крови в виде капелек или сгустков. Позывы к мочеиспусканию учащаются, урина выделяется малыми порциями, возникают болезненные ощущения внизу живота. Моча при цистите мутная, могут присутствовать хлопья, частички слизи, кровь. В отдельных случаях повышается температура тела.
Основная причина заболевания – это бактерии, вирусы и грибки, которые провоцируют воспаление слизистой оболочки. 75–90 % циститов обусловлены кишечной палочкой. Попадают микроорганизмы в мочевой пузырь женщины чаще всего восходящим путем – с наружных половых органов и уретры. Широкая и короткая женская уретра, анатомическая близость с влагалищем и прямой кишкой способствуют легкому распространению патогенных микроорганизмов. Возможны переход воспаления в мочевой пузырь через кровь или лимфу (гематогенным и лимфогенным путями) из расположенных рядом органов, а также нисходящим путем из почек.
Обнаружение цистита часто возникает либо в детском возрасте, либо в начале интимной жизни. В некоторых случаях болезнь появляется во время беременности или менопаузы.
Факторы, которые могут спровоцировать развитие или обострение цистита у женщины, многообразны:
- нарушение гигиены наружных половых органов, неправильное подмывание;
- застойные явления в органах малого таза, частые и длительные запоры;
- нарушение режима опорожнения мочевого пузыря и пренебрежение питьевым режимом;
- половые инфекции;
- значительное переохлаждение;
- аллергические реакции на некоторые лекарства, средства личной гигиены или химической контрацепции;
- постоянное ношение тесного синтетического белья;
- состояния, приводящие к иммунодефициту: длительные стрессы, переутомления, постоянные недосыпания, авитаминозы, нерациональное питание.
Пиелонефрит
Пиелонефрит – воспаление почки и лоханки (верхней части мочеточника). Может быть односторонним и двусторонним.
Характерные признаки пиелонефрита – тупая, ноющая или приступообразная боль в пояснице и общие интоксикационные явления: повышение температуры до 38–40 °С с ознобами, слабость, снижение аппетита, тошнота, иногда рвота.
Боль при мочеиспускании (дизурия) – непостоянный симптом при пиелонефрите. Связано это с тем, что пиелонефрит может развиваться в результате заноса инфекции из любого очага в организме (например, при воспалении миндалин, придаточных пазух носа, придатков), а также распространяться из уретры и мочевого пузыря.
Определенную роль в возникновении восходящего пиелонефрита играет пузырно-мочеточниковый рефлюкс, когда идет обратный занос урины из мочевого пузыря в мочеточник. При уриногенных пиелонефритах дизурия – проявление уретрита или цистита.
Пиелонефрит опасен своими осложнениями: развитием гнойного воспаления в почке (вплоть до угрожающего жизни сепсиса) и формированием хронического пиелонефрита с возможным исходом в хроническую почечную недостаточность. Поэтому нельзя не обращать внимание на такой симптом, как болезненное мочеиспускание.
Мочекаменная болезнь
Мочекаменная болезнь (МКБ) – результат обменных нарушений в организме, когда в почках, мочеточниках, мочевом пузыре формируются камни (конкременты). Камни отличаются своим составом, представлены скоплениями кристаллов солей: оксалатов, уратов, фосфатов и других в комбинации с кальцием.
Основные причины образования камней:
- генетическая предрасположенность;
- врожденные аномалии почек (подковообразная почка, удвоение мочеточников и почек, поликистоз), при которых моча склонна к застою;
- малое употребление жидкости и злоупотребление солеными и кислыми продуктами и напитками;
- пузырно-мочеточниковый рефлюкс;
- заболевания кишечника;
- повышение функции паращитовидных желез.
Проявления мочекаменной болезни зависят от размера и формы конкрементов, их локализации. Если камень находится в почке или лоханке, симптомов заболевания может и не быть. При движении конкремента по мочевыводящим путям возникает почечная колика – выраженная боль в области поясницы с иррадиацией в наружные половые органы, болезненность при поколачивании места проекции почки, частые позывы к мочеиспусканию, выделение мочи малыми порциями.
После приступа колики часто появляется кровь в моче, возможно нарушение общего состояния в виде повышения температуры, тошноты, рвоты, слабости. Это обусловлено присоединением пиелонефрита на фоне мочекаменной болезни. Боль и жжение при мочеиспускании – характерный симптом мочекаменной болезни в стадии обострения.
Уретрит
Часто воспаление мочевого пузыря и почек у женщин начинается с мочеиспускательного канала. Этому способствует близость уретры к влагалищу и анусу. Патогенные микроорганизмы легко попадают в мочеиспускательный канал и провоцируют воспаление его слизистой оболочки.
Уретриты могут быть специфические – вызванные возбудителями заболеваний, передающихся половым путем, и неспецифические, которые провоцируются такими бактериями, как кишечная палочка, энтерококк, стрептококк, протей, стафилококк и т. д.
Основной признак уретрита у женщин – боль в начале мочеиспускания, иногда с чувством жжения и зуда. Если в процесс вовлекается мочевой пузырь, то мочевыделение в целом становится дискомфортным.
Моча при уретрите обычно мутная, возможно присутствие мелких хлопьев и нитей. Если провести двухстаканную пробу (собрать мочу последовательно в две емкости), то максимальные изменения при уретрите будут в первой порции.
Вагинит и вульвит
Воспаление уретры у женщин крайне редко протекает без патологии во влагалище и в области наружных половых органов.
Вагинит (кольпит) – воспаление влагалища, которое может провоцироваться инфекциями, передающимися половым путем, а также неспецифическими возбудителями, очень часто – грибковой флорой.
Наиболее распространенная причина воспаления влагалища у женщины – это дрожжевой грибок, который размножается в избыточных количествах. Дрожжи или возбудитель кандидоза часто присутствует во влагалище в малых количествах, не вызывая патологии. Но при определенных состояниях количество грибка рода Candida резко возрастает. Этому способствуют такие факторы, как:
- лечение антибиотиками;
- нарушение обмена веществ – сахарный диабет, ожирение, патология щитовидной железы;
- ослабление иммунитета в результате переохлаждений, стрессов, переутомления и недосыпания, неправильного питания, злоупотребления сладостями и мучными продуктами;
- заболевания кишечника;
- гормональный дисбаланс в женском организме.
Основные проявления кандидозного кольпита – наличие белых творожистых выделений с кислым запахом, зуд и жжение во влагалище.
Диагностика кольпита и уретрита кандидозной этиологии проста – достаточно осмотра гинеколога с забором мазков для микроскопического исследования.
В отдельных случаях дрожжевой грибок может вызывать воспаление наружных половых органов женщины – вульвит. При этом возникает покраснение и отечность кожи и слизистой вульвы с наличием творожистого налета, зуда и жжения. Герпетические поражения кожи и слизистых способствуют присоединению вторичной бактериальной флоры и вовлечению в воспалительный процесс мочеиспускательного канала.
В последнее время у женщин чаще стали диагностироваться состояния дисбиоза влагалища, которые подтверждают нарушение состава влагалищной флоры. Уменьшение количества нормальной флоры влагалища – лактобацилл, рост анаэробной флоры (гарднерелл, лептотрикса, бактероидов, фузобактерий и др.) способствуют возникновению воспаления влагалища и переходу его на мочеиспускательный канал.
Аллергические реакции
Существует две среды проявлений аллергии – кожа и слизистые. Исключением не будет кожа и слизистая наружных половых органов, когда появляется аллергический вульвит. Это воспаление неинфекционного происхождения. Аллергический вульвит сам по себе может вызывать дизурию, возможен также аллергический цистит, который тоже будет сопровождаться болезненным мочеиспусканием.
Провоцировать аллергическое воспаление способны:
- любые моющие средства и частое их применение;
- средства интимной гигиены – прокладки, тампоны;
- барьерные и химические средства контрацепции – презервативы, спермицидные свечи и смазки;
- синтетическое облегающее белье;
- пищевые аллергены – цитрусовые, орехи, морепродукты, консерванты, специи и другие;
- лекарственные препараты.
Половые инфекции
Половые инфекции – нередкая причина сочетанного воспаления влагалища, шейки матки и уретры у женщин. В таком случае боль при мочеиспускании – один из симптомов.
Наиболее частые инфекции, передающиеся половым путем у женщин, – трихомониаз и мочеполовой микоплазмоз (в том числе уреаплазмоз), реже встречаются хламидиоз и гонорея. Проявления этих инфекций похожи.
Только лабораторная диагностика разными методами исследования способна идентифицировать возбудителя. Это необходимо для проведения женщине и партнеру специфического лечения. В ином случае симптом боли и жжения при мочеиспускании будет повторяться, а воспаление органов мочеполовой системы рецидивировать с риском развития осложнений.
Трихомониаз и уреаплазмоз «любят» поражать влагалище с развитием признаков кольпита: наличием выделений с неприятным запахом, зудом и жжением. Возбудители хламидиоза и гонореи чаще поражают мочеиспускательный канал, шейку матки, приводят к воспалению матки и придатков, нарушению менструального цикла и бесплодию.
Выделения при гонорее и хламидиозе чаще слизистые. Любая ИППП при возникновении уретрита способна спровоцировать боль при мочеиспускании.
Несоблюдение личной гигиены
Остатки урины и испражнений в области наружных половых органов и промежности – среда для размножения микроорганизмов. Поэтому важно соблюдать гигиену интимной зоны с мытьем 2 раза в день. При этом рекомендуется применение деликатных моющих средств нейтрального кислотно-щелочного состава.
При нерегулярной гигиене, неправильном подмывании (сзади наперед) риск возникновения вульвита, уретрита и восходящей инфекции возрастает.
Предпочтительно носить нижнее белье из натуральных тканей, регулярно менять его, стирать и утюжить. Постоянное ношение стрингов провоцирует трение ягодичной складки и промежности с возможностью «заноса» инфекции во влагалище и мочеиспускательный канал.
Особенности болевого синдрома у женщин при мочеиспускании
Боль при мочеиспускании бывает разная. Если она возникает в начале мочевыделения, сочетается с чувством жжения, наиболее вероятно наличие уретрита, в конце – цистита. Если весь процесс выделения мочи болезненный, то, скорее всего, имеет место сочетание воспаления уретры, мочевого пузыря и почек.
Гематурия (кровь в моче) после приступа болей в пояснице – признак мочекаменной болезни. Гематурия в сочетании с болезненным мочеиспусканием может свидетельствовать и о наличии опухоли в мочевыводящих путях.
Если боль сочетается со жжением во влагалище, наиболее вероятны вульвит и вагинит.
Иногда боль при мочеиспускании сочетается с болезненными ощущениями при интимной близости (диспареунией). Это признак атрофических изменений слизистых оболочек, вызванных гормональным дисбалансом в женском организме.
К каким врачам обращаться?
При появлении боли при мочеиспускании и любых других неприятных симптомах следует обратиться к терапевту. При всех неясных причинах болезненного мочеиспускания терапевт проведет диагностику возможных причин дизурии, назначит лечение, а при необходимости направит к профильным специалистам, например:
- К гинекологу. Даже если причина болезненного мочеиспускания у женщины известна, осмотр гинеколога нужен, так как важно уточнить состояние женских половых органов как причинных и сопутствующих факторов синдрома дизурии.
- К урологу – при подозрении на мочекаменную болезнь.
- К венерологу. Если существует связь появления болезненных ощущений при мочеиспускании с интимной близостью, или возникают рецидивы после устранения неприятного симптома, дифференцированную диагностику и лечение проведет венеролог.
Диагностические мероприятия
Объем диагностических мероприятий назначает врач после клинического осмотра женщины, детализации жалоб и стандартных методов аускультации, перкуссии, пальпации.
Симптом Пастернацкого (боль при поколачивании проекции почки) – характерный признак пиелонефрита или мочекаменной болезни.
Лабораторные методы диагностики включают:
- Общий анализ мочи. Подтверждает или исключает воспаление в мочевыводящих путях и наличие крови.
- Проведение двухстаканной пробы для определения патологии в мочеиспускательном канале или верхних отделах мочевыводящей системы.
- Анализ мочи по Нечипоренко – определяет клеточный состав в 1 мл урины.
- Бакпосев мочи для определения неспецифических возбудителей воспалительного процесса и чувствительности к антибиотикам.
- Микроскопическое исследование мазков из мочеиспускательного канала, влагалища и шейки матки.
- ПЦР-исследование для идентификации ДНК некоторых возбудителей (хламидий, микоплазм, гонореи, трихомониаза). При этом средой для исследования может быть моча, соскобы из уретры, влагалища и шейки матки.
- УЗИ органов малого таза. Поможет подтвердить аномалии почек, наличие камней, признаков цистита, патологии женских половых органов.
- Рентгенологические методы диагностики. Чаще всего применяются обзорная рентгенография и экскреторная урография с введением рентгеноконтрастного вещества в вену. Компьютерная томография применяется в сложных диагностических случаях.
Лечение
Объем терапии будет зависеть от причинных факторов болезненного мочеиспускания у женщин. Оперативные методы лечения используются преимущественно при лечении мочекаменной болезни. При этом применяются щадящие методики дистанционной ударно-волновой литотрипсии (дробление камней ультразвуком через кожу под контролем УЗИ), эндоскопические операции через аппарат, введенный в мочевой пузырь через уретру. В некоторых случаях нужна операция через «разрез на коже».
Консервативные методы терапии включают:
- Медикаментозное лечение – применение антибиотиков, уросептиков, противогрибковых, противовоспалительных средств, обезболивающих и спазмолитиков. При этом антибактериальная терапия должна быть адекватна по чувствительности возбудителя, применяемым дозам и длительности лечения. Если причина воспаления – специфические возбудители половых инфекций, лечиться должны все партнеры.
- Фитосборы с мочегонным и уросептическим действием. В их состав входят лист брусники, спорыш, хвощ полевой, бузина, можжевельник, кукурузные рыльца и другие. Хорошим дополнительным средством в лечении воспалительных заболеваний мочевых путей станет клюквенный морс.
- Препараты для растворения камней в мочевыводящих путях и профилактики образования конкрементов.
- Индивидуальная диета и употребление минеральных вод при мочекаменной болезни в зависимости от состава камней.
Таким образом, боль при мочеиспускании у женщин – признак множества заболеваний. Эффект лечения будет зависеть от определения причинного фактора.
Для полноценной диагностики и лечения можете обратиться к специалистам клиник «МедЦентрСервис». Врачи принимают пациенток в 18 медицинских центрах, которые расположены в разных частях Москвы рядом с метро. Выбирайте любую клинику, записывайтесь на прием в удобное время.
Позаботьтесь о своем здоровье: при появлении боли в процессе мочеиспускания не затягивайте с визитом к врачу.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом
или профессиональным медицинским советом. За диагн
