Задержка мочеиспускания при грыже

Межпозвонковые грыжи представляют собой результат общей дегенерации хрящевой прослойки, отделяющей позвонки друг от друга. Как известно, упругий диск заключен в еще более плотное кольцо из хрящевой ткани.
С одной стороны, это фиброзное кольцо мешает позвонкам сближаться друг с другом и давить на диск сильнее необходимого. С другой же, оно поддерживает и правильную форму самого диска.
Как может проявляться болезнь
Когда прослойка из плотного хряща начинает стареть, она теряет свою упругость, «расползается» в стороны. В результате позвонки сближаются, «проседает» и сам диск между ними.

В норме межпозвонковый диск по форме напоминает «пончик». Но при всех этих патологических процессах давление сверху и снизу, а также отсутствие поддержки с боков превращают его в «блин» – с выпячиванием краев «блина» в позвоночный канал (в нем проходит спинной мозг). Это и называется грыжей межпозвонкового диска.
Выпячивания самого диска в зазоры между позвонками не происходит, но – исключительно потому, что туда, словно тесто, «расползается» окружающий его (когда-то вполне упругий) хрящ.
Не будь его, края межпозвонковых дисков, несомненно, торчали бы прямо между остистыми отростками позвоночника.
Так или иначе, утративший упругость хрящ и сблизившиеся кости вместе давят на корешки нервных стволов, которые входят в спинной мозг как раз на промежутке между соседствующими позвонками.
А уплощенное тело межпозвонкового диска вжимается непосредственно в спинномозговой канал, нарушая работу нейронов спинного мозга. Оба процесса являются следствием и осложнением прогрессирующего остеохондроза.
А заканчиваются они спондилезом – принудительной фиксацией остатков фиброзного кольца и диска организмом за счет разрастания шипов на торцах остистых отростков.
Все эти явления типичны для естественной возрастной дегенерации позвоночника. Другими словами, так выглядит старость – ничего не попишешь.
Но они могут запуститься и задолго до объективного начала старения, под действием других причин – травмы, искривления позвоночника (та же травма, только хроническая) и прочее.
Так сказать, вехи на пути от остеохондроза до спондилеза, пройденного позвоночником пациента, имеют вид постоянных ноющих болей и хруста, ограничения подвижности спины.
Эту и без того разнообразную картину симптомов неизбежно «разбавляют» периодические обострения в виде ущемления нерва, которое дает о себе знать жгучей болью, «прострелом», онемением и др. в тканях по ходу его ствола.
Но, в наибольшей степени, признаки межпозвонковой грыжи зависят от места ее расположения – потому что от этого зависит и то, какие нервные стволы будут «отключены» от центральной нервной системы.
В данном случае, к симптоматике остеохондроза прибавится разлад уже со стороны органов и тканей, потерявших контакт с корой головного мозга.
Мягкие ткани наподобие кожи или мышц реагируют на это утратой чувствительности и отказом реагировать на команды коры (например, сокращаться при ходьбе или в качестве реакции на внешний раздражитель).
А вот органы могут демонстрировать самую разную симптоматику – в том числе, сходную с другими типичными для них заболеваниями.
Изменения в работе мочевого пузыря
Нервные стволы, управляющие работой всех органов и тканей нижней части туловища, расположены в поясничном отделе спины.
Поэтому ответ на вопрос, может ли межпозвоночная грыжа влиять на мочеиспускание, эрекцию, деятельность яичников, почек и др., и в какую сторону, напрямую зависит от места ее локализации.
Если грыжа находится в поясничном отделе, то да. Но нарушение мочеиспускания при грыже позвоночника в целом (любого его отдела) далеко не обязательно.
То есть, причину проблем со стороны мочеполовой системы или нижних конечностей при грыже шейного или грудного отдела нам определенно искать в чем-то другом.

Какие проблемы с мочеиспусканием при грыже позвоночника наступают чаще всего? Как правило, рефлекс мочеиспускания после грыжи поясничного отдела изменяется в сторону учащения позывов. Это связано с механическим раздражением тканей нервного ствола в месте ущемления.
В таких случаях нейроны (клетки, образующие нервную ткань) отсылают в обоих направлениях больше сигналов, чем положено в норме. И, значительная их часть, носит ложный характер.
Поэтому учащенное мочеиспускание при грыже позвоночника объясняется не ускоренным наполнением мочевого пузыря, и даже не его воспалением, а неверной картиной сигналов, которые генерирует задетый нерв.
Разумеется, с течением времени его волокно действительно воспаляется, и частое мочеиспускание при межпозвоночной грыже уже перестает быть связано именно с нею, переходя в разряд неврологических явлений.
Избежать этого осложнения позволяет только своевременное (в течение хотя бы полугода) и успешное лечение грыжи.
С другой стороны, мочеиспускание при грыжах позвоночника нарушается не всегда – даже если очаг располагается, так сказать, «в нужном месте».
Сами симптомы, равно как и яркость их проявления, сильно зависят не только от того, какой нерв был ущемлен (ведущий в мочевой пузырь, почку или яички/яичники), но и от того, в какой степени была нарушена его работа.
В подавляющем большинстве случаев, состояние нелеченой грыжи ухудшается с каждым новым месяцем ее существования. Соответственно, прогрессируют и вызванные ею осложнения.
Отличным способом избавиться от постоянной боли и поддерживать мышцы в тонусе помогут советы от Александры Бониной.
Если вы хотите получить больше подобной информации от Александры Бониной, посмотрите материалы по ссылкам ниже.
Отказ от ответственности
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочек
и поделитесь этим материалом с Вашими друзьями 🙂
Источник
• С любым размером межпозвоночной грыжи, затрачивая 20 минут в день;
• Без специальных знаний;
• В домашних условиях.
Средний результат восстановления позвоночника при применении данной Системы составляет 4 месяца!
Основные симптомы межпозвоночной грыжи: боль в шее или спине и ограничение в них движений, онемение и слабость в конечностях.
То, насколько сильно выражены и длительны эти признаки, зависит от степени повреждения диска. По локализации боли и сопутствующим симптомам определяют отдел позвоночника, в котором возникло выпячивание межпозвоночного диска.
Межпозвоночная грыжа может значительно ухудшить качество жизни человека, вызывая весьма интенсивную боль. Прогрессирование патологии ведет к нарушениям работы нервной системы, что проявляется головными болями, головокружением, шумом в ушах, а также нарушениями в работе половых органов, кишечника и мочевого пузыря.
Если обратиться за помощью к неврологу при появлении первых симптомов грыжи межпозвоночного диска – вылечить болезнь довольно легко (понадобиться принимать 1–2 препарата и значительно изменить образ жизни). Чтобы избавиться от грыжи большого размера может быть необходима операция.
Три стадии формирования грыжи и их симптомы
Грыжи диска не формируются за день или месяц. Если больной закрывает глаза на начальные признаки разрушения межпозвоночного диска (остеохондроза) – патология “в классическом варианте” проходит три этапа:
Протрузия. Фиброзная (твердая) часть диска истончается в каком-то месте, но пока удерживает пульпозное ядро в своих пределах. Ядро становится подвижным и “проделывает ход” в наиболее слабом месте позвоночного канала.
Энтрузия или пролапс. Пульпозное ядро выходит за пределы фиброзного кольца.
Секвестрация грыжи диска. Желеобразное ядро “падает” в спинномозговой канал.
Проявления межпозвоночной грыжи выражены по-разному на каждой ее стадии:
Боль
(если таблица видна не полностью – листайте ее вправо)
Позвоночный синдром из-за спазма позвоночных мышц
(если таблица видна не полностью – листайте ее вправо)
Корешковый синдром
(если таблица видна не полностью – листайте ее вправо)
Также симптомы зависят от локализации межпозвоночной грыжи, о чем мы поговорим далее.
Боль в спине – основной симптом патологии
Симптомы грыжи поясничного отдела
Боль в области поясницы, но с одной стороны. Она носит ноющий характер и в начале возникает только при наклонах, поворотах, сгибаниях-разгибаниях спины. Больному становится легче, если лечь – но при длительном лежании в одном положении боль возникает снова (это заметно с утра).
При прогрессировании грыжи диска боль в пояснице становится стреляющей, отдает в ноги (в одну больше, в другую меньше). Она распространяется по внешней стороне бедра к мизинцу.
Мышцы позвоночника приходят в тонус, из-за чего человеку становится трудно (но не больно) наклоняться и приседать.
Теряется чувствительность ступней, икроножных мышц, ягодиц.
Тяжело шевелить пальцами или становиться на носки.
Ноги мерзнут (одна больше другой).
Отмечается онемение, “мурашки”, покалывания, приливы жара к ногам — при этом ноги остаются холодными.
Ноги худеют из-за уменьшения объема их мышц.
Заметная слабость в ногах, они очень быстро устают.
Сбой менструального цикла у женщин, у мужчин — импотенция.
Запоры или разжижение стула.
Сухость кожи ног или, наоборот, ее потливость.
Задержка или недержание мочи.
Симптомы грыжи грудного отдела
Симптомы межпозвоночной грыжи грудного отдела:
Боль в спине между лопаток, которая усиливается при поворотах туловища, чихании и кашле.
Боль в груди, которая отдает в руку.
Боль слева в грудной клетке, имитирующая сердечную боль.
Головная боль, которая усиливается при длительном сидении или наклонах.
Симптомы грыжи шейного отдела
- Головная боль, усиливающаяся при наклонах и поворотах головы.
- Головокружение
- Потеря равновесия.
- Слабость в области бицепса или трицепса.
- Боль, распространяющаяся от плеча по внутренней (там, где мизинец) стороне руки.
- “Мурашки” в руке или пальцах.
- Онемение всей руки, внутренней или наружной ее поверхности.
- Потливость руки.
Вместо заключения
Если прочитав статью, вы нашли у себя несколько из перечисленных симптомов – не спешите ставить себе этот диагноз. Подобным же образом могут проявляться опухоли, воспаления и инфекции позвоночника, а также некоторые врожденные патологии и нарушения обмена веществ. Обратитесь за помощью к врачу.
Автор: Светлана Левицкая
(блок ниже можно пролистать вправо до конца)
Источник: https://gryzhinet.ru/pozvon/mezhpozvonochnaya-gryzha-simptomy-063.html
Нормобарическая гипокситерапия горный воздух
Соединение отдельных позвонков, из которых состоит позвоночник, образуется при помощи межпозвоночных дисков, которые обладают значительной нарушения мочеиспускания (в форме недержания или задержки мочи), в том числе и импотенция, возникающая на фоне воздействия, оказываемого. Грыжи межпозвонковых дисков поясничного отдела позвоночника как причина болей в органах малого таза. Но задержка мочеиспускания при ущемлении нервных корешков развивается остро и в достаточно молодом возрасте, чем это могло бы быть при аденоме простаты, при которой больные. Описание 70 больных с остеохондрозом позвоночника, у которых развились приступы почечной колики, нейрогенная дисфункция мочевого пузыря, Наиболее тяжелые расстройства функции мочевого пузыря в виде задержки или истинного недержания мочи мы наблюдали у 7 больных при полной.
Мейрам: Советы при использований “Подушки Мейрама” для лечения грыжи позвоночника
Видеокурс
Последние публикации
 В этом случае необходимо применение катетера, так как присутствует риск развития острой задержки мочи. После окончания фазы спинального шока при травме позвоночника и повреждении спинного мозга выше центров сегментарной иннервации мочевого пузыря (S2-S4, L1-L2) его рефлекторная. Соединение отдельных позвонков, из которых состоит позвоночник, образуется при помощи межпозвоночных дисков, которые обладают значительной нарушения мочеиспускания (в форме недержания или задержки мочи), в том числе и импотенция, возникающая на фоне воздействия, оказываемого.
В этом случае необходимо применение катетера, так как присутствует риск развития острой задержки мочи. После окончания фазы спинального шока при травме позвоночника и повреждении спинного мозга выше центров сегментарной иннервации мочевого пузыря (S2-S4, L1-L2) его рефлекторная. Соединение отдельных позвонков, из которых состоит позвоночник, образуется при помощи межпозвоночных дисков, которые обладают значительной нарушения мочеиспускания (в форме недержания или задержки мочи), в том числе и импотенция, возникающая на фоне воздействия, оказываемого.
Еще по теме:
- Как лечить народными средствами спинную грыжу
- Упражнение при грыже позвоночника поясничного отдела и шеи
Обзор и анатомия
Нарушения мочеиспускания
Нарушения мочеиспускания могут проявляться в виде непроизвольного мочеиспускания или его учащения, а в редких случаях – уменьшение суточного количества мочи. При заболеваниях позвоночника данный симптом встречается в таких случаях:
Болезнь Бехтерева
Нарушения мочеиспускания при болезни Бехтерева возможно только при вовлечении в процесс почек. При этом у пациента уменьшается количество мочи, выделяемой за сутки. Чем тяжелее состояние, тем меньше мочи выделяется, вплоть до ее полного отсутствия (анурия) и развития почечной недостаточности.
Грыжа межпозвоночного диска
В зависимости от степени выраженности грыжи в поясничном отделе позвоночника и от поражения нервных окончаний и самого спинного мозга у пациента может наблюдаться как учащенное мочеиспускание, так и самопроизвольное мочеиспускание. В последнем случае пациент не чувствует позывов, и моча часто подтекает безего ведома.
Опухоль позвоночника
Нарушения мочеиспускания возникают при расположении опухоли в поясничной области. При этом размер опухоли особого значения не имеет. Возникновение нарушений в мочеиспускании возможно и при маленькой опухоли. Данный симптом возникает по причине поражения спинного мозга и его окончаний, когда нарушается связь мочевого пузыря, сфинктеров и головного мозга. Пациент при этом не ощущает позывов, и мочеиспускание может стать непроизвольным. В более редких случаях, при крупной опухоли, если она давит на мочевой пузырь, может возникать и учащение мочеиспускания.
Остеохондроз
Нарушения мочеиспускания при остеохондрозе возникают достаточно редко и проявляются непроизвольным мочеиспусканием.
Перелом позвоночника
При переломе крестца и копчика может возникать непроизвольное мочеиспускание или небольшое подтекание мочи из сфинктеров по причине их слабости. Это связано с нарушением целостности спинного мозга и нервных корешков, которые с одной стороны идут от спинного мозга к мочевыделительной системе, а с другой – к головному мозгу.
Ревматоидный артрит
При ревматоидном артрите нарушения мочеиспускания бывают в виде недержания мочи и учащения мочеиспускания. Это так же, как и предыдущих случаях, связано с нарушением нервной проводимости по спинному мозгу и нервным окончаниям. Данный симптом может сопровождаться отечностью ног и болями в области почек, что связано с поражением тканей самих почек.
Спондилолистез
При спондилолистезе поясничного и крестцового отделов позвоночника нередко наблюдается полное или частичное недержание мочи в связи с пережатием нервных корешков смещенными позвонками. При выраженном смещении возможно сужение спинномозгового канала и усугубление симптома из-за поражения спинного мозга.
Стеноз позвоночного канала
Стеноз позвоночного канала вызывает нарушения прохождения нервных импульсов от спинного мозга к мочевому пузырю, его сфинктерам и головному мозгу. Это приводит к тому, что пациент не ощущает позывов к мочеиспусканию и происходит непроизвольное выделение мочи.
Спондилит
Спондилит относительно редко приводит к нарушениям мочеиспускания и обычно не доходит до выраженных проявлений симптома. Пациенты могут предъявлять жалобы на то, что несколько капель мочи выделяются до появления позыва к мочеиспусканию. Такие жалобы связаны с тем, что в процесс частично вовлекаются спинномозговые нервы, передающее нервные импульсы.
В каких случаях следует обращаться к врачу
Нарушения мочеиспускания практически во всех случаях не требуют срочного обращения к врачу, потому что не угрожают жизни пациента. Исключение составляет задержка мочи, которая может свидетельствовать о почечной недостаточности и, при отсутствии лечения, к гибели пациента. Во всех остальных случаях лечение необходимо плановое.
К каким специалистам следует обращаться
С нарушениями мочеиспускания следует обращаться к таким врачам, как:
- Терапевт
- Семейный врач
- Нефролог
- Вертебролог
- Травматолог
- Ревматолог
- Невропатолог
Лечение нарушений мочеиспусканий
В первую очередь необходимо проводить терапевтические мероприятия основного заболевания позвоночника. Однако для облегчения самочувствия у пациента можно дополнительно выполнять следующие процедуры:
Для кардинального решения проблемы необходима тракция позвоночника или оперативное вмешательство.
Источник: https://spinomed.ru/simptomy/narusheniya-mocheispuskaniya
Видеокурс
Еще по теме:
- Межпозвоночная грыжа как лечить лекарства
- Упражнения при грыже поясничного отдела позвоночника дикуль
Симптомы межпозвоночной грыжи в поясничном отделе
Однако следует помнить, что в некоторых случаях грыжа межпозвоночного диска может быть серьезной проблемой и при несвоевременном лечении вызвать Слабость движений в ноге (чаще в стопе или колене);; Нарушение мочеиспускания (задержка мочи, недержание мочи);; Нарушение контроля Обзор и анатомия · Симптомы · Причины возникновения · Лечение грыж. В результате возникает длительная компрессия межпозвоночного диска телами позвонков, повышение давления внутри диска и выдавливание его содержимого в одну из сторон (вперед, в сторону спинного мозга, назад, в сторону остистого отростка позвонков). При нарушении обмена веществ.
Источник
Статья посвящена проблеме нейрогенных расстройств мочеиспускания при травме позвоночника и спинного мозга
Путь пациента с осложненной травмой позвоночника, т. е. сопровождающейся повреждением спинного мозга, начинается с нейрохирургического оперативного вмешательства и продолжается многоэтапной реабилитацией, направленной на коррекцию сопутствующих осложнений и восстановление утраченных функций организма [1]. Для таких больных есть специфический термин – «спинальные».
Одним из тяжелейших последствий травмы спинного мозга является расстройство произвольного мочеиспускания, обусловленное нарушением проводимости спинномозговых путей. По данным М.Р. Касаткина, подобное осложнение встречается в 92,1% случаев закрытых повреждений спинного мозга [2]. Патогенез изменений функции нижних мочевых путей при травме спинного мозга, проявляющийся в утрате рефлекторной деятельности, сложен и многообразен [3].
Механизм нормального мочеиспускания и характер его расстройства у спинальных пациентов напрямую связаны с особенностями физиологии этой области. Периферическую иннервацию нижних мочевых путей осуществляют тазовый нерв, представляющий парасимпатическую нервную систему, гипогастральный нерв, реализующий симпатическую регуляцию, и пудендальный соматический нерв. Афферентную информацию несут волокна всех трех нервов – вегетативных от детрузора (гладкой мышцы мочевого пузыря) и уретры и полового нерва от тканей промежности. Первичным анализатором для парасимпатического тазового нерва являются нейроны сакрального центра мочеиспускания, расположенного на уровне S2‒S4 сегментов спинного мозга. Здесь же, в анатомическом соседстве, находится ядро Онуфа, представляющее собой скопление нервных клеток, аксоны которых образуют пудендальный нерв [4]. Симпатическая афферентная иннервация, опосредованная гипогастральным нервом, являющимся частью подчревного и поясничного сплетения, осуществляется через пограничный симпатический ствол и вставочные интернейроны боковых рогов спинного мозга на уровне его Th10‒L2 сегментов. Эти же нервы несут и эфферентные сигналы к иннервируемым органам. Регулирующие структуры спинного мозга связаны с вышерасположенными центрами иннервации проекционно, а также с помощью нейрогуморальных и рефлекторных механизмов [5]. Однако следует отметить, что концепции регуляции функции нижних мочевых путей в норме и патологии являются в большей степени эмпирическими, и единого понимания этого вопроса на сегодняшний день нет.
Клиническая картина
Врачу-неврологу, курирующему пациента с осложненной травмой позвоночника, необходимо оценить уровень и степень повреждения спинного мозга и учесть посттравматические сроки. Клиническая картина в острый и ранний периоды после получения травмы обусловлена спинальным шоком, что проявляется арефлексией и задержкой мочи. По мере восстановления можно наблюдать активизацию рефлекторной деятельности и формирование «в сухом остатке» нейрогенного расстройства мочеиспускания. При повреждении спинного мозга на уровне сакрального центра мочеиспускания и периферических нервных волокон развивается атония или гипотония детрузора, при этом за счет интактности симпатических структур иннервации внутренний уретральный сфинктер сохраняет сократительную способность. Таким образом, нарушается взаимосвязь симпатических и парасимпатических влияний [6]. Клинически наблюдается нейрогенная задержка мочеиспускания с элементами парадоксальной ишурии (выделения мочи по каплям на фоне переполненного мочевого пузыря). При локализации травмы выше сакрального центра и ядра Онуфа повреждаются проводниковые нервные волокна, осуществляющие взаимосвязь регулирующих структур, однако сами центры иннервации могут быть интактны. В этом случае и детрузор, и внутренний сфинктер уретры способны к циклическому сокращению и расслаблению, но рассогласованность в работе приводит не к нормальному акту мочеиспускания, а к детрузорно-сфинктерной диссинергии. Поражение на уровне нижнегрудного и верхнепоясничного отделов позвоночника, вовлекающее симпатические регулирующие структуры, вызывает нарушение сократительной способности внутреннего сфинктера уретры и недержание мочи. Травма спинного мозга на уровне шейного и верхнегрудного отделов позвоночника ведет к прерыванию взаимосвязи спинальных и стволовых, а также кортикальных структур регуляции. В ситуации, когда центры иннервации спинного мозга и нервные проводники между ними сохраняют свою анатомическую целостность, клинически может сформироваться автономный процесс мочеиспускания, а также гиперактивность мочевого пузыря. В этом случае накопление и выделение мочи происходят рефлекторно, в т. ч. с участием аксон-рефлексов, без контроля центров, отвечающих за произвольную составляющую физиологического процесса [7].
Описанные клинические нарушения достаточно вариабельны и зависят от характера и тяжести повреждения, а также сроков, прошедших с момента травмы, поэтому можно наблюдать переход одной формы нейрогенного расстройства мочеиспускания в другую.
Невролог, понимая обусловленность клинической картины уровнем поражения спинного мозга, определяет тактику ведения спинального пациента и дальнейший прогноз. Осуществление адекватной коррекции урологических осложнений лежит, несомненно, в междисциплинарной плоскости. В связи с этим нейроурологическая практика, а вернее, четкое и скоординированное взаимодействие невролога и уролога способно обеспечить квалифицированную и своевременную помощь. И если врач-невролог сосредоточен на повреждении спинного мозга и нарушении иннервации, то уролог контролирует непосредственное функциональное состояние нижних мочевых путей и коррекцию сопутствующих воспалительных и нефротических осложнений. Отсюда вытекает необходимость тесной взаимосвязи специалистов для полноценной коррекции нейрогенных расстройств мочеиспускания.
В представлении уролога, оказывающего специализированную помощь пациентам с неврологическими расстройствами, процесс мочеиспускания выглядит несколько сложнее, чем простой циклический акт, состоящий из чередования фаз накопления и выведения мочи, обеспеченный двумя основными функциями мочевого пузыря: резервуарной и эвакуаторной. Функционально этот процесс определяется синергией детрузора с гладкомышечным сфинктером уретры и мышцами тазового дна, включающими наружный уретральный сфинктер.
Физиологически мочевой пузырь, природой созданный резервуар для сбора мочи, обладает способностью к полному опорожнению в подходящее время и в удобном для совершения акта мочеиспускания месте согласно социально-поведенческим нормам. Эта крайне важная способность реализуется в результате сложной регуляции с участием центральной и периферической нервных систем. Фундаментально акт мочеиспускания – это спинальный рефлекс, обеспечиваемый работой центров головного мозга, реализация и подавление этого рефлекса находятся под волевым контролем. Возможность произвольного управления делает функцию нижних мочевых путей уникальной по сравнению, например, с сердечно-сосудистой системой, и в то же время более уязвимой при неврологических заболеваниях [8]. Таким образом, основными функциями нижних мочевых путей являются накопление мочи в мочевом пузыре, длящееся относительно продолжительное время, и мочеиспускание, занимающее в норме несколько секунд. Реципрокные отношения – расслабление/напряжение детрузора, закрытие уретрального сфинктера и сокращение/расслабление детрузора, открытие уретрального сфинктера – обеспечивают скоординированность процессов накопления и удаления мочи и находятся под нейромедиаторным контролем [9].
Нейрогенная дисфункция нижних мочевых путей является следствием патологии центральной нервной системы или периферических нервных окончаний ‒ отделов нервной системы, выполняющих контроль над актом мочеиспускания. В этом состоит главное отличие рассматриваемого нарушения от нарушений нижних мочевых путей ненейрогенной этиологии, развивающихся вследствие поражения непосредственно мочеполовой системы.
В урологическом сообществе длительное время основной опорой для определения формы нейрогенного расстройства мочеиспускания являлась классификация, предложенная профессором Г. Мадерсбахером в 1980 г. и рекомендуемая Европейской ассоциацией урологов (рис. 1) [10]. В ней автор выделяет 8 основных форм нейрогенных расстройств мочеиспускания в зависимости от состояния детрузора и внутреннего сфинктера уретры. Подразумевается, что указанные структуры могут быть в гипертонусе, гипотонусе и в нормальном состоянии. Однако сложность в постановке диагноза и категоричность в выборе одной из 8 форм нарушений мочеиспускания сегодня заставляют говорить о пересмотре форм расстройств мочеиспускания. С клинической точки зрения все возможные виды нарушений мочеиспускания рассмотреть в рамках одной из существующих классификаций невозможно. В определении поражения у пациента наиболее часто специалисты основываются на преобладающем нарушении эвакуаторной или резервуарной функции мочевого пузыря, различных видах детрузорно-сфинктерной диссинергии и уродинамических показателях максимального детрузорного давления в точке утечки. При этом важность знания о максимальном детрузорном давлении и максимальном давлении в точке утечки делает необходимым проведение специализированного уродинамического исследования практически каждому пациенту с нарушениями мочеиспускания на фоне неврологического заболевания.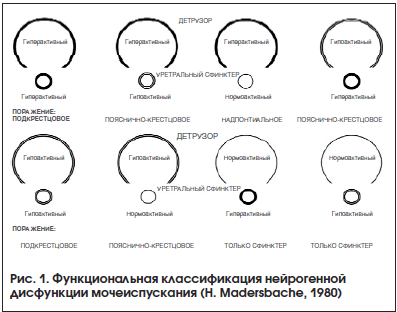
Лечение
Основными задачами урологической помощи на всех этапах нейрореабилитации являются:
1) сохранение и обеспечение функции верхних мочевыводящих путей;
2) независимость регуляции функции нижних мочевыводящих путей;
3) улучшение качества жизни.
С практической точки зрения важны борьба с вторичными осложнениями нейрогенной дисфункции мочеиспускания, а также их профилактика. К таким осложнениям относятся манифестация инфекции мочевыводящих путей (исключая бессимптомную бактериурию), уролитиаз, микроцистис, гидронефротическая трансформация и почечная недостаточность, стриктура уретры и т. д. [11].
Наименьшего риска осложнений со стороны верхних мочевыводящих путей следует ожидать при сохранении резервуарной функции мочевого пузыря с низким внутрипузырным давлением, например при гипотонии детрузора, его достаточной функциональной емкости и нормальном состоянии поперечно-полосатого сфинктера уретры или его гипотонии. В этом случае к хорошим результатам коррекции, в т. ч. улучшению качества жизни спинального пациента, приводит адекватное дренирование нижних мочевых путей, при этом следует руководствоваться международными стандартами и отечественными клиническими рекомендациями. При нарушении функции опорожнения мочевого пузыря вследствие повреждения позвоночника и спинного мозга методом выбора является асептическая периодическая катетеризация. Она подразумевает использование одноразового стерильного лубрицированного катетера. Процедура выполняется самостоятельно или с посторонней помощью каждые 4‒6 ч [12].
Иные методы дренирования мочевого пузыря, такие как приемы Креде или Вальсальвы, длительное использование постоянного мочевого катетера, должны быть строго обоснованы, т. к. несут значительные риски развития вторичных нейрогенных осложнений работы мочевого пузыря, достигающих 34% [13].
Периодическая катетеризация 4‒6 раз в сутки при условии отсутствия выраженных нарушений со стороны верхних мочевыводящих путей, шокового состояния, гнойно-инфекционных процессов в уретре и мочевом пузыре может быть назначена любым специалистом, курирующим пациента. Вопрос о том, когда переводить пациента на периодическую катетеризацию для постоянного уретрального дренажа, находится в стадии обсуждения сообщества специалистов по нейроурологии [14]. Формальных ограничений и четких рекомендаций по срокам нет, однако считается, что при отсутствии противопоказаний и достаточной укомплектованности отделения средним и младшим медицинским персоналом следует избавлять пациента от постоянных дренажей как можно раньше.
Гиперактивный мочевой пузырь, встречающийся на фоне детрузорно-сфинктерной диссинергии и без нее, является другой формой нейрогенного расстройства мочеиспускания вследствие травмы позвоночника и спинного мозга. Если такой тип нарушения клинически проявляется недержанием мочи, то он не несет значительного риска осложнений со стороны верхних мочевыводящих путей. К проблемам нейрогенного гиперактивного мочевого пузыря следует отнести снижение качества жизни.
Детрузорно-сфинктерная диссинергия характеризуется тем, что в момент напряжения мочевого пузыря для его опорожнения происходят различные по силе и продолжительности сокращения внутреннего и наружного сфинктеров уретры, обеспечивающих функцию удержания. В норме сокращения детрузора синхронны с расслаблением этих сфинктеров, что способствует свободному выведению мочи по уретре. Нарушение функции опорожнения в сочетании с высоким внутрипузырным давлением ‒ наиболее опасная форма нейрогенной дисфункции мочеиспускания из-за развития пузырно-мочеточникового рефлюкса, а также возможности структурных повреждений самого мочевого пузыря. В этом случае перед урологом стоят две основные задачи: 1) подавление высокого внутрипузырного давления, 2) обеспечение оттока мочи по уретре.
Для подавления детрузорной гиперактивности в качестве первой линии терапии применяются антихолинергические средства, в дополнение к которым можно назначать препараты из группы бета-3-адреномиметиков [15]. Вторая линия лечения включает инъекционное введение в стенку мочевого пузыря 200 ЕД ботулинического нейропептида. Надо понимать, что терапия направлена на создание низкого внутрипузырного давления в мочевом пузыре, необходимого для нормальной работы верхних мочевых путей. Одним из результатов купирования гиперактивности, особенно при сохранении нормального или повышенного тонуса поперечно-полосатого сфинктера уретры, будет увеличение количества остаточной мочи или отсутствие мочевыделения. Поэтому крайне важно объяснить пациенту необходимость проведения указанной терапии с назначением периодической катетеризации мочевого пузыря.
При своевременной коррекции нарушений мочеиспускания у спинальных пациентов, применении рекомендованного метода отведения мочи, компенсации избыточного внутрипузырного давления вследствие гиперактивности детрузора или детрузорно-сфинктерной диссинергии удается избежать многих вторичных осложнений.
В комплексной программе реабилитационного лечения пациентов с травмой позвоночника и спинного мозга используются методики немедикаментозной коррекции, показавшие различный терапевтический потенциал в ходе исследований. В частности, применение электростимуляции мочевого пузыря с помощью имплантируемых электродов в работе А.В. Лившица и соавт. показало, что создать управляемый акт мочеиспускания невозможно, т. к. возбуждение детрузора распространяется на внутренний сфинктер уретры, моделируя детрузорно-сфинктерную диссинергию [16]. Несмотря на то что исследователи представили некоторые положительные результаты, методика не нашла клинического применения в связи с высокой инвазивностью и риском вторичных осложнений.
Применение электростимуляции переменным пульсирующим током по лонно-сакральной методике и электрофореза с прозерином на передней брюшной стенке в проекции мочевого пузыря в настоящий момент представляется несостоятельным вследствие особенностей физиологии нижних мочевых путей и неучастия мышц живота в акте мочеиспускания.
Перспективно использование современных методик: сакральной инвазивной электронейростимуляции с помощью имплантируемых электродов и ритмической периферической магнитной стимуляции в области сакрального центра мочеиспускания и крестцовых корешков [17, 18]. В настоящее время механизм действия магнитной стимуляции на физиологию нижних мочевых путей остается неясным. Многоступенчатость и сложность нервной регуляции процесса удержания мочи и акта мочеиспускания предполагают возможность вовлечения различных структур в ответ на внешнее воздействие. Клинические и уродинамические эффекты магнитной стимуляции, вероятно, связаны с восстановлением интеграции регуляторных рефлексов, при этом наблюдается эффект нейромодуляции, когда происходит изменение активности (торможение или возбуждение) структур центральной, перифери
