Заброс мочи из мочевого пузыря

Пузырно-мочеточниковый рефлюкс (ПМР) – процесс патологического заброса мочи из мочевого пузыря обратно по мочеточникам в лоханки и чашечки почек. Вызван недостаточностью клапанного механизма мочевых путей. Приводит к учащению воспалительных процессов, повышению почечного давления, нарушению структуры почечной ткани, гибели нефронов с последующим нефросклерозом и высоким риском почечной недостаточности.
Общие сведения
ПМР можно встретить примерно у каждого сотого урологического пациента. Согласно статистике, заболевание чаще проявляется в детском возрасте:
- 60% – дети 0–12 месяцев;
- 25% – 1–3 лет;
- 10-15% – 4–12 лет.
Для более старшего возраста (в том числе для взрослых) показатель составляет не более 4-5 %. В 35-60% случаев ПМР является сопутствующим заболеванием при острых и хронических инфекциях мочевых путей.
Патогенез
В норме анатомия пузырно-мочеточникового соединения исключает возможность обратного тока мочи. Острый угол впадения мочеточников и наличие гладких циркуляторных мышц, выполняющих роль сфинктера, создают надежную антирефлюксную защиту. При нарушении структуры или снижении функциональности гладкомышечного аппарата защита падает, и внутрипузырное давление легко преодолевает барьер уретро-везикулярного соустья, выбрасывая мочу в верхние мочевые пути.
Причины
Основные причины аномальной уродинамики:
- генетические синдромы (Элерса-Данлоса, Гиршпрунга);
- врожденные аномалии структуры мочевыводящих органов – увеличение диаметра отверстий мочеточников, неправильное их положение, укорочение интрамурального отдела, нарушения работы клапанного механизма в верхней части уретры, а также в устьях мочеточников;
- затяжные воспалительные процессы в области треугольника Льето (хронический цистит);
- нейрогенная дисфункция мочевого пузыря – при аномалиях развития ЦНС (спина бифида, липомы спинного мозга и т.п.);
- нарушение режима опорожнения мочевого пузыря – привычка «терпеть до последнего» постепенно приводит к ослаблению гладкой мускулатуры, инфицированию тканей и различным связанным с этим патологиям (рефлюкс, недержание мочи, хронический цистит).
Справка! Формирование мышечной ткани мочевыводящих путей происходит в период с 15 по 20 неделю внутриутробного развития. Если в этот процесс вмешиваются неблагоприятные факторы в виде генетических программ, внешних или внутренних физико-химических факторов, уже на 21—24 неделе у плода могут проявиться различные аномалии. Все они выявляются в первые годы после рождения ребенка. У взрослых людей ПМР встречается крайне редко и является следствием травм, хронических воспалений и неблагоприятных условий жизни
Классификация
По механизму действия ПМР может быть:
- пассивным – заброс мочи происходит при наполнении мочевого пузыря;
- активным – наблюдается при мочеиспускании;
- смешанным, или пассивно-активным.
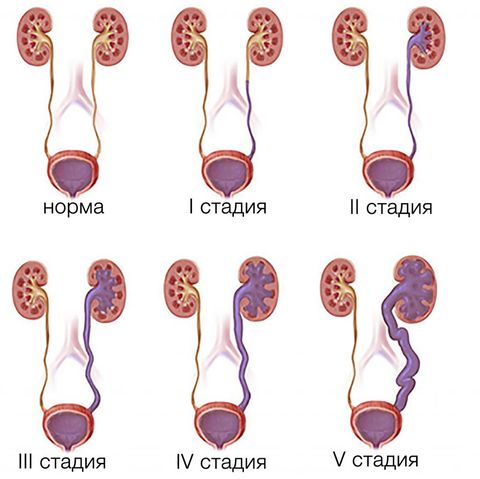
Вне зависимости от причины развития патологии, у ПМР выделяют 5 стадий заболевания:
- 1 стадия: рефлюкс мочи не далее мочеточников, деформация структур не наблюдается;
- 2 стадия: рефлюкс доходит до почек, деформация структур не наблюдается;
- 3 стадия: ПМР с признаками расширения лоханок и чашечек;
- 4 стадия: наличие умеренных признаков расширения в структуре мочеточников, лоханок и чашечек;
- 5 стадия: выраженное расширение всех структур с деформацией канала мочеточника и признаками дисфункции нефронов.
Симптомы ПМР
ПМР лишен характерной клинической картины. Особенно сложно диагностировать заболевание на ранних стадиях, когда симптомы полностью отсутствуют. Основные признаки формируются на 3-й стадии болезни и во многом схожи с симптомами воспалительных патологий. У маленьких детей проявляется по типу пиелонефрита. У детей старшего возраста и взрослых общий симптомокомплекс выглядит следующим образом:
- дискомфорт и боль в области почек при мочеиспускании;
- постоянное ощущение расширения в мочевом пузыре;
- проблемы с мочеиспусканием – частые позывы, прерывистая струя, застой мочи;
- отеки тканей;
- повышенное артериальное давление;
- головная боль, общее ухудшение самочувствия.
Методы диагностики
Основной метод диагностики ПМР – микционная цистография. Она подтверждает факт деформации коллекторной системы почек и мочеточников, определяет форму рефлюкса и степень развития патологии. Дополнительные методы:
- экскреторная урография – определяет тонус верхних мочевых путей;
- УЗИ – выявляет наличие склеротических изменений в тканях;
- цистоскопия – проводится при дифференциальной диагностике для исключения цистита;
- урофлоуметрия и цистометрия – необходима для исследования уродинамики в нижних мочевых путях;
- радиоизотопное обследование – для оценки функциональной активности почек.
Дополнительно врач назначает ряд лабораторных тестов для выявления причины заболевания: общий и биохимический анализ мочи, общий анализ крови, бакпосев, тест на ферменты, иммунограмму и др.
Как проходит лечение
В зависимости от причины и стадии заболевания, задействуют консервативные или хирургические методы. Безоперационное воздействие медикаментами и физиотерапией успешно восстанавливает уродинамику в 60—70% случаев ПМР на 1–3 стадии заболевания. К хирургии в обязательном порядке прибегают при лечении 4–5 стадии патологии, при врожденных аномалиях мочевыводящих путей, а также при отсутствии положительной динамики от консервативной терапии.
Консервативное лечение
Длительность медикаментозно-физиотерапевтического лечения составляет в среднем 6–12 месяцев. Для профилактики рецидивов назначаются курсы фитотерапии. Медикаментозная терапия:
- антибиотики (с учетом чувствительности возбудителя);
- уросептики (нитрофураны, хинолоны, сульфаниламиды), в том числе для внутрипузырных инсталляций;
- противовоспалительные средства, в том числе мембраностабилизирующие препараты;
- иммуностимуляторы;
- витамины и минеральные комплексы;
- средства для профилактики рубцевания почечной ткани.
Наибольшую сложность представляет лечение функциональных расстройств нейрогенной природы. В этом случае большое внимание уделяют методам физиотерапии. Среди них:
- электрофорез;
- ультразвуковое воздействие на область мочевого пузыря;
- электростимуляция;
- рефлексотерапия.
Хирургическое лечение
Главный смысл любых антирефлюксных операций заключается в удлинении внутрипузырного участка мочеточника путем создания искусственного подслизистого тоннеля или смещении положения их отверстий. Хирургическое устранение причин ПМР проводят двумя путями:
- Метод эндоскопии актуален на ранних стадиях ПМР (1–3) при условии сохранения тонуса и сократительной функции сфинктеров мочеточников. В таком случае подслизистую имплантацию гелями выполняют трансуретрально – с помощью цистоскопа. Операция неэффективна при патологическом положении устьев мочеточников за пределами треугольника Льето, при выраженном их расширении. При наличии острого воспалительного процесса операцию не проводят.
- Традиционная пересадка мочеточника методом открытой хирургии или лапароскопии актуальна при диагностировании 4–5 стадии заболевания, а также при рецидивах ПМР после проведения эндоскопии. Во время операции делают резекцию поврежденного отдела мочеточника с последующей имплантацией в новом месте и наращиванием антирефлюксной защиты.
Прогноз и профилактика
Прогноз на будущее зависит от стадии заболевания и степени повреждения почечной паренхимы. По данным статистики хирургическое лечение успешно устраняет ПМР в 85—98% случаев, после чего со временем восстанавливается работы почек (30% случаев) и отмечается общая стабилизация состояния (60% случаев). У маленьких детей эти показатели еще выше.
Во избежание рецидива, следует придерживаться правил профилактики, которые сводятся к своевременной диагностике и лечению инфекционных заболеваний, а также выполнению обязательно бытовых правил здоровья и гигиены:
- не ходить с переполненным мочевым пузырем – терпеть до последнего вредно для его гладкой мускулатуры;
- избегать переохлаждения тазовых органов;
- тщательно соблюдать правила интимной гигиены.
При положительном исходе лечения пациенту показана регулярная диспансеризация в течение 5 лет: первые 2 года – 2 раза в год, затем – 1 раз в год. Дополнительно пациент самостоятельно сдает анализ мочи на стерильность: первое время – ежемесячно, затем – каждые 3 месяца. По истечении срока, при отсутствии обострений пациента снимают с диспансерного учета.
Источник
Пузырно-мочеточниковым, или везикоуретеральным, рефлюксом называется вытекание мочи из мочевого пузыря в мочеточники. Заболевание приводит к забросу урины в почки (пузырно-мочеточниково-лоханочному рефлюксу) и развитию почечной недостаточности.
Как возникает заболевание
В области впадения мочеточников в мочевой пузырь находится запирательный сфинктерный аппарат, который работает, как клапан, пропуская урину только в одну сторону. Этот процесс обеспечивается определённым углом впадения мочевыделительных путей и работой специальных мышц-сфинктеров. Если он нарушается, урина начинает перетекать из мочевого пузыря обратно в мочеточники и поступать в собирательную систему – почечные лоханки и чашечки. Вместе с ней в верхние мочевые пути попадают болезнетворные микробы. Возникает воспаление мочеточников – уретерит – и почек – пиелонефрит.
Скопление урины приводит к перерастяжению мочеточников, а затем и чашечно-лоханочной системы (гидронефрозу). Возникает воспаление, приводящее к почечной недостаточности.
Причины пузырно-мочеточникового рефлюкса
- Врожденные аномалии развития мочевыделительной системы. Этот тип болезни обнаруживается в раннем детстве. Однако при незначительных аномалиях такая форма патологии может протекать бессимптомно и проявиться во взрослом возрасте, например на фоне беременности. Врожденные аномалии, приводящие к рефлюксу, часто имеют наследственные причины, поэтому встречаются у близких родственников.
- Воспалительные процессы мочевыделительной системы. Постоянное воспаление отрицательно влияет на ткани запирающего аппарата, который теряет эластичность и начинает пропускать урину. Везикоуретеральный рефлюкс также может быть осложнением запущенных инфекций, в том числе ЗППП.
- Скопление мочи, вызванное переполнением мочевого пузыря. В этом случае мышца, запирающая выход в мочеточник, не может противостоять постоянному давлению и начинает пропускать мочу. Такая ситуация часто возникает на фоне нарушения функции мочевого пузыря, вызванной поражениями нервной системы. Заброс также возникает при нарушении оттока, произошедшем из-за снижения проходимости мочеиспускательного канала.
- Последствия травм. В этом случае возникают рубцовые изменения в мочевыделительных путях, что приводит к обратному току урины.
Рефлюкс
Классификация пузырно-мочеточниковых рефлюксов
- Односторонний, при котором заброс мочи происходит только с одной стороны. Этот тип болезни чаще всего возникает при врожденных аномалиях или после травм.
- Двусторонний, при котором обратное течение урины идет с обеих сторон. Чаще всего такое состояние сопровождает воспалительные процессы и переполнение мочевого пузыря. Этот тип болезни протекает намного тяжелее и быстрее приводит к почечной недостаточности.
- Активный – пузырно-мочеточниковый рефлюкс, возникающий в момент мочеиспускания.
- Пассивный, при котором имеется постоянный свободный проход из мочевого пузыря в мочеточники.
- Активно-пассивный. В этом случае постоянный заброс урины усиливается в момент мочеиспускания.
- Первичный, возникающий из-за неправильного развития мочевыводящих путей. Чаще всего нарушение вызвано изменением угла прохождения мочеточника, неправильным расположением его устья, удвоением, выпячиванием (дивертикулом) стенки.
- Вторичный – возникающий из-за воспалительных процессов, плохого оттока урины и других причин.
Различают пять стадий (степеней) пузырно-мочеточникового рефлюкса:
- 1 степень – в этом случае моча забрасывается только в тазовый отдел мочеточника, непосредственно прилегающий к мочевому пузырю. Пути оттока урины не расширены и нормально функционируют, а заболевание может протекать много лет без возникновения осложнений.
- 2 степень – урина забрасывается в мочеточник, но не поступает в лоханки и чашечки. Эта форма заболевания также может протекать бессимптомно.
- 3 степень – урина достигает собирательной системы, но ее расширение не прослеживается. Наблюдается склонность к инфекциям мочеполовой системы, а также незначительное снижение мочевыделительной функции.
- 4 степень – фиксируется расширение мочевыводящей системы. У заболевших значительно снижена мочевыделительная функция. Без лечения заболевание приводит к угрожающим жизни ситуациям, вплоть до полной анурии – прекращения мочеотделения.
- 5 степень – характеризуется выраженным расширением мочевыводящих путей и застойными явлениями в них. Снижается выработка мочи, появляются признаки интоксикации – отравления организма токсинами, которые не могут быть выведены из организма. Таким пациентам требуется постоянная очистка крови с помощью гемодиализа (аппарата «Искусственная почка»).
Стадии
Классификация рефлюксов по Международному классификатору МКБ-10
| Код | Тип болезни | Примечание |
| N13.7 | Уропатия – нарушение оттока мочи, вызванная пузырно-мочеточниковым рефлюксом | Большинству случаев заболевания присваивается именно этот код |
| N13.8 | Другая обструктивная и рефлюкс-нефропатия | Обструктивная – имеющая какие-либо препятствия на своем пути. Все формы заболевания, сопровождающиеся затруднением оттока мочи, относят к этой категории |
| N13.9 | Неуточненная обструктивная и рефлюкс-уропатия | Неуточненные нарушения оттока мочи, при которых она вытекает в обратном направлении |
| N11.0 | Пиелонефрит, связанный с рефлюксом | Гнойное поражение почек, вызванное забросом мочи вверх по мочевыводящим путям |
Симптомы пузырно-мочеточникового рефлюкса
Проявление болезни зависит от степени тяжести. Легкие формы могут вообще никак не проявляться, случайно обнаруживаясь во время УЗИ малого таза, рентгена и других исследований.
В более тяжелых случаях, сопровождающихся переполнением органов мочевыделительной системы, ощущается боль в животе, тяжесть в пояснице. Может наблюдаться кровь в моче. Характерны часто возникающие (рецидивирующие) или хронические пиелонефриты. Пациенты жалуются на периодическое повышение температуры и отёки.
Пиелонефрит
Тяжелая форма сопровождается почечной недостаточностью, жалобами на сильные боли в пояснице, отёчность, температуру, слабость. Наблюдаются симптомы интоксикации – тошнота, рвота, снижение аппетита, различные высыпания на коже, неприятный аммиачный запах, исходящий от тела.
Осложнения при пузырно-мочеточниковом рефлюксе
- Нефросклероз – «сморщенная почка» – замещение почечной ткани соединительной, которая не может очищать кровь и фильтровать мочу. Такое осложнение практически всегда сопровождает тяжелые формы рефлюкса.
- Мочекаменная болезнь, спровоцированная воспалительным процессом. Камни мешают работе мочевыделительных путей, усугубляя течение болезни.
- Гипертония – повышение давления, вызванное выбросом почечными клубочками биологически активных веществ, вызывающих сужение сосудов.
- Анемия (малокровие), вызванное снижением уровня гормона эритропоэтина, вырабатываемого почками. Это вещество участвует в кроветворении, поэтому уменьшение его концентрации вызывает нарушение выработки красных кровяных телец – эритроцитов.
- Абсцессы, фурункулы, карбункулы, вызванные инфекцией, попавшей из нижних отделов мочевыделительной системы.
Диагностика пузырно-мочеточникового рефлюкса
Постановка диагноза начинается с осмотра. Врач спрашивает об имеющихся жалобах, времени и очередности их появления. Обязательно уточняется наличие хронических патологий мочевыделительных путей. Измеряется давление, поскольку при такой патологии может развиться гипертония.
Проводится осмотр пациента, пальпация (ощупывание) области живота и поясницы. Поколачивание по поясничной области при этой патологии может сопровождаться болью. Зачастую прощупываются переполненный плотный мочевой пузырь и увеличенные почки.
С целью дифференциальной диагностики – исключения других болезней – назначают:
- УЗИ почек и мочеточников. Обнаруживается расширение чашечно-лоханочной системы и путей оттока урины. С помощью УЗИ также можно выявить наличие врождённых аномалий, вызвавших развитие пузырно-мочеточниковых рефлюксов.
- УЗИ органов малого таза. Исследование выявляет камни, опухоли, воспалительные процессы в мочевом пузыре, приводящие к рефлюксу.
- УЗИ простаты. Этот орган, расположенный в малом тазу, окружает мочеиспускательный канал. Поэтому опухоли и возрастное увеличение простаты приводят к сдавлению уретры, сопровождающемуся нарушением мочеиспускания и переполнением мочевыделительных путей.
- Различные пробы мочи, во время которых обнаруживают снижение плотности урины, уменьшение ее выделения, примеси крови, гноя, белка. В анализах мочи также могут присутствовать болезнетворные бактерии.
- Общий анализ крови, в котором может обнаруживаться ускорение СОЭ, увеличение количества лейкоцитов, снижение количества эритроцитов и гемоглобина.
- Биохимический анализ крови, при проведении которого исследуются основные почечные показатели – креатинин, мочевина, органические кислоты, белки, электролиты – калий, натрий, хлор.
- Для уточнения диагноза также могут назначаться анализы на половые инфекции и цистоскопия – осмотр слизистой мочевого пузыря с помощью прибора цистоскопа.
УЗИ почек
Проанализировав результаты исследований, врач не только выяснит наличие болезни, но и определит ее причину.
Лечение пузырно-мочеточникового рефлюкса
- Лечение заболевания проводится в зависимости от его тяжести. В легких случаях достаточно регулярных осмотров у уролога с прохождением УЗИ, сдачей анализов и выполнением лечебных рекомендаций.
- В более тяжелых ситуациях назначают мочегонные и противовоспалительные средства. При присоединении инфекции показаны антибиотики, а при повышенном давлении – препараты от гипертонии.
- Нужно соблюдать диету с ограничением соли, исключением жирных, пряных и острых блюд, увеличением количества фруктов и овощей. Запрещаются газированные напитки, крепкий чай, алкоголь. Пациенту нужно выработать привычку не сдерживаться при позывах в туалет.
- Болезнь также лечат с помощью операций. В легких случаях (I-II стадия) проводится эндоскопическая коррекция – введение в устья мочеточников геля, играющего роль сфинктера.
- Для лечения тяжелых форм болезни проводится операция по созданию нового соединения мочеточника и мочевого пузыря – уретероцистоанастомоз. При одностороннем поражении, сопровождающемся нефросклерозом и гнойными процессами, удаляют почку вместе с расширенными путями оттока.
Поскольку заболевание имеет склонность прогрессировать, при его симптомах нужно обратиться к урологу в «Университетскую клинику», обследоваться и лечиться. В этом случае удастся избежать тяжёлых хирургических вмешательств и опасных осложнений.
Поделиться ссылкой:
Источник
