Воспаление мочевого пузыря при удалении матки

Оглавление
- Когда удаляют матку?
- Операция по удалению матки
- Последствия удаления матки
- Осложнения после удаления матки
- Удаление матки – жизнь после операции
- Половая жизнь после удаления матки
- Профилактика удаления матки
Операция по удалению матки (гистерэктомия, экстирпация матки) является одной из самых распространенных в оперативной гинекологии. Она производится в том случае, когда все другие возможные способы показали свою неэффективность, и зачастую, речь идет о спасении жизни женщины. В некоторых случаях во время этой операции кроме матки удаляют также маточные трубы и яичники (овариэктомия).
Удаление матки – наверное, одно из самых трудных испытаний в жизни женщины любого возраста. Какими бы не были показания к данной операции, редкая женщина безучастно относится к радикальному хирургическому вмешательству. Чаще всего пациентки страшатся физического дискомфорта и болевых ощущений, переживают разнообразные страхи, чувство растерянности и неполноценности, многие ощущают эмоциональную подавленность в силу отсутствия информации. Так что же представляет собой операция по удалению матки, какие существуют показания для ее проведения, и как жить полноценной жизнью после перенесенной операции?
Когда удаляют матку?
Показаниями к проведению гистерэктомии являются следующие заболевания:
- Злокачественная опухоль (рак) тела или шейки матки
- Эндометриоз или аденомиоз (в случае длительного сильного кровотечения)
- Доброкачественная опухоль матки (фибромиома) в перименопаузе или менопаузе
- Выпадение или выраженное опущение матки
- Постоянные тазовые боли, вызванные патологией матки
- Иногда операция по удалению матки проводится сразу после тяжелых родов. Ситуация довольно редкая, но имеет место быть
Операция по удалению матки
Зачастую выбор способа проведения операции зависит опыта хирурга. Также, всегда принимают во внимание причины, по которым операция назначается. И, конечно же, многое зависит и от общего состояния здоровья женщины. Вот почему на стадии выбора «своего» доктора следует быть особенно внимательными и задавать как можно больше вопросов. Со специалистом необходимо обсудить все детали и в частности – вид операции.
Операция по удалению матки может быть абдоминальной (то есть через разрез на передней брюшной стенке), влагалищной (все швы остаются внутри влагалища и совсем не заметны) или лапароскопической (через небольшие разрезы на коже живота). Вид процедуры зависит от формы заболевания, стадии его развития и общего состояния здоровья пациентки. Все они выполняются под общим наркозом. Конечно же, малоинвазивные операции выглядят более привлекательно, но следует помнить, что в некоторых случаях лапароскопическая операция невозможна.
Минимально инвазивные методы удаления матки имеют множество преимуществ по сравнению с традиционной открытой гистерэктомией. Восстановление после такой операции проходит быстрее, пациенткам нужно меньше времени оставаться в стационаре; кроме того, после операции пациентки меньше испытывают болевой синдром. Риск инфекций при минимально инвазивных процедурах существенно ниже, чем при традиционных открытых операциях.
Последствия удаления матки
В результате удаления матки женщина забывает о прорывных кровотечениях, болях в животе, смещении внутренних органов из-за фибромы, тяжелом течении предменструального синдрома.
После удаления матки у женщин возникает целый ряд вопросов, которые они не всегда готовы обсуждать с хирургом. Они касаются и здоровья, и внешнего вида, и сексуальных отношений и качества жизни после операции в целом.
Основные последствия удаления матки вполне очевидны. Устраняется причина заболевания. Но помимо этого, конечно, женщина не сможет рожать и у нее незначительно изменится положение органов малого таза. Если операция прошла вовремя и без осложнений, то восстановление у женщин происходит быстро, без видимых потерь для внешности и общего повседневного самочувствия. Но, дорогие женщины, крайне важно относиться к себе очень внимательно! Если вдруг возникает боль внизу живота или кровотечение после удаления матки – это повод экстренно обратиться к врачу. И сколько бы времени не прошло, надо понимать, что это риск.
После операции по удалению матки, велика вероятность проявления следующих симптомов:
- Боли после удаления матки (могут быть связаны с плохим заживлением рубца или образованием спаек после операции)
- Выделения после удаления матки (могут быть вызваны тем, что работа яичников не затронута и на шейку матки влияют половые гормоны)
- Кровотечения после удаления матки (иногда продолжаются до четырех недель, их усиление – опасный признак)
Осложнения после удаления матки
Осложнения после удаления матки, которые требует незамедлительного визита к врачу:
- Сильные кровотечения
- Нагноения швов
- Воспалительные процессы в паховых лимфатических узлах
- Повышение температуры тела
- Сильные и резкие боли (которые нельзя снять лекарственными препаратами)
- Нарушение акта мочеиспускания
- Покраснение и боли в области голени (вероятный признак образования тромбов)
Осложнения после удаления матки, чаще всего вызваны физиологическими последствиями операции, так как наблюдается нарушение положения мочевого пузыря и кишечника. Ослабевают мышцы тазового дна и бывают уже не в состоянии поддерживать влагалище. Поэтому, реабилитация после операции обязательно включает в себя упражнения по системе Кегеля.
И хотя, удаление матки – это достаточно распространенная и безопасная операция, которая обычно не вызывает серьезных проблем у подавляющего большинства женщин, прошедших ее, тем не менее, иногда удаление матки может иметь следующие осложнения:
- Недержание мочи
- Выпадение влагалища
- Образование свища (аномальный канал, соединяющий влагалище и мочевой пузырь)
- Хронические боли
Следует помнить, что все прогнозы может сделать специалист только после консультации и обследования пациентки. К сожалению, многие женщины, послушав рассказы про ужасы операции или послеоперационного периода (или проведя настоящее расследование в Интернете), испугавшись, затягивают с принятием решения и откладывают необходимое лечение. Но здесь всегда следует помнить о том, что игнорирование проблемы – не решает проблему. И чем скорее бывает выполнена операция, тем меньше осложнений она может повлечь за собой.
Удаление матки – жизнь после операции
Многие женщины полагают, что после удаления матки их половая жизнь завершается. Это далеко не так, если сама женщина понимает необходимость операции и справляется с депрессией.
Зачастую, многие женщины после операции по удалению матки могут испытывать симптомы климакса. Так как удаление матки влечет за собой нарушение кровоснабжения в яичниках, то это влияет на их функцию: даже в случае сохранения яичников, климакс у женщин, перенесших удаление матки, наступает на несколько лет раньше, чем это случилось бы без операции. Если проводилась тотальная гистерэктомия (удаление матки и яичников), то впоследствии развивается хирургический климакс. Это состояние может сопровождаться всеми симптомами, которые проявляются в период менопаузы -эмоциональными расстройствами (депрессиями, тревожностью), приливами, перебоями в работе сердечно-сосудистой системы, остеопорозом. Для профилактики хирургического климакса и смягчения его негативных симптомов, связанных с дефицитом гормонов, всем женщинам после удаления матки необходимо применять заместительную гормонотерапию препаратами, содержащими эстрогены или комбинацию эстрогенов с гестагенами. Прием гормональных препаратов обычно начинают через 1-2 месяца после операции, но только после консультации с лечащим врачом.
К группе риска по развитию атеросклероза сосудов и остеопороза также попадают женщины с удаленной маткой. Для профилактики развития указанных проблем необходимо начинать прием соответствующих препаратов буквально через несколько месяцев после операции. Во избежание быстрого набора веса, следует соблюдать диету с ограниченной калорийностью (уменьшенным содержанием жиров и легкоусвояемых углеводов), а также показаны регулярные физические нагрузки (зарядка, бассейн).
Половая жизнь после удаления матки
Только при полной гистерэктомии (с удалением яичников и маточных труб) у женщин могут возникнуть проблемы в сексуальной жизни после операции – чаще всего это выражается в сухости влагалища и снижении полового влечения (либидо).
Несмотря на распространенное мнение, половая жизнь женщины после гистерэктомии не заканчивается! Когда организм полностью восстановится, женщина может жить полноценной сексуальной жизнью. Если в ходе операции была удалена часть влагалища, то женщина может испытывать болезненные ощущения во время занятия сексом.
Однако, большую проблему представляют психологические последствия удаления матки. У некоторых женщин, перенесших операцию, на фоне депрессивных расстройств наблюдается значительное снижение полового влечения и они полностью утрачивают интерес к сексу. Часть женщин, напротив, отмечает усиление полового влечения и улучшение качества сексуальной жизни (отсутствие боли и зачастую уменьшение объема живота – при удалении крупной миомы, идут на пользу). Применять контрацептивы после гистерэктомии не нужно, поскольку в результате проведения операции женщина не может забеременеть.
Профилактика удаления матки
Профилактикой удаления матки могут быть общие рекомендации для всех женщин:
- Здоровый образ жизни
- Систематическое наблюдение у опытного гинеколога
- Своевременное лечение гинекологических заболеваний
- Отсутствие самолечения
- Гигиена интимной сферы
- Контроль веса
- Регулярное прохождение скринингов (в том числе и онкологических)
И еще, многие специалисты сталкиваются с ситуациями, когда женщины в поисках хорошего специалиста, на самом деле ищут доктора, который скажет им то, что они хотят услышать. Что ситуация не критическая и можно лечить заболевание не прибегая к хирургическому вмешательству. Будьте очень внимательны! Не делайте выводов на основе эмоций. Конечно же, операций всем и всегда хочется избежать, но даже в самых эмоционально-сложных ситуациях следует помнить, что жизнь – это абсолютный приоритет!
Источник
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Такое серьезное хирургическое вмешательство, как удаление мочевого пузыря, назначают только в крайних случаях – как правило, при тяжелых онкологических заболеваниях органа, когда химиотерапия и другие вспомогательные методы лечения не приводят к выздоровлению пациента.
Первая операция по удалению мочевого пузыря была проведена ещё в XIX веке, и с тех пор этот метод успешно применяют для устранения раковых опухолей, папилломатоза, эктопий пузыря. Подобная операция назначается планово, кроме неотложных ситуаций с кровотечением.
[1], [2], [3], [4], [5], [6]
Показания
Операция удаления мочевого пузыря назначается тогда, когда необходимо избавиться от патологического новообразования – опухоли. Удаление – это радикальный способ устранения злокачественного очага, однако в последние годы его применяют редко, так как в арсенале современной медицины имеются другие, более щадящие методы.
Тем не менее, в отдельных случаях удаление мочевого пузыря при раке все же проводят, и уместно оно в таких ситуациях:
- если раковая опухоль находится в Т4 стадии, но метастазы отсутствуют;
- при диффузном папилломатозе;
- если имеется несколько опухолей в Т3 стадии;
- при видоизменении мочевого пузыря на фоне туберкулеза или интерстициального цистита.
Некоторые клиники практикуют удаление мочевого пузыря и на начальных стадиях развития онкологии. Действительно, такой подход позволяет избавиться от заболевания наверняка и за короткий период времени. Однако подобное лечение проводится только после личной беседы с пациентом и с его согласия.
[7], [8], [9], [10]
Подготовка
Прежде чем приступить к удалению мочевого пузыря, пациента обследуют, чтобы взвесить степень риска развития осложнений и убедиться в отсутствии противопоказаний к операции.
Предоперационную подготовку проводят поэтапно:
- У больного берут кровь для общего и биохимического анализа, чтобы оценить его состояние здоровья в целом.
- Также берут кровь для определения уровня глюкозы.
- Оценивают качество свертываемости крови.
- Проводят ультразвуковое исследование внутренних органов, рентген грудной клетки.
- Проводят процедуру цистоскопии с последующей биопсией, для того чтобы обозначить вариант используемой анестезии и технику операции.
- За 6-7 суток до проведения вмешательства пациенту рекомендуют перейти на жидкую легкоусвояемую пищу с минимумом клетчатки.
- За 36 ч до вмешательства употреблять пищу запрещается: больной может пить только жидкости в виде чая, компота или соков (молочная продукция под запретом).
- За 24 часа до вмешательства пациенту очищают кишечник, а также дают мочегонные препараты.
- В день операции пациент пищу не принимает.
- Непосредственно перед оперативным вмешательством удаляют (сбривают) волосяной покров с паховой зоны и области живота, чтобы исключить возможность попадания инфекции в рану.
[11], [12], [13], [14], [15]
Техника проведения удаления мочевого пузыря
Чаще всего для удаления мочевого пузыря применяют лапаротомический доступ – это такая разновидность операции, при которой заживление проходит быстрее, а травмирование тканей минимально. Техника проведения подобной операции состоит из следующих этапов:
- Хирург обрабатывает кожу больного в месте предполагаемых проколов (разрезов).
- В мочеиспускательный канал вводят специальный катетер, при помощи которого будет выводиться мочевая жидкость во время операции.
- Используя дуговидный надлобковый доступ, хирург обнажает и фиксирует мочевой пузырь.
- Доктор вскрывает полость пузыря и исследует его.
- Далее фиксируются стенки пузыря, а у мужчин фиксируется и предстательная железа.
- Если мочеточники не выводятся наружу и не перемещаются в часть кишки, то их отсекают на участке здоровой ткани.
- Доктор проводит катетеризацию.
- У мужчин перевязываются семявыносящие протоки (делается это осторожно, дабы не нарушить целостность кишечника).
- Пузырь отодвигают кзади и кверху, перевязывают, пересекают лобково-пузырную и предпузырную связки, а также мочеиспускательный канал (у мужчин это делается особенно осторожно, так как можно задеть расположенную рядом предстательную железу).
- Доктор удаляет пузырь, тампонирует места кровотечения, ушивает сосуды, устанавливает дренаж.
- Через наружное отверстие в брюшной стенке хирург вводит в мочеиспускательный канал катетер-резервуар, формирует новый пузырь.
- Хирург ушивает рану (послойно), оставляя место для дренажа, и накладывает стерильную повязку.
Методы удаления мочевого пузыря
Удаление мочевого пузыря, проводимое при помощи лапароскопии, легче переносится больными, а рана после такого вмешательства заживает быстрее.
Что же касается методики удаления и замены мочевого пузыря, то тут существует несколько способов:
Если орган моделируют из участка тонкого кишечника, то используют его отрезок длиной примерно 600 мм: из него формируют объемное образование наподобие мочевого пузыря, которое соединяют с мочеточником и мочевыводящим протоком. Такой вариант операции считается наиболее приемлемым, так как впоследствии пациент сможет опорожнять мочевой пузырь естественным способом. Но данная операция показана не всем больным. К примеру, если у пациента имеются опухоли уретры или кишечника, либо он страдает острым энтероколитом, то использовать кишку для пересадки нельзя.
Если выходное отверстие для оттока мочи выводят наружу в области передней стенки живота, то одновременно создают новую кишечную емкость, которую пациенту придется периодически освобождать, используя специальный катетер.
Если соединяется мочеточник с тонкой кишкой, то петля кишечника может быть выведена наружу, а моча при этом будет собираться в подвешенный резервуар. Второй вариант такого соединения – это выведение устья мочеточника в кишечную полость: у больных в таком случае моча будет выводиться из организма посредством прямой кишки, одновременно с каловыми массами.
Особенности удаления мочевого пузыря
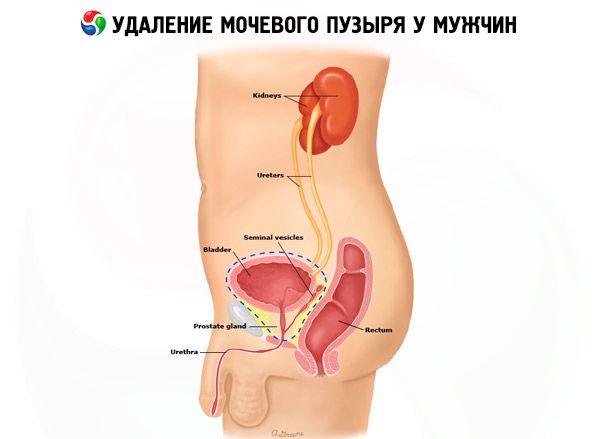
Удаление мочевого пузыря у мужчин имеет некоторые особенности. Так, учитывая специфику анатомического строения мочеполовой системы в мужском организме, катетеризацию нужно проводить очень осторожно и аккуратно. Дело в том, что при отсутствии опыта у медицинского специалиста могут возникнуть проблемы с введением катетера, из-за того, что мужская уретра относительно длинная (23-25 см), узкая и имеет два естественных сужения. В результате катетер не проходит свободно.
Особенно следует быть осторожным при введении металлизированного катетера: манипуляции с таким инструментом затруднены, а при неаккуратном использовании можно легко повредить слизистую мочевыводящих путей. Это может привести к кровотечениям и даже к прободению стенок мочевого канала. Учитывая это, предпочтительнее применять мягкий одноразовый катетер.
Кроме этого, при радикальном удалении мочевого пузыря у мужчин удаляют также ближайшие лимфатические узлы, простату и семенные пузырьки.
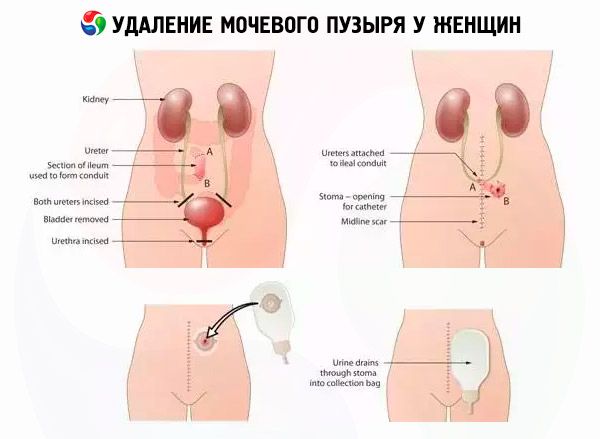
Удаление мочевого пузыря у женщин сочетается с резекцией мочеиспускательного канала, яичников, матки и передней влагалищной стенки. Хирургу приходится устранять другие органы потому, что в большинстве случаев раковые клетки прорастают в расположенные рядом органы: предстательную железу у мужчин, матку и придатки у женщины.
Удаление матки и мочевого пузыря – это вынужденная мера, которая позволяет дать относительную гарантию того, что злокачественный процесс не возникнет повторно – то есть, не рецидивирует. К сожалению, часто рак распространяется и прорастает достаточно быстро, и малигнизация возникает даже в тех органах, которые при диагностике кажутся здоровыми.
А вот удаление почки и мочевого пузыря одновременно считается достаточно редкой операцией, хотя при заболевании почки может страдать весь мочевыделительный аппарат. Если опухолевый процесс (чаще – переходно-клеточный рак) поражает лоханки почки и мочеточник, то совсем не обязательно, что он распространится и на мочевой пузырь. По статистике, подобное происходит лишь в 1% всех случаев злокачественных поражений почек и верхнего отдела мочевыводящих путей.
Многие пациенты задаются таким вопросом: если опухоль имеет небольшие размеры и не прорастает в соседние органы, то можно ли провести удаление части мочевого пузыря, а не удалять его целиком? Действительно, такие операции проводятся, и называются они простыми, или нерадикальными. Однако делают их очень редко, лишь некоторым пациентам, у которых диагностирован поверхностный рак мочевого пузыря. Частичное удаление мочевого пузыря часто приводит к рецидивам – повторным развитиям ракового процесса, да и сама операция относится к разряду сложных и может сопровождаться различными непредвиденными обстоятельствами.
Одним из вариантов частичной резекции считается удаление шейки мочевого пузыря – это эндоскопическая процедура, которая проводится трансуретрально – через мочеиспускательный канал. Такую операцию проводят при воспалении шейки органа, при наличии рубцовых изменений в тканях. Для процедуры используется специальная петля, прогретая электрическим током до высокой температуры. При помощи петли хирург срезает пораженные ткани и одновременно прижигает поврежденные сосуды, останавливая кровотечение.
Если шейка мочевого пузыря поражается раковой опухолью, то в подавляющем большинстве случаев доктор не будет рассматривать возможность частичного удаления органа. Радикальная резекция считается более приемлемой в плане полного излечения от онкологической патологии.
[16], [17], [18], [19], [20], [21], [22], [23]
Противопоказания к проведению
Проводить удаление мочевого пузыря можно не всем. Такая операция запрещена:
- если пациент пребывает в тяжелом состоянии;
- если у пациента имеются серьезные сердечно-сосудистые заболевания, при которых становится невозможным проведение общей анестезии;
- если пациент страдает заболеваниями, которые впоследствии могут привести к осложнениям – во время или после операции;
- при нарушениях свертываемости крови, которые могут привести к развитию кровотечений или тромбозов;
- при инфекционных заболеваниях в острой стадии.
[24], [25], [26], [27], [28], [29]
Последствия после процедуры
Основным последствием удаления мочевого пузыря считается возникающая проблема выведения мочевой жидкости. Врачи вынуждены создавать в организме обходные пути для мочевого оттока, а также продумывать возможность установки емкостей для её сбора.
Пути вывода мочи могут быть различными, в зависимости от особенностей болезни и типа оперативного вмешательства, а также от многих других причин.
Подобных проблем лишены только те пациенты, которым был пересажен участок тонкой кишки на место пузыря. Элемент кишки, исполняя роль мочевика, полностью возвращает человеку возможность выводить из организма мочу естественным образом.
Однако использовать часть кишечника удается не всегда: зачастую емкость для сбора мочи выводят наружу, ограничив свободный ток жидкости специальным клапаном. Больной периодически должен самостоятельно катетеризировать выходное отверстие и освобождать резервуар.
В некоторых случаях наружу могут быть выведены сами мочеточники: после подобной операции пациент вынужден применять специальные приемники для мочи, которые закрепляются к кожным покровам непосредственно возле выходного отверстия.
[30], [31], [32], [33], [34]
Осложнения после процедуры
Большинство вышеперечисленных способов вывода мочи из организма не совершенны, однако они все же помогают больному решить проблему с мочеиспусканием. Среди возможных послеоперационных осложнений можно назвать кровотечения, присоединение инфекции – однако в условиях стационара такие трудности встречаются редко.
Гораздо чаще больной сталкивается с другими осложнениями, уже находясь в домашней обстановке:
- мочеточники могут забиваться;
- может возникать недержание мочи из-за закупорки или дефекта клапана;
- может возникать воспаление выходных путей;
- пути могут закупориваться гнойными выделениями или слизью;
- трубки и катетеры могут выскальзывать и даже протекать.
Как решать подобные проблемы, подскажет доктор. Близкие же люди, проживающие с прооперированным человеком, должны обладать немалым терпением и оптимизмом, чтобы поддержать больного и помочь ему при первой необходимости.
[35]
Уход после процедуры
Об особенностях послеоперационного ухода пациента обязательно проинформирует лечащий доктор. Сразу после операции больного помещают в палату интенсивной терапии, а после стабилизации состояния – в отделение урологии. Примерно на протяжении 3-х недель будет проводиться антибиотикотерапия на фоне приема анальгетиков.
Дренажи, установленные во время операции, удаляют в течение первых нескольких суток. Пациент может быть выписан домой уже через 10 дней.
Дома больной должен самостоятельно наблюдать за своим самочувствием. Нужно срочно сообщить врачу:
- если повысилась температура;
- если усилились послеоперационные боли, появилось покраснение или кровоточивость из раны;
- если периодически возникает рвота;
- если после приема обезболивающих средств не становится легче;
- если изменился запах мочи, появился гной из катетера;
- если возникли боли за грудиной, кашель с затруднением дыхания.
Если вовремя обратиться к врачу, то можно избежать многих осложнений.
[36], [37]
Жизнь после удаления мочевого пузыря
После того, как больному удалят мочевой пузырь и выпишут из больницы, его жизнь практически возвращается в прежнее русло. Единственное, что изменяется – это мочеиспускательный процесс. Время от времени пациенту придется заменять мочеприемник, освобождать емкость с мочой, обрабатывать место выведения наружу кишечной петли или емкости.
Если пациенту во время операции сформировали подобие мочевого пузыря из кишечной стенки, то жизнь у прооперированного человека будет намного более комфортной. В течение первых 12-15 суток моча будет приниматься в специальный мочеприемник, до тех пор, пока будет происходить заживление «нового» пузыря с мочевыделительной системой. Далее доктор промоет пузырь дезинфицирующим раствором, снимет дренажные трубки, катетеры и швы. С этого момента пациент может фактически возвращаться к своему привычному образу жизни.
Диета после удаления мочевого пузыря
Питание после удаления мочевого пузыря изменяется не слишком кардинально. Употреблять пищу пациенту позволяется уже на второй-третий день после вмешательства – это зависит от степени повреждения кишечника в ходе операции.
Врачи советуют убрать из рациона жареные, острые и жирные продукты. Блюда должны содержать белковую составляющую, а также достаточно витаминов и микроэлементов, для скорейшего восстановления организма. Под запрет попадают спиртные напитки, курение, большое количество соли и специй.
Что можно есть после удаления мочевого пузыря?
В течение первых 2-3 суток после резекции, как правило, пациенту разрешается принимать только легкоусвояемую протертую пищу: бульоны, легкие супы, жидкие каши – в небольших количествах. Из напитков разрешены: некрепкий чай, компот, кисель.
Далее меню постепенно расширяют. Чтобы наладить функцию кишечника, в рацион понемногу вводят клетчатку и кисломолочные продукты. Приветствуется употребление овощных гарниров, запеченных фруктов, каш (можно с сухофруктами), нежирного мяса и рыбы. На десерт можно готовить творог, фрукты, йогурты, желе.
Количество употребляемой в сутки жидкости следует обсудить с лечащим врачом.
[38], [39], [40], [41]
Секс после удаления мочевого пузыря
Врачи рекомендуют в течение первых 1-1,5 месяцев после операции отказаться от сексуальных контактов. Но при соблюдении всех рекомендаций врача в дальнейшем сексуальная жизнь может быть возобновлена.
Важно обратить внимание на такие моменты:
- иногда во время операции могут быть затронуты нервные окончания, что может привести к утрате эректильной функции у мужчин;
- у некоторых пациентов после удаления мочевого пузыря наблюдается сухая эякуляция, которая не указывает на потерю оргазма;
- у женщин после операции влагалище может быть заужено, что создаст определенные трудности при половом акте, а также повлияет на возможность ощущения оргазма.
Каждый случай удаления мочевого пузыря уникален, поэтому возможность заниматься сексом следует рассматривать у каждого пациента индивидуально. Без консультации лечащего доктора в подобной ситуации не обойтись.
Инвалидность после удаления мочевого пузыря
Инвалидность человеку после удаления мочевого пузыря может быть назначена:
- при умеренно ограниченной жизнедеятельности или значительно ограниченной возможности трудоустройства;
- при выраженной и резко выраженной ограниченности жизнедеятельности.
При подаче документов для оформления инвалидности больной должен предоставить результаты общих анализов крови и мочи, а также информацию о гистологическом и цистоскопическом исследовании, позволяющую определить степень распространенности злокачественного процесса.
Третья группа инвалидности присваивается лицам с умеренным ограничением жизнедеятельности с незначительной степенью недержания мочи.
Вторая группа присваивается при наличии послеоперационного мочевыводящего свища в передней брюшной стенке, а также при неэффективном радикальном лечении с рецидивами опухолей.
[42], [43]
Продолжительность жизни
Прогноз для человека, который перенес операцию по удалению мочевого пузыря, зависит от того, своевременно ли и в какой мере было проведено вмешательство. У большинства пациентов такой прогноз считается благоприятным. Продолжительность жизни у прооперированных больных может составлять десятки лет, при условии соблюдения всех рекомендаций врача.
Источник
