Внутрипузырное лечение рака мочевого пузыря
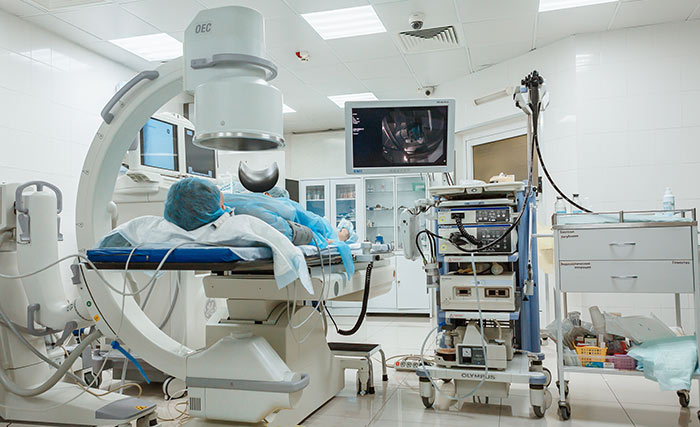
При внутрипузырной терапии рака мочевого пузыря препараты вводят непосредственно в мочевой пузырь через катетер, вместо того, чтобы вводить его в внутривенно или принимать в таблетированной форме. Иммунотерапию и химиотерапию можно проводить способом.
Внутрипузырная химиотерапия. Однократная внутрипузырная инстилляция химиопрепарата после ТУР.
Если поверхностная опухоль может быть полностью и безопасно удалена во время ТУР без признаков глубокого инвазивного роста, однократная инстилляция может быть назначена после операции. Если у вас множественные опухоли, однократная инстилляция не назначается, если во время хирургического вмешательство затрагиваются глубокие слои стенки мочевого пузыря, есть риск перфорации мочевого пузыря или послеоперационное кровотечение является слишком сильным.
Однократная инстилляция сразу после операции разрушает клетки опухоли, плавающие в жидкости после ТУР, и убивает остаточные опухолевые клетки в месте удаления. Это уменьшает риск рецидива. Рекомендовано проводить инстилляции как можно раньше, как правило, в течение нескольких часов после ТУР.
Препараты вводится непосредственно в мочевой пузырь через катетер, который вводится во время или после ТУР. Основными побочными эффектами внутрипузырной инстилляции являются раздражение и ощущение жжения в мочевом пузыре, которые через несколько дней проходят.
Дополнительная внутрипузырная химиотерапия после ТУР.
Дополнительная внутрипузырная химиотерапия после операции зависит от группы риска. Если у вас низкий риск рецидива и прогрессирования, то однократная инстилляция после ТУР достаточна для снижения риска рецидива и считается стандартным лечением. Если у вас есть опухоль среднего риска, то однократной инстилляции может быть недостаточно, поэтому могут потребоваться дополнительные введения химиопрепарата. Оптимальное количество и частота инстилляций не определены.
Внутрипузырная иммунотерапия БЦЖ (Бацилла Кальметта – Герена)
Бацилла Кальметта – Герена (БЦЖ) представляет штамм ослабленной живой коровьей туберкулезной палочки. По этой причине очень важно сообщить врачу о любой истории заболевания туберкулезом, даже если это было только подозрение. Необходимо сообщить о любых иммунотерапиях, которые вам проводились в прошлом.
БЦЖ активирует иммунную систему, вызывая поверхностное воспаление в мочевом пузыре, которое притягивает и стимулирует иммунные клетки для уничтожения раковых клеток. Лечение обычно начинается через несколько недель после ТУР и проводится один раз в неделю в течение 6 недель. Длительная «поддерживающая» терапия БЦЖ иногда осуществляется путем продления терапии до 12-36 месяцев. Исследования показали, что терапия БЦЖ снижает риск прогрессирования всех типов мышечно неинвазивных опухолей.
Лечение БЦЖ, как известно, имеет больше побочных эффектов, чем внутрипузырная химиотерапия. БЦЖ может вызвать жжение в мочевом пузыре и симптомы, похожие на грипп: лихорадку, озноб и усталость. Редко БЦЖ попадает в кровеносную систему и распространяясь на другие органы приводит к генирализованной инфекции (сепсису). В этом случае может появиться сильная лихорадка, которая не уменьшается при приеме лекарственных препаратов. В такой ситуации необходимо обратиться к вашему врачу, который назначит антибактериальные препараты, используемые для лечения туберкулеза, на несколько недель.
Побочные эффекты могут быть общими, часто встречающимися или необычными. Необходимо сообщить врачу о наличии тех или иных симптомов, которые у вас есть. Постарайтесь наиболее точно описать свои симптомы. Обратите внимание, как часто они повторяются и как влияют на вашу повседневную жизнь. В некоторых случаях можно рассмотреть временное прерывание лечения, изменение дозы или полное прекращение лечения.
Некоторые общие побочные эффекты включают усталость, тошноту, диарею, высокое кровяное давление и изменение вкусовых ощущений.
Вы можете испытывать усталость, т.е. чувствовать себя более усталым, чем обычно, ощущать слабость, снижении концентрации внимания, и после сна вам не становится легче.
Если вы испытываете усталость, некоторые методы могут помочь:
- Запишите вещи, при которых вы чувствуете прилив сил, и дайте им приоритет в течение дня или недели.
- Попросите помощи в бытовых делах
- Необходим кратковременный сон 1-1,5 часа несколько раз в течение дня.
- Старайтесь быть настолько активными, насколько сможете. Небольшая прогулка каждый день лучше, чем длительная прогулка раз в неделю.
Во время лечения у вас может появляться тошнота, рвота. Вам будут назначено симптоматическое лечение. Также может помочь:
- Употребление меньшего количества пищи, но обильное питье в течение суток.
- Употребляйте больше холодных блюд чем горячих. Горячее вызывает тошноту чаще.
Другим распространенным побочным эффектом лечения является диарея, которая может привести к обезвоживанию. Важно:
- Пить больше, чем обычно.
- Избегайте продуктов, которые, по вашему мнению, ухудшает диарею.
- Соблюдайте правила личной гигиены
- Обратитесь к врачу для назначения симптоматической терапии
Также может повышаться кровяного давления, особенно в начале лечения. Это нормальное явление при данном виде терапии. Давление можно контролировать при помощи лекарственных препаратов, назначенных врачом. Если у вас головокружение или головная боль необходимо сообщить об этом врачу.
Химиотерапия может вызвать изменение вкусовых ощущений. Возможно, появится отвращение от привычных вам продуктов. Лучший способ выяснить, какая еда вам нравится, это попробовать разные вещи:
- Пейте воду перед едой, чтобы нейтрализовать рецепторы вкуса.
- Если красное мясо кажется странным, попробуйте белое мясо или рыбу или наоборот.
- Если горячая пища кажется странной, попробуйте употреблять ее холодной или наоборот.
- Попробуйте использовать больше или меньше специй
- Используйте пластмассовую вилку и нож, при появлении привкуса металла
Источник
Внутрипузырная химиотерапия – методика лечения рака мочевого пузыря, предполагающая введение химиопрепарата непосредственно в полость мочевого пузыря, а не внутривенно, как при стандартной химиотерапии онкологических заболеваний.
Рак мочевого пузыря у мужчин занимает 5 место среди всех онкопатологий, у женщин – 11 место.
Ведущие клиники России организуют эффективное внутрипузырное химиотерапевтическое лечение, применяя современные медикаментозные препараты. Для эффективного лечения на высоком уровне в клиниках создаются комфортные условия, осуществляется индивидуальный подход, в том числе предусмотрена психологическая поддержка наших пациентов. Опытные специалисты активно внедряют в ежедневную практику самые современные и передовые методы лечения, ориентированные на замедление и лечение онкопатологии, а также снижение риска возникновения побочных эффектов.
При диагностированном образовании мочевого пузыря, первым этапом необходимо провести ТУР мочевого пузыря (трансуретральную резекцию опухоли мочевого пузыря). Это делается для удаления основного опухолевого очага и отправки ткани на гистологическое исследования, с целью диагностики типа опухолевого роста и определения дальнейшей тактики лечения. Невзирая на совершенствование хирургических методик при лечении рака мочевого пузыря, в большинстве случаев избежать рецидива заболевания не удается. В частности, статистика демонстрирует что у 60-70% пациентов возникают рецидивы опухоли после первичного оперативного лечения.
Таким образом, проведение внутрипузырной химиотерапии при раке мочевого пузыря повышает эффективность лечения и снижает риски рецидива опухоли.
Проведение внутрипузырной химиотерапии
Препараты вводятся непосредственно в полость мочевого пузыря, обеспечивая контакт со злокачественными клетками, вызывая их гибель.
Для обеспечения более высокой концентрации химиопрепарата в мочевом пузыре перед проведением внутрипузырной химиотерапии больным рекомендуют:
- ограничить потребление жидкости;
- отказаться от приема мочегонных препаратов и напитков.
Процедура предполагает:
- введение в мочевой пузырь уретрального катетера;
- введение химиопрепарата по уретральному катетеру с последующим удалением катетера;
- пациенту рекомендуют в течение рекомендованного времени не мочиться;
- выведение химиопрепарата происходит естественным путем при самостоятельном мочеиспускании.
Внутрипузырная химиотерапия при раке мочевого пузыря отличается от внутривенной тем, что:
- химиопрепарат практически не всасывается в кровь;
- в связи с чем, отсутствуют побочные эффекты от проводимой химиотерапии (выпадение волос, тошнота, рвота).
Внутривенная химиотерапия при раке мочевого пузыря
Даже после проведения радикального оперативного лечения в объеме цистэктомии (полного удаления мочевого пузыря) существует риск рецидива заболевания. В ряде случаев, с целью повышения эффективности оперативного лечения и снижения риска рецидива и прогрессии заболевания, в современной онкоурологии применяют внутривенную химиотерапию до и после оперативного лечения.
Преимущества химиотерапии при онкологии мочевого пузыря
Ведущие клиники России, партнеры компании “Русский Доктор”, осуществляют химиотерапию при раке мочевого пузыря и имеют ряд преимуществ:
- надежность и безопасность химиотерапии (перед применением химиотерапевтического препарата проводится обязательная процедура его проверки согласно специальному протоколу);
- применение химиопрепаратов нового поколения (использование инновационных методик с применением самых современных химиопрепаратов и схем лечения, демонстрирующих наилучший результат);
- «таргетная терапия» (обеспечивает воздействие химиопрепарата непосредственного на опухолевый очаг);
- применение «препаратов прикрытия» (нашим пациентам назначают сопутствующую терапию, уменьшающую побочные эффекты основной химиотерапии).
Как правильно выбрать клинику?
Отзывы пациентов о химиотерапии, как способе лечения рака мочевого пузыря, демонстрируют успешность лечения при своевременном обращении за помощью к ведущим онкологам. Компания “Русский Доктор” помогает выбрать клинику, в которой применяют инновационные и самые современные методы лечения химиопрепаратами нового поколения.
Источник
– При лечении пациентов с мышечно-неинвазивным РМП, но с высокой вероятностью развития рецидива в первые 3 мес наблюдения рекомендуется рассматривать назначение адъювантной терапии [15].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 3)
Комментарии: применяют внутрипузырные инстилляции с такими препаратами, как доксорубицин**, эпирубицин**, гемцитабин, митомицин**. Применение внутрипузырной химиотерапии приводит к снижению рецидивов, увеличению продолжительности безрецидивного течения, однако не сказывается на частоте прогрессирования процесса и выживаемости.
– Рекомендовано принимать во внимание, что непосредственные послеоперационные инстилляции более эффективны в предупреждении рецидивов, чем какие-либо другие инстилляции, следующие за непосредственной послеоперационной инстилляцией.
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 3)
– С целью максимального повышения эффективности ранней послеоперационной инстилляции рекомендовано разработать гибкие условия, позволяющие осуществить инстилляцию как можно раньше, в послеоперационной палате или даже в операционной.
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 3)
– Раннюю послеоперационную инстилляцию химиопрепаратов рекомендуется отменять в случаях явной или предполагаемой, интра- или экстраперитонеальной перфорации, которая появляется в большинстве случаев после обширной ТУР, а также в ситуациях, сопровождающихся кровотечением, когда требуется орошение МП.
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 3)
Комментарии: в данном случае среднему медицинскому персоналу необходимо давать четкие инструкции по контролю над свободным оттоком жидкости по мочевому катетеру после окончания инстилляции.
Необходимость в проведении дальнейшей адъювантной интравезикальной терапии зависит от прогноза рецидива заболевания.
– У пациентов с опухолями Ta с низким риском развития рецидива немедленная однократная химиотерапия рекомендована в качестве полной (завершенной) адъювантной терапии [15].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 1A)
Комментарии: данной категории пациентов не требуется лечения до последующего рецидива. Однако для других пациентов однократная немедленная инстилляция является недостаточной из-за высокой вероятности развития рецидива и/или прогрессирования. Метаанализ данных 3703 пациентов, включенных в 11 рандомизированных исследований, показал значительное снижение (на 44%) вероятности развития рецидивов в течение 1 года при использовании химиотерапии по сравнению с ТУР. Это соответствует абсолютной разнице (на 13 – 14%) в количестве пациентов с рецидивами.
– Рекомендуемая продолжительность индивидуальной инстилляции 1 – 2 ч [15].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 3)
– Рекомендуется при проведении внутрипузырной химиотерапии использовать лекарственные препараты при оптимальной pH и поддерживать концентрацию препарата в течение инстилляции при снижении потребления жидкости [15].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2B)
– У пациентов с опухолями TaT1 со средним риском развития рецидивов немедленная однократная химиотерапия рекомендовано продолжить введением вакцины БЦЖ в течение 1 года с использованием полной дозы БЦЖ или дальнейшими инстилляциями химиопрепаратов в течение 1 года (максимальная продолжительность) [15].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 2A)
– Рекомендуется принимать во внимание, что БЦЖ-терапия обладает преимущество в эффективности по сравнению с внутрипузырной химиотерапией.
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 1A)
В раннем послеоперационном периоде пациентам с высоким риском развития рецидива также рекомендовано проведение внутрипузырной инстилляции химиопрепарата.
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 1A)
Комментарии: метаанализ данных 1476 пациентов показал, что одна немедленная послеоперационная инстилляция химиопрепаратов после ТУР достоверно снижает развитие рецидивов на 11,7% по сравнению с проведением только ТУР. У большинства пациентов (> 80%), вошедших в метаанализ, была единичная опухоль. Аналогичные данные представлены в двух более поздних исследованиях с подгрупповым анализом, согласно которому ранняя послеоперационная инстилляция является наиболее эффективной при опухолях с наиболее низкой тенденцией к рецидивированию, т.е. при единичной первичной или небольших опухолях. Митомицин**, эпирубицин**, доксорубицин** оказывают положительный эффект при отсутствии сравнений эффективности между препаратами.
– Не рекомендована продолжительность внутрипузырной химиотерапии более 1 года [15].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 3)
Комментарии: остается спорным вопрос о продолжительности и частоте инстилляций химиопрепаратов. Из систематического обзора литературных данных по изучению РМП, где сравнивались различные режимы внутрипузырных инстилляций химиопрепаратов, можно сделать вывод, что идеальная продолжительность и интенсивность режимов остаются неопределенными из-за противоречивых данных. Имеющиеся данные не подтверждают эффективность проведения лечения продолжительностью более 1 года.
Схемы проведения дальнейшей внутрипузырной химиотерапии:
– Митомицин**: 40 мг, первая инстилляция в день выполнения ТУР, далее 1 раз в неделю интравезикально 6 – 10 доз. Экспозиция – 1 – 2 ч. Частота рецидива после лечения – 10 – 41%.
– Доксорубицин**: 30 – 50 мг ежедневно, N 10 либо 20 – 50 мг 2 – 3 раза в неделю. Частота рецидива – 25 – 56%.
– Эпирубицин**: 30 – 80 мг ежедневно, N 3, 4 дня перерыв, еще 3 инстилляции. Экспозиция – 1 – 2 ч. Частота рецидива после адъювантной ХТ составляет 25 – 56%.
– Гемцитабин#: 1000 – 3000 мг 1 – 2 раза в неделю, N 6. Экспозиция – 1 – 2 ч. Частота полного ответа – 22 – 56% (II стадия исследования).
Источник
Рак мочевого пузыря входит в число наиболее распространенных онкологических заболеваний. В России он составляет 4,5% от всех злокачественных опухолей, ежегодно диагностируются более 10 тысяч новых случаев. Наиболее распространено заболевание среди людей старше 67 лет, мужчины болеют примерно в 4,5 раза чаще по сравнению с женщинами.
В Европейской клинике можно получить лечение при раке мочевого пузыря по современным международным стандартам. Наши врачи выполняют хирургические вмешательства любой сложности, применяют противоопухолевые препараты последнего поколения с доказанной эффективностью.
Классификация и стадии рака мочевого пузыря
Подавляющее большинство злокачественных опухолей мочевого пузыря представлено уротелиальным раком (другое название – переходно-клеточный рак). Он развивается из клеток, которые образуют слизистую оболочку органа – уротелий (переходно-клеточный эпителий). Также уротелием выстлан мочеиспускательный канал, мочеточники, почечные лоханки, поэтому здесь могут встречаться такие же опухоли.
В 1-2% случаев (по данным Американского онкологического сообщества – American Cancer Society) в мочевом пузыре встречается плоскоклеточный рак (состоит из плоских клеток, напоминающих те, что входят в состав эпидермиса кожи), в 1% случаев – аденокарциномы (злокачественные опухоли из железистых клеток), менее чем в 1% случаев – мелкоклеточный рак (из нейроэндокринных клеток). Крайне редко в мочевом пузыре обнаруживают саркомы – злокачественные опухоли из соединительной ткани.
Классификация рака мочевого пузыря по стадиям осуществляется в соответствии с общепринятой системой TNM. Буквой T обозначают характеристики первичной опухоли, N – наличие очагов поражения в регионарных лимфоузлах, M – наличие отдаленных метастазов в других органах.

В упрощенном варианте, в зависимости от характеристик T, N и M, выделяют пять основных стадий рака мочевого пузыря:
- Стадия 0 – неинвазивная карцинома, она находится только в пределах слизистой оболочки и не прорастает глубже в стенку органа. Это так называемый рак на месте. Все остальные стадии – это инвазивный рак.
- Стадия I – опухоль углубилась в стенку мочевого пузыря, но не достигла мышечного слоя (T1). Нет очагов поражения в регионарных узлах (N0) и отдаленных метастазов (M0).
- Стадия II – опухоль проросла в мышечный слой органа (T2), но не проросла сквозь него. N0, M0.
- Стадия III – злокачественная опухоль проросла сквозь стенку мочевого пузыря и распространилась на окружающую его жировую клетчатку (T3) или в соседние органы (T4a). Опухолевые клетки на этой стадии могут распространяться в регионарные лимфоузлы (N1-3), отдаленных метастазов нет (M0).
- Стадия IV – злокачественная опухоль проросла в стенку таза или живота (IVA), либо имеются метастазы в отдаленных лимфоузлах, других органах (IVB). При этом первичная опухоль может иметь любые размеры, распространяться или не распространяться в регионарные лимфатические узлы.
Методы диагностики
К сожалению, не существует эффективных методов скрининга, которые можно было бы регулярно проводить у всех людей с целью ранней диагностики рака мочевого пузыря. Симптомы заболевания неспецифичны и могут напоминать проявления других патологий, например, цистита, аденомы простаты. Из-за этого злокачественные опухоли нередко диагностируют на поздних стадиях, когда лечить их уже намного сложнее.
Важно внимательно относиться к своему здоровью, обращать внимание на любые симптомы, которые сохраняются в течение длительного времени, и при их возникновении сразу обращаться к врачу.
При подозрении на рак мочевого пузыря применяют следующие виды диагностики:
- Цитологическое исследование мочи – её изучение под микроскопом на предмет наличия опухолевых клеток. Этот анализ иногда помогает диагностировать рак на ранних стадиях, но он не идеален.
- Исследование мочи на онкомаркеры – вещества, повышение уровней которых может свидетельствовать о злокачественной опухоли. Это также не совсем надежный тест.
- Цистоскопия – эндоскопическое исследование мочевого пузыря, когда в орган вводят специальный инструмент – цистоскоп – с видеокамерой. Наиболее информативна так называемая цистоскопия с синим светом. В мочевой пузырь вводят специальный препарат, который накапливается в опухолевых клетках и заставляет их флуоресцировать («светиться») в лучах синего света.
- Биопсия – исследование, во время которого получают фрагмент патологически измененной ткани и изучают в лаборатории под микроскопом. Это самый надежный способ разобраться, присутствуют ли в патологическом образовании раковые клетки, и является ли оно злокачественным. Материал для биопсии можно получить во время цистоскопии.
- Внутривенная пиелография. Пациенту внутривенно вводят раствор рентгеноконтрастного препарата, который затем начинает выводиться почками и «прокрашивает» мочевыводящие пути на рентгеновских снимках. Это помогает обнаружить опухоли.
- Ретроградная пиелография – исследование, во время которого рентгеноконтрастный раствор вводят через катетер, установленный в мочевом пузыре или мочеточнике.
- Ультразвуковое исследование помогает оценить размеры опухоли, выяснить, не распространилась ли она за пределы мочевого пузыря, проверить состояние почек. Под контролем УЗИ в обнаруженную опухоль можно ввести иглу и провести биопсию.
- Компьютерная томография и МРТ помогают оценить размеры, расположение, количество опухолевых очагов, обнаружить распространение рака на соседние органы, в лимфатические узлы, выявить метастазы. Под контролем КТ также можно провести биопсию с помощью иглы.
- Рентгенографию применяют для поиска метастазов в легких, костях.
Лечение рака мочевого пузыря
Тактику лечения при раке мочевого пузыря составляет команда врачей, в которую входят клинические онкологи, хирурги, урологи, химиотерапевты, радиотерапевты и другие специалисты.
Как выбирают лечение при раке мочевого пузыря?
Тактика лечения рака мочевого пузыря зависит от многих факторов: стадии опухоли, ее типа и молекулярно-генетических характеристик, общего состояния здоровья пациента, его возраста, наличия у него сопутствующих заболеваний. Прибегают к различным видам хирургических вмешательств, пациенту может быть назначена лучевая терапия, химиотерапия, иммунотерапия (в том числе введение препаратов внутрь мочевого пузыря).
Хирургическое лечение
В большинстве случаев злокачественную опухоль мочевого пузыря удается удалить хирургически. Есть разные виды операций, врач выбирает подходящую, в зависимости от стадии рака.
Иногда можно прибегнуть к трансуретральной резекции опухоли. Во время этого вмешательства не нужно делать разрез. Через мочеиспускательный канал (чаще всего пациент находится под общим наркозом) вводят специальный инструмент – резектоскоп. Он представляет собой петлю, которую накидывают на опухоль и отсекают ее. Для того чтобы уничтожить оставшиеся раковые клетки, прибегают к фульгурации (прижиганию током высокой частоты) или используют лазер.
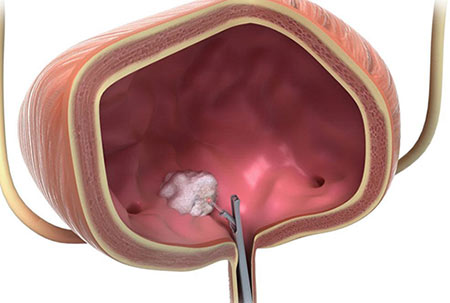
Трансуретральная резекция для лечения рака мочевого пузыря показана в двух случаях:
- Для того чтобы удалить поверхностно расположенные опухоли на ранних стадиях.
- Для того чтобы диагностировать рак, разобраться, насколько глубоко он прорастает в стенку мочевого пузыря.
Если опухоль проросла в мышечный слой стенки органа, но имеет небольшие размеры, можно выполнить резекцию – удалить только часть мочевого пузыря. На оставшуюся часть накладывают швы, и она продолжает выполнять свои функции, но в ней не может поместиться прежний объем мочи, и человеку приходится чаще посещать туалет. У резекции есть один большой недостаток: высок риск рецидива.
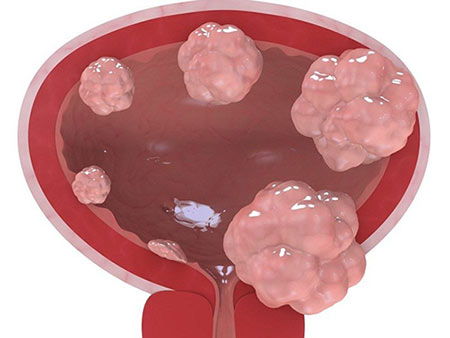
Большинству больных приходится выполнять цистэктомию – полностью удалять мочевой пузырь. Вместе с ним удаляют близлежащие лимфоузлы, у мужчин – семенные пузырьки и простату, у женщин – матку с шейкой и придатками, верхнюю часть влагалища. Операцию выполняют разными способами: через разрез, лапароскопически, в некоторых клиниках прибегают к роботизированной хирургии. После цистэктомии пациент остается без мочевого пузыря. Для того чтобы восстановить отток мочи, прибегают к разным вариантам реконструктивных операций:
- Врач может удалить часть сигмовидной кишки, сформировать из нее новый мочевой пузырь и соединить его с мочеточниками. Из участка кишки на поверхность кожи выводят отверстие: через него оттекает моча. При этом на коже постоянно придется носить мешочек для сбора мочи и периодически опорожнять его.
- Более совершенный вариант оперативного лечения – когда хирург формирует в кишке специальный клапан. Этот клапан перекрывает отверстие и не дает моче вытекать. Когда пациент хочет помочиться, он вставляет в отверстие катетер, клапан открывается, и моча вытекает по катетеру.
- Наиболее современная операция – когда хирург подсоединяет к одному концу кишки мочеточники, а к другому – мочеиспускательный канал. У большинства пациентов в течение нескольких месяцев восстанавливается способность к самостоятельным мочеиспусканиям, но зачастую остается недержание мочи по ночам.
Иногда запущенный рак, который не может быть удален хирургически, приводит к недержанию мочи или, напротив, создает препятствие для ее оттока. В таких случаях прибегают к паллиативным хирургическим вмешательствам.
Химиотерапия
Химиопрепараты при злокачественных опухолях мочевого пузыря могут решать разные задачи:
- Неоадъювантную химиотерапию проводят до хирургического вмешательства. Благодаря препаратам опухоль уменьшается, и ее становится проще удалить.
- Адъювантная химиотерапия применяется после операции. Если в организме пациента остались раковые клетки, химиопрепараты их уничтожают, за счет этого снижается риск рецидива.
- Химиолучевая терапия – когда химиопрепараты назначают «в помощь» лучевой терапии. За счет этого повышается эффективность лечения рака.
- Паллиативная химиотерапия – один из основных методов лечения на поздних стадиях, когда опухоль неоперабельна, имеются отдаленные метастазы. Химиопрепараты помогают продлить жизнь пациента и избавить от некоторых симптомов.
Злокачественные новообразования мочевого пузыря лечат цисплатином, гемцитабином, винбластином, метотрексатом, доксорубицином, карбоплатином, доцетакселом, паклитакселом. Эти препараты назначают в различных сочетаниях. Если пациент не может переносить два и более препарата из-за побочных эффектов, назначают один препарат, чаще всего цисплатин или гемцитабин.
На ранних стадиях проводят внутрипузырную химиотерапию: химиопрепарат вводят внутрь мочевого пузыря через мочеиспускательный канал.
Лучевая терапия
Показания к лечению лучевой терапией при злокачественных опухолях мочевого пузыря:
- Лечение опухоли на ранних стадиях, если пациенту противопоказана операция, либо если во время хирургического вмешательства удален не весь мочевой пузырь.
- Для борьбы с симптомами, вызванными злокачественной опухолью.
Иммунотерапия рака мочевого пузыря
Иммунитет человека умеет уничтожать не только болезнетворные микроорганизмы, проникшие извне, но и собственные клетки, в генах которых возникли «ошибки». Именно из-за таких «ошибок» нормальная клетка превращается в раковую. Однако, опухолевые клетки умеют «обманывать» иммунитет, и используют для этого сложные молекулярные механизмы.
Так, иммунная система использует некоторые молекулы (они называются контрольными точками), чтобы подавлять собственную активность и не атаковать нормальные ткани организма. На поверхности иммунных клеток находится белок PD-1, который, взаимодействуя с белком PD-L1 на поверхности других клеток, подавляет иммунную реакцию. Для того чтобы снять блок с иммунной системы, для лечения применяют две группы иммунопрепаратов:
- Блокаторы PD-1: пембролизумаб (Кейтруда), ниволумаб (Опдиво).
- Блокаторы PD-L1: атезолизумаб (Тецентрик), авелумаб (Бавенцио), дурвалумаб (Имфинци).
Все эти препараты вводят внутривенно через каждые 2-3 недели. Обычно их назначают пациентам, у которых опухоль не реагирует на химиотерапию и продолжает прогрессировать.
Спустя несколько недель после трансуретральной резекции могут быть назначены внутрипузырные введения вакцины БЦЖ. Она стимулирует местные иммунные механизмы, которые уничтожают оставшиеся опухолевые клетки. БЦЖ вводят в мочевой пузырь через мочеиспускательный канал, обычно раз в неделю в течение шести недель.
Каким будет план лечения на разных стадиях рака мочевого пузыря?
Лечебная тактика на разных стадиях выглядит примерно следующим образом:
- На стадии 0 (когда опухоль находится в верхнем слое слизистой оболочки): трансуретральная резекция с последующим введением в мочевой пузырь вакцины БЦЖ или химиопрепаратов.
- На стадии I (опухоль в слизистой оболочке, которая не вросла в мышечный слой стенки) лечение начинают с трансуретральной резекции, но ее проводят не для того, чтобы вылечить пациента, а чтобы определить стадию рака. Далее может быть проведена повторная трансуретральная резекция с последующим введением в мочевой пузырь БЦЖ или химиопрепаратов. При больших, множественных и агрессивных опухолях рекомендуется удалить мочевой пузырь. Если операция противопоказана из-за слабого здоровья пациента, назначают лучевую или химиолучевую терапию, но шансы на успешное лечение в таком случае ниже.
- На стадии II (опухоль проросла в мышечный слой) удаляют мочевой пузырь, до или после операции проводят курс лечения химиотерапией. У немногих пациентов удается удалить только часть мочевого пузыря. Иногда при небольших опухолях проводят трансуретральную резекцию с последующей химиотерапией и лучевой терапией, но это сомнительный подход, не все врачи с ним согласны.
- На стадии III (опухоль распространяется за пределы мочевого пузыря) выполняют цистэктомию, проводят курс адъювантной или неоадъювантной химиотерапии. Если пациент не может перенести операцию, врач может назначить трансуретральную резекцию, химиотерапию, лучевую терапию, иммунотерапию.
- На стадии IVA (опухоль прорастает в стенку брюшной полости, таза) лечение начинают с курса химиотерапии или химиолучевой терапии. Когда опухоль уменьшается в размерах, может быть проведено хирургическое вмешательство. Если пациент не может перенести химиотерапию, назначают лучевую терапию, иммунопрепараты.
- На стадии IVB (имеются отдаленные метастазы) лечение начинается с химиотерапии или химиолучевой терапии. Если пациент не может перенести химиотерапию, назначают лучевую терапию, иммунопрепараты. Проводят паллиативные хирургические вмешательства, направленные на восстановление оттока мочи или борьбу с недержанием.
Как лечить опухоли мочевого пузыря с метастазами?
На момент постановки диагноза у 10-15% больных со злокачественными новообразованиями мочевого пузыря уже имеются отдаленные метастазы. У 30% пациентов после радикального лечения (полного удаления опухоли) происходит рецидив в мочевом пузыре или в виде метастазов.
Бороться с метастазировавшим раком сложно. Обычно радикальное хирургическое лечение и наступление ремиссии невозможно. Лечение начинают с химиотерапии. Учитывают состояние здоровья пациента и молекулярно-генетические характеристики опухолевых клеток:
- Если больному не противопоказан цисплатин: гемцитабин (Гемзар) + цисплатин или DDMVAC (уплотненная доза MVAC): метотрексат + винбластин + доксорубицин (адриамицин) + цисплатин.
- Больному противопоказан цисплатин, но не противопоказан карбоплатин: гемцитабин (Гемзар) + карбоплатин.
- Больному противопоказан цисплатин, и в опухолевых клетках обнаружен маркер PD-L1: гемцитабин (Гемзар) + карбоплатин, атезолизумаб (Тецентрик), пембролизумаб (Кейтруда).
- Больному противопоказаны все препараты платины: атезолизумаб (Тецентрик), пембролизумаб (Кейтруда).
Если на фоне применения препаратов первой линии заболевание продолжает прогрессировать, назначают препараты второй линии:
- После лечения препаратами платины: пембролизумаб (Кейтруда), атезолизумаб (Тецентрик), ниволумаб (Опдиво), дурвалумаб (Имфинзи), авелумаб (Бавенцио), эрдафитиниб (Балверса – для пациентов, у которых обнаружены мутации FGFR2 и FGFR3).
- После лечения ингибиторами контрольных точек, если пациенту противопоказан цисплатин: гемцитабин (Гемзар) + карбоплатин.
- После лечения ингибиторами контрольных точек, если пациенту не противопоказан цисплатин: гемцитабин (Гемзар) + цисплатин, DDMVAC.
Параллельно с противоопухолевыми препаратами может применяться лучевая терапия.

Какие методы лечения рака мочевого пузыря наиболее эффективны?
На этот вопрос нет однозначного ответа. Всё зависит от стадии, типа, молекулярно-генетических характеристик опухоли, состояния здоровья пациента, наличия и отсутствия у него противопоказаний.
Оптимальные методы лечения злокачественных опухолей мочевого пузыря прописаны в специальных документах – протоколах. Они составлены на основе результатов многочисленных клинических исследований с участием тысяч пациентов по всему миру и регулярно пересматриваются, обновляются.
Врачи в Европейской клинике руководствуются последними версиями американских, европейских, израильских протоколов лечения.
Насколько эффективны современные методы лечения, каков прогноз?
В среднем в течение 5 лет остаются в живых 77% пациентов, в течение 10 лет – 70%, в течение 15 лет – 65%. Пятилетняя выживаемость при злокачественных опухолях мочевого пузыря зависит от стадии:
- Стадия 0-98%.
- Стадия I-88%.
- Стадия II-63%.
- Стадия III-46%.
- Стадия IV-15%.
В настоящее время проводятся клинические исследования, врачи ищут более эффективные способы борьбы с заболеванием, а значит, есть надежда, что в ближайшем будущем эти показатели улучшатся.
Источник
