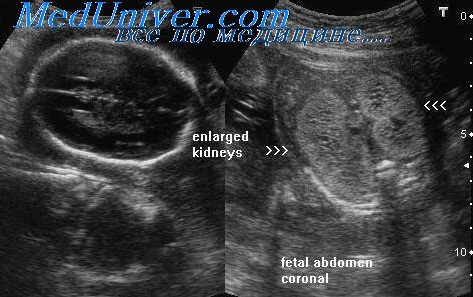
Узи мочевого пузыря плода


Мочевой пузырь начинает развиваться из зародышевого лепестка с 25 дня с момента зачатия и окончательно формируется к 22 неделе беременности. К этому сроку мочевой пузырь достигает размера 8 мм. При трансвагинальном УЗИ орган виден уже на 11 неделе, при трансабдоминальном – с 16-й недели.

Аномалии мочеполовой системы встречаются крайне редко. Часто они связаны с хромосомными нарушениями и сопровождаются целым спектром нарушений и синдромов.
Ультразвуковая диагностика на 2 триместре выявляет 85% патологий. Наиболее часто встречающиеся аномалии мочевого пузыря:
Патологии и аномалии мочевого пузыря у плода
- Мегацистис. Это увеличение мочевого пузыря свыше 8 мм в продольном срезе на УЗИ. Патология обнаруживается на 10-15 неделе беременности. Вместе с ней обычно выявляется нарушение соотношения мочевого пузыря к копчико-теменной зоне (10,4% вместо 5,4%). Мегацистис имеет хромосомную природу и выражается в нарушении уродинамики вследствие закупорки или сращения уретры.
- Обструкция детрузора. Выражается в отсутствии сократительной способности мышечного слоя мочевого пузыря, отвечающего за изгнание мочи. На УЗИ мочевой пузырь имеет грушевидную форму, стенки тонкие, а сам орган увеличен в размерах. В случае обнаружения эхографических признаков патологии плод исследуется методом везикоцентеза. Затем проводят кариотипирование плода, и в случае подтверждения хромосомных отклонений женщину отправляют на аборт. То же самое происходит и при увеличении органа до 20-30 мм вместо положенных 8 мм. Существует вероятность нормализации после 13 недели беременности.
- Экстрофия. Это отсутствие передней стенки мочевого пузыря. На УЗИ мочевой пузырь отсутствует вовсе, но при этом структура почек остаётся без изменений.
- Атрезия. Отсутствие мочевого канала приводит к увеличению мочевого пузыря до таких размеров, что у плода значительно увеличивается объём животика. Женщине рекомендуют прервать беременность, потому что малыш может родиться с тяжёлой гипоплазией лёгких или умереть внутриутробно.
- Задний уретральный клапан. Эта проблема встречается только у мальчиков. У девочек встречается синдром pmne-bUy, который имеет схожие симптомы. Аномалия заключается в том, что из-за внутриутробного нарушения нижняя часть мочеиспускательного канала, выходящая в мочевой пузырь, слишком узкая, из-за чего происходит обратный отток мочи в почку. В результате возникает гидронефроз – скопление в почках лишней жидкости. У плода на УЗИ будут увеличены почки, а мочевой пузырь будет маленьким. Патология исправляется сразу после рождения малыша методом иссечения места патологического сужения уретры. Существует высокий риск гибели младенца из-за гипоплазии лёгких на фоне почечной недостаточности.
- Пузырно-мочеточниковый рефлюкс. В норме мочеточник входит в мочевой пузырь таким образом, что мышечная стенка органа служит клапаном, препятствующим оттоку мочи обратно в почку.
Если мочеточник входит в мочевой пузырь неправильно, то возникает рефлюкс – забросе мочи обратно в мочеточник. Аномалия не является основанием для прерывания беременности, потому что исчезает сама собой в первые 2 года жизни малыша. В тяжёлых случаях проводится хирургическое вмешательство.
Выводы
Патологии мочевого пузыря у плода хорошо видны на скрининговом УЗИ, поэтому такое обследование нельзя игнорировать. Делать скрининговое УЗИ плода нужно только с помощью хорошего оборудования.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Поделиться ссылкой:
Источник
Аномалии мочеполовой системы плода. УЗИ почек плодаПочки плода начинают развиваться в области таза из мезенхимы метанефроса и мочеточниковых зачатков приблизительно в 7 нед беременности. Из метанефрогенной ткани формируются нефроны почек, а из мочеточниковых зачатков – собирательные трубочки, почечные чашечки и лоханки, а также мочеточники. В сроки 7-11 нед, по мере увеличения размеров плода, почки поднимаются на свое постоянное место в поясничной области за счет быстрого роста каудальной части эмбриона. В начале почки состоят из нескольких, свободно распологающихся друг относительно друга долей, которые имеют тонкий корковый слой. В течение второго триместра доли сливаются, переставая быть разобщенными, корковый слой утолщается, но дольчатый контур почек продолжает сохраняться в течение нескольких лет после рождения.
Ко второму триместру беременности функция почек становятся основным фактором, влияющим на объем околоплодных вод. Их достаточный объем необходим для нормального развития легких и скелета плода, поскольку обеспечивает пространство для его роста и двигательной активности. Таким образом, функционирование мочевой системы является необходимым условием для нормального развития легких и костной системы плода. Трансвагинальное ультразвуковое исследование позволяет визуализировать почки плода в некоторых случаях уже в 9 нед беременности, и они всегда должны обнаруживаться при этом доступе в 13 нед. Трансабдоминальное сканирование обеспечивает визуализацию почек в некоторых случаях в 13-14 нед, и в большинстве случаев – 16-18 нед. Ряд факторов, таких как избыточная масса тела у беременной или миома матки больших размеров, могут затруднять оценку почек при эхографии. Аномалии мочеполовой системы составляют около четверти всех врожденных пороков развития, при этом частота их распространенности при рождении составляет 0,2-0,6%. Аномалии мочеполового тракта возникают вследствие остановки развития на раннем этапе, аномалий развития почечных канальцев, нарушения процессов смещения почек в поясничную область, а также вследствие обструкции мочевыводящих путей или устья мочевого пузыря. Чаще всего такие пороки имеют изолированный характер, но могут сочетаться с другими аномалиями развития плода или вызывать их. Сочетания мальформаций мочеполовой системы и других систем плода обнаруживается при широком спектре различных наследственных, в том числе связанных с хромосомными нарушениями, и спорадических синдромов. Кроме того, обструкции мочевыводящих путей, при которых уменьшается количество выделяемой мочи, приводят к маловодию и вследствие этого обусловливают деформации других частей тела плода. В частности, выраженное маловодие, которе возникает до 20 нед беременности, может вызвать гипоплазию легких, лицевые аномалии, в том числе приплюснутый нос, низкое расположение ушных раковин, косолапость и другие деформации конечностей. Ультразвуковое исследование во втором и третьем триместрах беременности позволяет выявлять не менее 80-85% аномалий мочеполовой системы, что делает возможным проведение дородового консультирования будущих родителей и обеспечивает своевременное обследование и лечение сразу после родов. До появления эхографии именно запаздывание с лечением приводило к значительному нарушению функции почек или даже к ее полной потере. – Также рекомендуем “Агенезия почек плода. Эктопия почек плода” Оглавление темы “Патология почек плода”: |
Источник

УЗИ сканер HS70
Точная и уверенная диагностика. Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Введение
Экстрофия мочевого пузыря (ЭМП) – редкий тяжелый врожденный порок развития нижних мочевых путей, характеризующийся отсутствием передней брюшной стенки и передней стенки мочевого пузыря, а также расхождением лонного сочленения (диастаз). Через дефект передней брюшной стенки пролабирует слизистая оболочка. В нижней части обнаженной слизистой оболочки расположены устья мочеточников, из которых постоянно выделяется моча. Пуповина впадает низко в верхний край дефекта передней брюшной стенки.
Экстрофийные пороки нижних мочевых путей делят на классическую экстрофию мочевого пузыря и экстрофию клоаки. У мальчиков экстрофия мочевого пузыря сочетается с расщеплением мочеиспускательного канала (эписпадия). Экстрофия мочевого пузыря у девочек сопровождается расщеплением клитора, расщеплением или отсутствием мочеиспускательного канала, а также спайками больших и малых половых губ [1, 2].
В литературе экстрофия мочевого пузыря чаще всего описывается в комплексе с эписпадией, хотя имеются сообщения об изолированном поражении стенки мочевого пузыря, когда его шейка и мочеиспускательный канал сформированы. Такая патология называется неполной экстрофией, или переднепузырным свищом. При неполной экстрофии патология половых органов отсутствует [3, 4]. Наиболее тяжелой и редкой формой порока является экстрофия клоаки, при которой расщепление распространяется не только на урогенитальную область, но и на терминальный отдел кишечника [5, 6].
Впервые экстрофию мочевого пузыря, как врожденный порок развития, описал Schenk von Grafenberg в 1597 г. В 1780 г. Chaussier впервые использовал термин “экстрофия”. Упоминания об экстрофии мочевого пузыря обнаружены на ассирийских табличках, сделанных 2000 лет до н. э. [7]. Частота экстрофии мочевого пузыря составляет 0,25-0,5 на 10 тыс. новорожденных. Соотношение классической экстрофии мочевого пузыря у мальчиков и девочек 3:1 [1, 8]. При экстрофии мочевого пузыря встречаются сопутствующие врожденные аномалии – паховые грыжи (у 56 % мальчиков, у 15 % девочек), крипторхизм (20 %), колоректальные аномалии (1,8 %) и др. [1, 2]. Экстрофия мочевого пузыря может входить в состав комплекса OEIS (omphalocele, extrophy, imperforate anus, spinal defects), OMIM 258040.
Пренатальная диагностика экстрофии мочевого пузыря возможна уже при первом скрининговом обследовании в 11-14 нед беременности, когда в норме полость мочевого пузыря начинает наполняться мочой. Визуализация мочевого пузыря обязательно входит в стандартные протоколы исследования пренатального скрининга.
Эмбриопатогенез
Экстрофия мочевого пузыря формируется на 4-5-й неделе эмбриогенеза, когда на 28-32-й день происходит каудальная миграция мембраны клоаки. В то же время формируется передняя брюшная стенка, однако если мезенхима не переходит из одного клеточного слоя нижней брюшной стенки в другой, то это приводит к нестабильности клоакальной мембраны. Преждевременный разрыв мембраны клоаки приводит к комплексу “подпупочных” аномалий. Разрыв клоакальной мембраны после полного разделения “урогенитальной” части от пищеварительного тракта приводит к формированию классической экстрофии мочевого пузыря.
Если повреждение мембраны происходит до того, как спускается уроректальная перегородка, тогда это приводит к вывороту нижнего уретрального тракта и части пищеварительного тракта с формированием клоакальной экстрофии. Генетические факторы, связанные с экстрофией мочевого пузыря, на сегодняшний день не выявлены, однако существует гипотеза, что потеря экспрессии р63 из-за полиморфизмов очередности у промотера является фактором риска развития экстрофии мочевого пузыря [1, 9].
Ниже представлен случай диагностики экстрофии мочевого пузыря в III триместре беременности.
Материал и методы
Пациентка С.,18 лет, настоящая беременность первая, от первого брака, супруги соматически здоровы, профессиональных вредностей не имеют, наследственность не отягощена. На учете в женской консультации пациентка состояла с 9 нед беременности. Беременность протекала без осложнений. При скрининговом УЗ-исследовании в I и II триместрах по месту жительства ВПР и УЗ-маркеров хромосомных перестроек у плода не обнаружено.
При УЗ-обследовании в 34 нед беременности в женской консультации по месту жительства было обнаружено образование средней эхогенности размером 28x23x25 мм в области нижних отделов передней брюшной стенки. Женщина была направлена в медикогенетическое отделение МОНИИАГ с диагнозом: “ВПР плода, экстрофия мочевого пузыря?”.
УЗ-исследование проводилось на сканере WS80A (компании Samsung Medison) с использованием объемного датчика CV1-8A.
Результаты
При УЗ-исследовании обнаружен один живой плод женского пола в головном предлежании. Гестационный срок составил 34,4 нед. Фетометрические показатели плода соответствовали данному сроку. Патологических изменений плаценты и околоплодных вод не выявлено. При исследовании мочевой пузырь в типичном месте не визуализировался.
В нижних отделах передней брюшной стенки в надлобковой области визуализировалось эхогенное образование размером 30x28x25 мм (рис. 1, 2). Определялось низкое впадение пуповины. Почки плода визуализировались в типичном месте, без структурных изменений. Патологических изменений других органов не было выявлено.
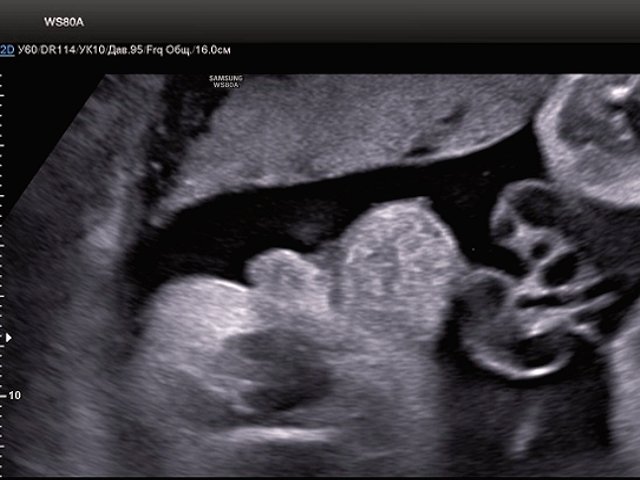
Рис. 1. Эхогенное образование в нижнем отделе передней брюшной стенки (экстрофированный мочевой пузырь).
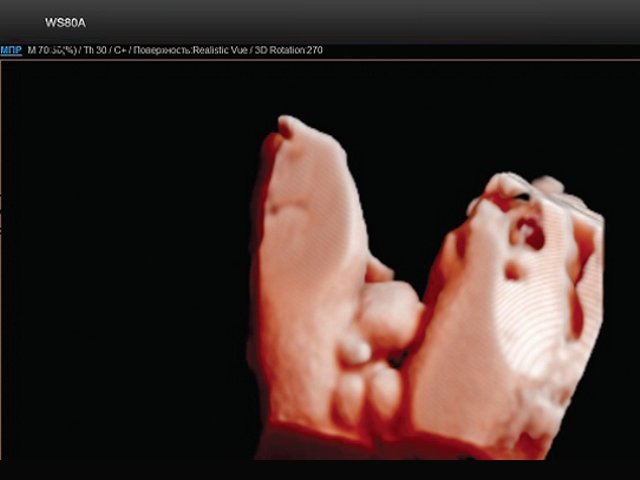
Рис. 2. Экстрофия мочевого пузыря в сочетании с отсутствием видимой патологии наружных половых органов (режим трехмерной реконструкции).
Поставлен диагноз: “Беременность 34,4 нед. ВПР плода – экстрофия мочевого пузыря”.
Обсуждение
Пренатальными УЗ-признаками экстрофии мочевого пузыря являются: отсутствие визуализации мочевого пузыря при нормальном количестве околоплодных вод, структурно неизмененные почки, визуализация эхогенного образования в надлобковой области, аномалии строения половых органов. Использование ЦДК является дополнительным инструментом для диагностики экстрофии мочевого пузыря. В норме пупочные артерии проходят вдоль стенки мочевого пузыря при поперечном сканировании нижней части живота. Для экстрофии мочевого пузыря характерно низкое впадение пуповины, при котором артерии охватывают образование в надлобковой области. При отсутствии визуализации мочевого пузыря в типичном месте необходимо провести повторное сканирование через 30-40 мин для адекватной оценки его расположения и степени наполнения.
Изолированная экстрофия мочевого пузыря, как правило, не сочетается с хромосомными перестройками у плода и не требует пренатального кариотипирования.
В данном клиническом наблюдении экстрофия мочевого пузыря была диагностирована у плода женского пола, что встречается значительно реже, чем у плодов мужского пола. Кроме того, отсутствие выраженной деформации наружных половых органов позволяет предположить неполную форму экстрофии. Оценка анатомии мочевого пузыря включена в протокол обязательного скринингового обследования во всех триместрах беременности. Отсутствие визуализации мочевого пузыря в типичном месте должно насторожить врачей УЗ-диагностики. Однако часто экстрофия мочевого пузыря диагностируют лишь в III триместре беременности.
После рождения детям с экстрофией мочевого пузыря требуется многоэтапная сложная хирургическая коррекция. Процент неудовлетворительных отдаленных результатов, к сожалению, остается на сегодняшний день очень высоким, как правило, вследствие присоединения таких осложнений, как нарушение функции тазовых органов: недержание мочи, рубцовая деформация половых органов, половая дисфункция, выраженная деформация передней брюшной стенки, уретерогидронефроз III-IV степени, непрерывно рецидивирующий пиелонефрит со снижением функции почек, хроническая почечная недостаточность и др. [4, 7]. Огромной и сложной проблемой остается медико-социальная реабилитация больных с экстрофией мочевого пузыря.
Заключение
Сложности ранней диагностики связаны с невыраженными УЗ-проявлениями достаточно тяжелой патологии. Четкое соблюдение алгоритма скрининговых УЗ-исследований анатомии плода в 11-14 и 20-22 нед беременности позволяет диагностировать экстрофию мочевого пузыря. При выявлении экстрофии мочевого пузыря у плода необходимо проведение медико-генетического консультирования с оформлением пренатального консилиума. Требуется тщательное разъяснение родителям сути выявленной патологии, а также информация о частых послеоперационных отдаленных последствиях и осложнениях как физического, так и психогенного генеза.
Литература
- Лопаткин Н.А., Пугачев А.Г. Пороки развития мочевого пузыря и уретры. В кн. Детская урология. Руководство. М.: Медицина, 1986. С. 207-242.
- Gearhart J.P. Criteria for the prenatal diagnosis of classic bladder exstrophy / J.P. Gearhart, J. Ben-Chaim, R.D. Jeffs // Obstet. Gynecol. 1995. Jun. 1. V. 85. № 6. P. 961-964.
- Михельсон А.И. Оперативное лечение недержания мочи на почве врожденных аномалий мочевой системы. Минск, Госсиздат БССР. 1957.
- Осипов И.Б. Реконструктивно-пластические операции при экстрофии мочевого пузыря у детей: автореф. дисс. докт. мед. наук. СПб, 1996.
- Ахунзянов А.А. Диагностика и лечение врожденной клоаки у детей // Хирургия. 1976. № 9. С. 98-101.
- Захаров Н.Л. Дефекты передней брюшной стенки у новорожденных // Хирургия. 1986. № 6.
- Hollowell J.G., Ransley P.G. Surgical management of Incontinence in bladder exstrophy // Brit. J. Urol. 1991. V. 68. № 5. P. 543-548.
- Kockum C.C., Hansson E.E., Stenberg A.et. al. Bladder exstrophy in Sweden-a long-term follow-up study // Eur. J. Pediatr. Surg. 1996. V. 6. P. 208-211.
- Баиров Г.А., Ахметджанов И.А., Осипов И.Б. Реконструктивно-пластические операции при экстрофии мочевого пузыря у детей // Вестник хирургии. 1986. Т. 136. № 6. С. 105-108.

УЗИ сканер HS70
Точная и уверенная диагностика. Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Источник