Увеличенные размеры мочевого пузыря у детей
Нейрогенный мочевой пузырь у детей – функциональные расстройства наполнения и опорожнения мочевого пузыря, связанные с нарушением механизмов нервной регуляции. Нейрогенный мочевой пузырь у детей может проявляться неконтролируемыми, учащенными или редкими мочеиспусканиями, ургентными позывами, недержанием или задержкой мочи, инфекциями мочевых путей. Диагноз нейрогенного мочевого пузыря у детей ставится по данным лабораторных, ультразвуковых, рентгенологических, эндоскопических, радиоизотопных и уродинамических исследований. Нейрогенный мочевой пузырь у детей требует комплексного лечения, включающего медикаментозную терапию, физиопроцедуры, ЛФК, хирургическую коррекцию.
Общие сведения
Нейрогенный мочевой пузырь у детей – резервуарная и эвакуаторная дисфункция мочевого пузыря, обусловленная нарушением нервной регуляции мочеиспускания на центральном или периферическом уровне. Актуальность проблемы нейрогенного мочевого пузыря в педиатрии и детской урологии обусловлена высокой распространенностью заболевания в детском возрасте (около 10%) и риском развития вторичных изменений мочевыводящих органов.
Зрелый, полностью контролируемый днем и ночью, режим мочеиспускания формируется у ребенка к 3-4 годам, прогрессируя от безусловного спинального рефлекса до сложного произвольно-рефлекторного акта. В его регуляции принимают участие кортикальные и субкортикальные центры головного мозга, центры спинальной иннервации пояснично-крестцового отдела спинного мозга, периферические нервные сплетения. Нарушение иннервации при нейрогенном мочевом пузыре у детей сопровождается расстройствами его резервуарно-эвакуаторной функции и может стать причиной развития пузырно-мочеточникового рефлюкса, мегауретера, гидронефроза, цистита, пиелонефрита, хронической почечной недостаточности. Нейрогенный мочевой пузырь значительно снижает качество жизни, формирует физический и психологический дискомфорт и социальную дезадаптацию ребенка.
Нейрогенный мочевой пузырь у детей
Причины нейрогенного мочевого пузыря у детей
В основе нейрогенного мочевого пузыря у детей лежат неврологические нарушения разного уровня, приводящие к недостаточной координации активности детрузора и/или наружного сфинктера мочевого пузыря при накоплении и выделении мочи.
Нейрогенный мочевой пузырь у детей может развиваться при органическом поражении ЦНС вследствие врожденных пороков (миелодисплазии), травм, опухолевых и воспалительно-дегенеративных заболеваний позвоночника, головного и спинного мозга (родовой травме, ДЦП, спинномозговой грыже, агенезии и дисгенезии крестца и копчика и др.), приводящих к частичному или полному разобщению супраспинальных и спинальных нервных центров с мочевым пузырем.
Нейрогенный мочевой пузырь у детей может быть обусловлен неустойчивостью и функциональной слабостью сформировавшегося рефлекса управляемого мочеиспускания, а также нарушением его нейрогуморальной регуляции, связанным с гипоталамо-гипофизарной недостаточностью, задержкой созревания микционных центров, дисфункцией вегетативной нервной системы, изменением чувствительности рецепторов и растяжимости мышечной стенки мочевого пузыря. Основное значение имеет характер, уровень и степень поражения нервной системы.
Нейрогенный мочевой пузырь чаще встречается у девочек, что связано с более высокой эстрогенной насыщенностью, повышающей чувствительность рецепторов детрузора.
Классификация нейрогенного мочевого пузыря у детей
По изменению пузырного рефлекса различают гиперрефлекторный мочевой пузырь (спастическое состояние детрузора в фазу накопления), норморефлекторный и гипорефлекторный (гипотония детрузора в фазу выделения). В случае гипорефлексии детрузора рефлекс на мочеиспускание возникает при функциональном объеме мочевого пузыря, значительно превышающем возрастную норму, в случае гиперрефлексии – задолго до накопления нормального возрастного объема мочи. Наиболее тяжелой является арефлекторная форма нейрогенного мочевого пузыря у детей с невозможностью самостоятельного сокращения полного и переполненного мочевого пузыря и непроизвольным мочеиспусканием.
По приспособленности детрузора к нарастающему объему мочи нейрогенный мочевой пузырь у детей может быть адаптированный и неадаптированный (незаторможенный).
Нейрогенная дисфункция мочевого пузыря у детей может протекать в легких формах (синдром дневного частого мочеиспускания, энурез, стрессовое недержание мочи); среднетяжелых (синдром ленивого мочевого пузыря и нестабильного мочевого пузыря); тяжелых (синдром Хинмана – детрузорно-сфинктерная диссенергия, синдром Очоа – урофациальный синдром).
Симптомы нейрогенного мочевого пузыря у детей
Нейрогенный мочевой пузырь у детей характеризуется различными расстройствами акта мочеиспускания, тяжесть и частота проявлений которого определяется уровнем поражения нервной системы.
При нейрогенной гиперактивности мочевого пузыря, преобладающей у детей раннего возраста, отмечаются учащенные (> 8 раз/сутки) мочеиспускания малыми порциями, ургентные (императивные) позывы, недержание мочи, энурез.
Постуральный нейрогенный мочевой пузырь у детей проявляется только при переходе тела из горизонтального положения в вертикальное и характеризуется дневной поллакиурией, ненарушенным ночным накоплением мочи с нормальным объемом ее утренней порции.
Стрессовое недержание мочи у девочек пубертатного возраста может возникать при физической нагрузке в виде упускания небольших порций мочи. Для детрузорно-сфинктерной диссинергии характерны полная задержка мочеиспускания, микции при натуживании, неполное опорожнение мочевого пузыря.
Нейрогенная гипотония мочевого пузыря у детей проявляется отсутствующими или редкими (до 3-х раз) мочеиспусканиями при полном и переполненном (до 1500 мл) мочевом пузыре, вялым мочеиспусканием с напряжением брюшной стенки, ощущением неполного опорожнения из-за большого объема (до 400 мл) остаточной мочи. Возможна парадоксальная ишурия с неконтролируемым выделением мочи вследствие зияния наружного сфинктера, растянутого под давлением переполненного мочевого пузыря. При ленивом мочевом пузыре редкие мочеиспускания сочетаются с недержанием мочи, запорами, инфекциями мочевыводящих путей (ИМП).
Нейрогенная гипотония мочевого пузыря у детей предрасполагает к развитию хронического воспаления мочевых путей, нарушению почечного кровотока, рубцеванию почечной паренхимы и формированию вторичного сморщивания почки, нефросклероза и ХПН.
Диагностика нейрогенного мочевого пузыря у детей
При наличии расстройств мочеиспускания у ребенка необходимо проведение комплексного обследования с участием педиатра, детского уролога, детского нефролога, детского невролога и детского психолога.
Диагностика нейрогенного мочевого пузыря у детей включает сбор анамнеза (семейная отягощенность, травмы, патология нервной системы и др.), оценку результатов лабораторных и инструментальных методов исследования мочевой и нервной системы.
Для выявления ИМП и функциональных нарушений со стороны почек при нейрогенном мочевом пузыре у детей выполняют общий и биохимический анализ мочи и крови, пробу Зимницкого, Нечипоренко, бактериологическое исследование мочи.
Урологическое обследование при нейрогенном мочевом пузыре включают УЗИ почек и мочевого пузыря ребенку (с определением остаточной мочи); рентгенологическое исследование (микционную цистографию, обзорную и экскреторную урографию); КТ и МРТ почек; эндоскопию (уретроскопию, цистоскопию), радиоизотопное сканирование почек (сцинтиграфию).
Для оценки состояния мочевого пузыря у ребенка отслеживают суточный ритм (количество, время) и объем спонтанных мочеиспусканий при нормальном питьевом и температурном режиме. Высокую диагностическую значимость при нейрогенном мочевом пузыре у детей имеют уродинамическое исследование функционального состояния нижних мочевых путей: урофлоуметрия, измерение внутрипузырного давления при естественном заполнении мочевого пузыря, ретроградная цистометрия, профилометрия уретры и электромиография.
При подозрении на патологию ЦНС показано проведение ЭЭГ и Эхо-ЭГ, рентгенографии черепа и позвоночника, МРТ головного мозга ребенку.
Лечение нейрогенного мочевого пузыря у детей
В зависимости от типа, тяжести нарушений и сопутствующих заболеваний при нейрогенном мочевом пузыре у детей используют дифференцированную лечебную тактику, включающую немедикаментозную и медикаментозную терапию, хирургическое вмешательство. Показано соблюдение охранительного режима (дополнительный сон, прогулки на свежем воздухе, исключение психотравмирующих ситуаций), прохождение курсов ЛФК, физиотерапии (лекарственного электрофореза, магнитотерапии, электростимуляции мочевого пузыря, ультразвука) и психотерапии.
При гипертонусе детрузора назначают М-холиноблокаторы (атропин, детям старше 5 лет – оксибутинин), трициклические антидепрессанты (имипрамин), антагонисты Ca+ (теродилин, нифедипин), фитопрепараты (валерианы, пустырника), ноотропы (гопантеновая кислота, пикамилон). Для лечения нейрогенного мочевого пузыря с ночным энурезом у детей старше 5 лет применяют аналог антидиуретического гормона нейрогипофиза – десмопрессин.
При гипотонии мочевого пузыря рекомендованы принудительные мочеиспускания по графику (каждые 2-3 часа), периодические катетеризации, прием холиномиметиков (ацеклидин), антихолинэстеразных средств ( дистигмин), адаптогенов (элеутерококк, лимонник), глицина, лечебные ванны с морской солью.
В целях профилактики ИМП у детей с нейрогенной гипотонией мочевого пузыря назначают уросептики в малых дозах: нитрофураны (фуразидин), оксихинолоны (нитроксолин), фторхинолоны (налидиксовая кислота), иммунокорригирующую терапию (левамизол), фитосборы.
При нейрогенном мочевом пузыре у детей выполняют внутридетрузорные и внутриуретральные инъекции ботулотоксина, эндоскопические хирургические вмешательства (трансуретральную резекцию шейки мочевого пузыря, имплантацию коллагена в устье мочеточника, операции на нервных ганглиях, ответственных за мочеиспускание), проводят увеличение объема мочевого пузыря с помощью кишечной цистопластики.
Прогноз и профилактика нейрогенного мочевого пузыря у детей
При правильной лечебной и поведенческой тактике прогноз нейрогенного мочевого пузыря у детей наиболее благоприятен в случае гиперактивности детрузора. Наличие остаточной мочи при нейрогенном мочевом пузыре у детей увеличивает риск развития ИМП и функциональных нарушений почек, вплоть до ХПН.
Для профилактики осложнений важно раннее выявление и своевременное лечение нейрогенной дисфункции мочевого пузыря у детей. Детям с нейрогенным мочевым пузырем необходимо диспансерное наблюдение и периодическое исследование уродинамики.
Источник
Функциональные расстройства органов мочевой системы встречаются у детей с частотой 10% в общей популяции. Среди пациентов нефроурологических стационаров функциональные расстройства как состояния, отягощающие основной диагноз, или как самостоятельное заболевание, диагностируются у 50% детей и более.
Здоровый ребенок должен давать знать о своем желании опорожнить мочевой пузырь уже во втором полугодии жизни. Естественным побудительным мотивом к этому служит неприятное ощущение мокрых пеленок. Широкое распространение памперсов, облегчающих уход за ребенком, привело к запаздыванию формирования отрицательного условного рефлекса на мокрые пеленки, запаздыванию становления микционной функции.
Критерии первой стадии зрелости, достигаемой в норме к 3-4 годам, следующие:
- соответствие функционального объема мочевого пузыря возрасту ребенка (в среднем 100-125 мл);
- адекватное диурезу и объему каждой микции число мочеиспусканий в сутки (не более и не менее 7-9 раз);
- полное удержание мочи днем и ночью;
- умение задерживать на время и прерывать при необходимости акт мочеиспускания;
- умение опорожнять мочевой пузырь без предшествующего позыва на мочеиспускание и при малом объеме мочи за счет волевого управления сфинктерным механизмом.
Если у детей старше 4 лет сохраняется поллакиурия, императивные позывы, императивное недержание мочи, ночной энурез, то это говорит о том, что процесс становления основных черт зрелого типа мочеиспускания не завершился. После «контрольного возраста» (4 года) отклонения в характере мочеиспускания должны рассматриваться как болезнь.
Вторая стадия продолжается с 4 до 12-14 лет. Происходит постепенное увеличение резервуарной функции мочевого пузыря, снижение тонуса детрузора и внутрипузырного давления. В пубертатном периоде (12-14 лет) в регуляцию основных функций мочевого пузыря включаются половые гормоны, потенцирующие эффекты симпатического отдела вегетативной нервной системы.
Наиболее частая причина замедленного созревания и(или) нарушения механизмов мочевыделения у детей – это последствия родовой травмы с сохраняющимися минимальными дисфункциями головного мозга; гипоксия плода и состояния, связанные с развитием гипоксии в постнатальном периоде (частые ОРВИ, пневмонии, синуситы, нарушения носового дыхания).
В зависимости от объема мочевого пузыря, при котором наступает мочеиспускание, выделяют три варианта. Мочевой пузырь считается норморефлекторным, если мочеиспускание возникает при нормальном возрастном объеме мочевого пузыря, гипорефлекторным – при объеме, превышающем верхнюю границу нормы, гиперрефлекторным – при объеме менее нижней границы нормы. Причинами изменения характера мочеиспускания могут быть врожденные дисплазии соединительной ткани, поражения позвоночника, невротические расстройства, нейрогенные дисфункции. Наиболее частая форма нейрогенной дисфункции – гиперрефлекторный мочевой пузырь, она возникает при поражении проводящих нервных путей спинного мозга выше крестцовых сегментов на уровне 9-го грудного позвонка. Более редкий вариант – гипорефлекторный мочевой пузырь. Наблюдается ослабление позыва на мочеиспускание, редкие микции большими порциями, большое количество остаточной мочи. Наблюдается при поражении задних корешков крестцового отдела спинного мозга, конского хвоста и тазового нерва.
В обследовании детей с нейрогенной дисфункцией мочевого пузыря, помимо нефроуролога, принимают участие педиатр, невропатолог, ортопед.
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12]
Источник
Сегодня расскажу об одном пороке развития, который может проявить себя, а значит, может быть заподозрен уже на скрининге 1 триместра.
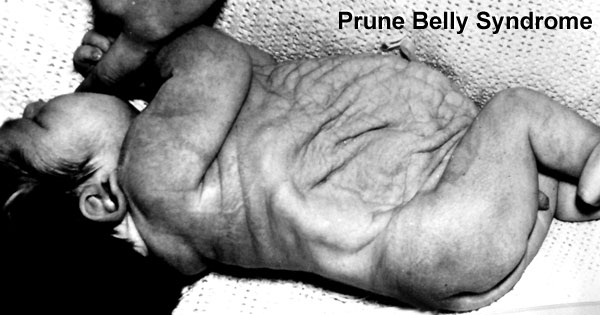
Prune Belly – синдром включающий в себя целый ряд аномалий развития, среди которых выделяют три основные:
- слабость, недоразвитие передней брюшной стенки
- двусторонний крипторхизм
- аномалии мочеполового тракта
В поисках информации об этом синдроме, каких только вариаций переводов и произношений мне не попалось! И на итальянский манер Прунэ Бэлли, и с французским акцентом Прюно Белли, создавая у меня впечатление, что это имя и фамилия некоего учёного. А также синдром “подрезанного живота” и синдром “сливового живота”, с-м Фрелиха (Frölich) и с-м Обринского.
Prune – это английское слово, которое переводится как слива, хотя в данном контексте имелось в виду другое значение – чернослив, ввиду характерного морщинистого вида передней брюшной стенки, belly переводится как живот.

В русскоязычной литературе термин «черносливный живот» не используется, поэтому в дальнейшем буду использовать его английский вариант, думаю, так будет правильнее.
Впервые этот вид дефекта брюшной стенки описал Frölich в 1839г., а термин Prune Belly предложил Osler в 1901г.
Несмотря на то, что именно характерный вид животика ребёнка является отличительной чертой этой аномалии, по которому, обычно, и ставится диагноз новорожденному, лежащие в его основе аномалии мочеполового тракта являются самым важным фактором, определяющим общую выживаемость. Различают широкий спектр тяжести проявлений внутри синдрома. Некоторые дети, с тяжёлыми респираторными и почечными нарушениями погибают в неонатальном периоде, в то время как у других изменения умеренные и поддаются коррекции. Выраженная дисплазия почек, маловодие и, как следствие, гипоплазия лёгких в 20% случаев приводит к антенатальной гибели плода и в 30% к прогрессирующей почечной недостаточности в первые два года жизни ребёнка. Ассоциированные с Prune Belly аномалии мочеполового тракта включают в себя
- гидронефроз
- извилистые расширенные мочеточники
- различной степени дисплазия почек
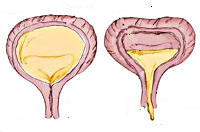
- увеличенный мочевой пузырь
Кроме того, могут быть вовлечены и другие системы: сердечно-сосудистая, опорно-двигательная, респираторная, желудочно-кишечный тракт.
В 95% случаев встречается у мальчиков, но похожие изменения, включающие отсутствие мышц передней брюшной стенки в сочетании с аномалиями мочеполовой системы, описаны и у девочек.
В качестве иллюстрации, предлагаю историю, найденную мною в свободном доступе на одном из форумов:
“Девочки, кому интересно у меня родился такой ребенок с синдромом Пруне Белли. Начну свой рассказ с того, что ни я, ни мой муж ничем не болеем, беременность протекала хорошо, краску я не нюхала, не пью, не курю, причина данной ситуации так и не найдена, ни у нас, ни в Америке. Да нас конечно огорчила такая ситуация, и если бы мне на сроке 12 недель сообщили об этом, я наверное бы прервала беременность, сейчас же у меня прекрасный ребенок, у которого периодически портятся анализы мочи, это сильно сказывается на почках, ему в будущем требуется операция на брюшную стенку, по поводу крипторхизма, а также по поводу порока сердца, у него плоскостопие, раньше было косолапие, но с 2х недельного возраста мы его гипсовали по методу Пансети, ножки исправились, он ведет себя как обычный ребенок, также лезут зубы садится, встает, ходит, гулит, ну в общем прекрасный малыш, правда делает это все с опозданием на 3-4 месяца. Знаю ребенка с таким же диагнозом как у нас, ему сделали в Англии операцию собрал порядка 4х миллионов рублей и все у него вроде хорошо, тьфу,тьфу,тьфу.
1. У нас малыш на сроке примерно 18 недель начал писить (это мы думали что мочевой уменьшился от того, что он начал писить, но не тут то было, на брюшине образовалась дырочка от сильного давления поэтому мочевой пузырь пришел в норму) мы радовались безмерно прыгали и бегал… недолго.
2. На 20 неделе обнаружили проблемы с почками (двухсторонний гидронефроз), но тут же сказал, и что это лечится мол не переживайте
3. На 24 неделе обнаружили косолапие (сказали что все нормально исправят, мальчикам даже мол оно идет)
4. На 28 неделе крипторхизм…
Набор всех этих показателей и есть Синдром Пруне Белли, но никто из узистов этого не сказал. Так вот, находила информацию в интернете, что кому-то на 12 неделях уже сказали, что у ребенка синдром Пруне Белли, узист увидел тонкую стенку живота у ребенка, у нас никто не видел.”
Существует три основные эмбриологические теории возникновения этого синдрома:
Обструкция выходных отделов мочевого пузыря
Эта теория, предложенная ещё в 1903 году, была позднее обоснована путём воссоздания фенотипических изменений, характерных для Prune Belly, при обструкции мочеиспускательного канала плоду овцы на сроке 43-45 дней гестации. Согласно этой теории, все остальные изменения вторичны. Отсутствие оттока мочи из мочевого пузыря, приводит к значительному его увеличению, растяжению передней брюшной стенки, нарушению её кровоснабжения и атрофии, а также нарушает процесс опущения яичек в мошонку и приводит к формированию гидронефроза и расширению мочеточников.
Однако у людей, обструкция мочеиспускательного канала при этом синдроме встречается в 10-20% случаев. Часть учёных считает, что обструкция может быть проходящей, другие утверждают, что обструкция встречается в самых тяжёлых формах Prune Belly. Согласно эмбриологии плода человека, такие изменения должны проявиться на сроке 13-15 недель, так как к этому времени начинает закрываться урахус и значительно увеличивается продукция мочи плодом.
Не смотря на то, что эта теория достаточно убедительна, она не способна объяснить все изменения, ассоциированные с Prune Belly.
Теория мезодермальной задержки развития
Предполагается, что нарушения мочевыделительного тракта, могут быть объяснены аномальным развитием мезонефроса между 6-й и 10-й неделями. Изменения в развитии Вольфова протока приводят к гипоплазии простаты, замедлению развития простатической части уретры и клапан-подобной обструкции. Однако и эта теория не может включить в себя все аномалии, встречающиеся при данном синдроме.
Теория желточного мешка
Существует гипотеза о том, что при Prune Belly избыточный объём желточного мешка может приводить к аномалиям развития передней брюшной стенки, вследствие вовлечения большей части аллантоиса в формирование мочевого тракта.
Как же заподозрить синдром Prune Belly во время УЗИ?
Первое, что бросается в глаза – это мегацистис, т.е. значительное увеличение размеров мочевого пузыря, а также тонкая, растянутая и выпячивающаяся передняя брюшная стенка. В 10 -14 недель беременности диагноз мегацистис ставится при продольном размере мочевого пузыря, превышающем условный норматив 7 мм. При размерах 8-12мм, в большинстве случаев происходит самостоятельная нормализация, но требуется динамическое наблюдение раз в 2 недели. Это, по-видимому, происходит из-за того, что формирование гладкомышечной мускулатуры и иннервации мочевого пузыря не заканчивается к 13-й неделе гестации и продолжается в последующие дни, что дает основание для саморазрешения проблемы в последующие недели внутриутробного развития плода. Увеличение размеров мочевого пузыря, расширение мочеточников и пиелоэктазия могут встречаться при синдроме мегацистис-мегауретер и при заднем уретральном клапане, но при этих состояниях количество околоплодных вод обычно остаётся нормальным, и нет такого истончения и выбухания передней брюшной стенки. Прогрессирование мегацистиса и маловодие – прогностически неблагоприятные признаки, говорящие об обструкции выходных отделов мочевого пузыря.
Однозначно поставить диагноз синдром Prune Belly в 11-13 недель не представляется возможным, он может быть лишь заподозрен, а основным диагнозом будет Мегацистис, который, как я уже говорил, может быть при различных состояниях.
Что же делать?
Это Ваш ребёнок и выбор, как всегда, приходится делать именно Вам. Но иногда, очень важно, чтобы кто-то снял, принял на себя это бремя ответственности, бремя выбора, который вы должны сделать со своей, да и не только своей жизнью. Очень важно почувствовать, что только лучшее из решений будет принято здесь и сейчас.
Вот рекомендации, опубликованные в статье «Пренатальное консультирование детским урологом и тактика принятия решений при диагностике синдрома «мегацистис» в первом триместре гестации» https://www.lvrach.ru/2015/01/15436142/ :
«Учитывая, что «мегацистис» в 25-40% сочетается с хромосомной патологией, существенную роль для принятия решения о пролонгировании или прерывании беременности играют результаты генетических исследований. Большинство авторов сходятся во мнении, что клапаны задней уретры, а также prune-belle синдром не являются генетически наследуемой патологией, однако это не исключает возможность хромосомных поломок. A. W. Liao констатирует в 25% случаев наличие трисомии по 13-й и 18-й хромосоме при увеличении размеров мочевого пузыря от 7 до 15 мм у плодов 10-14 недель гестации.
Проведенный анализ диагностических мероприятий и исходов течения беременностей позволил разработать диагностический алгоритм, который предполагает обязательное кариотипирование плодного материала при наличии размеров пузыря в пределах 7-15 мм. При подтверждении нарушения кариотипа целесообразно прерывание беременности, в противном случае – динамическое наблюдение до появления убедительных маркеров прогноза диагностируемого состояния.
Значительное исходное увеличение пузыря ≥ 20-30 мм однозначно свидетельствует о выраженной обструкции нижних мочевых путей и не требует динамического наблюдения, целесообразно прерывание беременности.
Наличие расширения верхних мочевых путей не всегда дополняет синдром «мегацистис» в ранние сроки гестации (11-13 недель) и наиболее отчетливо определяется во втором и третьем триместрах гестации. Однако во всех случаях его наличие является фактором, отягощающим прогноз.
Таким образом, подводя итоги анализа литературных данных и результатов собственных наблюдений, очевидны несколько выводов:
- Комплекс мероприятий, входящих в ранний пренатальный скрининг 11-14 недель гестации (молекулярно-генетические и ультразвуковые маркеры ВПР и ХА), не позволяет определить вероятность наличия у плода ВПР мочевыделительной системы. Выделение группы риска плодов, угрожаемых по наличию врожденный патологии МВС, происходит на основании диагностики увеличенного продольного размера мочевого пузыря ≥ 7 мм, что трактуют как синдром мегацистис плода, и требует проведения тщательных диагностических мероприятий, позволяющих прогнозировать исход.
- Синдром «мегацистис плода» рассматривается как проявление выраженных нарушений уродинамики нижних мочевых путей анатомического или функционального генеза, лежащих в основе развития обструктивных нарушений верхних мочевых путей и диспластичного развития почечной паренхимы, включая ее кистозную дисплазию, что предопределяет декомпенсацию почечных функций и неблагоприятный исход.
- Комплекс диагностических процедур, уточняющих прогноз при выделении группы плодов с синдромом мегацистис, включает проведение кариотипирования плодного материала (ворсин хориона) при отсутствии расширения верхних мочевых путей и размерах пузыря ≤ 20 мм и прерывание беременности в случаях выявленной хромосомной патологии.
- Наличие увеличения мочевого пузыря ≥ 20 мм изолированно или при наличии расширений верхних мочевых путей является показанием для прерывания беременности.
- Пролонгирование беременности рекомендовано во всех случаях умеренного расширения пузыря в пределах 7-15 мм при отсутствии расширения верхних мочевых путей, положительной динамики наблюдения в течения 2-3 недель, восстановления размеров мочевого пузыря.
- Проведение диагностических мероприятий и выбор тактических решений должны проводиться при участии детского уролога, включая анте- и постнатальный этап динамического наблюдения и необходимого лечения.”
Источники информации:
https://www.pediatricurologybook.com/prune_belly.html
https://www.lvrach.ru/2015/01/15436142/
До
Источник
