Ушивание мочевого пузыря после кесарева
Аннотация: Изобретение относится к медицине, а именно к акушерству и гинекологии. Отсепаровывают мочевой пузырь от нижнего сегмента матки. После отграничения брюшной полости салфетками под пузырно-маточную складку вводят раствор хлорида натрия в количестве 40-50 мл, формируют «гидравлическую подушку». По верхнему краю «гидравлической подушки» производят разрез пузырно-маточной складки и вместе с гидравлически отсепарованным мочевым пузырем пузырно-маточную складку отодвигают вниз, после чего производят гистеротомию. Способ позволяет снизить количество повреждений мочевого пузыря во время повторной операции кесарева сечения, обеспечить уменьшение послеоперационных осложнений в виде формирования пузырно-маточных свищей. 1 ил., 1 пр.
Изобретение относится к медицине, а именно к специальности акушерство и гинекология, и может быть использовано для профилактики повреждения мочевого пузыря при повторной операции кесарево сечения, когда нарушены анатомические ориентиры и стенка мочевого пузыря «припаяна» к матке.
Аналоги изобретения:
Известен способ ретроградного выделения задней стенки мочевого пузыря из спаек после ранее перенесенного кесарева сечения при лапароскопической субтотальной и тотальной гистерэктомии (Патент №2572448 от 01.12.2014 г), заключающийся в отсепаровке задней стенки мочевого пузыря от передней стенки влагалища и матки от спаек. Рассекают последовательно спайки в медиальном направлении от боковых отделов к средней линии матки. При этом сначала коагулируют и рассекают круглые связки матки, маточные концы маточных труб, яичниковые ветви маточных артерий, передние и задние листки широких связок матки. Отсепаровывают паравезикулярные пространства с обеих сторон до уровня переднего свода влагалища, маточные сосуды коагулируют, пересекают с обеих сторон, после чего заднюю стенку мочевого пузыря ретроградно «тупым» путем отсепаровывают от переднего свода влагалища и передней поверхности шейки матки в свободной от спаек области. Способ позволяет избежать риска перфорации стенки мочевого пузыря, снизить интраоперационную кровопотерю.
Недостатком данного способа (Патент №2572448 от 01.12.2014 г.) является невозможность его применения для выделения мочевого пузыря из спаек при операции кесарева сечения. Предлагаемое изобретение относится к гинекологии и эндохирургии.
Известен способ улучшения визуализации границы стенки мочевого пузыря и стенки матки при их сращении после ранее перенесенного кесарева сечения при лапароскопической субтотальной и тотальной гистерэктомии путем введения в мочевой пузырь раствора метиленового синего до умеренного наполнения и последовательного рассечения спаек по направлению от тела матки к ее шейке [Е.О. Сазонова. Лапароскопическая гистерэктомия: современные подходы. – Автореф. дис. канд. мед. наук. – М., 2002. – 22 с.].
Недостатки данного метода являются повышенная кровоточивость стенки матки и как следствие – нечеткая визуализация границы диссекции, а также опасность повреждения стенки мочевого пузыря при интимном сращении его со стенкой матки.
Прототип изобретения.
Наиболее близким по назначению и совокупности существенных признаков является классический способ острой отсепаровки мочевого пузыря. (Национальное руководство. Акушерство. Под ред. Э.К. Айламазяна, В.И. Кулакова, В.Е. Радзинского, Г.М. Савельевой. 2014 г.).
По известному способу кесарева сечения с поперечным разрезом нижнего сегмента пузырно-маточная складка брюшины вскрывается в месте своей наибольшей подвижности режущими инструментами, которыми затем под брюшиной делается ход в каждую сторону, и складка рассекается в поперечном направлении. Мочевой пузырь тупфером отделяется от нижнего сегмента матки.
Критика прототипа.
При повторной операции кесарева сечения по прототипу у женщины во многих случаях имеет место плотное сращение мочевого пузыря с нижним сегментом матки, и при выделении мочевого пузыря и матки «острым» либо «тупым» путем из сращений мочевого пузыря и матки нередко возникает изъязвления мочевого пузыря и повышенная кровоточивость.
Цель изобретения.
Целью изобретения является снижение количества осложнений, таких как повреждение мочевого пузыря во время повторной операции кесарева сечения.
Сущность изобретения.
Сущность предлагаемого способа иллюстрирована на фиг 1, где мочевой пузырь – поз. 1, пузырно-маточная складка – поз. 2, «гидравлическая подушка» – поз. 3, стенка матки – поз. 4.
При повторном кесаревом сечении после отграничения брюшной полости салфетками под пузырно-маточную складку (фиг. 1 поз. 2) вводится раствор хлорида натрия в количестве 40-50 мл, при этом под давлением введенного раствора в пространстве между мочевым пузырем и нижним сегментом матки (фиг. 1 поз. 4) формируется «гидравлическая» подушка (фиг. 1 поз. 3). За счет давления жидкости «припаянная» пузырно-маточная складка (фиг. 1 поз. 2) отсепаровывается. Отделенная от нижнего маточного сегмента пузырно-маточная складка вместе с мочевым пузырем (фиг. 1 поз. 1) смещается вниз.
Затем операция проходит по общепринятой технике: гистеротомия, извлечение плода, гистероррафия, перитонизация, восстановление передней брюшной стенки.
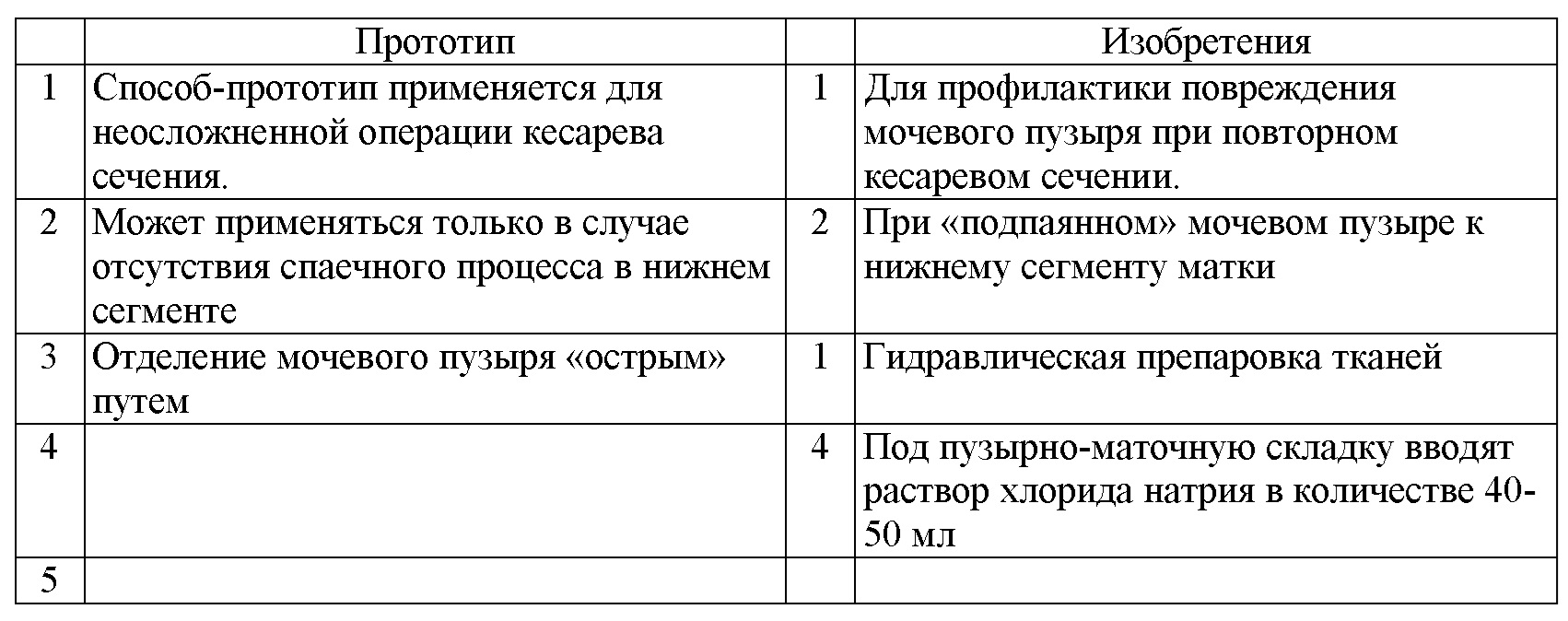
Сравнительная характеристика существенных признаков прототипа и изобретения.

Отличительные признаки изобретения и прототипа.
1. Использование способа, когда мочевой пузырь подпаян к нижнему сегменту матки.
2. Отделение пузырно-маточной складки с мочевым пузырем гидравлически, когда под пузырно-маточную складку вводят раствор хлорида натрия в количестве 40-50 мл.
Применение в клинике.
Разработанный способ гидравлической отсепаровки мочевого пузыря от передней стенки матки использован у 110 родильниц при повторном кесаревом сечении, у которых интраоперационно имелся выраженный спаечный процесс и мочевой пузырь был «припаян» к нижнему сегменту матки.
Характеристика медико-экономической эффективности.
1. Предполагается снижение количества интраоперационных осложнений при кесаревом сечении, таких как травмы мочевого пузыря.
2. Предполагается снижение послеоперационных осложнений (формирование пузырно-маточных свищей).
3. Относительно небольшой расход перевязочного материала и лекарственных средств.
Клинический пример 1
Родильница М. 37 лет.
Поступила в РКБ роддом №3 с диагнозом: беременность 37 недель, ОАА (рубец после 2-х операций кесарева сечения).
Беременность 3-я, роды предстоят 3-е абдоминальные. Настоящая беременность протекала гладко. Обследована и подготовлена на операцию.
Операция Кесарево сечения в нижнем сегменте матки.
Разрез на передней брюшной стенке по Пфанненштилю с иссечением старого рубца, послойно вскрыта передняя брюшная стенка. По вскрытию обнаружена беременная матка, размером соответствующим сроку беременности. Отмечается выраженный спаечный процесс, мочевой пузырь «подпаян» к передней стенке матки в зоне рубца. Под пузырно-маточную складку введен раствор хлорида натрия в количестве 40 мл, создана «гидравлическая подушка», в свободном от пузыря месте произведен разрез и пузырно-маточная складка вместе с мочевым пузырем спущена вниз. Гистеротомия по Гусакову, извлечен за головку плод мужского пола весом 3360 г, ростом 51 см, по Апгар оценен 7-8 балла. Гистероррафия, перетонизация, санация брюшной полости, восстановление передней брюшной стенки. Ассептическая наклейка.
Послеоперационный период протекал гладко.
Выписана в удовлетворительном состоянии.
При контрольном осмотре через месяц: жалоб не предъявляет, дизурических явлений нет. При ультрозвуковом исследовании патологии не выявлено.
Клинический пример 2
Родильница М. 24 лет. Поступила в РКБ роддом №3 с диагнозом: беременность 37 недель, тазовое предлежание, ОАА (рубец после 2-х операций кесарева сечения).
Беременность 3-я, роды предстоят 3-е абдоминальные. Настоящая беременность протекала гладко.
Обследована и подготовлена на операцию. Операция Кесарево сечения в нижнем сегменте матки.
Разрез на передней брюшной стенке по Пфанненштилю с иссечением старого рубца, послойно вскрыта передняя брюшная стенка. По вскрытию обнаружена беременная матка размером, соответствующим сроку беременности. Отмечается выраженный спаечный процесс, мочевой пузырь «подпаян» к передней стенке, в средней трети матки выше зоны рубца. Под пузырно-маточную складку введен раствор хлорида натрия в количестве 40 мл, создана «гидравлическая подушка», в свободном от пузыря месте произведен разрез и пузырно-маточная складка вместе с мочевым пузырем спущена вниз. Гистеротомия по Гусакову, извлечен за ножку плод женского пола весом 3100 г, ростом 50 см, по Апгар оценен 7-8 балла. Гистероррафия, перетонизация, санация брюшной полости, восстановление передней брюшной стенки. Ассептическая наклейка.
Послеоперационный период протекал гладко.
Выписана в удовлетворительном состоянии.
При контрольном осмотре через 24 дня: жалоб не предъявляет, дизурических явлений нет. При вагинальном осмотре патологии не выявлено. Ультразвуковая картина без особенностей.
Информация, принятая во внимание
1. Зарипов Т.Ш., Землянсков П.А., Гайнуллина Л.С. Побережная, Мовергоз С.В.: Способ ретроградного выделения задней стенки мочевого пузыря из спаек после ранее перенесенного кесарева сечения при лапароскопической субтотальной и тотальной гистерэктомии. Патент №2572448 от 01.12.2014 г.
2. Национальное руководство. Акушерство. Под ред. Э.К. Айламазяна, В.И. Кулакова, В.Е. Радзинского, Г.М. Савельевой 2014 г. – прототип.
3. Е.О. Сазонова. Лапароскопическая гистерэктомия: современные подходы. – Автореф. дис. канд. мед. наук. – М., 2002. – 22 с.: Способ улучшения визуализации границы стенки мочевого пузыря и стенки матки при их сращении после ранее перенесенного кесарева сечения при лапароскопической субтотальной и тотальной гистерэктомии путем введения в мочевой пузырь раствора метиленового синего до умеренного наполнения и последовательного рассечения спаек по направлению от тела матки к ее шейке.
Способ профилактики повреждения мочевого пузыря при повторной операции кесарева сечения, заключающийся в отсепаровке мочевого пузыря от нижнего сегмента матки, отличающийся тем, что после отграничения брюшной полости салфетками под пузырно-маточную складку вводят раствор хлорида натрия в количестве 40-50 мл, формируют «гидравлическую подушку», по верхнему краю «гидравлической подушки» производят разрез пузырно-маточной складки и вместе с гидравлически отсепарованным мочевым пузырем пузырно-маточную складку отодвигают вниз, после чего производят гистеротомию.

Источник
Пластика несостоятельного рубца на матке
Кесарево сечение является одной из самых распространённых акушерских операций. За последние несколько десятилетий частота кесарева сечения в России увеличилась более чем в два раза и составляет около 24 %. Увеличение количества этих операций происходит в основном за счёт крупных акушерских стационаров и перинатальных центров, где концентрируются женщины с наиболее тяжёлой акушерской патологией, высоким материнским и перинатальным рисками. Рост числа операций кесарева сечения связан с тем, что эта операция снижает перинатальный риск, а по некоторым данным детский и материнский травматизм. Также кесарево сечение упрощает родоразрешение в сложных акушерских и пограничных ситуациях. Но увеличение количества операций кесарева сечения в России и в мире имеет и определённые отрицательные стороны. В первую очередь – это увеличение количества женщин репродуктивного возраста, имеющих рубец на матке. А по статистике около 30 % женщин, которым выполнялось кесарево сечение, планируют ещё беременности в будущем. В связи с этим особо актуальным является вопрос состоятельности рубца на матке после кесарева сечения, влияние состояния рубца на течение последующих беременностей и родов. Поэтому крайне важной проблемой на сегодняшний день является несостоятельный рубец на матке после кесарева сечения.
Что такое несостоятельность рубца на матке?
Рубец на матке после кесарева сечения (как и после других операций на матке – миомэктомии, метропластики) может быть состоятельным или несостоятельным. Состоятельный рубец имеет адекватную толщину и не содержит каких-либо полостей. Такой рубец достаточно эластичен и может растягиваться и выдерживать нагрузку во время беременности и родов. Несостоятельный рубец отличается небольшой толщиной, формированием углублений (ниш), большим содержанием соединительной ткани. В литературе существует множество терминов, описывающих несостоятельный рубец на матке: неполноценный рубец, дефект рубца после кесарева сечения, истмоцеле, ниша после кесарева сечения.
Чем опасен несостоятельный рубец на матке?
Беременность при несостоятельном рубце на матке сопряжена с риском разрыва матки во время беременности и в родах, аномальным прикреплением плаценты (вращение). Также описана перфорация матки в области ниши при введении в полость матки внутриматочной спирали.
Почему формируется несостоятельный рубец на матке после кесарева сечения?
Адекватное заживление шва на матке и формирование полноценного рубца после кесарева сечения – это один из основных вопросов этой операции. На процесс заживления шва на матке влияет множество факторов.
Можно выделить следующие факторы риска формирования несостоятельного рубца на матке после кесарева сечения:
- Большая длительность операции
- Большая кровопотеря при кесаревом сечении
- Экстренное кесарево сечение
- Использование методики Гусакова при вскрытии полости матки (способствует формированию кровоизлияний и гематом в области краёв разреза, есть риск перехода разреза на сосудистый пучок)
- Нарушение техники ушивания матки, использование неадекватного шовного материала
- Эндометрит поле кесарева сечения
Из всех перечисленных факторов формирования несостоятельного рубца на матке основным является эндометрит (воспаление матки). У женщины послеродовый период протекают на фоне физиологического снижения иммунитета, поэтому в послеродовом периоде значительно легче возникают различные инфекционно-воспалительные заболевания (эндометрит, мастит). А после кесарева сечения на это «накладываются» факторы риска инфекционных осложнений, такие как наличие шва на матке, отёк и ишемия (недостаточное кровоснабжение) тканей в зоне шва, наличие шовного материала. Поэтому частота эндометрита после самопроизвольных родов составляет в среднем 5 %, а после кесарева сечения – 15 %.
Как формируется несостоятельность рубца на матке после кесарева сечения?
Ранняя несостоятельность швов на матке, возникающая на фоне прогрессирующего острого послеродового эндометрита, может проявиться возникновением тазового перитонита (острое воспаление тазовой брюшины вследствие поступления инфицированного содержимого полости матки через несостоятельный шов в полость малого таза). В большинстве же случаев с острым эндометритом удаётся справиться, но воспалительный процесс в области шва может принять подострое (торпидное) течение, что приводит к замедлению заживления шва на матке и в итоге к формированию так называемой поздней несостоятельности рубца. Современная ситуация осложняется тем, что эндометрит у большинства больных после кесарева сечения изначально имеет подострое, скрытое течение, приводящее к поздней диагностике.
Как проявляется несостоятельность рубца на матке после кесарева сечения вне беременности?
Взаимосвязь между несостоятельностью рубца и гинекологическими симптомами у небеременных женщин была установлена относительно недавно. Ниша в области рубца на матке может проявляться обильными и длительными менструациями, длительными мажущими кровяными выделениями перед менструацией и после менструации, болезненными менструациями (дисменорея), болями при половом контакте (диспареуния). Считается, что основная причина нарушений менструального цикла – это скопление менструальной крови в нише и нарушение контрактильной (сократительной) способности матки, которые приводят к возникновению постменструальных кровяных выделений и боли.
Какое обследование необходимо для выявления несостоятельного рубца на матке?
Беременность у женщин с оперированной маткой (после кесарева сечения) должна быть планируемой и требует проведения прегравидарного обследования и подготовки. Оценка состоятельности рубца на матке после предыдущего кесарева сечения является одним из основных вопросов. Диагностика несостоятельности рубца на матке всегда сложна и требует использования комплекса инструментальных исследований.
Ультразвуковое исследование является важным методом оценки течения репаративных процессов и оценки состоятельности рубца оперированной матки. Ультразвуковые критерии полной несостоятельного рубца на матке: полный или почти полный (истончение миометрия до 2 мм и менее) дефект миометрия в виде ниши в проекции рубца на матке. При частичной несостоятельности определяются ниши меньшего размера, захватывающие только часть рубца, полости в толще рубца на матке, неоднородность рубца и снижение кровотока (васкуляризации) в области рубца, что указывает на наличие рубцовой ткани.
Более информативно использование гидросонографии, поскольку при этом методе диагностики лучше визуализируется полость матки и ниша в области рубца. Гидросонография – то ультразвуковое исследование матки, совмещённое с контрастированием полости матки физиологическим раствором. Метод исследования позволяет определить глубину ниши и минимальную толщину стенки матки (миометрия) с области ниши.
Магнитно-резонансная томография (МРТ) малого таза является достаточно перспективным методом оценки состояния рубца на матке после кесарева сечения. МРТ позволяет точно определить размеры ниши и толщину стенки матки в области рубца, оценить состояние околоматочной клетчатки и выраженность рубцового процесса в пузырно-маточном пространстве после перенесённого кесарева сечения.
При обнаружении несостоятельности рубца на матке или подозрении на неё по данным ультразвукового исследования показано выполнение гистероскопии. Это эндоскопический метод исследования, при котором врач с помощью специального оптического инструмента (гистероскопа), введённого чрез канал шейки матки осматривает полость матки. Гистероскопию необходимо выполнять в первую фазу менструального цикла, когда тонкий эндометрий позволяет оценить состояние подлежащий тканей в области рубца. При несостоятельности рубца отмечают наличие ниши, втяжения в области рубца. Часто отмечают обеднение сосудистого рисунка и белесоватый цвет рубцовых тканей, что свидетельствует о выраженном преобладании соединительнотканного компонента. Иногда можно обнаружить остатки шовного материала и эндометриоидные кисты в области рубца.
Как лечить несостоятельность рубца на матке после кесарева сечения?
При наличии неглубокой ниши по данным ультразвукового исследования и гистероскопии, наличие жалоб на болезненные менструации и постменструальные мажущие кровяные выделения возможно выполнение гистерорезектоскопической резекции ниши. Это эндоскопическая операция, которая выполняется с помощью оптического инструмента – гистероскопа, совмещённого с электрохирургическим инструментом в виде петли, с помощью которой срезают рубцовые края ниши, дела их более пологими. Это приводит к улучшению оттока менструальной крови из ниши в области рубца и уменьшению болезненности менструаций.
При полной несостоятельности рубца на матке, наличии жалоб и для предупреждения осложнений при планируемой беременности и в родах показано выполнение пластики рубца на матке вне беременности. Эта операция также называется метропластикой. Операция может быть выполнена лапаротомным (открытым), лапароскопическим или влагалищным доступом. Каждый доступ имеет свои показания и противопоказания, преимущества и недостатки. Но смысл выполняемой операции один – отделить мочевой пузырь от шейки матки, выделить зону рубца на матке, иссечь рубцовую ткань и ушить дефект матки. При формировании полноценного рубца на матке проходят жалобы на нарушения менструального цикла и появляется возможность планировать беременность с меньшими рисками (беременность в нише, вращение плаценты, разрыв матки по рубцу при беременности и в родах).
Какие осложнения возможны при операции пластики рубца на матке?
После кесарева сечения всегда возникает рубцово-спаечный процесс в области пузырно-маточного пространства. Если после кесарева сечения возникает эндометрит и несостоятельность рубца на матке, это часто сопровождается формированием более выраженных рубцов в пузырно-маточном пространстве, плотному прикреплению задней стенке мочевого пузыря к области рубца на матке. При последующей операции пластики рубца на матке это может стать причиной травмы мочевого пузыря. Если повреждение мочевого пузыря распознано во время операции, то необходимо ушить дефект стенки мочевого пузыря двухрядным швом и дренировать мочевой пузырь уретральным катетером в послеоперационном периоде в течение 7 – 10 дней для предотвращения формирования пузырно-маточного свища.
Через какое время после операции возможна беременность?
Обычно после операции проводится амбулаторное наблюдение за пациенткой, выполняется ультразвуковое исследование малого таза через 1, 3, 6 и 12 месяцев после операции. При формировании полноценного рубца на матке беременность планируется через 9 – 12 месяцев после операции.
Источник
