Уретрита цистита воспаления почек

Цистит – воспалительное заболевание мочевого пузыря. Оно возникает из-за попадания инфекции восходящим путем на фоне ослабленного иммунитета. Частые переохлаждения, отсутствие возможности своевременного опорожнения мочевого пузыря, аденома простаты у мужчин, беременность у женщин –причины, приводящие к циститу. Они приводят к застою мочи, нарушению локального иммунитета. Признаки заболевания – частые мочеиспускания, постоянные позывы к опорожнению, боли в низу живота, рези, изменение внешнего вида мочи, иногда вздутие кишечника.
Хронический цистит опасен тем, что дает ложную клиническую картину, когда болит низ живота и поясница. При мочекаменной болезни, например, наблюдаются схожие признаки, потому что происходит местное снижение защиты слизистых оболочек мочевыводящих путей, повышается восприимчивость к инфекциям. Это происходит из-за механического повреждения слизистых выходящими камнями и песком, возникшие царапины воспаляются.
Пиелонефрит как осложнение цистита
 Цистит неосложненный хорошо лечится. В большинстве случаев не переходит в хроническую форму. Бывает, что после цистита болят почки. Чем это можно объяснить? В некоторых случаях воспалительный процесс не останавливается на уровне мочевого пузыря, а поднимается по мочеточникам выше. Происходит это в следующих случаях:
Цистит неосложненный хорошо лечится. В большинстве случаев не переходит в хроническую форму. Бывает, что после цистита болят почки. Чем это можно объяснить? В некоторых случаях воспалительный процесс не останавливается на уровне мочевого пузыря, а поднимается по мочеточникам выше. Происходит это в следующих случаях:
- при снижении иммунитета;
- недостаточном лечении (или при отсутствии такового);
- врожденных аномалиях мочевыводящей системы (опущении или гипоплазии почек, перегибах мочеточников);
- продолжении действия провоцирующих факторов.
При локализации воспаления в почечных лоханках возникает осложнение – пиелонефрит.
Боль в почках при изолированном цистите не характерна.
Пиелонефрит – воспаление почечной лоханки и прилежащих к ней интерстициальных тканей. Функциональная единица почки – нефрон, ответственная за формирование мочи как результата очистки крови, при этом не поражается. Поэтому для пиелонефрита не характерны отеки, повышение давления, задержка мочи, почечная недостаточность. Появление этих симптомов указывает на развитие осложнения и требует немедленной госпитализации, а лечение пиелонефрита в домашних условиях вполне возможно.
Признаки заболевания почек
В клиническом анализе крови будет повышено СОЭ, лейкоцитоз со сдвигом влево (увеличение количества палочкоядерных и сегментоядерных молодых лейкоцитов).
В клиническом анализе мочи появятся лейкоциты на все поле зрения, эритроциты измененные, возможен белок и песок.
Признаками, сигнализирующими о вовлечении почек в воспалительный процесс, являются:
- ухудшение самочувствия;
- появление ознобов, лихорадки до высоких цифр — «свечки температуры»;
- изменения мочи;
- возникновение тянущих, ноющих сильных болей в спине в пояснице (место проекции почек).
При ультразвуковом исследовании почек обнаружится повышенная эхогенность почечной паренхимы, утолщение стенок лоханки, ее отечность.

Группа риска
Заболеть пиелонефритом можно остро на фоне полного здоровья. Также возникнуть он может как осложнение основного заболевания. Появление тревожных симптомов требует своевременной диагностики и немедленного лечения. В группу риска по заболеваемости пиелонефритом входят:
- Страдающие хроническими циститами.
- Лица с врожденной анатомической патологией мочеполовых путей.
- Мужчины с аденомой простаты, хроническим простатитом или уретритом.
- Беременные женщины.
- Лица только что начавшие половую жизнь.
- Пациенты с сахарным диабетом, мочекаменной болезнью, полипами, кистами почек, подагрой, снижением иммунитета, мочевым рефлюксом.
- Маленькие дети.
Как поставить диагноз
 При появлении новых пугающих симптомов, нужно незамедлительно обратиться к врачу.
При появлении новых пугающих симптомов, нужно незамедлительно обратиться к врачу.
Если такая возможность временно не доступна, диагноз необходимо установить самостоятельно.
Что для этого надо сделать?
- Следует набрать прозрачную баночку мочи, дать отстояться около двух часов, просмотреть ее на проходящий свет. При наличии прожилок крови, гноя, обилия песка, повышенной мутности, диагноз пиелонефрит вероятен.
- Обязателен замер температуры. Высокие цифры, более 38 – 39 градусов, появляющиеся несколько раз на день, с ознобом, потливостью, слабостью также говорят о воспалении почечных лоханок.
- Для заболевания характерны боли. Локализованы они в поясничной области, остро отдают внутрь. Определяются при аккуратном поколачивании кулачком по нижним ребрам слева и справа. Сторона наибольшей болезненности поражена больше.
Анализ крови, мочи можно сдать самостоятельно. Ультразвуковое исследование почек подтвердит диагноз.
Сочетание высокой свечкообразной лихорадки с ознобами, почечными болями и визуальными изменениями мочи свидетельствуют о пиелонефрите.
Помощь при острой почечной боли
При появлении боли в области почек первым исключается радикулит. Среди его признаков отсутствует лихорадка и мочевые изменения, имеется зависимость от положения тела и ограничение движений.
При почечных болях причиной может быть выход камней. Боли будут резкими, отдавать в низ живота, по ходу мочеточников, могут сопровождаться тошнотой, рвотой, вздутием кишечника. Прекращаются внезапно.
В случаях почечной патологии больного нужно уложить, обеспечить тепло на поясничную область и дать спазмолитические препараты.
Греть поясницу грелками, использовать парилку или горячую ванну нельзя.
Сухое тепло предполагает обмотать поясницу теплым пледом или одеть пояс из собачьей шерсти.
Далее провести предварительную диагностику и начать лечение с первого дня.
Проблемы психосоматики (влияние психического состояния на физическое здоровье) могут давать похожую клинику болей в пояснице и позвоночнике, но объективные признаки, как появление сукровицы в моче, не дают спутать диагноз.
Методы лечения
 Лечение пиелонефрита однозначно должно проводиться антибиотиками. Правильным методом диагностики является посев мочи для бактериоскопии и определения чувствительности к антибактериальным лекарственным средствам. Но в таком случае теряется драгоценное время, поскольку анализ делается достаточно долго.
Лечение пиелонефрита однозначно должно проводиться антибиотиками. Правильным методом диагностики является посев мочи для бактериоскопии и определения чувствительности к антибактериальным лекарственным средствам. Но в таком случае теряется драгоценное время, поскольку анализ делается достаточно долго.
Для избегания подобного назначаются антибиотики широкого спектра действия и нитрофурановые преапраты: «Цефтриаксон», «Цефазолин», «Пефлоксоцин», «Гатифлоксоцин», «Нирофурантоин», «Фуразидин».
Торговые названия подбираются по критерию наличия в аптеках и материальной доступности. Дозировки используются высокие, специально прописанные инструкциями для такого вида заболевания. Курс составляет не менее 14 дней, что соответствует длительности острого периода.
Повторный анализ мочи должен проводиться 2 – 3 раза за весь период лечения, которое продолжается без изменений только в случае положительной динамики в анализах (уменьшение СОЭ, лейкоцитоза крови, лейкоцитов, белка мочи).
 Обязательным является назначение мочегонных препаратов в виде народных средств – почечных чаев с дополнительным противовоспалительным эффектом. В их состав входят медвежьи ушки, березовые почки, ромашка, календула, шиповник, полевой хвощ, толокнянка.
Обязательным является назначение мочегонных препаратов в виде народных средств – почечных чаев с дополнительным противовоспалительным эффектом. В их состав входят медвежьи ушки, березовые почки, ромашка, календула, шиповник, полевой хвощ, толокнянка.
Во время лечения больной соблюдает режим дня и диету. Необходимо избегать холода, сквозняка, использовать сухое тепло на поясничную область. Следует исключить из пищи жирное, жаренное, острое, специи.
Из противовоспалительных таблеток выбираются препараты «Нимесулид», «Ибупрофен», «Мелоксикам» под разными торговыми названиями. Спазмолитики снимают спазм с воспаленных тканей, облегчают отток мочи, предотвращая ее застой.
Обязательна витаминотерапия любыми доступными безрецептурными средствами.
Лекарства принимаются по схеме, назначенным курсом. Таблетки и чаи не отменяются самостоятельно даже при клиническом улучшении вплоть до полного выздоровления, подтвержденного анализами крови, мочи, ультразвуковым исследованием.
Лечить пиелонефрит надо обязательно, чтобы уменьшить риск возникновения гломерулонефрита, вторичного сморщивания почки и формирования хронической почечной недостаточности.
Источник
Отличается цистит от уретрита не только локализацией патологического процесса. Но зачастую заболевшие люди одинаково описывают субъективные ощущения. В связи с наличием симптомов, характерных другим мочеполовым патологиям, специалисты обязательно проводят дифференциальную диагностику. По окончании комплексного обследования нужно пройти полный курс медикаментозного лечения и несколько месяцев заниматься профилактикой. Эти меры помогут избежать осложнений и рецидива болезни.
Общие симптомы цистита и уретрита
 Циститу и уретриту характерна дизурия. Её признаками является болезненность при выделении урины, уменьшение объёма мочи во время опорожнения пузыря, увеличение частоты позывов. При обоих заболеваниях человек становится раздражительным, у него снижается качество сна.
Циститу и уретриту характерна дизурия. Её признаками является болезненность при выделении урины, уменьшение объёма мочи во время опорожнения пузыря, увеличение частоты позывов. При обоих заболеваниях человек становится раздражительным, у него снижается качество сна.
В результатах анализа мочи выявляют общие для цистита и уретрита показатели:
- ощелочение урины (pH>7);
- лейкоцитурию;
- наличие слизи;
- бактериурию;
- помутнение мочи;
- гематурию (скрытую кровь в урине).
Лёгкое течение обоих заболеваний не меняет показатели крови при её клиническом исследовании. Одинаково проявляется и сложная форма патологий. При тяжёлом развитии цистита и уретрита в результате ОАК отмечают лейкоцитоз больше 7-9×10*9, увеличение СОЭ выше 15мм/ч и нейтрофилез не меньше 6%.
Отличительные признаки патологий
Характерной особенностью заболеваний считается выраженность дизурии. При уретрите во время мочеиспускания человек ощущает резкую боль, жжение. В случае поражения слизистой пузыря эти признаки слабо проявляются. При цистите также постоянно чувствуется распирающая тяжесть, дискомфорт и тупая боль внизу живота. Воспаление же мочеиспускательного канала не сопровождается этими симптомами, но есть непроходящий зуд и слипание стенок его просвета.

Другие отличия цистита и уретрита:
| Показатели | Цистит | Уретрит | |
|---|---|---|---|
| Локализация патологического процесса | Слизистая мочевого пузыря | Стенки уретры | |
| Месторасположение болевых ощущений | Внизу живота в области лобковой кости | У мужчин : при прохождении мочи по уретре внутри полового члена | |
| У женщин: при прохождении урины по мочеиспускательному каналу (ниже лобка) | |||
| Характеристика урины | Запах: выраженный, неприятный | Моча не приобретает неспецифического аромата | |
| Цвет: мутный, темно-желтый | Прозрачность и посветление оттенка урины появляется во 2─3 порции при исследовании 3-стаканной пробы | ||
| Мочевыделительная функция | Возможно появление императивного (неотложного) недержания мочи, которому характерны частые позывы и невозможность задержать выделение урины, чтобы добраться до туалета | Не бывает самопроизвольного опорожнения органа | |
| Отсутствует никтурия (частые ночные позывы к мочеиспусканию) | |||
| Температура тела | Возрастает до 37,3─37,8° C. | В пределах 36,6─37° C. | |
| Признаки интоксикации организма | Бывает слабость, ухудшение самочувствия, головная боль, озноб | Отсутствуют симптомы отравления | |
| Субъективные симптомы | Есть ощущение о неполном опустошении органа | Нет чувства недостаточного опорожнения пузыря. Есть впечатление, что слипается мочеиспускательный канал | |
| Диагностические данные | УЗИ | На снимке видно уплотнение, утолщение стенок пузыря, неоднородность содержимого органа | Структура оболочек мочевика не изменяется |
| Цистоскопия | Покраснение и отёчность слизистой в мочевом пузыре | Цистоскопия не проводится | |
| Не инструментальный осмотр | Внешний вид ткани наружного отверстия мочевого канала остаётся без изменений | У мужчин краснеют, подпухают и/или слипаются губки уретры | |
| У женщин заметно покраснение слизистой вокруг выхода мочевыделительного канала | |||
Вышеизложенные различия считаются условными, поскольку тотальный уретрит сопровождается теми же симптомами, что и острый цистит. Поэтому только с помощью аппаратного обследования врачи окончательно устанавливают диагноз.
Причины цистита
Воспаление слизистой мочевого пузыря возникает на фоне уретрита, уролитиаза, переохлаждения, изменения гормонального статуса при беременности, мено- и андропаузе. Болезнь часто развивается вследствие пиелонефрита, раздражения оболочки органа веществами, выводящимися через почки. Нередкой причиной цистита является проникновение бактерий внутрь пузыря или активация условно-патогенной микрофлоры из-за иммунодефицитных состояний.
Слизистая мочевого пузыря воспаляется, если человек:
- не соблюдает нормы гигиены;
- носит тесное и/или синтетическое нижнее бельё;
- ведёт малоподвижный образ жизни;
- не лечит заболевания органов половой системы и другие хронические патологии;
- не пользуется презервативом при анальном сексе и коитусе с партнёром, больным ИППП.
 Бывает, что у женщин воспаление оболочки пузыря развивается после первого полового акта. Причиной цистита считается рубцевание слизистой влагалища в месте разорвавшейся девственной плевы. Если в процессе заживления деформируется отверстие уретры, инфекции чаще проникают внутрь короткого мочевыделительного канала. Это вызывает рецидив посткоитального цистита вслед за половым актом.
Бывает, что у женщин воспаление оболочки пузыря развивается после первого полового акта. Причиной цистита считается рубцевание слизистой влагалища в месте разорвавшейся девственной плевы. Если в процессе заживления деформируется отверстие уретры, инфекции чаще проникают внутрь короткого мочевыделительного канала. Это вызывает рецидив посткоитального цистита вслед за половым актом.
Причины уретрита
Стенки мочеиспускательного канала воспаляются на фоне цистита, инфекционных заболеваний половых органов, венерических патологий. Часто патогены в оболочку уретры проникают с лимфой или кровью из очагов болезни в кишечнике, дыхательных путях, других органах, не связанных с мочевыделительной системой.
Другие причины уретрита:
- отказ от применения презервативов во время секса;
- травма слизистой уретры (ушиб, повреждение конкрементом или инструментом);
- чрезмерное использование гелей для интимной зоны;
- несоблюдение гигиенических норм.
Нередко болезнь возникает из-за употребления острой, кислой пищи, приёма алкоголя, длительной лекарственной терапии или аллергии. Стенки мочеиспускательного канала могут воспалиться по тем же причинам, которые вызывают развитие цистита.
Дифференцирующая диагностика
Дизурия отмечается при многих заболеваниях мочевыделительных органов. Поэтому врачи проводят комплексное обследование с применением аппаратных и лабораторных методов диагностики.
Дифференцирующие признаки патологий:
- Цистит. Боль возникает в конце процесса мочеиспускания. На снимках УЗИ заметны дивертикулы, увеличение толщины стенок и асимметрия пузыря. Моча остаётся мутной во всех стаканных пробах, в урине обнаруживают переходный эпителий. Определить диагноз помогает цистоскопия, биопсия слизистой.
- Уретрит. Боль возникает вначале процесса мочеиспускания. Иногда наблюдают гнойные, серозные выделения. В анализах выявляют плоский эпителий. Окончательный диагноз устанавливают после получения результатов мазка.
- Пиелонефрит. Выразительными становятся признаки интоксикации. Пациент ощущает боль в области поясницы, возрастающей при поколачивании ниже почек. При анализе мочи выявляют снижение её плотности. Во время рентгеноурологического исследования отмечают изменения ткани в чашечно-лоханочном аппарате.
-
 Мочекаменная болезнь. У пациента есть почечные колики, кровь в моче. При исследовании УЗИ и рентгенографии обнаруживают камни в пузыре, почках и/или канальцах.
Мочекаменная болезнь. У пациента есть почечные колики, кровь в моче. При исследовании УЗИ и рентгенографии обнаруживают камни в пузыре, почках и/или канальцах. - Простатит, аденома. Мужчины замечают тяжесть в промежности, затрудненное опорожнение пузыря. При ректальном исследовании выявляют увеличение половой железы.
Во время аппаратного исследования мочевого пузыря и простаты на снимках могут выявить новообразования. Злокачественность опухолей определяют методами гистологии.
Особенности лечения цистита и уретрита
Чтобы избежать распространения патологического процесса в другие отделы мочеполовой системы, нужно на период лечения отказаться от секса. Требуется также пройти обследование и курс терапии половому партнёру заболевшего человека.
Лечение цистита, уретрита или их сочетания:
- Пациенту назначают щадящую диету с исключением из рациона острой, кислой, жирной, жареной пищи, газированных напитков и алкоголя. Человеку нужно употреблять воды более 2 л, чтобы улучшить вымывание патогенов из мочевыделительных органов.
- Для укрепления защитной системы организма используют повышающие иммунитет средства.
- Для уничтожения инфекции используют антибиотики и антимикробные препараты, к которым патогены выявили чувствительность.
- Для предупреждения распространения болезни применяют сидячие ванночки или промывания с добавлением в жидкость уроантисептиков.
-
 Симптоматическую терапию проводят спазмолитиками и противовоспалительными средствами.
Симптоматическую терапию проводят спазмолитиками и противовоспалительными средствами. - При лечении беременных женщин применяют вагинальные свечи и таблетки, не предоставляющие угрозу формирования ребёнка.
Нельзя после улучшения самочувствия прекращать или менять схему терапии. Нарушение врачебных предписаний, уменьшение лекарственных дозировок или отказ от физиопроцедур способствует хронизации болезни. Прогноз благоприятный, длительность лечения занимает 5─14 дней.
Возможные осложнения
Воспаление слизистых мочевыделительных путей быстро прогрессирует. Уретрит перерастает в тотальную форму, вызывает цистит. Поражение оболочки пузыря при неправильном лечении либо отсутствии терапии становится причиной развития пиелонефрита.
Воспаление стенок мочевыделительного канала нередко провоцирует бесплодие. У мужчин на фоне уретрита поражается слизистая пениса, простата, семенники и другие структуры половой системы. У женщин часто развиваются болезни вульвы, влагалища, яичников, шейки матки.
Предупреждающие мероприятия
С момента начала терапии и всю последующую жизнь заболевший человек должен избегать переохлаждения, соблюдать нормы гигиены половых органов. Нужно также отказываться от незащищённого секса с новым партнёром и всегда пользоваться презервативом при анальном акте во время интимной близости.
Требуется своевременно лечить все хронические и инфекционные заболевания. Так предупреждают распространение патогенов лимфогенным или гематогенным путём.
После медикаментозной терапии разрешается в целях профилактики использовать методы народной медицины. В аптеках продаются фитопрепараты для лечения цистита. Их можно употреблять как превентивное средство воспаления оболочек пузыря и уретры, только требуется брать половину обозначенной на упаковке дозы.
Заключение
Заболевшему человеку трудно понять по субъективному ощущению разницу между циститом и уретритом. Без лабораторных и аппаратных методов диагностики невозможно определить и причину этих патологий. Отказ от обследования ухудшает прогноз лечения и способствует развитию осложнений вследствие применения неправильно подобранных лекарств.
Источник
Здравствуйте! Сегодня мы с вами пообщаемся об инфекциях половых путей, а именно: о бессимптомной бактериурии, о неосложненном цистите и неосложненном пиелонефрите.
Инфекции мочевых путей очень актуальны для урологов, поскольку практикующий врач ежедневно сталкивается с подобной проблемой. Когда мы говорим об инфекции мочевых путей, мы должны говорить о том, что воспалительный процесс присутствует, но при этом нет явных признаков болезней почек.

Если мы говорим о бактериурии (присутствии бактерий в моче), то мы должны сказать, что данные бактерии в моче не только имеются, но и активно размножаются.
Классификация инфекций
Существует большое количество классификаций инфекций мочевых путей.
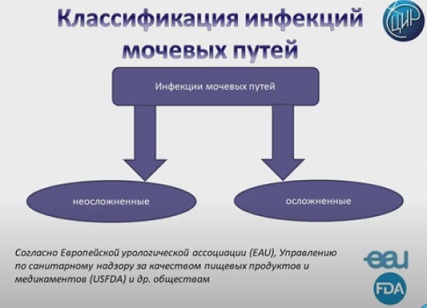
Согласно европейской рекомендации урологов, различают осложненную и неосложненную инфекцию мочевых путей. Всемирно известная Food and Drug Administration (FDA) также придерживается данной классификации.

Инфекция мочевых путей, если мы говорим о неосложненной, подразумевает присутствие воспалительного процесса в нижних мочевых путях – это мы говорим о цистите, либо верхних мочевых путях – это пиелонефрит у небеременных женщин без явных признаков анатомо-функциональных изменений со стороны органов мочевой системы.
Если мы говорим об осложненной инфекции мочевых путей, мы должны говорить о всех других инфекциях. Это инфекции у беременных женщин, у мужчин, у лиц с иммунодефицитом, у пациентов с сахарным диабетом.
Также разделяют катетеро-ассоциированную инфекцию. Она заключается в том, что данная инфекция у людей возникает после катетеризации в течение 72 часов, либо на фоне имеющегося постоянного дренажа, катетера. Это может быть нефростомический дренаж, например, установка беременной женщине по поводу острого гестационного пиелонефрита с нарушением пассажа мочи.
Также выделяют уросепсис. Это острое состояние на фоне инфекции мочевых путей у мужчин с катетером, которая угрожает жизни. Связано это с полиорганной недостаточностью, гипотомией и тканевой гипоксией.
Бессимптомная бактериурия
Бессимптомная бактериурия, или асимптоматическая бактериурия. Эта ситуация не угрожает человеку, однако присутствие бактерий – это уже комменсальная колонизация. Бессимптомная бактериурия защищает от суперинфекции вирулентными уропатогенами.

* Если говорить о статистике и этиологии возникновения бессимптомной бактериурии, то бессимптомная бактериурия наблюдается у 1% до 5% всех здоровых женщин пременопаузального периода.
* Если мы говорим о мужчинах, либо о пожилых женщинах, то этот показатель возрастает до 19%.
* Если мы говорим о пациентах с сахарным диабетом, то этот показатель находится в интервале от 0,7% до 27% случаев.
* Если мы говорим о спинальных пациентах, то этот показатель находится в интервале от 30% до 60% случаев.
Критерии диагностики бессимптомной бактериурии

Бессимптомная бактериурия – это наличие двух положительных тестов присутствия бактерий в посеве мочи, взятых с интервалом 24 часа. При этом клинически значимым ростом является 10*5 КОЕ/мл в средней порции мочи.
* Если мы говорим о мужчинах, то достаточно одной порции мочи (тоже средней).
* Если мы говорим о том, что посев на микробиологическое исследование был взят
с помощью некого уретрального катетера, то репрезентативным является содержание бактерий в моче превышающее 10*3 КОЕ/мл.
При этом бессимптомная бактериурия со стороны ультразвуковой диагностики не имеет характерных изменений. Максимум, что мы можем увидеть при адекватном наполнении мочевого пузыря (а это физиологическая емкость должна соответствовать не менее 250-300 мл) некую гиперэхогенную взвесь. Толщина стенки мочевого пузыря не увеличена, и верхние мочевые пути не вовлечены в процесс. То есть почки не имеют изменений со стороны ультразвука.
Эндоскопическое исследование для постановки диагноза не требуется.
Рентгенологическое исследование для постановки диагноза также не требуется.
При этом диагностическим тестом для подтверждения бессимптомной бактериурии может использоваться ультразвуковое исследование мочевого пузыря с определением остаточной мочи.
Присутствие остаточной мочи может провоцировать рост микроорганизмов в мочевой системе. Антибактериальная терапия заключается в эрадикации возбудителя.
Если мы говорим о бессимптомной бактериурии у беременных женщин, то это очень важный скрининг, и его необходимо в обязательном порядке рекомендовать.

Лечение бессимптомной бактериурии позволяет снизить риск рождение детей с низкой массой тела и преждевременных родов.
Лечение бессимптомной бактериурии
На сегодняшний день существует несколько видов антибактериальной терапии.
1 . Монодоза – использования препарата однократно, и данный вид лечения эффективный, однако существует научная работа о том, что использование монодозы может приводить так называемому рождению детей с низкой массой тела. Это требует ещё доказательной медицины, однако вот такие работы существуют.
2. Короткий курс антибактериальной терапии 2 до 7 дней.
3. Длительное использование антибиотиков от 8 до 14 дней.
4. Непрерывный курс – это антибактериальная терапия при сохранности возбудителя в клинически значимом титре и присутствие угрозы со стороны плода в том, что воспалительный
процесс сохраняется, и снизить его мы не можем. То есть анализы мочи не всегда
с выраженной лейкоцитурией и бактериурией в содержании не менее 10*5 КОЕ/мл.

Сахарный диабет и бессимптомная бактериурия
Сахарный диабет (даже компенсированный) повышает риск присутствия бессимптомной бактериурии. При этом нелеченная и бессимптомная бактериурия не может быть причиной диабетической нефропатии.
Скрининг с хорошо контролируем сахарным диабетом на бессимптомную бактериурию не требуется.
Асимптомная бактериурия после катетера
Что касается присутствия воспалительного процесса в анализах у людей с бессимптомной бактерией, которые находятся с постоянным катетером? Это больше характерно для мужчин после задержки мочи. Антибактериальная терапия в данной ситуации не показана, поскольку на тренажах присутствует биофильт, который постоянно будет поддерживать микробную массу.
При наличии у пациента бессимптомной бактериурии и жалоб на запах мочи с умеренной дизурией, может быть рекомендовано использование препарата Уротропина, плюс обильное питье.
Неосложненный бактериальный цистит
Неосложненный бактериальный цистит – остро возникшая ситуация, либо внезапно, либо рецидивирующая после переохлаждения у небеременных женщин пременопаузального периода.
Половина женщин во всем мире хотя бы один раз в жизни испытывали неосложненной форму цистита. До 24 лет минимум одна из трех женщин могла иметь цистит.
Факторы риска: половой акт, применение спермицидных смазок, смена полового партнера, инфекция мочевых путей в детстве, наличие воспалительного процесса, наличие цистита у матери.

Клинический диагноз не несложен, поскольку он основывается на жалобах. Это острая возникшая ситуация, нарушения в мочевом пузыре и это болезненное мочеиспускание режущего характера, жжение.

Если по площади поражён большой объем слизистой мочевого пузыря, может возникать эпизод геморрагического цистита, то есть примеси крови в моче. В данной ситуации эндоскопический метод подтверждения острого неосложненного цистита не требуется, цистоскопии не требуется, рентгенологические методы диагностики тоже не требуются.
Лечение: назначается антибактериальная терапия короткого курса.
Если антибактериальная терапия не помогает, и сохраняется воспалительный процесс, в данной ситуации требуется подтверждение микробиологическими исследованиями роста бактерий и проведение антибиотикотерапии согласно результатам посева.
Пути возникновения:
* восходящий путь инфицирования – из мочеиспускательного канала;
* гематогенный – может возникать после перенесенного респираторного заболевания. могут возникать эпизода цистита.
Цистит у беременных женщин
Цистит у беременных ничем не отличается от цистита у небеременных. Антибактериальная терапия проводится согласно антибиотикограмме, но только мы вынуждены ограничить спектр назначаемых антибиотиков согласно состоянию беременности.
Рецидивирующая инфекция мочевых путей – это такое состояние, когда возникает 2 повторяющихся эпизода воспалительного процесса в течение 6 месяцев, либо 3 эпизода в течении одного года.

Факторы риска такие же, как и при неосложненной форме инфекции мочевых путей. Это инфекция мочевых путей в детском возрасте, наличие воспаления со стороны гинекологии.
При этом мы лечим воспалительный процесс и стараемся рекомендовать лечение у гинеколога, лечение кольпитов, кандидоза.
Инфекции мочевых путей у женщин в постменопаузе

Если мы говорим об инфекции мочевых путей у женщин в постменопаузальном периоде, здесь важно упомянуть о таких состояниях, как недержание мочи, атрофический вагинит, вследствие эстрогена дефицита, цистоцеле, наличие остаточной мочи.
Лечение заключается в том, что всегда идет выявление и устранение факторов риска, антимикробная профилактика. Также в
лечении используется иммунноактивная профилактика, использование препаратов, которые повышают устойчивость и защитный характер слизистой мочевого пузыря. Могут быть использованы интерфероны, могут бы использованы для лечения пробиотики, препараты, содержащие витамин C, растительными препаратами. Хорошо себя зарекомендовал препарат растительного происхождения Канефрон, который сейчас многим назначается.

Неосложненный пиелонефрит
Неосложненный пиелонефрит – остро возникшая ситуация болезненности в поясничной области на стороне поражения, с резким подъемом температуры тела до фебрильных цифр и болезненным мочеиспусканием. Данная ситуация, если она неосложненной формы, может лечиться амбулаторно.
На первый план в рамках диагностики выходит ультразвуковое исследование со стороны мочевых путей. Характерными изменением воспалительного процесса является отек паренхимы почки, снижение эхогенности паренхимы. Мы должны оценить нарушение адекватного оттока мочи по верхним мочевым путям. Смотрим отсутствие расширения чашечно-лоханочной системы.
Если чашечно-лоханочная система расширена, это обструктивная ситуация, при которой мы должны оценить степень расширения.
При незначительном расширении – 1-2 см – можно вести амбулаторно. Если имеется расширение более 2 см, даже если это связано с обструкцией мочеточника беременной маткой (в моей практике была обструкции 5 см), здесь необходима госпитализации для установки внутреннего дренажа.
Воспалительный процесс в почке – для подтверждения диагноза мы можем использовать магнитно-резонансную томографию, компьютерную томографию. Магнитно-резонансная томография используется у беременных.
Компьютерная томография используется с целью исключения причин обструкции, допустим, наличия камня где-нибудь в мочеточнике.
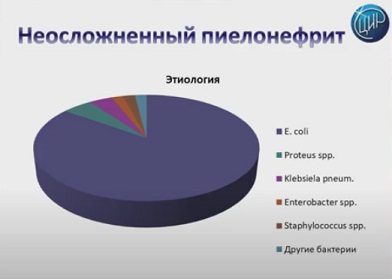
В обязательном порядке назначаются микробиологические исследования анализа мочи. Могут быть в 90 % случаев диагностированы кишечная флора: это кишечная палочка, энтерококк, клебсиелла, стафилококк, стрептококк, уреаза продуцирующие микроорганизмы.
Лечение всегда должно заключаться в адекватной антибактериальной терапии. Здесь могут быть профилактика антибиотиком и лечение до 14 дней под контролем общего состояния здоровья.
В принципе, это то, что я хотел рассказать.
Вопросы от пациентов эфира
Вопрос 1.
«Может ли хронический пиелонефрит повлиять на эпизод не развивающейся беременности?»
Мы не считаем, что хронический пиелонефрит может быть причиной эпизода неразвивающейся беременности. Хронический пиелонефрит – это хроническое заболевание. В данной ситуации это постоянный очаг инфекции. Любой провоцирующий фактор (это может быть переохлаждение, отсутствие адекватного мочеиспускания, когда женщина долго терпит) может спровоцировать активность этого хронического пиелонефрита.
Но хронический пиелонефрит не может влиять на эпизод неразвивающейся беременности.
Вопрос 2.
“Как отличить цистит от уретрита? Частые приступы, постоянно антибиотики.”
Очень хороший вопрос. Уретрит – это воспалительный процесс в мочеиспускательном канале. Мочеиспускательный канал женщины отличается от мужского. Он имеет более короткую длину (приблизительно 5 см), наружное отверстие мочеиспускательного канала открывается в преддверии влагалища в области спаек малых половых губ, что может являться причиной так называемого восходящего пути инфицирования.
Если мы говорим о расстройстве мочеиспускания, то для уретрита больше характерно жжение в начале мочеиспускания, а для цистита характерен дискомфорт внизу живота, нарушение дизурии (?
