Уход за больными мочекаменной болезнью
 Сестринский уход при мочекаменной болезни предполагает ежедневное наблюдение за пациентом, решение возникающих у него проблем и проведение необходимых медицинских процедур.
Сестринский уход при мочекаменной болезни предполагает ежедневное наблюдение за пациентом, решение возникающих у него проблем и проведение необходимых медицинских процедур.
В статье рассмотрим элементы сестринского ухода при этом заболевании, типичные проблемы пациентов и пути их решения.
↯ Больше статей в журнале «Главная медицинская сестра» Активировать доступ
Мочекаменная болезнь: сестринский уход
Качественная сестринская помощь при мочекаменной болезни невозможна без знания медсестрой причин и особенностей этого заболевания.
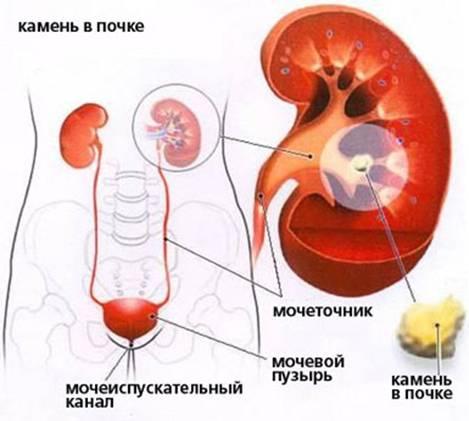
При мочекаменной болезни в мочевом пузыре, мочеточниках, лоханках и чашечках откладываются множественные, одиночные, коралловидные или круглые конкременты.
Причины этого могут быть разными:
- нарушение обмена веществ;
- недостаточное употребление жидкости;
- проблемы с питанием;
- инфекция мочевыводящих путей;
- наследственные отклонения;
- нарушение оттока мочи;
- подагра;
- болезни кишечника или эндокринной системы;
- изменение pHкрови, дефицит некоторых витаминов.
Манипуляции медсестры: как прописать правила, узнайте в Системе Главная медсестра.
При мочекаменной болезни в мочевом пузыре откладываются конкременты, образованию которых способствует употребление некоторых продуктов в пищу:
- карбонаты (сыр, молоко, творог);
- фосфаты (рыба);
- оксалаты (помидоры, шоколад, перед, бобовые, зелень);
- утраты (мед, копчености, наваристый бульон, сыр).
Проблемы пациентов при патологии мочевыделительной системы
Сестринский уход при мочекаменной болезни и ХПН включает в себя 5 стандартных этапов:
- Формулирование проблем пациента.
- Сестринский диагноз.
- Составление плана мероприятий по уходу и лечению.
- Уход за пациентом.
- Оценка достижения поставленных целей.
Проблемы пациентов можно разделить на несколько больших групп. При этом решение каждой реализуется в ходе разных сестринских процедур.
Проблема | Задачи медсестры | Мероприятия |
Боли в поясничной области, связанные с заболеванием | Избавить пациента от боли к моменту выписки или уменьшить ее |
|
Болезненные и частые мочеиспускания | Уменьшить боль и частоту мочеиспусканий |
|
Риск образования камней в почках | Предотвратить образование камней |
|
Образование отеков | Уменьшить оттоки, улучшить водно-солевой обмен |
|
Наличие жара, озноба и лихорадки | Устранить риски развития осложнений, не допустить перегревания. При сильном ознобе – применить грелки. |
|
Недостаток знаний пациента и его родственников о заболевании | Обучение пациента и устранение дефицита знаний |
|
Острые состояния пациента. Как организовать сестринскую помощь и чем комплектовать укладки, узнайте в журнале «Главная медицинская сестра».
Обследование
Сестринский уход при мочекаменной болезни включает в себя проведение общего сестринского обследования, которое базируется на методах клинических обследований.
Обследование состоит из нескольких частей:
1. Опрос и сбор анамнеза:
- внесение основных данных о пациенте в документацию;
- изучение жалоб пациента;
- опрос пациента о симптомах болезни, об истории его жизни.
2. Объективное обследование:
- осмотр больного;
- перкуссия;
- пальпация;
- аускультация;
- определение симптома Пастернацкого;
- измерение пульса, давления, температуры, ЧДД.
Стандартные операционные процедуры в папку главной медсестры. В Библиотеке СОПов в журнале «Главная медицинская сестра» вы найдете готовые и проверенные на практике образцы.
При диагностировании мочекаменной болезни следует уделит внимание некоторым особенностям течения этого заболевания:
- пациенты часто жалуются на лихорадку, головную боль, отеки, боли, нарушение мочевыделения;
- внимание следует сфокусировать на ранее перенесенных инфекциях – скарлатина, гонорея, сифилис, грипп, туберкулёз и т.д.;
- к неинфекционным причинам заболевания относят сахарный диабет, атеросклероз, ревматические болезни и т.д.;
- началу заболевания могут поспособствовать такие причины, как отравления лекарственными препаратами или некоторыми веществами, беременность, переохлаждение;
- инструментальные исследования мочевых путей, хроническая инфекция носоглотки.
Сестринский процесс при мочекаменной болезни начинается с детального осмотра. В ходе него медсестра может выявить внешние признаки поражения почек или мочевого пузыря.
На что обратить внимание:
- положение больного в постели. При приступе почечной колики больной вынужден постоянно менять свое положение;
- при почечной эклампсии и нефропатии у беременных могут наблюдаться судороги;
- пальпация может обнаружить только значительное увеличение почки, также почки доступны пальпации при их сдвиге или увеличении;
- пальпация мочеточниковых точек дает медсестре информацию о наличии воспалительного процесса;
- при паранефрите и других заболеваниях почек метод поколачивания по пояснице показывает положительный результат;
- с помощью перкуссии определяется размер мочевого пузыря – при его увеличении в надлобковой области появляется тупой звук.
Лабораторные методы исследования почек
Диагностировать мочекаменную болезнь позволяют следующие виды анализов:
- Определение чувствительности микрофлоры к антибиотикам.
- Общие и бактериологический анализ мочи.
- Проба Реберга.
- Проба Зимницкого.
- Исследование мочи по Нечипоренко.
- Биохимический анализ крови – остаточный азот, мочевина, креатинин.
Патологический процесс при мочекаменной болезни влияет и на свойства мочи. В частности, меняется суточный диурез, химические и физические свойства мочи, изменения можно увидеть при микроскопии мочевого осадка.
Суточный диурез составляет от 1 до 2 литров в сутки. Если количество мочи более 2 литров – это полиурия, меньше 500 мл – олигурия.
Изучение мочевого осадка позволяет специалистам получить важную информацию о характере поражения мочевыделительной системы. Признаком инфекции мочевыводящих путей является лейкоцитурия. При опухоли почек, мочевого пузыря и гломерулонефрите встречается эритроцитурия.
При выявлении пограничных показателей с нормой необходимо провести уточняющую пробу Нечипоренко.
Проба Реберга позволяет оценить состояние клубочковой фильтрации и канальцевой реабсорбции, в том числе и в динамике патологического процесса.
✔ Положение о системе контроля качества сестринской деятельности, в Системе Главная медсестра.
 Скачать документ
Скачать документ
Сестринская помощь
Для того, чтобы обеспечить сестринский уход при мочекаменной болезни, медсестра должна знать:
- проявления заболевания;
- причины развития болезни;
- реальные и возможные проблемы пациента;
- порядок лечения, диагностики и профилактики ХПН;
- уметь помогать пациентам с диагностированным заболеванием;
- сестринский уход при мочекаменной болезни в послеоперационном периоде;
- алгоритмы действий при неотложных и угрожающих жизни пациента состояниях.
При этом важно учитывать следующие особенности болезни:
- Мочекаменную болезнь могут обнаружить случайно при рентгенографии или УЗИ.
- Наличие камней провоцирует сильнейшие колики, в ходе которых пациент чувствует сильную боль и спазм.
- Обострения может вызвать подъем тяжестей, тряска, нарушение диеты.
- Пациент не может найти удобную позу, стонет, мочится, испуган. В некоторых случаях возможен метеоризм и рвота.
- Частое мочеиспускание с небольшим количеством мочи.
- При отхождении камня в моче появляется кровь.
- После купирования приступа пациенты чувствуют себя удовлетворительно, но иногда появляются тупые боли.
Сестринская помощь включает в себя выполнение назначений врача, а также следующие манипуляции:
- применение грелки на поясницу или наполнение горячей ванны;
- прием спазмолитиков;
- назначение анальгетиков;
- в тяжелых случаях пациентам назначают сильнодействующие препараты – морфин, промедол.
Если эти способы не помогают купировать колику пациента срочно направляют в стационар.
Для избавления пациента от боли ему ставят паранефральную новокаиновую блокаду или глюкозоновокаиновую блокаду.
В период между приступами рекомендации по уходу за пациентом следующие:
- длительные пешие прогулки;
- соблюдение диеты;
- процедура дробления камней – литотрепсия;
- достаточное питье;
- оперативное вмешательство;
- растворение камней при помощи специальных медикаментов.
Материал проверен экспертами Актион Медицина
Источник
Чаще всего методом лечения является операция – удаление аденомы простаты. Операция весьма ответственная. Она избавляет больного от очень серьезной проблемы, связанной с препятствием оттоку мочи из мочевого пузыря.
Одной из особенностей операции является то, что больным для выведения мочи из мочевого пузыря вводят трубку в мочевой пузырь через специальное отверстие (цистостома). У одних больных эта трубка стоит временно, а другие живут с этой трубкой до конца своих дней.
Такие больные требуют очень тщательного ухода.
Необходимо:
Дважды в день промывать мочевой пузырь через трубку раствором фурациллина (2 таблетки фурациллина на 500 мл кипяченой воды), используя шприц емкостью 20 мл или шприц Жане.
Н
 е менее 2 раз в день проводить тщательный туалет кожи вокруг трубки:
е менее 2 раз в день проводить тщательный туалет кожи вокруг трубки:промыть перекисью водорода или раствором фурациллина;
насухо вытереть мягким материалом;
обработать пастой Лассара или защитным кремом.
Рекомендовать регулярное полноценное и достаточное, но не чрезмерное питание.
Исключить острую и соленую пищу, сократить прием алкоголя.
Рекомендовать отказаться от курения или значительно уменьшить количество выкуриваемых сигарет.
Побуждать больного к специальной лечебной гимнастике, к прогулкам и помогать ему совершать их.
Быть очень терпимым к капризам больного.
Уход за больным с мочекаменной болезнью
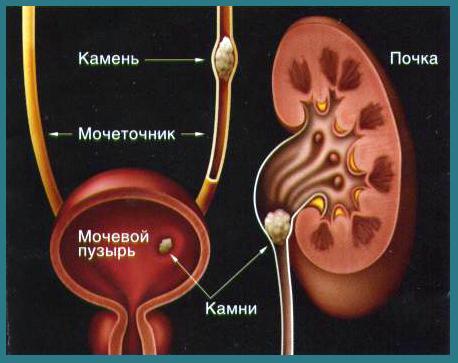
Мочекаменная болезнь – заболевание, при котором в почках и мочевых путях из мочевых солей образуются мочевые камни, которые вызывают боль, кровотечение, нарушение оттока мочи и инфекционно-воспалительный процесс.
П о химическому составу камней различают – оксалаты, фосфаты, ураты и др.
о химическому составу камней различают – оксалаты, фосфаты, ураты и др.
Чаще всего камни состоят из солей каль ция
Способствуют камнеобразованию:
наследственность;
особенности обменных процессов в организме;
географические и климатические условия;
застой мочи;
инфекция мочевых путей.
Течение болезни складывается из приступа и межприступного периода. Приступ мочекаменной болезни – почечная колика – развивается при внезапном возникновении препятствия на пути оттока мочи из почек.
Спровоцировать приступ мкб могут:
физическая нагрузка;
тряская езда;
обильное употребление жидкости.
Основной симптом приступа почечной колики – сильная боль, которая локализуется в поясничной области и может распространяться по ходу мочеточника в сторону мочевого пузыря, а также в паховую область, бедро, подреберье. Боль бывает такой интенсивности, что возможна потеря сознания. Больной мечется в поисках облегчающего положения. Кожа становится бледной, покрывается холодным липким потом. Появляются частые позывы к мочеиспусканию, в моче может появляться кровь. Иногда возникает рефлекторная тошнота, рвота, повышение температуры тела.
Помощь во время приступа
уложить больного в постель, приложить к пояснице горячие грелки;
по возможности поместить больного в горячую ванну;
не оставлять больного без присмотра, т.к. может быть обморок;
дать цистенал (капли, содержащие настойку корня марены красильной, магния салицилат и эфирные масла), который обладает противовоспалительным и спазмолитическим действием – 20 капель на кусочек сахара;
вызвать врача.
После отхождения камня почечная колика может самостоятельно прекратиться.
Соседние файлы в предмете Уход за больными
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Нефрологией (греч. nephros – почка, logos – учение) называют раздел внутренних болезней, изучающий этиологию, патогенез и клиническое течение болезней почек, разрабатывающий методы их диагностики, лечения и профилактики. Урология (греч. uron – моча, logos – учение) изучает хирургические болезни органов мочевой системы (у мужчин – и половой системы).
Наблюдение и уход за пациентами с заболеваниями почек и мочевыводящих путей необходимо проводить в двух направлениях.
1. Общие мероприятия – мероприятия по наблюдению и уходу, в которых нуждаются пациенты с заболеваниями различных органов и систем: наблюдение за общим состоянием больного, термометрия, наблюдение за пульсом и АД, заполнение температурного листа, обеспечение личной гигиены больного, подача судна и др.
2. Специальные мероприятия – мероприятия по наблюдению и уходу, направленные на помощь больным с симптомами, характерными для заболеваний органов мочевыделения – болью в поясничной области, отёками, расстройством мочеиспускания, артериальной гипертензией и др.
Больной с поражением почек и мочевыводящих путей требует внимательного наблюдения и тщательного ухода. При появлении (или усилении) у пациента отёков, нарушений мочеиспускания, изменения цвета мочи, повышения АД, диспептических расстройств, ухудшении общего состояния больного медсестра должна срочно информировать об этом врача.
Основная функция почек – выделительная. Почки выводят из организма растворённые в воде соли, продукты обмена веществ (в частности, продукты белкового обмена – «азотистые шлаки»). Кроме того, почки принимают участие в самих процессах метаболизма белков, углеводов и жиров, участвуют в регуляции гемодинамики, продуцируют биологически активные вещества (эритропоэтин, ренин, простагландины и др.).
Каждые 5-10 мин через почки проходит вся масса крови организма – за сутки почки «прогоняют» до 1000 л крови. Моча в почках образуется непрерывно, постепенно выделяясь по мочеточникам в мочевой пузырь. В широком смысле слова термин «диурез» обозначает процесс образования и выделения мочи, однако наиболее часто его применяют для характеристики количества выделяемой мочи (греч. diureo – выделять мочу). Общее количество мочи, выделяемой человеком в течение суток, называют суточным диурезом. Средний диурез за 1 мин называют минутным диурезом (эту величину применяют при расчётах количественных показателей функций почек). Суточное количество мочи, выделяемое взрослым человеком в норме, колеблется от 1000 до 2000 мл, составляя в среднем 50-80% принятой внутрь жидкости. Остальной объём жидкости выделяется через лёгкие (300-400 мл; при физической нагрузке до 500 мл/сут) и кожу (300-400 мл/сут); около 100 мл выделяется с оформленным калом. Диурез возрастает при приёме большого количества жидкости и пищи, повышающей диурез и, наоборот, уменьшается во время физических нагрузок и в жаркую погоду при обильном потоотделении, рвоте, диарее.
При заболеваниях почек и мочевыводящих путей больные предъявляют разнообразные жалобы. Наиболее часто наблюдаются такие симптомы, как отёки, расстройство мочеиспускания, боли в поясничной области, повышение АД.
СВОЙСТВА МОЧИ
Особое место в уходе за больными с заболеваниями почек отводят наблюдению за изменениями свойств выделяемой мочи.
Цвет мочи в норме колеблется от светло-жёлтого (соломенно-жёл- того) до насыщенного жёлтого, что обусловлено содержанием в ней пигментов (урохромов, уробилина и др.). Степень окраски меняется в зависимости от удельного веса и количества выделенной мочи: при высоком удельном весе моча жёлтого цвета, а более светлая моча имеет низкий удельный вес.
Цвет мочи может изменяться при приёме ряда лекарственных препаратов (табл. 15-1) и употреблении некоторых пищевых продуктов (свёкла, черника и др.).
Цвет мочи изменяется также при различных патологических состояниях. Например, при рвоте, поносе и других состояниях, веду-
щих к обезвоживанию организма, моча становится тёмно-жёлтой, а при поллакиурии моча светлая, почти как вода. При почечной колике при отхождении камня моча может стать красной за счёт выделения свежей крови, при остром нефрите гематурия* придаёт моче цвет «мясных помоев».
Таблица 15-1. Изменения цвета мочи при приёме некоторых лекарственных препаратов
Цвет
Лекарственный препарат
Красный
Аминофеназон
Розовый
Ацетилсалициловая кислота
Тёмно-бурый
Фенилсалицилат
Сине-зелёный
Метиленовый синий
Зеленовато-жёлтый
Ревень, александрийский лист
Оранжевый
Рифампицин
Осадок. В ряде случаев при неизменённом цвете мочи осадок в ней имеет другой цвет вследствие содержания солей, форменных элементов, слизи. Так, осадок кирпично-красного цвета свидетельствует о большом содержании уратов. Осадок в виде жёлтого песка бывает при повышенном содержании мочевой кислоты, плотный белый – трипельфосфатов и аморфных фосфатов. «Сливкообразный», с зелёным оттенком мочевой осадок отмечают при большом содержании гноя, красноватый – крови, студнеобразный – слизи.
Запах. В норме моча имеет нерезкий специфический запах, который меняется в зависимости от конкретной ситуации. Так, при бактериальном разложении в мочевых путях или на воздухе моча может иметь аммиачный запах (тяжёлые циститы, распадающаяся раковая опухоль); при диабетической коме появляется фруктовый («плодовый», «яблочный») запах мочи, зависящий от присутствия кетоновых тел; при отравлении скипидаром моча приобретает запах фиалок; при приёме внутрь чеснока или спаржи запах становится резким, неприятным.
Прозрачность. В норме моча прозрачная. Мутность её может быть обусловлена присутствием большого количества солей, клеточных
элементов, бактерий, слизи, капель жира. В определении прозрачности мочи существуют следующие градации: прозрачность полная, неполная, мутноватая, мутная. Мутной в момент выделения моча бывает при пиелонефрите, инфекциях нижних мочевых путей, выделении солей. Хлопья и нити в моче также появляются при пиелонефрите и инфекциях нижних мочевых путей. Лёгкое помутнение мочи при отстаивании считают вариантом нормы.
СИМПТОМЫ ПАТОЛОГИИ МОЧЕВЫДЕЛИТЕЛЬНОЙ
СИСТЕМЫ
Изменения диуреза
Это один из наиболее частых симптомов заболеваний почек и мочевыводящих путей.
Полиурия (греч. polys – многий, uron – моча) – увеличение суточного количества мочи более 2000 мл. Её отмечают в следующих ситуациях.
• В физиологических условиях – усиленный питьевой режим, беременность, эмоциональный стресс и др.
• При рассасывании отёков, транссудатов, экссудатов.
• При хронических нефритах и пиелонефритах.
• При сахарном диабете.
• При ХПН и др.
Полиурия часто сочетается с повышенной жаждой и увеличением потребления жидкости.
Олигурия (греч. olygos – малый, uron – моча) – уменьшение количества выделяемой за сутки мочи до 500 мл и менее. Её наблюдают в следующих ситуациях.
• Физиологическая олигурия при ограничении приёма жидкости, повышенном потоотделении, физической нагрузке.
• Острые и хронические нефриты.
• Сердечная недостаточность.
• Ожоговая болезнь (стадия шока).
• Токсическая почка.
• Шок любой этиологии.
• Опухоли брюшной полости и малого таза со сдавлением мочеточников или их прорастанием опухолевой тканью и др.
Анурия (греч. an – приставка, обозначающая отсутствие, uron – моча) – непоступление мочи в мочевой пузырь, что может быть следствием прекращения её выделения (200 мл/сут и менее вплоть до полного отсутствия мочи). Анурия может развиться при почечной недостаточности (истинная, почечная анурия), падении АД (внепочечная анурия), наличии препятствия оттоку мочи (например, при сдавлении мочеточников опухолью).
Ишурия (греч. ischo – задерживать, препятствовать, uron – моча) – невозможность опорожнения мочевого пузыря, несмотря на переполнение его мочой (задержка мочи). Ишурия может возникать при стойком сужении мочеиспускательного канала или атонии мочевого пузыря.
Неотложная помощь больному при задержке мочи заключается в скорейшем выведении мочи из мочевого пузыря. Самостоятельному мочеиспусканию могут способствовать шум льющейся из крана воды, орошение половых органов тёплой водой, прикладывание при отсутствии противопоказаний грелки на надлобковую область. Если эти мероприятия оказались неэффективными, прибегают к катетеризации мочевого пузыря или наложению цистостомы.
Никтурия. Для нормальной функции почек характерно значительное преобладание дневного диуреза над ночным (отношение дневного диуреза к ночному у здорового человека составляет примерно 4:1). Никтурия (греч. nyktos – ночь, uron – моча) – изменение этого соотношения в пользу ночного диуреза («ночное мочеизнурение», когда большая часть мочи выделяется не днём, а ночью). Никтурию наблюдают при различных заболеваниях почек, гипертрофии предстательной железы, несахарном диабете. Никтурия выступает одним из ранних симптомов почечной патологии, особенно у пожилых людей.
Энурез. Нередко у больных пожилого и старческого возраста никтурия сочетается с недержанием мочи – энурезом (греч. enureo – мочиться). У пожилых мужчин энурез часто развивается при аденоме предстательной железы.
Поллакиурия. Частота мочеиспускания в норме составляет 3-4 раза в сутки. Поллакиурия (греч. pollakis – много раз, часто, uron – моча) – учащённое мочеиспускание (свыше 6-7 раз в сутки). Её наблюдают при приёме больших количеств жидкости, воспалении мочевыводящих путей, выраженной аденоме предстательной железы, а также при заболеваниях, сопровождающихся полиурией.
Дизурия (греч. dys–приставка, обозначающая затруднение, нарушение функции, uron – моча) – общее название расстройств мочеиспускания в виде болезненности, учащённости и/или затруднения выведения мочи из мочевого пузыря. Дизурия выступает частым симптомом при различных воспалительных заболеваниях мочеполовой системы (цистите, уретрите, пиелонефрите, туберкулёзе почки и др.), прохождении по мочеточнику камня.
Странгурия (греч. strangos – нечто выдавливаемое, капля, uron – моча) – болезненное мочеиспускание без других его расстройств.
Отёки
Отёки при заболеваниях почек и мочевыводящих путей чаще всего появляются утром на лице (параорбитальные отёки), а при выраженном отёчном синдроме – и на нижних конечностях. Иногда отёки могут быть очень значительными, распространяясь на лицо, верхние и нижние конечности, промежность с развитием анасарки.
При наблюдении за больным с отёками следует определять не только суточный диурез, но и массу тела больного. При положительном диурезе, как правило, масса тела уменьшается. Если этого не происходит, необходимо педантично проконтролировать количество выпиваемой пациентом жидкости.
Боли в поясничной области
Боли в поясничной области при заболеваниях почек и мочевыводящих путей могут быть обусловлены растяжением почечной капсулы (например, при воспалительном процессе в почках – нефрите с отёком почечной капсулы) или обструкцией мочеточников (камнем, сгустком крови). Длительную интенсивную боль в поясничной области ноющего характера отмечают при остром гломерулонефрите, а остро возникшую, чаще одностороннюю неинтенсивную боль с предшествующим нарушением мочеиспускания – при пиелонефрите. Интенсивная схваткообразная односторонняя боль в поясничной области, иррадиирующая в промежность, – почечная колика – характерна для мочекаменной болезни.
При почечной колике резкое нарушение оттока мочи ведёт к повышению давления в лоханке почки, растяжению почечной капсулы и появлению приступа болей. Острые боли локализуются в области поясницы, распространяются по ходу мочеточника в паховую область и половые органы. Первая доврачебная помощь при почечной колике
заключается в применении тепла (грелки на поясничную область или горячей ванны с температурой воды 38-39 °С продолжительностью 10-20 мин). Кроме того, по назначению врача больному вводят спазмолитические и анальгетические препараты.
Артериальная гипертензия
Частым симптомом заболеваний почек выступает симптоматическая (почечная) артериальная гипертензия, обусловленная патологией почек. Почечная артериальная гипертензия может протекать практически бессимптомно и, как правило, трудно поддаётся лечению. При обнаружении артериальной гипертензии необходимо осуществлять систематический контроль АД – измерять АД полагается 2-3 раза в день и чаще. По назначению врача больному проводят антигипертензивную терапию.
Острая почечная недостаточность
Острая почечная недостаточность (ОПН) возникает вследствие отравления нефротоксическими ядами, нарушения оттока мочи из почек, при шоке. ОПН проявляется тяжёлым общим состоянием больного с расстройством сознания, признаками сердечно-сосудистой недостаточности, рвотой, олигурией. В ряде случаев ОПН приводит к смерти больного. При лечении ОПН по назначению врача применяют гемодиализ, промывание желудка, противошоковые мероприятия.
Хроническая почечная недостаточность
ХПН возникает в результате длительного течения хронического заболевания почек и характеризуется постепенным снижением концентрационной, а затем и выделительной функции почек. Больному назначают строгую диету с ограничением в пищевом рационе содержания белка до 30-40 г/сут (в тяжёлых случаях – до 20-25 г/сут) и поваренной соли до 2-3 г/сут. В терминальную стадию ХПН у больного развивается уремическое поражение ЖКТ, клинически проявляющееся тошнотой, рвотой, болью в животе, анорексией и др. В этом случае больному назначают повторные промывания желудка (если позволяет состояние больного) и очистительные клизмы с 2% раствором натрия гидрокарбоната. Радикальным способом лечения служит пересадка почек.
УХОД ЗА БОЛЬНЫМИ С ЗАБОЛЕВАНИЯМИ ПОЧЕК И МОЧЕВЫВОДЯЩИХ ПУТЕЙ
У таких больных необходимо обязательно контролировать количество потребляемой жидкости и выделяемой мочи. Больной самостоятельно или с помощью медицинского персонала должен ежедневно определять диурез, медсестра – фиксировать его в температурном листе, записывая количество мочи в миллилитрах. При подсчёте объёма выпитой жидкости учитывают не только суп, чай, соки, но и жидкость, принятую больным с лекарством, а также введённую парентерально. Всю мочу, выделяемую больным, сливают в мерную банку и в конце суток суммируют её количество. Отдельно подсчитывают объём выпитой жидкости и затем сравнивают его с показателями диуреза. При преобладании количества выпитой жидкости над количеством выделенной мочи диурез называют отрицательным. Если количество выделенной мочи равно или больше количества выпитой жидкости, диурез называют положительным.
Больные с нарушением мочеиспускания требуют большого внимания. Палата, в которой находится больной, должна быть хорошо отапливаема – при охлаждении, особенно ног, мочеиспускание учащается. Больному с энурезом матрас следует покрыть клеёнкой, сверху неё расстелить простыню. При частом мочеотделении необходимо выдать пациенту пелёнки, чтобы прокладывать ими промежность; в настоящее время с этой целью применяют специальные памперсы для взрослых. Кожу больного следует осторожно мыть детским мылом; кожу кистей, стоп и в физиологических складках следует ежедневно смазывать детским кремом. При недержании мочи каждый раз после оправления следует подмывать больного для профилактики развития пролежней и предупреждения инфицирования кожи.
Источник
