Удаление прямой кишки и мочевого пузыря

Операции, направленные на удаление злокачественной опухоли — основной метод лечения рака прямой кишки. По сути, это единственный способ полностью избавиться от злокачественного новообразования и добиться ремиссии. Возможности хирургического лечения зависят от стадии заболевания:
- Стадия 0 — злокачественная опухоль, которая находится в пределах слизистой оболочки прямой кишки. В данном случае, как правило, достаточно просто удалить новообразование. Дополнительные методы лечения не требуются. Обычно выполняют полипэктомию, местное иссечение опухоли или трансанальное иссечение.
- Стадия I — опухоль, которая вторглась глубже в стенку кишки, но не проросла ее насквозь. В данном случае хирургическое вмешательство будет основным и, как правило, единственным видом лечения. Адъювантная терапия может потребоваться только в случаях, когда уже после операции оказалось, что опухоль имеет более высокую стадию.
- Стадия II — рак, который пророс стенку прямой кишки насквозь, вторгся в соседние органы, но пока не распространился в регионарные лимфоузлы. Обычно сначала проводят курс химиотерапии и лучевой терапии, затем выполняют радикальную операцию, затем снова курс химиотерапии в течение 6 месяцев. Если на первом этапе лечения химиотерапия и лучевая терапия противопоказаны, то начинают с хирургического вмешательства.
- Стадия III — диагностируется, когда имеются очаги в регионарных лимфатических узлах. Порядок лечения будет тот же, что и при II стадии, но хирургическое вмешательство будет выполнено в большем объеме. Помимо первичной злокачественной опухоли, необходимо удалить все пораженные лимфатические узлы.
- Стадия IV — рак прямой кишки с отдаленными метастазами. Хирургическое лечение возможно только в случаях, когда вторичные очаги единичные, и их можно удалить, как и первичную опухоль. Если метастазов много (такая ситуация встречается в большинстве случаев), то заболевание лечат с помощью химиопрепаратов и лучевой терапии, но может потребоваться экстренная операция, чтобы устранить кишечную непроходимость.

Наш эксперт в этой сфере:
Главный хирург, онколог, эндоскопист
Позвонить врачу
Разновидности операций при раке прямой кишки
Определяя показания к хирургическому лечению и объем операции, врачи в клинике Медицина 24/7 руководствуются современными международными протоколами лечения. В сложных случаях собирается врачебный консилиум: хирурги, онкологи, химиотерапевты, врачи лучевой терапии и другие специалисты обсуждают ситуацию и вырабатывают оптимальную тактику лечения.
Полипэктомия и местное иссечение рака
Эти хирургические вмешательства выполняются без разрезов на животе, эндоскопически — с помощью специального инструмента, введенного через задний проход. Такие операции возможны только при самых ранних стадиях рака прямой кишки.
При полипэктомии удаляют полип, внутри которого находится злокачественная опухоль. Наличие раковых клеток устанавливают уже после операции по результатам гистологического исследования. Обычно полип отсекают с помощью проволочной петли, соединенной с электрокоагулятором.
Во время местного иссечения удаляют злокачественную опухоль и некоторое количество окружающей здоровой ткани.
Если опухолевая ткань удалена полностью — дальнейшего лечения не требуется. Если по результатам биопсии получен позитивный край резекции или имеются другие доказательства того, что рак распространился глубже, выполняют повторную операцию в большем объеме.
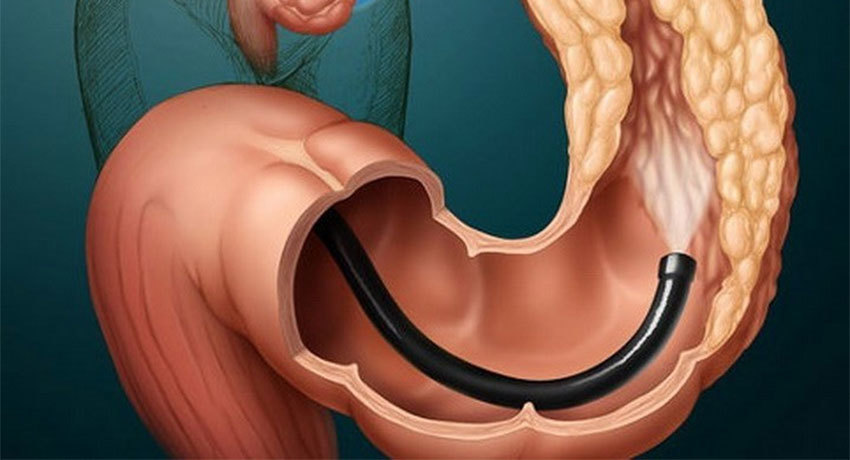
Трансанальное иссечение опухолей прямой кишки
Эта операция, как и полипэктомия с местным иссечением, выполняется без разрезов на коже, через задний проход, также под местной анестезией. Обычно она возможна при соблюдении трех условий:
- рак I стадии;
- злокачественная опухоль имеет небольшие размеры;
- опухоль находится близко к заднему проходу.
Отличие этого хирургического вмешательства от двух предыдущих в том, что во время него иссечение выполняют на всю толщу стенки прямой кишки с захватом некоторого количества соседних тканей. Затем образовавшееся отверстие в стенке кишки ушивают.
Во время трансанального иссечения не удаляют регионарные лимфатические узлы. В определенных случаях после операции может быть назначена химиотерапия с лучевой терапией или еще одно хирургическое вмешательство в большем объеме:
- если опухоль вторглась глубоко в стенку кишки;
- если имеются подозрения, что злокачественная опухоль была удалена не полностью;
- если обнаружены признаки распространения рака в лимфатические узлы или кровеносные сосуды.
Трансанальная эндоскопическая микрохирургия
Данное хирургическое вмешательство иногда применяется при злокачественных опухолях I стадии, когда не удается выполнить трансанальную резекцию.
Во время микрохирургического вмешательства в прямой кишке применяется специальный инструмент, который обеспечивает большое увеличение изображения. За счет этого при удалении злокачественной опухоли с окружающими тканями достигается максимальная точность и аккуратность.
Для выполнения трансанальной микрохирургической резекции необходимо специальное оборудование, врач должен владеть соответствующими навыками.
Низкая передняя резекция прямой кишки
Низкую переднюю резекцию выполняют под общим наркозом через разрез. К ней прибегают в большинстве случаев при II и III стадиях рака прямой кишки, иногда при I стадии, когда опухоль расположена близко к толстой кишке. Во время хирургического вмешательства удаляют участок, пораженный опухолью, затем оставшуюся часть прямой кишки соединяют с толстой.
Если перед операцией была проведена химиотерапия или лучевая терапия, то соединение концов кишки, как правило, сразу невозможно. У таких пациентов замедлено заживление тканей, поэтому наложение анастомоза чревато серьезными осложнениями. В данном случае хирург накладывает временную илеостому: подвздошную кишку (конечный отдел тонкой кишки) подшивают к коже и формируют отверстие для отхождения стула. Через 8 недель выполняют повторную операцию, и прямую кишку соединяют с толстой.
Проктэктомия с коло-анальным анастомозом
Этот вид хирургического вмешательства также выполняют при II, III и иногда I стадии, когда злокачественная опухоль находится в средней или нижней трети прямой кишки.
Во время проктэктомии удаляют всю прямую кишку и ближайшие к ней лимфатические узлы, а оставшуюся часть толстой кишки соединяют с анусом. Из конечного отдела толстой кишки формируют резервуар, в котором будут накапливаться каловые массы перед дефекацией — ранее эту функцию выполняла прямая кишка.
При проктэктомии, как и при низкой передней резекции, может быть сформирована временная илеостома на 8 недель.
Абдомино-перинеальная резекция
Эту операцию выполняют при II, III и в некоторых случаях при I стадии рака прямой кишки, когда злокачественная опухоль находится очень близко к анусу и прорастает в сфинктер — круговую мышцу, обеспечивающую удержание стула. При этом удаляют прямую кишку, задний проход, сфинктер, окружающие ткани и близлежащие лимфатические узлы. Разрезы делают на животе и вокруг ануса.
После абдомино-перинеальной резекции дефекация естественным образом больше невозможна. У пациента формируют постоянную колостому: подшивают к коже участок толстой кишки и формируют отверстие для отхождения стула. К коже вокруг этого отверстия прикрепляют мешок для сбора кала. Во время выписки из клиники пациенту объясняют, как правильно ухаживать за колостомой.

Экзентерация таза
Экзентерация таза — наиболее обширное хирургическое вмешательство по сравнению со всеми вышеперечисленными. К нему прибегают при злокачественных опухолях, которые распространились за пределы прямой кишки. При этом, вместе с прямой кишкой и регионарными лимфоузлами удаляют все соседние органы, пораженные раком, например, мочевой пузырь, простату у мужчин, матку у женщин.
Колостомия
Иногда колостомия может быть выполнена без удаления первичной опухоли. К ней прибегают на поздних стадиях, когда рак перекрывает просвет прямой кишки и нарушает отхождение стула. После наложения колостомы состояние пациента улучшается, появляется возможность начать активное лечение химиопрепаратами.
Подготовка к хирургическому вмешательству
Перед хирургическими вмешательствами на прямой кишке проводится стандартное предоперационное обследование. Оно включает анализы крови и мочи, исследования на инфекции, оценку свертываемости крови, ЭКГ, флюорографию, консультацию хирурга, терапевта, анестезиолога. Пациент должен заранее рассказать врачу о своих сопутствующих хронических заболеваниях, аллергических реакциях, лекарственных препаратах, которые он постоянно принимает.
За 3–5 дней до операции нужно исключить из рациона продукты, способствующие чрезмерному газообразованию в кишечнике и запорам. Накануне и с утра в день хирургического вмешательства кишечник очищают с помощью клизмы. Если вмешательство будет проводиться под общей анестезией, то за 8–12 часов нельзя ничего есть и пить.
Восстановительный период
Сроки госпитализации и продолжительность восстановительного периода зависят от вида хирургического вмешательства.
После низкой передней резекции, проктэктомии и абдомино-перинеальной резекции пациент обычно находится в стационаре еще несколько дней. Реабилитация занимает 4–6 недель. В течение этого времени пациент должен соблюдать рекомендации врача по поводу питания, физической активности. После экзентерации таза реабилитационный период обычно растягивается на месяцы.
В каждом конкретном случае важно выбрать оптимальный объем хирургического вмешательства и составить комплексную программу лечения, которая может включать применение химиопрепаратов, лучевой терапии и других методик. В клинике Медицина 24/7 применяются все современные виды диагностики, операции на прямой кишке выполняют ведущие хирурги-колопроктологи в операционных, оснащенных современным оборудованием от лучших мировых производителей. Свяжитесь с нами, чтобы узнать подробнее о методах хирургического лечения рака прямой кишки и получить консультацию врача-специалиста.
Материал подготовлен врачом-онкологом, эндоскопистом, главным хирургом клиники «Медицина 24/7» Рябовым Константином Юрьевичем.
Источник
Экстирпация прямой кишки – удаление ее полностью из организма человека. Применяется в лечении колоректального рака. Операция считается технически сложной из-за топографии прямой кишки, поскольку она расположена вплотную к стенкам таза и фасции крестца. Кроме того, она соседствует с мочевым пузырем, крупными кровеносными сосудами и даже с мочеточниками, у мужчин с простатой, у женщин с маткой, поэтому при ампутации прямой кишки всегда существует риск их повреждения. Особенно это актуально при ожирении и узком тазе. Операция применяется только при отсутствии результата от других методов лечения.
Показания к операции

Экстирпация прямой кишки проводится:
- в запущенных случаях колоректального рака;
- при некротизации тканей;
- при невправляющихся участках выпавшей прямой кишки.
Выбор вида операции определяется расстоянием нахождения опухоли от ануса. Если оно не превышает 6-7 см, применяют БПЭ (брюшно-промежностную экстирпацию прямой кишки). Ее еще называют операцией Кеню-Майлса.
Если опухоль находится выше (но не выше 10 см), это делает возможным проведение сфинктеросохраняющей операции – БПЭ с низведением сигмы.
Ну, и при опухоли выше ануса на 10-12 см проводят еще 1 вид операции с сохранением сфинктера (жома) – передняя и нижняя резекция, операция Гартмана и др.
Операция Гартмана
При данном типе вмешательства проводится разрез брюшной полости по передней стенке ниже середины. Сигмовидную и верхнюю часть прямой кишки выделяют. Ректум перерезается ниже опухоли. Культя зашивается. Пораженный участок кишки отсекают и накладывают стому в левую подвздошную область.
Но чаще других применяется брюшно-промежностная экстирпация прямой кишки, в 50-60% всех проводимых экстирпаций.
Выполняется она двухбригадным методом. Показания для БПЭ:
- ректальный рак по локализации до 6 см от заднего прохода;
- разросшиеся и большие опухоли с вовлечением параректальной клетчатки;
- рецидив рака после сфинктеросохраняющих операций.
При этом уровень опухоли роли не играет. Противопоказанием может служить только декомпенсация сердца и печени.
Ход операции при экстирпации прямой кишки

Пораженный участок иссекают до границы здоровой ткани. Параректальную клетчатку, регионарные лимфоузлы и некоторую часть здоровой ткани удаляют с кишкой также. Это делается для снижения рецидива опухоли. При большой опухоли требуется удаление сфинктера. Для опорожнения кишечника при этом формируют искусственный выход для каловых масс – стому. Ее прикрепляют к калоприемнику.
Экстирпация прямой кишки является операцией выбора, при решении вопроса о сохранении сфинктера или его удалении, потому что типов операций, соответственно, только два:
- Сфинктеросохраняющие – это передняя и нижняя резекция, трансанальное иссечение.
- С удалением сфинктера – брюшно-промежностная экстирпация прямой кишки (БПЭ), где вместо сфинктера создают стому; тазоваяэкзентерация – удаление с кишкой мочевого пузыря и половых органов, если они оказались пораженными.
Передняя резекция

Во время данной манипуляции через брюшную стенку удаляется только часть пораженной кишки. Применима данная методика при локализации опухоли на расстоянии 10-12 см от ануса. Способ заключается в следующем: верхняя часть ректума и нижняя часть сигмы иссекаются, а оставшиеся края друг с другом сшиваются. В итоге кишечник слегка укорачивается.
Низкая передняя резекция применяется при среднем или нижнем уровне опухоли. Пораженные участки кишки с брыжейкой удаляют. Оставшийся край ободочной и прямой сшивают. При такой операции риск рецидива минимален.
Трансанальное иссечение успешно при маленьких неагрессивных опухолях в нижней ампуле ректума. Пораженный участок на стенке удаляется, и кишка ушивается.
Брюшно-промежностная экстирпация прямой кишки – операция Кеню-Майлса. Название дано по 2 проводящимся обязательным разрезам – в брюшине и анусе через промежность. При ней сфинктер заменяется стомой. Проводится при больших опухолях, двухбригадным методом. Резекция проводится сразу с двух сторон – через переднюю стенку живота и через промежность.
Начало операции
Ход операции при экстирпации прямой кишки:
- Больной находится на спине, ноги согнуты в коленях и бедрах, разведены и закреплены на подставках. Копчик выступает за край стола.
- Сначала проводят катетеризацию мочевого пузыря: катетер крепят к бедру лейкопластырем. Его соединяют с резиновой трубкой, опущенной в банку, куда моча отводится во время операции.
- Обезболивание: эндотрахеальный или спинальный наркоз.
Внутрибрюшной этап экстирпации
После нижнесрединной лапаротомии брюшная полость осматривается и ревизируется для установления операбельности. Стол наклоняют под углом 45 градусов влево (положение Тренделенбурга) – это позволяет приподнять таз выше головного конца. Тонкую кишку отодвигают вверх и вправо и закладывают салфетками из марли.
Сигма иссекается выше опухоли на 15 см. На культю кишки надевают колпачок или перчатку и перевязывают ее. Затем нисходящий (проксимальный) участок сигмы подшивается к пристеночной брюшине, формируя колостому (противоестественное заднепроходное отверстие для последующего вывода каловых масс). Стому формируют по косому разрезу левой брюшной стенки.
В пресакральное пространство вводят руку и ею отделяют ректум от крестцовой фасции.
Кисть руки должна быть сложена ладьеобразно, лопаточкой. Это делается без острых предметов потому, что можно легко повредить тазовую фасцию с венами, и тогда может возникнуть кровотечение.
Ножницами тупферомректум спереди отделяется от стенки мочевого пузыря, далее у мужчин – от простаты, у женщин – от влагалища и матки. На нужном уровне резекции толстую кишку перерезают, культи перевязывают.
Чтобы не произошло инфицирования, на культю надевают колпачок или резиновую стерильную перчатку. Соединение накрепко перевязывают нитью.
Нижний дистальный конец кишки опускают в таз и над ним брюшину зашивают. Разрез на брюшной стенке послойно сшивается.
Промежностный этап
Начинается разрез промежности. Сначала выполняется круговой вокруг ануса разрез тканей, затем прямая кишка с остатками сигмы убирается + окружающие ее ткани.
Промежность и заднепроходное отверстие наглухо ушивается. Задний проход зашивают шелковыми лигатурами.
После этого производят мобилизацию прямой кишки снизу, т. е. в промежности. Просвет кишки герметизируют – для этого отступают от ануса 3-4 см, кожа надрезается по овалу, подкожная клетчатка вместе с ней. Кожные края кишки сшивают дополнительными шелковыми узловыми швами, которые завязывают на смоченной раствором фурагина салфетке. Вся абдоминальная полость и малый таз также промываются (2 л 0,1% раствора фурагина).
Лапаротомный разрез зашивают послойно, оставляя в углах место для введения антибиотиков. В пресакральном пространстве оставляется для дренажа резиновая трубка. На 3 день ее подсоединяют к вакуум-отсосу малой мощности в палате. Отсасывание приводит к быстрому спадению полости. Дренажная трубка удаляется только на 5-6 сутки.
Швы снимаются на 10-е сутки. Появление кровотечения, повышенная кровоточивость или присоединение инфекции требуют оставления тампонов и резиновой дренажной трубки. Швы при этом, даже редкие, не накладывают.
Операция низведения
Брюшно-анальная экстирпация прямой кишки с низведением сигмы и сохранением сфинктера – лапаротомия. Ее можно делать тогда, когда опухоль находится выше 7 см от сфинктера. На расстоянии 5-6 см от верхней границы опухоли кишка перевязывается, затем определяется уровень здорового участка сигмы – это низводимая кишка. В расправленном виде она должна свободно доходить до паховой связки. Цвет ее и пульсация сосудов не должны нарушаться.
По уровню нормального кровообращения ставят лигатуры черного цвета для опознавания. Если этих условий нет, проводят операцию Кеню-Майлса, при которой мобилизованная сигма укладывается в малый таз и париетальная брюшина ушивается. Рана брюшной стенки прикрывается большой влажной салфеткой.
Лапароскопический способ
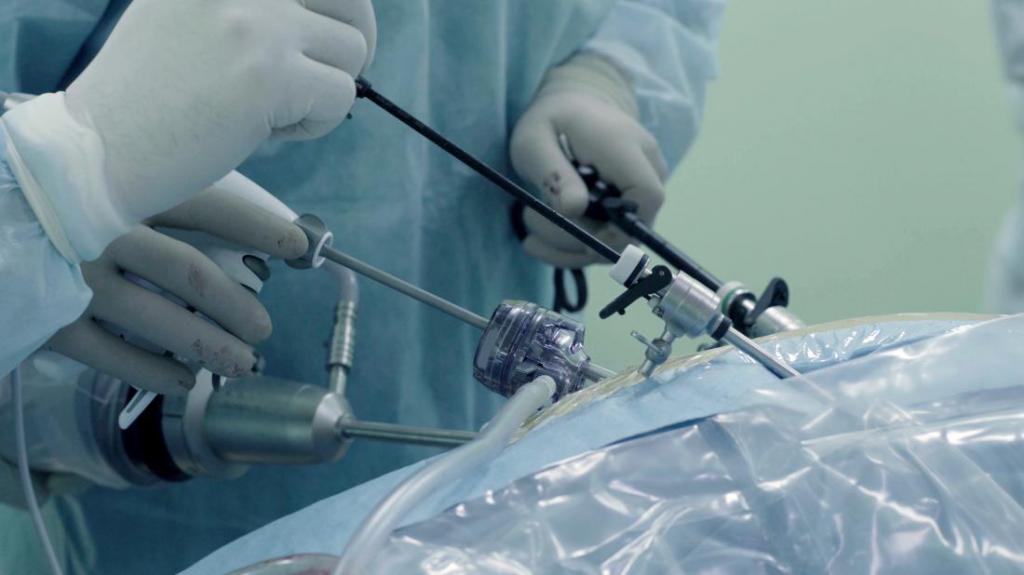
БПЭ на сегодня – единственно обоснованная с позиций онкорадикализма операция нижней ампулы кишки. Но у нее есть и недостатки:
- большая послеоперационная травма;
- затруднено полноценное отграничение органов брюшной полости от клетчатки;
- частые гнойные инфицирования раны.
Поэтому разработаны новые способы подхода к таким операциям. Эндохирурги предложили выполнять абдоминальный этап БПЭ лапароскопическим способом. Это имеет несколько преимуществ:
- травматичность заметно уменьшается;
- осложнения гнойными процессами сокращаются в разы;
- срок пребывания пациента в отделении сокращается, ускоряется реабилитация.
При лапароскопической брюшно-промежностной экстирпации прямой кишки некоторое количество воздуха нагнетается в брюшную полость. Затем делают только несколько маленьких разрезов в передней стенке живота. Через один из них вводится лапароскоп с камерой, оснащенный подсветкой. А через другие разрезы вводят хирургические инструменты.
Что такое стома
Экстирпация прямой кишки с формированием стомы – это созданное хирургически отверстие в передней стенке живота, к которому крепится емкость калоприемника. Ранее каловые массы сдерживались сфинктером.
Это отверстие формируют из свободного конца кишки. Стома бывает временной и постоянной.
Временная нужна только на период послеоперационной регенерации ректума. После заживления стома закрывается опять-таки хирургическим путем через несколько месяцев. Стома становится постоянной при БПЭ, если опухоль находилась в нижней ампуле прямой кишки.
Что такое экстралеваторный способ
По стандартной методике брюшно-промежностной экстирпации прямой кишки в ходе операции выделение прямой кишки проводят по мезоректальной фасции до леваторов, а затем кишку выделяют из леваторов до ануса.
Когда опухоль прорастает в мышечную стенку кишки, такой путь с большой долей вероятности приводит к перфорации кишки в месте опухоли.
С 2007 года стала применяться модификация операции БПЭ – эБПЭ, что означает экстралеваторная БПЭ. Вместо кругового разреза ануса был предложена цилиндрическая БПЭ. Идея операции состоит в том, что не надо «распаковывать» кишку с опухолью из леваторов, а удалять ее лучше вместе с леваторами, отсекая их от места прикрепления – это и есть экстралеваторная брюшно-промежностная экстирпация прямой кишки. Больной во время этой манипуляции находится на животе. При этой методике риск перфорации кишки резко снижается с 23% до 4%.
Состояние после операции

Реабилитация организма берет начало еще до вывода больного в палату, в отделении реанимации. Пациент постепенно отходит от наркоза.
Персонал следит, чтобы не возникло кровотечений. Боли и дискомфорт в области раны снимаются анальгетиками.
На 2 сутки врач разрешает садиться в кровати. Долгое пребывание в горизонтальном состоянии только вредит.
В ране на несколько дней находится дренаж для оттока собирающегося транссудата. Все препараты вводятся только капельницами.
Осложнения после экстирпации
Наиболее часто возникают кровотечения, повреждения соседствующих органов, грыжа средней линии живота, незаживление швов, тромбозы, ишурия. Ишурия – невозможность самостоятельного опорожнения мочевого пузыря, несмотря на его переполненность из-за травматизации нервных окончаний, ответственных за работу мочевика.
Среди других осложнений:
- нагноение шва;
- повторный рост опухоли;
- инфицирование брюшной полости.
Частота развития неблагоприятных последствий брюшно-промежностной экстирпации прямой кишки насчитывает 10-15%.
Отказы от операции

Такое явление тоже имеет место со стороны некоторых пациентов. Происхождение страха перед операцией психологическое – больному стыдно, что при нем постоянно будет находиться калоприемник. Он не сможет сам контролировать дефекацию. Но речь идет о продлении жизни, и выбор делает сам пациент. Стоимость расширенной экстирпации прямой кишки в Москве составляет от 31 до 70 тыс. рублей в разных ведущих клиниках. Процент 5-летней выживаемости после операций составляет 30-40%.
Дополнительные методы лечения
Чтобы хоть немного снизить риск возврата опухоли и повысить эффективность операции по экстирпации прямой кишки, методы лечения дополняются лучевой или химиотерапией. Их назначают до или после операции. По отзывам самих пациентов, такой комплекс уменьшает частоту рецидивов.
Химиотерапия
Химиотерапия – это применение особых комплексов препаратов, которые назначают онкологическим больным. Недостаток метода в том, что химия действует и на больные, и на здоровые клетки, вызывая побочные действия. Атипичные клетки уничтожаются, рост метастазов и самой опухоли уменьшается тоже, но самочувствие страдает заметно. Хотя и прогрессирование опухоли замедляется.
Существует 2 вида химиотерапии: адъювантная и неоадъювантная.
В первом случае это уничтожение опухоли ядом цитостатиков, и проводится она в профилактических целях после операции. Во втором – препараты назначают для уменьшения размеров опухоли перед операцией.
В качестве основного лечения химиотерапия применяется при невозможности проведения операции. Процедура заключается во внутривенном вливании целых коктейлей препаратов, убивающих атипичные клетки.
Лучевая терапия
По данным официальных исследований частота рецидивов после операции составляет от 20 до 50%. Чтобы этого не было, применяют еще один способ лечения – лучевую терапию. В качестве лечения используют рентгеновские лучи или электронные пучки – источники ионизирующего излучения.
Суть метода в том, что радиация более губительна для раковых клеток, чем для здоровых. В атипичных клетках происходят неблагоприятные для них мутации, ведущие их к гибели. Курс может длиться 4-5 недель. Если он оказался неэффективным, лечение заканчивают вообще и других методов не применяют.
Осложнения дополнительных методов
Указанные дополнительные методы – агрессивны. Поэтому они и сами могут давать осложнения:
- диспепсические явления в виде запоров или поносов;
- постоянную рвоту и тошноту;
- слабость и головокружения;
- на месте воздействия лучей могут возникнуть ожоги;
- учащение позывов в туалет.
После окончания курса лечения данная симптоматика постепенно проходит.
Лечение рака электростатикой
Это совершенно новый способ лечения, еще мало известный. Российскими учеными разработан прибор, который воздействует на клетки опухоли электростатическим полем. Положительное действие для больного доказано многочисленными испытаниями и исследованиями.
Для выявления заболеваний на начальных стадиях следует регулярно проходить медицинские обследования. Ранняя диагностика поможет избежать множества проблем в лечении.
Источник
