У меня гранулематозный цистит
Согласно единой Международной классификации болезней (МКБ-10), цистит стоит в первой строке реестра заболеваний системы мочевыделения под кодовым номером – 30,0. Учитывая разнообразные формы его проявления, они зашифрованы дополнительной цифрой. К примеру, гранулярный цистит, особенности развития которого рассмотрим ниже, обозначен в классификации МКБ-10 под кодом — №30,8 в категории «циститы другие».

Особенности развития цистита гранулярной формы
Сами по себе, воспалительные процессы в мочевом пузыре уже давно ни у кого не вызывают удивления и особого беспокойства, так как заболевание довольно быстро и успешно поддается излечению. Но следует отметить, что возможно это, лишь при двух непременных условиях – своевременном лечении и соблюдении всех врачебных рекомендаций.
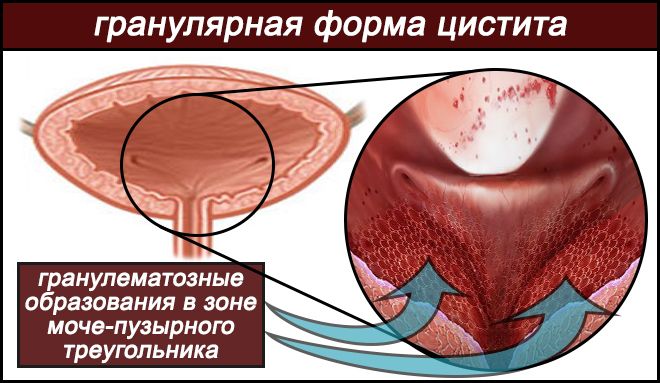
Не многие заболевания характеризуются разнообразием морфологических форм, как при цистите. Его хроническое течение способно проявляться совершенно неожиданными формами поражения тканевой структуры моче-пузырного органа, одна из которых, носит название – гранулематозный цистит и характеризуется:
- пассивным гиперемированным процессом в тканевой структуре МП;
- проявлением выраженных экссудативно-пролиферативных изменений;
- обильными процессами гранулярных высыпаний на слизистых тканях резервуарной полости пузыря.
Переход хронического воспаления из пассивной стадии в прогрессирующую, вызывает в МП (особенно в зоне моче-пузырного треугольника, в устьях его обоих мочеточников и внутрипузырных их отделах) процессы диффузной инфильтрации в тканях пузырной оболочки с формированием фибринозных и гранулематозных образований. Что приводит в дальнейшем, к развитию склеротических изменений и частичной атрофии мышечных тканей (детрузора).

Частота воспалительных процессов именно в этих зонах, обусловлена происхождением их тканевой структуры (развивается из ранней зародышевой ткани – мезодермы), которая особенна чувствительна к бактериям и проявляет к ним высокую фагоцитарную активность.
Она первая реагирует на раздражитель, развитием воспалительных реакций во всех слоях тканевой оболочки (слизистая, подслизистая, мышечная) и распадом ее на множественные зернистые (образование ямок) слои, лимфоидной (фиброзной) и гистиоцитарной (уплотнение тканей в воспалительном очаге) инфильтрацией.
Патологические структурные изменения в тканях этих зон усугубляет скопление урины в зернистых тканевых полостях, где из-за сниженного фагоцитоза уротелия идет бурный процесс бактериального размножения.
Причины развития патологии
У 40% пациентов, согласно исследованиям, грануляционный цистит является следствием поражения палочковидной кишечной бактерии (E. Coli), в остальных случаях, в роли возбудителей выступают – кокковые представители, клебсиелла и иные ассоциации микробов.
Наиболее благоприятное время развития заболевания обусловлено определенными периодами жизни:
- наибольший риск развития гранулярного цистита у детей отмечается до 5 летнего возраста, когда рецепторное взаимодействие МП с ЦНС еще несостоятельно;
- в периоде пубертата;
- начальный период развития сексуальных отношений;
- детородный возраст и период беременности;
- период возрастной перестройки биологических функций (климакс).
Основной спусковой механизм, для агрессивных воспалительных реакций в различных тканевых слоях моче-пузырной оболочки – снижение иммунитета на фоне сопутствующих патологий:
- Заболеваний эндокринного характера.
- Хронических почечных патологий.
- Серьезных урологических нарушений.
К примеру, гранулезный цистит у ребенка (начальная стадия), вполне способен развиваться на фоне поллакиурии (частые мочеиспускания) различной этиологии, императивного недержания урины (неконтролируемое мочеиспускание), на фоне различных сочетаний урологических нарушений с энурезом, и на фоне нейрогенной дисфункции МП.
Способствуют проявлению патологического процесса:
- частые переохлаждения организма;
- недостаточная гигиена;
- определенная группа, самостоятельно назначенных лекарственных средств.
Признаки заболевания
В самом начале воспалительных реакций в различных слоях моче-пузырной оболочки, когда влияние бактериальных токсинов и продуктов распада воспаленных тканей вызывают клеточную инфильтрацию с преобладающими признаками отечности, происходит сильный раздражающий рефлекс интерорецепторов в различных тканях и сосудах мочевого резервуара.
Происходит постоянный раздражающий эффект в их рецепторах, что провоцирует непрерывную передачу импульсов в ЦНС, создавая для моче-пузырного органа стрессовую ситуацию, приводящую к дисфункции детрузора, проявляясь у пациентов:
- частыми позывами к мочеиспусканию;
- болью при мочеиспускании;
- дискомфортом, вызванным повышенным внутрипузырным давлением.
Острый воспалительный процесс сопровождается:
- Лихорадочным состоянием и ознобом.
- Слабостью и изменением консистенции урины.
- Острой болезненностью внизу живота и поясничной зоне.
Длительная, хроническая клиника гранулярного цистита характеризуется:
- низкой максимальной скоростью выхода урины;
- значительно удлиненным временем мочеиспускания;
- чувством неполного выхода мочи из мочевого резервуара;
- геморрагическими признаками – кровь в моче.
Гранулированный цистит – опасная патология. Хроническое течение воспалительных процессов в моче-пузырном резервуаре, распространившись на предпузырную и интрамуральную ткань мочеточников, может привести к их морфологическим изменениям и проявиться нежелательным осложнением в виде признаков ПМР (пузырно-мочеточниковый рефлюкс), развитием пиелонефрита, обширной гематурией, полной несостоятельности почечных функций.

Методики диагностики
Обследование начинается с физикальной диагностики – осмотра, выявления патологий в анамнезе, уточнения патологической симптоматики.
Назначаются стандартные анализы мочи и крови – общий развернутый и бактериальный. Более детальное обследование назначается после УЗИ обследования органов мочевой и половой системы. При выяснении характера воспалительного процесса назначается комплекс уродинамических обследований.
Особое внимание уделяется:
- урофлоуметрическому обследованию, отражающему всю динамику мочеиспускательного процесса;
- цистометрии, регистрирующей функциональные изменения моче-пузырного резервуара (средне-функциональный объем, эластичность, выраженность рефлективности);
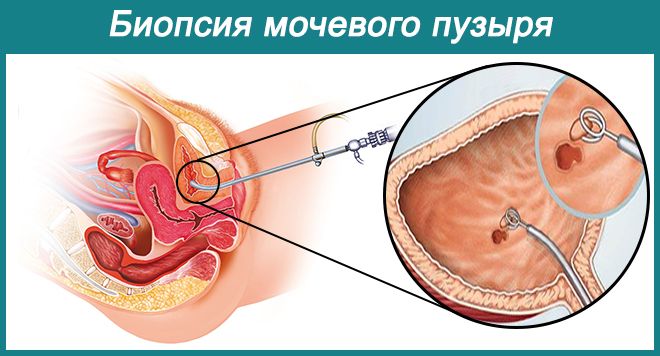
- биопсии – световая микроскопия полученного биоптата (гранул слизистой), подтверждения хронического воспалительного процесса, выявляет наличие в тканях лимфоплазмоцитарной инфильтрации, что является подтверждением предположительного диагноза.
Лечебная терапия
Из всех разновидностей хронического цистита, наиболее труден в лечении – грануляционный цистит, особенно, если его развитие идет на фоне нейрогенных нарушений МП. Но в любых случаях, эта разновидность воспалительного поражения моче-пузырных тканей, требует комплексного консервативного лечения.
По показаниям, назначаются препараты уроантисептиков и системных антибиотиков – «Цефтриаксон», «Амикацин», «Цедекс», «Палин», «Нитроксолин» и т. д, в сочетании с препаратами антисептиков – «Фурадонина» или «Фурагина».
Чтобы предотвратить скопление урины в зернистых ямках моче-пузырной оболочки и развитие в ней инфекции, назначаются препараты фитотерапии – «Канефрон Н», отвары на полевом хвоще, толокнянки, почечный чай. Их действие направлено на образование частых актов мочеиспускания (диуреза), что способствует вымыванию патогенов из полости пузыря, и предотвращает их ретроградное продвижение с мочой в почки.
Рекомендуется: местное применение тепла на моче-пузырную область, исключение из рациона питания острых и раздражающих блюд.
В курс комплексного лечения могут быть включены внутрипузырные инстилляции и сеансы физиотерапии (по индивидуальным показаниям). Курс терапии – не менее 21 дня.
По статистике ряда исследований, проведенных за последние годы. Доказано, что комплексная терапия по показателям клинико-уродинамической диагностики не дает желаемого эффекта и в большинстве эпизодах выздоровление ложное (кажущееся). Купирование симптоматики дисфункции процессов мочеиспускания, совсем не означает функциональное восстановление МП.
У многих пациентов нестабильность мышечных тканей пузыря сохраняется, хотя выраженность патологии снижается.
Под влиянием различных методик лечения, заболевание принимает скрытое течение и в любой момент может рецидивировать. В результате клинических исследований, предложена схема альтернативного лечения:
- «Везикар» + парафиновые, грязевые или нафталановые аппликации.
- «Ацеклидин» + «Цитохром», «Рибофлавинфосфат» или «Флавин».
- Метаболическая терапия «Пантогам».
- Препараты для форсирования мочеиспусканий.
- Электра и циклическая стимуляция запирательного клапана ануса (сфинктера) и уретро-везикального сегмента.
- Ультразвуковые процедуры на область мочевого пузыря.
Естественно, предложенное лечение не может быть панацеей во всех случаях. Протокол лечения, схема медикаментозной терапии и ее продолжительность подбираются врачом индивидуально для каждого конкретного пациента. Только правильный диагноз и верно подобранное лечение смогут предотвратить рецидивы и полностью устранить патологию.
Источник
Международный классификатор болезней поместил цистит в его различных проявлениях, в том числе и гранулярный, на первое место среди недугов, поражающих мочевыводящую систему, в которую входят почки, мочевой пузырь и уретра со сфинктером. От болезни страдают вне зависимости от возраста и пола, однако более всего недугу подвержены женщины. Это происходит в силу физиологических особенностей строения – широкой и короткой уретры, близости к источникам инфицирования , анусу и кишечнику. В младенческом возрасте – от рождения до года, недуг поражает большую часть мальчиков. Повышается заболеваемость среди мужчин и после пятидесяти лет из-за увеличения размеров простаты и повышения риска инфицирования мочеполовых путей.
Причины гранулярного цистита и особенности недуга
 Рассматривая гранулярную форму цистита, можно также столкнуться с понятиями гранулезный и гранулированный, которые по факту аналогичны первому термину. Сам по себе воспалительный процесс в полости мочевого пузыря не вызывает особой озабоченности, поскольку болезнь успешно лечится, но позитивный результат гарантируется лишь при вовремя начатом лечении и соблюдении всех рекомендаций врача. Что касается цистита, то специалисты, выделяют дюжину видов недуга, в том числе и гранулярный цистит. Такое разнообразие форм характерно далеко не каждому заболеванию, а переход недуга в хроническую стадию чреват самыми неожиданными последствиями для тканей органа. К этой категории и относится хронический гранулярный цистит, признаками которого являются:
Рассматривая гранулярную форму цистита, можно также столкнуться с понятиями гранулезный и гранулированный, которые по факту аналогичны первому термину. Сам по себе воспалительный процесс в полости мочевого пузыря не вызывает особой озабоченности, поскольку болезнь успешно лечится, но позитивный результат гарантируется лишь при вовремя начатом лечении и соблюдении всех рекомендаций врача. Что касается цистита, то специалисты, выделяют дюжину видов недуга, в том числе и гранулярный цистит. Такое разнообразие форм характерно далеко не каждому заболеванию, а переход недуга в хроническую стадию чреват самыми неожиданными последствиями для тканей органа. К этой категории и относится хронический гранулярный цистит, признаками которого являются:
- пассивное переполнение сосудов ткани пузыря (гиперемия),
- изменение тканей органа на клеточном уровне,
- обильные гранулярные высыпания на слизистых оболочках полости пузыря.
Прогрессирующая стадия при переходе из хронической в первую очередь поражает зону моче-пузырного треугольника, устья мочеточников. Происходят процессы, которые приводят к возникновению образований в виде гранулем и фибром, которые способствуют развитию атрофических и склеротических изменений в тканях органа, вплоть до мышечного слоя – детрузора. Развитие воспалительного процесса именно в «проблемных» зонах является следствием происхождения тканей, которые особенно чувствительны к патогенам, что и вызывает изменение их структуры.
Что становится причиной гранулезного цистита и его признаки
 Практически 4 из 10 случаев данного вида болезни – это инфицирование кишечной палочкой, остальные 6 приходятся на бактерии других типов (стрептококки, гонококки, клебииеллы и пр.). Болезнь активируется на определенных жизненных этапах, например, отмечается гранулярный цистит у детей до 5 лет, в период полового созревания и после первых половых контактов. Для женщин велик риск развития недуга в период вынашивания ребенка, а также во время климакса. Перечень причин болезни и факторов, способствующих ее развитию, выглядит следующим образом:
Практически 4 из 10 случаев данного вида болезни – это инфицирование кишечной палочкой, остальные 6 приходятся на бактерии других типов (стрептококки, гонококки, клебииеллы и пр.). Болезнь активируется на определенных жизненных этапах, например, отмечается гранулярный цистит у детей до 5 лет, в период полового созревания и после первых половых контактов. Для женщин велик риск развития недуга в период вынашивания ребенка, а также во время климакса. Перечень причин болезни и факторов, способствующих ее развитию, выглядит следующим образом:
- инфицирование микро- и уреоплазмой, хламидиями,
- нарушения в работе органов эндокринной системы,
- гиповитаминоз,
- диабет,
- падение уровня защитных функций организма,
- критическое переохлаждение тела,
- игнорирование гигиенических норм,
- сопутствующие заболевания мочеполовой системы,
- прием определенного типа препаратов.
Признаки гранулированной формы болезни , общие для недуга. Это частые позывы, боли при наполнении и опорожнении пузыря, дискомфортные ощущения, причиной которых является повышение давления внутри органа. Острая форма сопровождается ознобом и лихорадкой, острыми болями, отдающими в поясницу, слабостью, изменением урины. При хронической форме, наблюдающейся длительное время, отмечается низкая скорость опорожнения пузыря, ощущение неполного опорожнения, возможно присутствие в урине частиц крови.
Как диагностируют и лечат гранулезный цистит
 Переход обычного воспаления в гранулированную форму чреват опасными последствиями. Например, может развиться процесс заброса мочи из мочеточников в почки и развитие их воспаления (пиелонефрит), вплоть до дисфункции органов. Страдают и ткани пузыря, происходят нежелательные изменения их структуры.
Переход обычного воспаления в гранулированную форму чреват опасными последствиями. Например, может развиться процесс заброса мочи из мочеточников в почки и развитие их воспаления (пиелонефрит), вплоть до дисфункции органов. Страдают и ткани пузыря, происходят нежелательные изменения их структуры.
Определение состояния пациента начинается с осмотра, при котором доктор собирает анамнез и проводит физикальную диагностику. Следующий этап – анализы мочи и крови, бакпосев урины. Функциональность мочевого пузыря определяют такие процедуры, как урофлоуметрия (определяется скорость опорожнения пузыря), цистометрия (объем, рефлективность, эластичность стенок органа), биопсия (на наличие в слизистых инфильтрата).
Лечение гранулярного цистита процесс сложный, особенно если отмечены нейрогенные нарушения в органе, поэтому очень важно провести весь комплекс лечебных мероприятий. Современные схемы лечения включают в себя системные антибиотики в сочетании с антисептиками. Успешно используются препараты фитотерапии, отвары из сборов трав с лечебными свойствами, урологические чаи, физиотерапия. Какой лечебный комплекс использовать решает только лечащий врач, основываясь на собранном анамнезе и состоянии пациента.
Также предлагаем посетить наш форум о цистите, отзывы могут вам сильно помочь или оставляйте свои комментарии. Помните, что поделившись опытом вы можете кому-нибудь оказать посильную помощь.
Загрузка…
Источник
Гранулярный цистит – это воспаление мочевого пузыря, которое сопровождается формированием обильных высыпаний на внутренней части этого органа. Гранулярный цистит у женщин лечит уролог. Развитию патологии предшествует широкий спектр неблагоприятных факторов. Они связаны с общим воздействием на организм или местным поражением мочевого пузыря. Заболевание протекает тяжело, требует устранения только посредством комплексного подхода.
Причины развития гранулярного цистита у женщин
Урологи выделяют несколько основных причин развития заболевания у женщин:
- Нарушение состояния эндокринной системы.
- Переохлаждение, гиповитаминоз.
- Длительный приём препаратов, которые негативно отражаются на состоянии защитных свойств организма (антибиотиков; гормональных средств; лекарств, применяемых для проведения химиотерапии).
- Ведение беспорядочной половой жизни. В этом случае причины появления сыпи на стенках мочевого пузыря – наличие у полового партнёра венерических заболеваний.
- Нарушение микрофлоры влагалища. Развитию патологии способствует спринцевание, частое (и неоправданное) использование вагинальных суппозиториев.
- Попадание в организм возбудителей венерических инфекций – микоплазмы, хламидии, уреаплазмы.
- Наличие в организме хронического заболевания, которое ослабляет состояние иммунитета.
- Нарушение функциональной способности почек на фоне их воспаления (пиелонефрита, гломерулонефрита).
Предрасполагающие факторы – наличие сахарного диабета вне зависимости от его типа, несоблюдение правил интимной гигиены, даже однократный контакт кожи с сидением унитаза общественного туалета.
Известны случаи развития гранулярного цистита у женщин после осмотра гинекологом, диагностических или лечебных процедур органов половой системы.
В этом случае инфицирование пациентки вызвано недостаточно качественной обработкой инструментов, выполнением манипуляций в загрязнённых перчатках, отсутствием дезинфекции рук врачей.

Появлению высыпаний на стенках мочевого пузыря способствует ожог этого органа. Лица, которые мало понимают особенности урологических манипуляций, могут не знать, что повреждению мочевого пузыря способствует его промывание (инстилляция).
В частности, если манипуляцию проводили неумело – с несоблюдением правил стерильности и/или использовали лечебный раствор слишком высокой концентрации. Раздражение ткани важного органа мочевыделительного тракта введенным веществом сопровождается дискомфортом, жжением в надлобковой области.
Гранулы на тканях мочевого пузыря не всегда появляются сразу – в 90% случаев процесс их формирования занимает более 2 месяцев.
Симптомы гранулярного цистита у женщин
Клинические проявления гранулярного цистита – типичны, о воспалении мочевого пузыря подскажет следующая симптоматика:
- Болевой синдром. Локализация неприятного ощущения – пояснично-крестцовый отдел спины, надлобковая область. Ощущение имеет тупой, ноющий или жгучий характер.
- Дизурия – выраженный дискомфорт во время мочеиспускания. Характеризуется раздражением внутри уретры, после чего в мочевом пузыре возникает ощущение скопления горячего воздуха. Моча имеет резкий, неприятный запах, выделяется небольшими порциями, по 10-15 капель. Явление вызывает ощущение лишь частично опорожнённого мочевого пузыря.
- Повышение температуры тела. Указывает на наличие интоксикации – последствия вторжения патогенной микрофлоры в органы мочевыделительного тракта.
- Окрашивание мочи кровью. Свидетельствует о разрушении капилляров тканей мочевого пузыря. От воспаления, слизистый эпителий органа значительно отекает, что становится причиной расширения мелких кровеносных сосудов. От повышенной нагрузки они разрываются, происходит кровоизлияние в мочу. Пациентка отмечает развитие гематурии – появление крови в урине.
- У девочек прерывается менструальный цикл, у взрослых женщин при ведении половой жизни подобное происходит в 1 случае из 10.
- Озноб. Сопровождает повышение температуры тела, сохраняется на протяжении всего периода обострения интоксикации.
- Ощущение слабости, вялости, нарушение сна, раздражительность, отсутствие аппетита, повышенная сухость слизистых оболочек.
- Появление вагинальных выделений творожистой консистенции.
Другие симптомы зависят от общего состояния здоровья пациентки на момент заболевания. Не последнюю роль играет полноценность иммунных свойств организма, наличие сопутствующих заболеваний, возраст женщины.
Если на фоне гранулярного цистита развивается пиелонефрит или вагинальный кандидоз, признаки основного заболевания дополняются многочисленными явлениями. Среди них – зуд внутри влагалища, отёк половых губ, дискомфорт во время интимной близости.
Диагностика
К лечению не приступают до момента получения достоверных ответов пройденного исследования. Для подтверждения наличия гранулярного цистита достаточно выполнения базовых методов диагностики:
- УЗИ. Проводят во всех случаях подозрения на гранулярный цистит. Метод позволяет выявить наличие мелких новообразований, определить степень воспаления.
- Лабораторное исследование. Выполняют анализ крови, мочи. Выявляют лейкоцитоз – показатель говорит о наличии активного воспалительного процесса.
- Цистоскопия и биопсия. Позволяют получить значительный объём информации. Гранулы визуализируются во время исследования, которое проводят с помощью цистоскопа. Этот прибор оснащён оптикой, позволяющей выявить структурные нарушения тканей. В 8 из 10 случаев и в зависимости от предположений врача, цистоскопию сочетают с проведением биопсии. Взятие образца тканей мочевого пузыря необходимо для дальнейшего направления в гистологическую лабораторию. Специалисты изучают материал, определяют его происхождение – важно установить, что это: рак или менее опасный воспалительный элемент. Также благодаря гистологическому исследованию исключают вероятность перерождения гранул мочевого пузыря в рак.
Дополнительные виды исследования зависят от особенностей состояния пациентки и предварительного диагноза. Если цистит сопровождается гематурией, женщине предстоит пройти исследование крови на определение гемоглобина. При подозрении на одновременное развитие пиелонефрита, гломерулонефрита – проводят экскреторную урографию.
Лечение
Пациентке назначают антибиотикотерапию, вводят витамины, по показаниям (при наличии боли, спазмов) необходим приём анальгетиков и спазмолитиков. Для устранения инфекции мочевыделительного тракта назначают уросептики (Фуразолидон, Фурадонин).
На надлобковую область рекомендовано применение сухого тепла (мешочка с подогретой солью). Выполняют инстилляцию мочевого пузыря (промывание посредством металлического катетера) антисептическими, противовоспалительными растворами.
Лечение не обеспечит ожидаемого эффекта, если пациентка не откорректирует рацион. Противопоказаны острые, кислые, солёные блюда, алкоголь, кофе.
Перечисленный вид питания способствует раздражению слизистой оболочки мочевого пузыря, что делает боли и спазмы более интенсивными. На время лечения нужно сохранять половой покой, не допускать переохлаждения. Постельный режим можно не соблюдать, но объём двигательной активности следует ограничить.
Источник