Тромбы в мочевом пузыре
Тромбоз почечных вен – это острая или хроническая окклюзия венозной сети почек. Проявляется болью в животе и пояснице, макрогематурией, олигоанурией, интоксикационным синдромом. При хроническом течении может протекать моносимптомно со стойким повышением АД. Диагностируется с помощью магнитно-резонансной, компьютерной, селективной почечной флебографии, дуплексного сканирования почечных вен. Консервативная терапия предполагает длительное введение прямых и непрямых антикоагулянтов. При угрозе ТЭЛА интракавально устанавливается сетчатый фильтр. По показаниям выполняется регионарный тромболизис, чрескожная или открытая тромбэктомия, нефрэктомия.
Общие сведения
Закупорка ренальных вен традиционно рассматривается как казуистически редкое патологическое состояние, которое обычно развивается у больных с нефротическим синдромом, реже – с другими сопутствующими заболеваниями. По мнению современных урологов, информация о низкой (до 5%) частоте венозного ренального тромбоза при нефрологической патологии не соответствует действительности.
По данным последних исследований, хроническая окклюзия почечных вен обнаруживается у трети пациентов, длительное время страдающих протеинурией. Тромбоз чаще бывает односторонним, реже поражает обе почечные вены. Актуальность своевременной диагностики заболевания обусловлена его частым осложнением острой или хронической почечной недостаточностью.

Тромбоз почечных вен
Причины
Венозная окклюзия сосудов почек является полиэтиологической патологией, возникающей при нарушении целостности сосудистого эндотелия, замедлении кровотока, коагуляционном дисбалансе. По наблюдениям специалистов в сфере практической урологии, нефрологии и ангиологии, основными причинами тромботической закупорки одной или обеих почечных вен являются:
- Гиперкоагуляция при нефротическом синдроме. В группу повышенного риска входят пациенты с мембранозной нефропатией, у которых риск тромбирования венозных сосудов достигает 50%, мембранозно-пролиферативным гломерулонефритом, амилоидозом почек, липоидным нефрозом. Тромбозом могут осложняться диабетическая нефропатия, поражения почек при серповидно-клеточной анемии, системной красной волчанке.
- Другие расстройства коагуляции. Вероятность венозного тромбоза почек возрастает при врожденном дефиците противокоагуляционных факторов (антитромбина III, протеинов S и C), мутациях протромбина, лейденовского фактора V. Вторичная гиперкоагуляция с окклюзией вен почек возможна при приеме эстрогенов, оральных контрацептивов, гестозах, ДВС-синдроме, трансплантации почек, обезвоживании.
- Неопластический процесс. Нарушение кровотока в почечных сосудах с последующим тромбозом может наблюдаться при прорастании злокачественных опухолей (преимущественно почечно-клеточной карциномы), внешнем сдавлении нижней полой и ренальных вен увеличенным лимфоузлами, объемными новообразованиями, расположенными в забрюшинном пространстве. Усугубляющим фактором при неоплазиях является гиперкоагуляция.
- Сосудистая патология. В основе тромбообразования лежит повреждение эндотелия при почечных васкулитах, травмах. У некоторых больных тромботический процесс распространяется на ренальные сосуды из яичниковой, нижней полой вены, возникает при сдавлении аневризмой аорты. Иногда тромбоз становится следствием мигрирующего тромбофлебита при миеломе, лимфогранулематозе, аллергии и др.
Патогенез
Пусковым моментом тромбоза почечных вен обычно является увеличение активности коагулирующих факторов в сочетании с угнетением ингибиторов свертывания и фибринолитических агентов. Усилению свертываемости способствуют характерные для нефротического синдрома гипоальбуминемия (критический уровень – менее 25-30 г/л), диспротеинемия, повышение уровня фибриногена, протромбина, тромбоцитов. Отдельными звеньями патогенеза ренального венозного тромбоза становятся замедление почечного кровотока при прорастании сосудов опухолями или сдавлении объемными новообразованиями, повреждение сосудистой стенки вследствие воспалительных процессов, во время травм, операций.
Частичная или полная обтурация просвета вены тромбом вызывает ишемию с обратимой или необратимой деструкцией почечной паренхимы. При благоприятном исходе флеботромбоза наблюдается фибринолиз, асептический аутолиз сгустка, организация тромба с его обызвествлением, петрификацией. При медленном развитии тромботического процесса и постепенном прекращении кровотока зачастую происходит разрастание компенсационных коллатералей.
Симптомы
При одномоментной окклюзии одной или двух почечных вен выявляется клиническая картина острого повреждения почек, характеризующаяся такими признаками, как резкая боль в области поясницы и боковых отделах живота, появление крови при мочеиспускании, уменьшение объема мочи вплоть до анурии. Вследствие накопления в организме продуктов азотистого обмена развиваются симптомы интоксикации – тошнота и рвота, слабость, сонливость, головокружение. Может повышаться температура тела.
При наличии системной гиперкоагуляции наблюдаются проявления тромбоза глубоких вен: боли, отечность и пастозность нижних конечностей, видимое расширение венозных коллатералей. У пожилых пациентов болезнь зачастую протекает в стертой форме, единственным симптомом является стойкая артериальная гипертензия, устойчивая к гипотензивным препаратам.
Осложнения
Выраженный венозный стаз в результате тромбоза может привести к инфаркту и разрыву почки. При повышении концентрации азотистых соединений в крови вследствие интоксикационного поражения головного мозга возникают нарушения психической деятельности: чередование периодов возбуждения и заторможенности, дезориентация, спутанность сознания, бред, галлюцинации. Накопление ионов калия при острой почечной недостаточности провоцирует вялые парезы мышц, брадикардию.
Частым осложнением тромбоза является угнетение иммунитета, сопровождающееся присоединением тяжелых бактериальных и вирусных инфекций со склонностью к генерализации. Задержка мочи и электролитов ведет к внеклеточной гипергидратации, асциту, отеку мозга. В редких случаях отмечаются профузные кровотечения из образовавшихся язв желудочно-кишечного тракта. Нестабильные тромбы могут стать причиной тромбоэмболии легочной артерии.
Диагностика
Постановка диагноза при тромбозе почечных вен зачастую затруднена вследствие полиморфности клинической картины. Подозревать венозную окклюзию необходимо у всех пациентов со стойким ухудшением функций почек невыясненной этиологии, тяжелой степенью нефротического синдрома. Наиболее информативными в диагностическом плане являются следующие исследования:
- УЗИ. УЗДС НПВ и ее ветвей часто используется как стартовый способ диагностики заболевания, при помощи которого можно обнаружить тромбоз вен. При дуплексном сканировании существует риск получения ложноположительных и ложноотрицательных результатов. Во время ультразвукового исследования выявляется изменение контуров мочеточников – характерный признак, который возникает при чрезмерном развитии венозных коллатералей.
- Магнитно-резонансная флебография. МРТ является неинвазивным безопасным методом диагностики, позволяющим получить детальные послойные изображения с достаточным для верификации диагноза увеличением. Проведение магнитно-резонансного исследования показано, если скорость клубочковой фильтрации составляет не менее 30 мл/мин. Преимуществом МРТ является выполнение без введения в организм контрастных веществ.
- КТ флебография. Важные преимущества методики – быстрота проведения, обеспечение хорошей детализации анатомических структур, высокая специфичность, чувствительность, безболезненность. Исследование хорошо выявляет точное место тромбоза. Однако при окклюзии почечных вен КТ флебография применяется с осторожностью из-за нефротоксичности рентгеноконтрастных препаратов, которые необходимы для исследования.
- Селективная почечная флебография. Метод считается наиболее информативным для подтверждения тромбоза. Исследование проводится путем направленного введения рентгеновского контраста через нижнюю полую вену, в результате чего врач получает достаточное заполнение основного ствола и дополнительных ветвей венозных сосудов почек. При катетеризации ренальных вен существует риск развития тромбоэмболии.
Дополнительно проводится клинический анализ мочи, в котором обнаруживают признаки нарушения работы почек – протеинурию, умеренную лейкоцитурию, цилиндрурию, снижение удельного веса, гематурию. В биохимическом анализе крови наблюдается повышение уровней креатинина, мочевины, снижение концентрации ионов калия, натрия, анемия. Для комплексной оценки состояния мочеполовой системы выполняют экскреторную урографию, КТ брюшной полости.
Дифференциальную диагностику проводят с аневризмой почечной вены, опухолью почки, острым и злокачественным гломерулонефритом, хроническим пиелонефритом, нефропатиями при аутоиммунных заболеваниях, системных васкулитах, подагре, остром канальцевым, медуллярным, кортикальным некрозом, артериальным тромбозом, гемолитико-уремическим синдромом, кровоизлияниями в ткани надпочечников. Кроме осмотра врача-нефролога пациенту рекомендованы консультации сосудистого хирурга, гематолога, онколога, онкогематолога, инфекциониста.
Лечение тромбоза почечных вен
Основными врачебными задачами являются терапия основного заболевания, вызвавшего образование тромба, устранение окклюзии, коррекция существующих клинических проявлений. Лечение патологии, осложнившейся тромбозом, проводится по стандартным протоколам для соответствующей нозологической единицы. Для восстановления кровотока в тромбированной почечной вене используются:
- Антикоагулянтные средства. Предпочтительным методом терапии тромбоза является консервативное ведение пациента с применением противосвертывающих препаратов в течение 6-12 месяцев, а при наличии гиперкоагуляционных расстройств – пожизненно. Наиболее эффективны низкомолекулярные гепарины, непрямые антикоагулянты из группы полусинтетических производных кумарина. Фармакотерапия позволяет предотвратить дальнейшее тромбообразование, реканализировать тромбированные венозные сосуды, улучшить функциональные способности почек.
- Операции на почечных сосудах и почках. При остром двухстороннем тромбозе ренальных вен возможно проведение регионарного тромболизиса через ангиографический катетер. Если противокоагулянтная терапия оказывается неэффективной, тромб не удается растворить фибринолитическими средствами, существует угроза тромбоэмболических осложнений, рекомендована супраренальная установка кава-фильтра, чрескожная катетерная либо открытая тромбэктомия. Массивный венозный инфаркт с поражением всей почки служит показанием для нефрэктомии.
Поскольку острое нарушение тока крови в почечных венах зачастую сопровождается развитием почечной недостаточности, с учетом тяжести состояния пациента показана инфузионная терапия для коррекции метаболических расстройств, устранения гемодинамических нарушений. При выраженной ОПН возможно назначение заместительной почечной терапии (гемодиализа, перитонеального диализа, гемофильтрации, гемодиафильтрации). Больным с почечной артериальной гипертензией рекомендованы гипотензивные средства.
Прогноз и профилактика
Вероятность полного выздоровления зависит от тяжести основной патологии, послужившей причиной закупорки почечных вен. Прогноз благоприятный для молодых пациентов, у которых нет необратимых изменений в почках. Длительное течение болезни у людей с интеркуррентными патологиями приводит к стойкому снижению скорости клубочковой фильтрации.
Специфическая профилактика не разработана. Для предотвращения тромбоза вен необходимо проводить своевременную комплексную терапию состояний, которые закономерно осложняются гиперкоагуляцией. Больным нефротическим синдромом профилактическая антикоагулянтная терапия назначается при снижении концентрации альбумина меньше 30,0 г/л.
Источник
Введение
В больницу скорой медицинской помощи, включающую и урологическое отделение, на УЗИ часто поступают больные с ведущим симптомом гематурии. Больные с любой формой макрогематурии (тотальной, инициальной или терминальной) проходят УЗИ непосредственно при поступлении или в ближайшие часы.
Основными причинами макрогематурии у поступающих в нашу больницу пациентов являются опухоли мочевого пузыря и почек, уролитиаз, травмы мочевыделительной системы. Однако значительный процент больных (12,3%) поступают с гематурией воспалительного характера) геморрагические циститы и, гораздо реже, после бесконтрольного приема препаратов группы антикоагулянтов.
После досадной ошибки в диагностике (большой сгусток крови был расценен как опухоль мочевого пузыря) большинству больных с макрогематурией стали проводить повторное УЗИ после “отмывания” сгустков (рис. 1, 2)
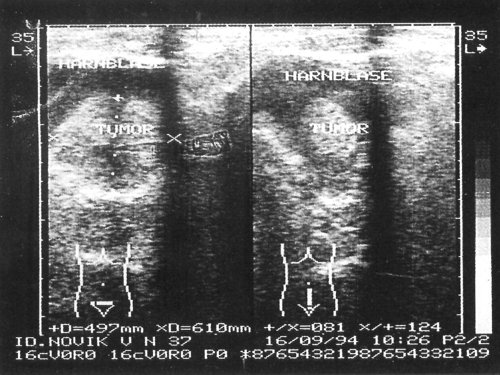
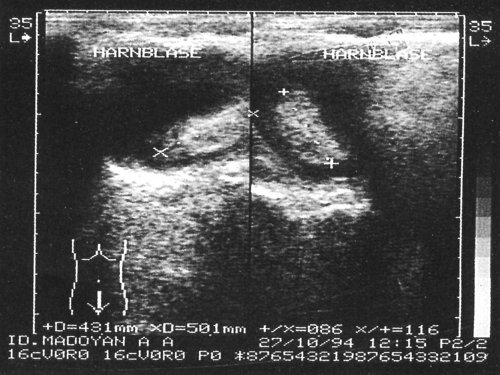
Рис. 1. На сонограммах в просвете мочевого пузыря образования повышенной эхогенности с четкими неровными контурами, занимающие 2/3 объема мочевого пузыря.
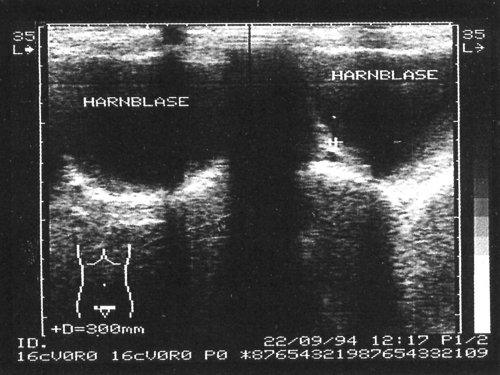
Рис. 2. На сонограммах в просвете мочевого пузыря образования повышенной эхогенности с четкими неровными контурами, занимающие 2/3 объема мочевого пузыря.
Материалы и методы
“Отмывание” от сгустков крови полости мочевого пузыря производится после эхоскопии, при которой заподозрено наличие сгустков крови. Для “отмывания” используется раствор фурацилина или 3% раствор борной кислоты объемом 1-4 литра, вводимых через металлический катетер большого диаметра, так называемый “эвакуатор” или через эпицистостому. Теплый раствор вводится шприцом Жанне до чистых “вод”. После “отмывания” сгустков проводится повторное УЗИ и цистоскопия.
Проведение этой несложной процедуры позволяет дифференцировать сгустки крови от опухолей мочевого пузыря, уточнять истинные размеры опухоли, ее локализацию и распространенность, что необходимо для выбора объема оперативного вмешательства и его результативности.
Обсуждение
На эхограммах сгустки крови визуализируются как гиперэхогенные или повышенной эхогенности образования неправильной (реже округлой или полусферической) формы с неровными контурами, неоднородной эхоструктуры с гипоэхогенными включениями в виде очагов или узких полосок, обусловленных слоистостью сгустка. Относительная однородность эхоструктуры сгустка может быть при наличии сладжа , т.е. осадка из слущенного эпителия и гемолизированной крови.
Смещение образования в мочевом пузыре при изменении положения больным свидетельствует о наличии сгустка, однако, если сгусток прилипает к стенке мочевого пузыря, отличить его от опухоли весьма трудно. На представленных сканограммах демонстрируются случаи УЗ-диагностики сгустков крови в мочевом пузыре (рис. 3-6).
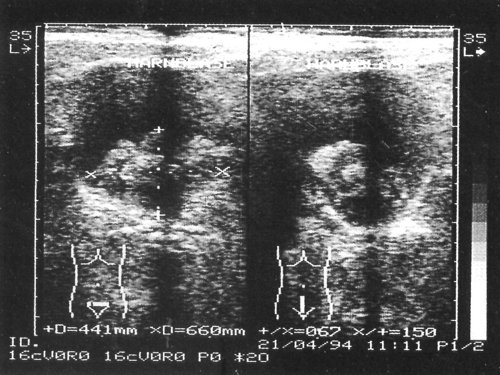
Рис. 3. В полости мочевого пузыря образование повышенной эхогенности неоднородной эхоструктуры с гипоэхогенными включениями – сгусток крови, симулирующий опухоль.
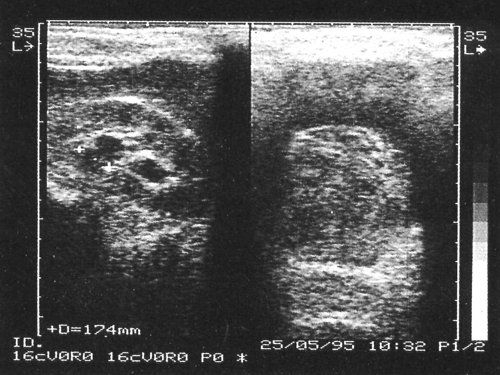
Рис. 4. Тампонада сгустком крови мочевого пузыря (справа) и расширение чашечно-лоханочной системы почки (слева), окончательный диагноз – геморрагический цистит.
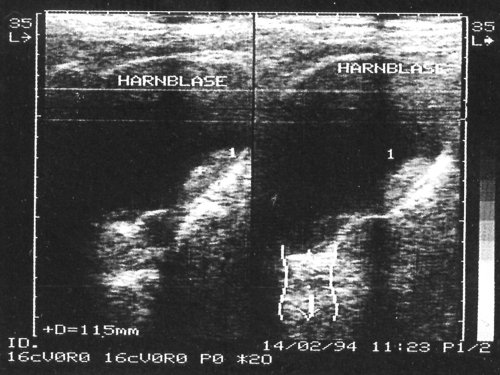
Рис. 5. Вариант сгустка крови в виде “сладжа”(1 – “сладж”).

Рис. 6. Смещающийся сгусток крови в мочевом пузыре.
Выводы
Предоставленный практический материал показывает трудности дифференциальной диагностики сгустков крови и образований в мочевом пузыре. Считаем необходимым проведение “отмывания” сгустков крови в мочевом пузыре и повторного УЗИ, а затем, контрольной цистоскопии. Учитывая иногда возникающие трудности при проведении цистоскопии, повторное УЗИ позволяет поставить правильный диагноз.
В доступной литературе по УЗ-диагностике информации о значительных количествах наблюдений сгустков крови мы не встречали, поэтому списка литературы нет.
Благодарно примем критику и замечания по данному материалу.
Источник
Такое явление, как наличие крови в моче выше физиологической нормы, обозначают медицинским термином «гематурия». Оно – одно из самых типичных клинических проявлений при ряде заболеваний мочевыводящих путей и почек. В соответствии с количеством крови, содержащимся в моче, выделяют макро- и микрогематурию. В первом случае её наличие можно легко определить на глаз, поскольку количества достаточно, чтобы придать биологической жидкости красноватый оттенок. Во втором – напротив, минимально и может быть выявлено только путём лабораторных исследований.
В то же время необходимо понимать, что объём кровяной примеси ни о чём не говорит: даже мизерное содержание крови в моче у женщины или мужчины может быть признаком серьёзного заболевания. Это обусловлено тем, что данное явление не является нормой и его появление требуется проведения комплексного обследования организма. Если у Вас в моче обнаружили кровь, обращайтесь в многопрофильную клинику ЦЭЛТ. Наши специалисты установят причину заболевания и помогут Вам вернуть здоровье.
В ЦЭЛТ вы можете получить консультацию специалиста-уролога.
- Первичная консультация – 2 700
- Повторная консультация – 1 800
Записаться на прием
Кровь в моче: причины
Задаваясь вопросом о том, почему моча с кровью, важно понимать, что выделяют более 150-ти причин этого явления. Она может попадать в биологическую жидкость из мочевика, уретры, мочеточников и почек – именно через эти органы проходит моча до выведения из организма. Наиболее распространённые причины, по которым в моче появляется кровянистая примесь, представлены в нашей таблице ниже:
| Этиология | При каких заболеваниях появляется, особенности |
|---|---|
| Патологии инфекционной природы |
|
| Новообразования добро- и злокачественной природы | Раковые новообразования появляются после сорока лет и, помимо сгустков крови в моче, редко сопровождаются другими клиническими проявлениями. Новообразования доброкачественной природы в органах мочевыделительной системы развиваются крайне редко в виде ангиомиолипома и почечных кист. |
| Травматические повреждения органов таза |
|
| МЧБ | Конкременты в почках или мочевом пузыре не только создают оптимальные условия для развития воспалительных процессов, но и могут повредить слизистую оболочку почек, мочеточников, а также уретры (при выходе). |
| Генетические аномалии | Поликистоз почек поражает не только сами почки, но и печень, и характеризуется кистозным перерождением функционально активных эпителиальных клеток. |
| Патологические состояния, при которых наблюдаются нарушения сворачиваемости крови |
|
| Патологические состояния почечных сосудов |
|
| Ряд заболеваний почек |
|
Вышеперечисленные причины появления крови в моче являются общими для мужчин, женщин, детей и пациентов преклонного возраста. Однако, существуют и специфические причины, характерные для представителей разных групп.
| Группа | Заболевания, при которых наблюдается данный симптом |
|---|---|
| Женщины |
|
| Мужчины |
|
| Дети | Кровь в моче у ребёнка может появиться вследствие:
|
| Люди преклонного возраста |
|
Кровь в моче во время беременности
Причины появления кровяной примеси в моче при вынашивании ребёнка до сих пор не выявлены, несмотря на то что данное явление не считается нормой. Оно может возникнуть на любом сроке и, по мнению специалистов:
- на ранних сроках может быть вызвано изменениями гормонального фона;
- на более поздних – ростом и опусканием плода, что увеличивает давление на органы мочевыводящей системы и приводит к нарушениям кровотока в почках.
Важно понимать, что подобные состояния сопряжены с угрозой для плода и матери, поэтому считаются опасными. Они могут быть сопровождаться кислородным голоданием плода и, как следствие, нарушением функций плаценты. В свою очередь, последнее может привести к таким осложнениям, как:
- выкидыш;
- преждевременные роды;
- ослабление родовой деятельности.
Помимо этого, у будущей мамы может развиваться маточное кровотечение.
Классификация гематурии
Классификация гематурии осуществляется с учётом факторов, которые привели к её развитию, и по количеству содержания крови в урине.
| Виды гематурии | Характерные особенности |
|---|---|
| Классификация по факторам возникновения | |
| Постренальная | Симптом появился вследствие патологий почек или их травм. |
| Экстраренальная | Симптом появился вследствие других патологических состояний. |
| Классификация по количеству крови в моче | |
| Макроскопическая | Количества крови достаточно для того, чтобы урина была окрашена в красный цвет. Помимо крови в ней могут присутствовать другие примеси и гной. |
| Микроскопическая | Количество крови минимально, поэтому оно практически не влияет на цвет урины. Аномальные изменения можно обнаружить только при проведении специальных тестов. |
Кровь в моче как одно из клинических проявлений
Кровь в моче является одним из симптомов целого ряда заболеваний и может сочетаться с другими клиническими проявлениями. Так, при:
- воспалении почек (пиелонефрите) она сопровождается болевыми ощущениями, локализующимися в поясничной области и в боку и иррадиирующими под лопатку;
- МЧБ в урине помимо крови есть и другие примеси – песок и конкременты;
- существенной кровопотере сигнализирует быстрая утомляемость, частые головокружения, общая слабость, бледность и не прекращающаяся жажда;
- патологиях печени наблюдается появления выделений в виде сгустков розоватого или желтоватого цвета;
- цистите наблюдаются частые позывы к мочеиспусканию, боли при опорожнении мочевого пузыря, рези и жжение, иногда появляются гнойные выделения из уретры;
- развитии новообразований злокачественной природы наблюдается выход с уриной крупных кровяных комков.
Кровь в моче: диагностика
Гематурия коварна тем, что определить наличие крови в моче далеко не всегда удаётся на глаз. При отсутствии других симптомов больной не обращается к врачу в то время, как заболевание прогрессирует. В то же время, необходимо понимать, что иногда цвет мочи изменяется из-за приёма пищи с красителями или определённых лекарств. Существуют три способа определения наличия крови в моче:
- органолептический – недостаточно точен, поскольку при визуальном определении красный краситель может быть принять за кровь;
- экспресс-тест – может дать неверный результат при наличии в моче гемоглобина;
- при помощи микроскопа – даёт максимально точный результат.
Для того, чтобы определить этиологию крови в моче и назначить соответствующее лечение, проводят следующие диагностические исследования:
- осмотр пациента и сбор анамнеза;
- общий и бактериальный анализ мочи;
- исследование мочи микроскопом с целью выявления раковых клеток;
- ультразвуковое исследование;
- компьютерная томография.
Наши врачи

Врач-уролог, заведующий отделением урологии, кандидат медицинских наук
Стаж 34 года
Записаться на прием
Кровь в моче: лечение
Лечение в данном случае направлено на устранение причины, вызвавшей такое явление, как кровь в моче. Специалисты многопрофильной клиники ЦЭЛТ индивидуально разрабатывают его план в зависимости от этиологии патологии.
| Этиология | Лечение |
|---|---|
| Травмы таза или живота с повреждением мочевого пузыря или почки | Прибегают к методикам медикаментозной терапии, если это возможно, но чаще всего лечат путём хирургического вмешательства. |
| Наличие добро- или злокачественных новообразований в почках | Оперативное вмешательство, направленное на удаление опухоли. |
| Мочекаменная болезнь | Хирургическое вмешательство, направленное на удаление камня или его дробление при помощи ультразвука. |
| Инфекция в мочевом пузыре и уретры | Целесообразно применение методик антибиотикотерапии. |
| Патологии предстательной железы | Применяют терапевтические методики и медикаментозное лечение антибиотиками. Если они не дают желаемых результатов, проводят хирургическое вмешательство. |
Кровь в моче – признак серьёзных патологий, поэтому специалисты многопрофильной клиники ЦЭЛТ рекомендуют обращаться за врачебной помощью сразу же после её выявления или возникновения подозрений касательно состояния здоровья.
Помните: чем раньше выявлено заболеваний, тем больше шансов вылечить его. Нередко своевременное обращение к нашим специалистам позволяет избежать хирургического вмешательства и устранить имеющуюся проблему консервативными методиками. Обращайтесь в ЦЭЛТ!
Источник
