Толщина слизистой оболочки мочевого пузыря

Мочевой пузырь. Хирургическая анатомия женского мочевого пузыря.
Мочевой пузырь (vesica urinaria) является полым мышечным органом плоскоокруглой формы.
Форма мочевого пузыря и его отношение к соседним органам у взрослой женщины зависят от уровня наполнения, состояния прилежащих органов (наличия патологических изменений, положения матки, беременности и др.), а также от типа конституции, количества предшествовавших родов и пр. Наполненный мочевой пузырь имеет грушевидную форму, опорожненный — блюдцеобразную. У женщин он несколько более расширен в стороны, чем у мужчин, и сдавлен сверху. Все эти условия необходимо учитывать при оценке цистограмм.
Емкость мочевого пузыря составляет в среднем около 500—750 мл, однако она подвержена значительным индивидуальным колебаниям и также зависит от состояния соседних органов (беременная матка, опухоли, различные перенесенные операции на органах малого таза).
Различают следующие отделы мочевого пузыря: тело, верхушку, дно и шейку. Передневерхняя заостренная часть тела пузыря (corpus vesicae) называется верхушкой (apex vesicae); верхушка мочевого пузыря продолжается далее вверх, по направлению к пупку, в виде фиброзного тяжа (заросшего мочевого протока — urachus), проходящего в срединной пупочной связке. Наименьшую подвижность имеет задненижняя часть пузыря, или дно (fundus vesicae), обращенная к влагалищу; кпереди и книзу дно переходит в шейку мочевого пузыря (cervix vesicae), которая далее продолжается в мочеиспускательный канал. Мочевой пузырь имеет переднюю, заднюю и боковые стенки.
Передняя стенка опорожненного пузыря прилежит к лонному сращению и внутренней поверхности лобковых костей, а при наполненном мочевом пузыре — и к передней брюшной стенке, отделяясь от них позадилобковым клетчаточным пространством с проходящей в нем предпузырной фасцией.
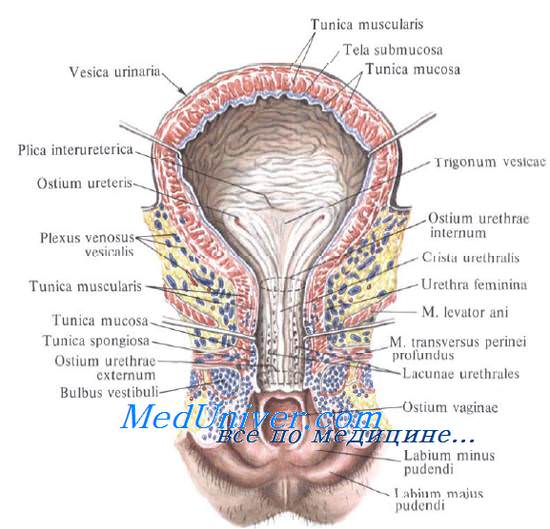
Задняя стенка мочевого пузыря вверху покрыта брюшиной и прилежит к передней поверхности тела матки, а внизу, подбрюшинно — к шейке матки и влагалищу. От шейки матки пузырь отделен выраженным слоем рыхлой клетчатки; от влагалища мочевой пузырь отделен лишь незначительным слоем клетчатки и, таким образом, прочно с ним связан посредством пузырно-влагалищной перегородки (septum vesicovaginale). Боковые стенки мочевого пузыря примыкают к мышцам, поднимающим задний проход, и отделяются от них посредством бокового (пристеночного) клетчаточного пространства таза.
Толщина стенки сокращенного мочевого пузыря может достигать 1,5 см, а растянутого — 2—3 мм. Стенка мочевого пузыря состоит из серозной оболочки, мышечной оболочки, иодсли-зистого слоя и слизистой оболочки.
Мышечная оболочка мочевого пузыря (tunica muscularis) состоит из гладких мышечных волокон; в ней различают три переплетающихся между собой слоя: наружный, состоящий преимущественно из продольных волокон; средний — наиболее мощный, циркулярный, образует мышечный жом мочеиспускательного канала (m. sphincter urethrae). Вокруг каждого устья мочеточников за счет этого слоя образуется подобие сфинктеров, препятствующих рефлюксу мочи из мочевого пузыря в мочеточники. Внутренний — самый тонкий, состоит из слабых пучков продольных, косых и поперечных волокон. Все три слоя гладких мышечных волокон составляют общую мышцу мочевого пузыря, изгоняющую мочу (m. detrusor urinae).
Слизистая оболочка мочевого пузыря (tunica mucosa) отделена от мышечного слоя хорошо развитой подслизистой тканью (tela submucosa), благодаря чему при пустом пузыре слизистая образует многочисленные складки; при растяжении пузыря эти складки расправляются.
Треугольник мочевого пузыря (trigonum vesicae)1 представляет собой передне-центральную часть дна пузыря и является наиболее фиксированным его отделом. Вершину треугольника образует шейка мочевого пузыря, открывающаяся во внутреннее отверстие мочеиспускательного канала (ostium urethrae internum); верхнебоковые углы треугольника составляют правое и левое устья мочеточников (ostia uTeterum), а основание — межмочеточниковая складка (plica interureterica).
Связочный аппарат мочевого пузыря.
Верхушка мочевого пузыря соединяется с пупком упоминавшейся выше срединной пупочной связкой. Нижняя часть мочевого пузыря фиксирована посредством мышц, поднимающих задний проход, и покрывающей их тазовой фасции. Передняя часть висцеральной фасции, которая фиксирует мочевой пузырь с обеих сторон к стенкам таза, образует боковые лонно-пузырные связки (lig. pubovesicale laterale). Часть висцеральной фасиии таза, расположенную между правой и левой лонно-пузырными связками, выделяют под названием средней лонно-пузырной связки (lig. pubovesicale medium). Последняя, обойдя вокруг мочеиспускательного канала, продолжается кзади и кверху, между задней стенкой мочевого пузыря и передней стенкой влагалища, т. е. переходит в упоминавшуюся выше пузырно-влагалищную перегородку (septum vesicovaginale), заканчивающуюся в области передней поверхности шейки матки. Кроме того, мочевой пузырь укреплен у лонного срашенкя посредством пучков гладких мышечных волокон лонно-пузырной мышцы (m. pubovesicalis), а сзади — аналогичными мышечными пучками, соединяющими дно пузыря с шейкой матки и называемыми пузырно-маточ-ными связками (lig. vesicouterinura, dextrum et sinistrum).
Об окружающей мочевой пузырь клетчатке (париетальной и висцеральной) говорится в нашей статье. Здесь следует отметить, что околопузырная клетчатка отделяется от околоматочного клетчаточного пространства фасциаль-ной перегородкой, положение которой соответствует направлению круглых связок матки.
Из аномалий мочевого пузыря следует отметить нередко встречающиеся его дивертикулы, эктопии и экстрофии.
Кровоснабжение мочевого пузыря осуществляется за счет парных верхних и нижних пузырных артерий (аа. vesicales superior et inferior), средних прямокишечных артерий (аа. rectales mediae), маточных артерий (аа. uterinae) и других близлежащих артерий.
Отток венозной крови осуществляется в венозное сплетение мочевого пузыря, маточное, влагалишное и прямокишечное (plexus venosus vesicalis, uterinus, vaginalis et rectalis); пo венам, одноименным с вышеперечисленными артериями, кровь изливается во внутреннюю подвздошную вену (v. iliaca interna).
Лимфатические сосуды мочевого пузыря весьма обильны в слизистой оболочке (на границе слизистой с подслизистым слоем) и в мышечном слое.
От мочевого пузыря лимфа оттекает преимущественно в подвздошные и внутренние подвздошные лимфатические узлы (nodi lymphatici iliaci et iliaci interni). Наиболее часто поражаемым метастазами является так называемый центральный лимфатический узел, расположенный под местом деления обшей подвздошной артерии (Е. Я. Выренков, 1951). Из перечисленных лимфатических узлов лимфа поступает в аортоабдоминальные (поясничные) узлы (nodi lymphatici lumbales). Часть лимфатических сосудов мочевого пузыря направляется в них непосредственно, минуя предыдущие группы лимфатических узлов. Имеется широкая связь лимфатической системы мочевого пузыря с лимфатической системой соседних органов, в частности влагалища, матки и придатков.
Иннервация мочевого пузыря осуществляется из пузырного сплетения (plexus vesicalis), в образовании которого участвуют симпатические нервы из обоих нижних подчревных сплетений (pl. hypogastricus inferior, dexter et sinister), парасимпатические — из внутренностных крестцовых (тазовых) нервов (nn. splanchnici sacrales s. pelvini), а также нервные веточки, отходящие от симпатического ствола, в основном тазового его отдела.
Нервные ветви от пузырного сплетения располагаются преимущественно в подсерозной клетчатке, мышечном слое, подслизистом и слизистой оболочке. Посредством большого количества соединительных ветвей пузырное сплетение связано со сплетениями матки, влагалища и прямой кишки.
После обширных гинекологических вмешательств в малом тазу (обычно по поводу опухолевого процесса) иногда формируется денервированный автономный мочевой пузырь с воспаленной и утолщенной стенкой и отечной слизистой.
Видео анатомия мочевого пузыря
При проблемах с просмотром скачайте видео со страницы Здесь
– Также рекомендуем “Мочеиспускательный канал. Хирургическая анатомия женского мочеиспускательного канала.”
Оглавление темы “Операции в гинекологии.”:
1. Хирургическое лечение трубного бесплодия
2. Сальпинго-сальпингоанастомоз. Техника сальпинго-сальпингоанастомоза.
3. Операция пересадки яичника в полость матки. Лимфатическая система матки.
4. Пути метастазирования опухоли при раке шейки матки и тела матки. Лимфатическая система яичников.
5. Расширенная абдоминальная экстирпация матки.
6. Основные этапы расширенной абдоминальной экстирпация матки.
7. Мочеточник. Хирургическая анатомия женского мочеточника.
8. Мочевой пузырь. Хирургическая анатомия женского мочевого пузыря.
9. Мочеиспускательный канал. Хирургическая анатомия женского мочеиспускательного канала.
10. Операции при недержании мочи. Операция прямой мышечной пластики сфинктера мочевого пузыря.
Источник
Топография мочевого пузыря
Мочевой пузырь расположен в полости малого таза позади лобкового симфиза. Своей передней поверхностью он обращен к лобковому симфизу, от которого отграничен слоем рыхлой клетчатки, залегающей в позадилобковом пространстве. При наполнении мочевого пузыря мочой его верхушка выступает иэд лобковым симфизом и соприкасается с передней брюшной стенкой. Задняя поверхность мочевого пузыря у мужчин прилежит к прямой кишке, семенным пузырькам и ампулам семявыносяших протоков, а дно – к предстательной железе. У женщин задняя поверхность мочевого пузыря соприкасается с передней стенкой шейки матки и влагалища, а дно – с мочеполовой диафрагмой. Боковые поверхности мочевого пузыря у мужчин и женщин граничат с мышцей, поднимающей задний проход. К верхней части мочевого пузыря у мужчин прилежат петли тонкой кишки, а у женщин – матка. Наполненный мочевой пузырь расположен по отношению к брюшине мезоперитонеяльно, пустой, спавшийся – ретроперитонеально.
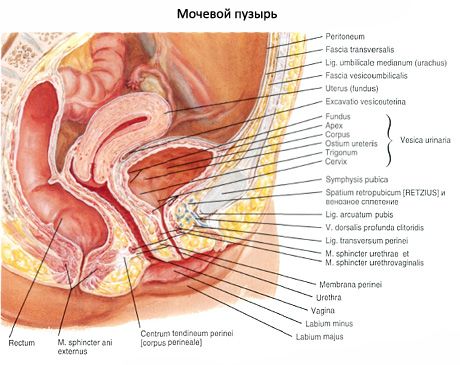
Брюшина покрывает мочевой пузырь сверху, с боков и сзади, а затем у мужчин переходит на прямую кишку (прямокишечно-пузырное углубление), у женщин – на матку (пузырно-маточное углубление). Брюшина, покрывающая мочевой пузырь, соединена с его стенками рыхло. Мочевой пузырь фиксирован к стенкам малого таза и соединен с рядом лежащими органами при помощи фиброзных тяжей. С пупком верхушку пузыря соединяет срединная пупочная связка. Нижняя часть мочевого пузыря прикреплена к стенкам малого таза и соседним органам связками, образующимися за счет уплотненных соединительнотканных пучков и волокон так называемой тазовой фасции. У мужчин имеется лобково-предстательная связка (lig.puboprostaticum), а у женщин – лрбково-пузырная связка (lig.pubovesicale). Кроме связок, мочевой пузырь укреплен также мышечными пучками, образующими лобково-пузырную мышцу (m.pubovesicalis) и прямокишечно-пузырную мышцу (m.rectovesicalis). Последняя имеется только у мужчин. Как у мужчин, так и у женщин мочевой пузырь в определенной степени фиксирован за счет начальной части мочеиспускательного канала и концевых отделов мочеточников, а также предстательной железы у мужчин и мочеполовой диафрагмы у женщин.
[10], [11], [12], [13], [14]
Строение мочевого пузыря
Стенки мочевого пузыря (у мужчин и женщин) состоят из слизистой оболочки, подслизистой основы, мышечной оболочки и адвентиции, а в местах, покрытых брюшиной, имеется серозная оболочка. У наполненного мочевого пузыря стенки растянуты, тонкие (2-3 мм). После опорожнения пузырь уменьшается в размерах, его стенка благодаря мышечной оболочке сокращается и достигает в толщину 12-15 мм.
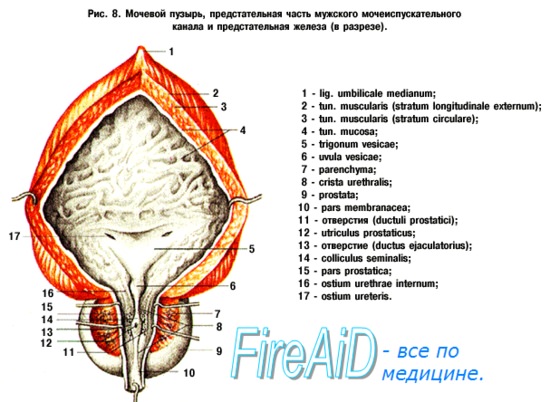
Слизистая оболочка (tunica mucosa) выстилает мочевой пузырь изнутри и при опорожненном пузыре образует складки. При наполнении пузыря мочой складки слизистой оболочки полностью расправляются. Клетки эпителия (переходного), покрывающие слизистую оболочку, при пустом мочевом пузыре округлые, при наполнении его и растяжении стенок уплощены и истончены. Клетки эпителия соединены друг с другом плотными контактами. В толще собственной пластинки слизистой оболочки имеются альвеолярно-трубчатые железы, нервные волокна, сосуды и лимфоидные образования. Слизистая оболочка розоватого цвета, подвижна, легко собирается в складки, за исключением небольшого участка в области дна мочевого пузыря – треугольника мочевого пузыря (trigonum vesicae), где она плотно сращена с мышечной оболочкой. В передней части дна мочевого пузыря (у вершины треугольника) на слизистой оболочке имеется внутреннее отверстие мочеиспускательного канала, а в каждом углу треугольника (на концах задней границы) – отверстие мочеточника (правое и левое; ostium ureteris, dextrum et sinistrum). Вдоль основания (задней границы) мочепузырного треугольника проходит межмочеточниковая складка (plica interureterica).
Подслизистая основа (tela submucosa) хорошо развита в стенке мочевого пузыря. Благодаря ей слизистая оболочка может собираться в складки. В области треугольника мочевого пузыря подслизистая основа отсутствует. Кнаружи от нее в стенке мочевого пузыря находится мышечная оболочка (tunica muscularis), состоящая из трех нечетко отграниченных слоев, образованных гладкой мышечной тканью. Наружный и внутренний слои имеют преимущественно продольное направление, а средний, наиболее развитый, циркулярный. В области шейки мочевого пузыря и внутреннего отверстия мочеиспускательного канала средний циркулярный слой выражен наиболее хорошо. У начала мочеиспускательного канала из этого слоя образован сжиматель мочевого пузыря (m.sphincter vesicae). При сокращении мышечной оболочки мочевого пузыря и одновременном раскрытии сжимателя объем органа уменьшается и моча изгоняется наружу через мочеиспускательный канал. В связи с этой функцией мышечной оболочки мочевого пузыря ее называют мышцей, выталкивающей мочу (m.detrusor vesicae).
Сосуды и нервы мочевого пузыря
К верхушке и телу мочевого пузыря подходят верхние мочепузырные артерии – ветви правой и левой пупочных артерий. Боковые стенки и дно мочевого пузыря кровоснабжаются за счет ветвей нижних мочепузырных артерий (ветви внутренних подвздошных артерий).
Венозная кровь от стенки мочевого пузыря оттекает в венозное сплетение мочевого пузыря, а также по мочепузырным венам непосредственно во внутренние подвздошные вены. Лимфатические сосуды мочевого пузыря впадают во внутренние подвздошные лимфатические узлы. Мочевой пузырь получает симпатическую иннервацию из нижнего подчревного сплетения, парасимпатическую – по тазовым внутренностным нервам и чувствительным – из крестцового сплетения (из половых нервов).
Рентгеноанатомия мочевого пузыря
Мочевой пузырь при наполнении его контрастной массой на рентгенограмме (в переднезадней проекции) имеет форму диска с гладкими контурами. При боковой проекции на рентгенограмме мочевой пузырь приобретает форму неправильного треугольника. Для исследования мочевого пузыря используют также цистоскопию (осмотр слизистой оболочки). Этот метод позволяет определить состояние, цвет, рельеф слизистой оболочки, отверстий мочеточников и поступление мочи в мочевой пузырь.
Мочевой пузырь у новорожденных веретенообразный, у детей первых лет жизни – грушевидный. В период второго детства (8-12 лет) мочевой пузырь яйцевидный, а у подростков имеет форму, характерную для взрослого человека. Вместимость мочевого пузыря новорожденных равна 50-80 см3, к 5 годам – 180 мл мочи, а у детей старше 12 лет составляет 250 мл. У новорожденного дно мочевого пузыря не сформировано, треугольник мочевого пузыря расположен фронтально и является частью задней стенки пузыря. Циркулярный мышечный слой в стенке пузыря развит слабо, слизистая оболочка развита хорошо, складки выражены.
Топография мочевого пузыря у новорожденного такова, что его верхушка достигает половины расстояния между пупком и лобковым симфизом, поэтому мочевой пузырь у девочек в этом возрасте не соприкасается с влагалищем, а у мальчиков – с прямой кишкой. Передняя стенка мочевого пузыря расположена вне брюшины, которая покрывает только его заднюю стенку. В возрасте 1-3 лет дно мочевого пузыря расположено на уровне верхнего края лобкового симфиза. У подростков дно пузыря находится на уровне середины, а в юношеском возрасте – на уровне нижнего края лобкового симфиза. В дальнейшем происходит опускание дна мочевого пузыря в зависимости от состояния мышц мочеполовой диафрагмы.
Источник
В норме мочевой пузырь составляет около полулитра, но его объем может меняться в зависимости от роста и возраста человека, его веса. Этот орган обладает эластичными стенками и может увеличиваться и менять форму, вбирая в себя до литра жидкости. Определить размер можно на обследованиях УЗИ и вручную по специально придуманным специалистами формулам.
Строение мочевого пузыря
Внутри мочевого пузыря есть слизистая оболочка, которая покрывает весь орган и образовывает складки. Как только он наполняется мочой, слизистая расправляется. Эпителиальные клетки слизистой в пустом виде круглые, а когда происходит сбор мочи и максимальное наполнение, они истончаются и становятся плоскими. Их соединение друг с другом очень тесное, у каждой пластинки есть особые железы трубчатого типа, сосуды и нервные волокна, лифмоидные сегменты.
Загрузка …

Слизистая обладает розовым цветом, образуя складки по всей своей поверхности кроме дна, треугольника Льето, где она срастается с мышечным слоем. Передняя стенка на дне органа имеет отверстие для мочеиспускательного канала, в углах треугольника – отверстия мочеточников. Задняя стенка треугольника Льето на дне мочевого пузыря содержит межмочеточниковую складку.
Подслизистый слой в стенках мочевого пузыря очень хорошо развиты, именно по этой причины возможна такая эластичность и образование складок. В треугольники на дне такого подслизистого слоя нет. Снаружи наблюдается покрытие мышечной оболочкой, которая состоит из трех слоев гладкой ткани. Средний из них самый развитый, циркулярный, в крайние расположены в продольном направлении.
В шейке органа и внутри отверстия уретрального канала циркулярный слой особенно развит. В начале канала есть сфинктер из такого среднего слоя, который сокращается и разжимается, выпуская мочу наружу в мочевыводящий проток. Из-за такого предназначения мышечный слой называют дерузором.
Норма толщины стенок мочевого пузыря
Стенки мочевого пузыря у пациентов любого пола состоят из слизистой, подслизистой, адвентиции и мышечной оболочки. Там, где они покрываются брюшиной, образуется серозная оболочка. Когда исследуется стенка мочевого пузыря норма в наполненном виде составит 2-3 мм (тонкие и растянутые поверхности), а после опустошения орган сжимается и сморщивается, стенки становятся от 12мм до 15 мм в толщину. Показатель толщины можно измерить при УЗИ органа, и только специалист может расшифровать результаты, чтобы выявить отклонение от нормы.
Здоровый орган должен быть круглым, с ровными контурами. Толщина стенки мочевого пузыря норма – от 3 мм до 5 мм, с оттоком жидкости в 14 секунд, остаточной мочой в объёме не более 50 мл, со скоростью наполнения 50 мл в час.
Какой объём у мочевого пузыря?
Размер зависит от возраста и пола человека. Для женщин этот показатель может меняться от 250 до 500 мл, а для мужчин – от 350 мл до 700 мл. У детей, особенно новорожденных, он напоминает по форме веретено, а в первые годы жизни – грушу. В возрасте от 8 до 12 лет форма меняется на яйцевидную, и только в подростковом возрасте орган принимает обычный для взрослого человека вид.

По вместимости есть также возрастные различия, в частности, у грудничков это 50-80 кубических сантиметров, в 5 лет -180мл, от 12 лет – 250 мл. В детском возрасте дна нет, а треугольник находится фронтально и представляет собой часть задней стенки органа.
От чего зависит размер мочевой полости?
Объем органа может меняться в течение всей жизни человека. Изменение в размере происходит в силу разных причин, но чаще всего из-за следующих:
- оперативные вмешательства в полости малого таза;
- выявление патологий в структуре соседних органов;
- прием некоторых медикаментов с побочным эффектом;
- новообразования в мочевом пузыре;
- неврологии патологического типа;
- беременность пациентки;
- очень пожилой возраст.
Размеры могут измениться и как следствие перенесенного стресса, потому часто врачами назначают курс успокоительных препаратов для восстановления баланса в эмоциональном фоне. Часто это дает отличный результат, и пациент восстанавливает контроль за деуринацией.
Многие из факторов вполне обратимы и орган может вернуть свой первоначальный диаметр, особенно при беременности или приеме лекарств. В других случаях, когда объем органа не восстанавливается, доктор выписывает другое лечение или проводит хирургическое вмешательство.
Симптомы изменения размеров
Утолщение стенок приводит к снижению качества жизни больного. Пациент ощущает следующие симптомы:
- поллакиурия более 5 посещений туалета днем и более 3х раз в ночное время;
- недержание урины любого вида;
- снижение количества выделяемой мочи.
Когда стенки мочевого пузыря утолщены, он быстрее наполняется жидкостью, и позывы становятся все чаще. При увеличении мочевого пузыря и отсутствии учащённых позывов и нормального объема урины возникают трудности с выделением мочи.
Причины уменьшения органа
Уменьшение размеров происходит при сбоях в функционировании органа или при патологиях его стенок. Если имеет место быть нарушение работы органа, то чаще всего это гиперактивность, возникшая при проблемах с нервами и их работой в органе. При заболевании пациент часто ощущается внезапные позывы к мочеиспусканию.

Если дело в патологии строения органа, то они бывают при воспалениях, которые разрушают стенки мочевого пузыря. Ткань в стенках органа замещается рубцовой или соединительной, таким образом, объем полости для наполнения жидкостью существенно уменьшается.
Наиболее частые причины утолщения стенок:
| № | Полезная информация |
|---|---|
| 1 | цистит интерстициального типа, воспаление в полости мочевого пузыря небактериальной этиологии. При такой болезни пациентом ощущаются частые позывы, боли в животе и нередко гематурию, или осадком в моче или кровяными сгустками |
| 2 | выявленный туберкулез мочевого пузыря бактериального происхождения, спровоцированный попаданием палочек туберкулеза |
| 3 | при лучевом цистите возникает воспалительный процесс после перенесенной химиотерапии |
| 4 | заражение плоским червем шистосомой, шистосомоз |
| 5 | искусственная эвакуация мочи в течение долгого времени после хирургического вмешательства |
Причины увеличения органа
Увеличение мочевого пузыря наблюдается в следующих случаях:
- длительное удержание мочи с невозможностью ее вывода, ишурия;
- простатит и образования в области предстательной железы;
- мочекаменные заболевания;
- конкременты и камни в трубках мочеточников;
- кисты и полипы;
- новообразования в мочеиспускательном канале.
Также на увеличение органа могут повлиять:
- воспаления желчного пузыря;
- новообразования в головном мозге, сопровождающиеся сбоем передачи импульсов в мочевой пузырь;
- все формы рассеянного склероза;
- заболевания предстательной железы у мужчин старше 40 лет;
- сахарный диабет;
- воспаления в придатках у женщин;
- неправильная установка катетера в полость мочевого пузыря;
- оперативные вмешательства с раздражением мочеполовой системы, отеки и удержание урины.
Размеры мочевой полости могут увеличиваться при приеме некоторые медикаментозных препаратов:
- антиспастические парасимпатолитики;
- обезболивающие опиаты;
- седативные средства;
- понижающие артериальное давление блокаторы ганглионарного вида;
- анестетики некоторых видов.
Действия при изменении размеров мочевого пузыря
Как только пациент почувствовал изменения в работе органа важно немедленно привлечь квалифицированного специалиста и не заниматься лечением самому. Доктор направит в первую очередь на экскреторную урографию, способ обследования при помощи рентгена.
Этот метод основан на способности почек к выделению контрастного вещества, за счет чего отчетливая картинка мочевыводящих путей и почек передается на экран специалисту. Делается цистоскопия, осматривающая внутренние поверхности мочевой полости эндоскопом.

Получив результаты предварительных обследований, врач определяет наиболее эффективную схему лечения, которая устранит в первую очередь причины, меняющие размер мочевого пузыря. При уменьшении выполняют гидродилятацию, увеличивая орган нагнетаемой жидкостью, а также вводя нейротоксины в полость. В редких случаях приходится делать цистэктомию, полостную операцию по удалению части органа или его целиком. Если возникают осложнения, иссекают и лимфоузлы, расположенные рядом.
При увеличении органа делают катетеризацию, вводя катетер через мочеиспускательный канал. Также назначают препараты, гимнастику и физиотерапевтические процедуры. Если орган увеличен из-за опухолей, назначается цистэктомия.
YouTube responded with an error: The request cannot be completed because you have exceeded your <a href=”/youtube/v3/getting-started#quota”>quota</a>.
Загрузка…
Источник
