Техника проведения пункции мочевого пузыря

Показания:
острая
задержка мочи при невозможности
выполнения катетеризации мочевого
пузыря.
Алгоритм
выполнения навыка:
1)
больной лежит на спине, волосы на лобке
сбривают, кожу обрабатывают спиртом и
отгораживают стерильным материалом.
Руки оператора обрабатываются как для
операции (спиртовым раствором хлоргексидина
дважды).
2)
перкуторно и пальпаторно определяют
контуры увеличенного мочевого пузыря
над лонным сочленением;
3)
по средней линии живота, на 2 см (на 2
поперечных пальца) выше симфиза, проводят
анестезию кожи и мягких тканей 10-20 мл
0,5% раствора новокаина («лимонная
корочка»);
4)
пункционную иглу держать строго
перпендикулярно коже больного и
прокалывать кожу в месте анестезии,
продвигая ее до апоневроза (“чувство
препятствия”); проколоть апоневроз,
мышцы и переднюю стенку мочевого пузыря
(повторно “чувство препятствия” и
“провала”);
4)
при попадании в полость пузыря по игле
начинает поступать моча, которую
собирают в сосуд для измерения объема
с помощью дренажной трубки, надетой на
иглу;
5)
после опорожнения мочевого пузыря иглу
извлекают, закрыв просвет иглы снаружи
пальцем, во избежание попадания мочи
в пункционный канал. Место пункции
обрабатывают антисептиком и заклеивают
стерильной повязкой.
94. Техника выполнения спирт-новокаиновой блокады при переломе ребер.
При
переломах рёбер применяются следующие
виды анестезии:
1.
Блокада непосредственно места перелома.
1)
Нащупать место перелома и нанести
ориентир.
2)
Обработать кожные покровы.
3)
Взять шприц (лучше 20 мл) и, соблюдая
правила асептики и антисептики, наполнить
его 1% раствором новокаина.
4)
Ввести иглу в направлении к месту
перелома.
5)
Потянуть поршень и, получив кровь,
убедиться, что Вы находитесь в гематоме.
6)
Ввести раствор анестетика в область
перелома.
7)
Извлечь иглу, место укола обработать
спиртом.
2.
Блокада межреберных нервов.
1)
Больной лежит на боку или на животе.
2)
Межреберные нервы могут быть блокированы
в области реберных углов. При подъеме
руки вверх лопатка максимально поднимается
и становится возможным блокировать 4-й
межребёрный нерв у угла ребра. 3) Пальцами
левой руки пальпируют нижний край ребра,
после чего кожу над ним смещают кверху.
Тонкую иглу длиной 3—5 см вводят по
направлению к ребру. После достижения
контакта с костью натянутую кожу
отпускают, а иглу перемещают к нижнему
краю ребра.
4)
Достигнув последнего, иглу дополнительно
вводят на глубину 3 мм. Ребро взрослого
имеет в среднем толщину 7 мм, поэтому во
время введения раствора анестетика
иглу можно углубить еще на 1—2 мм.
Предварительная аспирационная проба
обязательна, чтобы исключить попадание
иглы в межрёберный сосуд.
5)
Следует учитывать, что нерв и сосуды,
идя в дорсально-вентральном направлении,
несколько отдаляются от нижнего края
«своего» ребра в направлении нижележащего,
поэтому чем дальше от угла ребра
производят инъекцию тем больше должен
быть наклон иглы.
6)
Боковая кожная ветвь отходит от
межреберного нерва обычно между средней
и задней аксиллярными линиями, поэтому,
чтобы захватить кожную ветвь, рекомендуется
проводить блокаду по задней аксиллярной
линии.
7)
На одну инъекцию расходуется 5 мл 0,5—1
%
раствор ксикаина или тримекаина с
добавлением адреналина. Бупивакаин
(0,5 % раствор с вазоконстриктором)
обеспечивает обезболивание в среднем
на 14 ч.
3.
Паравертебральная блокада.
Данный
вид анестезии соматическое и висцеральное
обезболивание, в связи с чем качественно
соответствует результату спинномозговой
или эпидуральной анестезии. Применяется
при множественных переломах ребер.
Техника:
1)
У больного в положении лежа, на боку
пальпируют и обозначают остистые
отростки.
2)
По нижнему краю остистого отростка
латерально от средней линии на ширину
трех пальцев пунктируют кожу иглой.
Направление иглы отклоняют на 45° кнаружи
от сагиттальной плоскости.
3)
После прохождения мышц игла либо
соприкасается с ребром или поперечным
отростком, либо сразу проникает в
межреберное пространство и продвигается
в нем, пока не натолкнется на тело
позвонка. В первом случае контакт
воспринимается мягко и сопротивление
преодолевается на поверхности (при
небольшом смещении конца иглы в
краниальном или каудальном направлении).
Во втором случае контакт происходит на
большей глубине и сопротивление
определяется как сильное.
4)
После установления контакта с телом
позвонка иглу подтягивают на 1—2 мм,
ставят аспирационную пробу и вводят 5
мл раствора анестетика. Затем иглу
подтягивают еще на 1 см и повторяют
инъекцию 5 мл раствора. Чтобы уменьшить
количество вколов в межреберные
промежутки, объем раствора анестетика,
инъецируемого в одном месте, допустимо
увеличить до 20 мл с целью его распространения
в смежную паравертебральную полость.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
20.03.20167.26 Mб69Mumenthaler_M._Neurology_(Thieme,2004)(1009s).djvu
- #
- #
- #
- #
- #
- #
Источник
Техника надлобковой пункции мочевого пузыря. Методика
Оборудование для надлобковой пункции мочевого пузыря. Все оборудование должно быть стерильным, за исключением источника света для трансиллюминации или ультразвукового оборудования.
1. Перчатки.
2. Марлевые салфетки и раствор антисептика на основе йода.
3. Подготовленные пропитанные антисептиком тампоны.
4. Шприц объемом 3 мл.
5. Игла 21-го или 22-го размера.
6. Источник света для трансиллюминации или портативный ультразвуковой аппарат (необязательно).
Рекомендации по надлобковой пункции мочевого пузыря:
1. Строго соблюдают принципы антисептики.
2. Откладывают процедуру при наличии мочеиспускания в течение последнего часа. При клинической картине инфекционно-воспалительного процесса начинают антибиотикотерапию, не дожидаясь следующей порции мочи.
3. Проводят терапию геморрагического диатеза до проведения процедуры. Катетеризация в данной ситуации — альтернативная процедура.
4. Определяют анатомические ориентиры. Не вводят иглу над лонной костью или в стороне от средней линии.
5. Мочу забирают медленно. При слишком быстрой аспирации возможно втягивание слизистой оболочки мочевого пузыря в иглу, что препятствует сбору мочи и повышает риск повреждения мочевого пузыря.
Методика надлобковой пункции мочевого пузыря у новорожденного:
1. Ассистент удерживает новорожденного на спине в позе лягушки — с разведенными и полусогнутыми ногами.
2. Во избежание рефлекторного мочеиспускания ассистент выполняет следующие действия:
а. Кончиком пальца нажимает на заднепроходное отверстие, надавливая кпереди у новорожденных девочек.
или
б. Осторожно сжимает основание пениса у новорожденных мальчиков.
3. Определяют наличие мочи в мочевом пузыре:
а. Определяют, что пеленка сухая по крайней мере в течение часа.
б. Пальпируют или перкутируют мочевой пузырь.
в. По выбору используют трансиллюминацию или ультразвуковое исследование с помощью портативного аппарата.
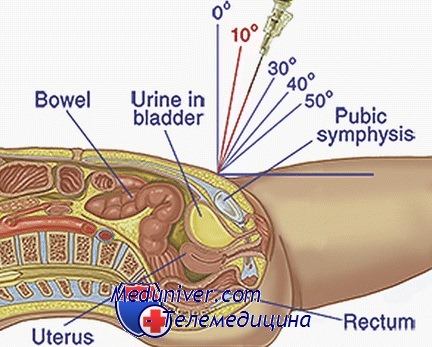
4. Определяют анатомические ориентиры. Пальпируют верхнюю ветвь лобковой кости. Местом введения иглы будет точка, на 1-2 см выше лобкового симфиза по средней линии.
5. Тщательно моют руки и надевают перчатки.
6. Обрабатывают троекратно надлобковую область раствором антисептика (включая участок над лобковой костью). Излишки антисептика убирают стерильным тампоном.
Общую анестезию не проводят. Возможны местная инъекция лидокаина перед процедурой или аппликация анестетика до обработки кожи антисептиком в целях обезболивания.
7. Пальпируют лобковый симфиз и вводят иглу с присоединенным шприцем на 1-2 см выше лобкового симфиза по средней линии:
а. Сохраняют положение иглы перпендикулярно столу или слегка каудально.
б. Продвигают иглу на 2-3 см. Может возникнуть слабовыраженное ощущение проваливания при прокалывании стенки мочевого пузыря.
8. Осторожно забирают мочу, медленно продвигая иглу до поступления мочи в шприц. Иглу продвигают не более чем на 2,5 см:
а. Иглу извлекают при отсутствии мочи.
б. Не вставляют в иглу мандрен и не пытаются изменить направление иглы, чтобы получить мочу.
в. Выжидают по крайней мере час перед повторной попыткой.
9. Извлекают иглу после получения мочи. Осторожно прижимают место пункции тампоном для остановки кровотечения.
10. Снимают иглу и закрывают шприц стерильным колпачком или переливают мочу в стерильную пробирку перед отправлением образца на посев.
Осложнения надлобковой пункции мочевого пузыря
Незначительная преходящая гематурия — наиболее частое осложнение, встречается в 0,6-10% случаев. Серьезные осложнения крайне редки, возникают в 0,2% случаев или реже.
1. Кровотечение после надлобковой пункции мочевого пузыря:
а. Преходящая макроскопическая гематурия (кровавая моча).
б. Макрогематурия.
в. Гематома брюшной стенки.
г. Гематома стенки мочевого пузыря.
д. Внутритазовая гематома.
2. Инфекционные осложнения надлобковой пункции мочевого пузыря:
а. Абсцесс брюшной стенки.
б. Сепсис.
в. Остеомиелит лобковой кости.
3. Перфорация при надлобковой пункции мочевого пузыря:
а. Кишки.
б. Органов малого таза.
Видео урок схемы пункции мочевого пузыря (анатомическое обоснование)
Другие видео уроки по топочке находятся: Здесь
– Также рекомендуем “Показания и противопоказания для катетеризации мочевого пузыря”
Оглавление темы “Неонатология”:
- Техника люмбальной пункции у новорожденного. Методика
- Осложнения люмбальной пункции у новорожденного
- Показания и противопоказания для субдуральной пункции
- Техника субдуральной пункции у новорожденного. Методика
- Осложнения субдуральной пункции у новорожденного. Прогноз
- Показания и противопоказания для надлобковой пункции мочевого пузыря
- Техника надлобковой пункции мочевого пузыря. Методика
- Показания и противопоказания для катетеризации мочевого пузыря
- Техника катетеризации мочевого пузыря у новорожденого мальчика. Методика
- Техника катетеризации мочевого пузыря у новорожденной девочки. Методика
- Осложнения катетеризации мочевого пузыря у детей
Источник
В медицинской практике случаи острой задержки урины, неспособности естественным путем опорожнить мочевой пузырь встречаются часто. Такое состояние больного называется ишурией. Для устранения проблемы используют разные методы. Например, пункцию.
Пункция мочевого пузыря – что это
Мероприятие позволяет опорожнить мочевой пузырь человека. Есть ряд заболеваний, при которых урина не выводится через мочевые пути. Задержка жидкости негативно отражается на работе многих органов, вызывает отравление организма. Нередко пункцию проводят и с диагностической целью. Медики утверждают, что подобная методика очень информативная.
Под пункцией мочевого пузыря понимают прокол органа через брюшную стенку с целью откачки лишней жидкости. Такое мероприятие проводят в крайних случаях. Поскольку процедура болезненная и иногда имеет негативные последствия. В проведении она сложная. Но в некоторых ситуациях пункция позволяет спасти жизнь человеку.

Показания и противопоказания
Показаниями к пункции мочевого пузыря являются все те случаи, когда проходимость мочеиспускательного канала нарушена и есть острая задержка урины. Например, при травмах и ожогах половых органов.
Также ее проводят для:
Противопоказана операция при:
- Тампонаде.
- Парацистите, цистите острого течения.
- Малой вместительности пузыря.
- Грыже пахового канала.
- Новообразованиях в пузыре доброкачественного или злокачественного типа.
- Ожирении третьей стадии.
- Наличии рубцов на коже в зоне предполагаемого места пункции.
Подготовка
Перед проведением процедуры медицинские работники подготавливают пациента. Волосы на лобке сбривают, а кожу дезинфицируют. Иногда больного дополнительно обследуют на аппарате УЗИ. Это делают для точного определения месторасположения мочевого пузыря. Опытный хирург способен обследовать человека и без специального оборудования. Путем пальпации он определяет границы переполненного уриной органа.
Техника выполнения
Прежде чем приступить к пункции, вводят обезболивающее. Общий наркоз не практикуется. Применяется местная инфильтрационная анестезия раствором новокаина 0,20-0,5%. Обезболивающий препарат вводят поэтапно для кожи, подкожной клетчатки, мышцы и предпузырной клетчатки.
Пациента укладывают на спину. Потом вводят специальную длинную иглу. Оптимальная глубина введения – 5 сантиметров. Игла пробивает кожу, мышцы живота, стенки пузыря.
После того, как хирург убедится в том, что игла вошла на достаточную глубину, не выскользнет, пациента переворачивают набок, наклоняя немного вперед. К другому концу иглы прикрепляют трубку. Ее опускают в лоток. Начинает вытекать урина. Для предупреждения кровотечения из сосудов пузыря, которое может возникнуть из-за быстрого снижения давления, специалист периодически пережимает отводящую трубку.
После полного опорожнения пузыря иглу аккуратно извлекают. Переднюю брюшную стенку обрабатывают стерильными салфетками или спиртом. При необходимости накладывают повязку или шов. В некоторых больницах такую операцию проводят при помощи троакара. Это хирургический инструмент, который имеет вид трубки со стилетами.
Пункцию при надобности повторяют 2-3 раза в день. Если существует потребность в регулярном ее выполнении, тогда пузырь прокалывают и устанавливают дренаж или катетер.
Если процедура проводится с целью взятия урины на анализ, тогда жидкость собирают в шприц со стерильным колпаком. Содержимое переливают в пробирку и отправляют в лабораторию на исследование.

Восстановление и реабилитация
Пункция имеет некоторые риски. Чтобы снизить вероятность появления осложнений после операции, пациенту следует выполнять рекомендации доктора. Важно обеспечить мочевому пузырю все необходимые условия для восстановления.
Поэтому больному требуется:
Последствия и возможные осложнения
При проведении пункции есть вероятность открытия кровотечения из сосудов пузыря. Но при правильном выполнении операции это случается редко. Также есть риск травмирования органов брюшной полости, кишечника. Сегодня пункцию во многих больницах проводят модернизированным методом: для контроля процесса используют ультразвук.
К специфическим осложнениям принадлежат:
- Развитие флегмоны клетчатки.
- Попадание урины в клетчатку, которая расположена вокруг пузыря.
- Перфорация пузыря.
Качество проведения операции, ее последствия зависят от хирурга. Поэтому манипуляцию должен выполнять грамотный и опытный врач.
Загрузка…
Источник
Показание:
острая задержка мочи при невозможности
применить ка-тетеризацию.
Техника.
Пункцию производят длинной иглой строго
по срединной ли-нии на 2 см выше лобкового
симфиза через предпузырное клетчаточное
про-странство, предварительно сдвинув
кожу, иглу направляют перпендикулярно
к поверхности кожи и прокалывают все
слои брюшной стенки и стенку пу-зыря. В
момент начала выделения мочи продвижение
иглы прекращают.
7.4 Операции цистостомия, цистотомия, аденомэктомия
При
различных патологических процессах
нередко возникает необхо-димость вскрыть
мочевой пузырь. В одних случаях в конце
операции мо-чевой пузырь зашивают
наглухо (эпицистотомия),
в
других — для отве-дения мочи в нем
оставляют дренажную трубку (эпицистостомия).
Показания
к цистотомии: камни и инородные тела
мочевого пузыря, электрокоагуляция
полипов мочевого пузыря, в качестве
доступа к пред-стательной железе.
Техника.
Мочевой пузырь через предварительно
введенный резино-вый катетер промывают
и наполняют изотоническим раствором
натрия хлорида. На наружный конец
катетера накладывают зажим. В качестве
оперативного доступа, чаще всего,
используют вертикальный разрез Кейа
длиной 10–12 см по средней линии живота
от лобка по направлению к пупку. Рассекают
белую линию живота, промежуток между
прямыми и пирамидальными мышцами,
разделяют тупым путем расположенную
под мышцами поперечную фасцию, рассекают
до уровня симфиза и вскрывают предпузырное
пространство, тупфером отодвигают к
верхушке мочевого пузыря жировую
клетчатку с переходной складкой брюшины.
Стенку пу-зыря легко определить по
мышечным волокнам и поверхностным
венам. На передневерхнюю стенку мочевого
пузыря, не прокалывая слизистую оболочку,
накладывают 2 держалки. Держалки слегка
подтягивают и между ними вскрывают
стенку пузыря лезвием скальпеля в
продольном на-правлении. При этом сначала
рассекают мышечный слой, а затем
слизи-стую оболочку (при рассечении
стенки пузыря следует остерегаться
от-слоения слизистой оболочки). В этот
момент с катетера снимают зажим и
выпускают из мочевого пузыря жидкость.
Полость осматривают и произ-водят
необходимую хирургическую процедуру.
Если нет необходимости оставлять
дренажную трубку, на рану мочевого
пузыря в 2 ряда наклады-вают узловые
кетгутовые швы, не захватывая в них
слизистую оболочку, и послойно зашивают
рану брюшной стенки. В нижний угол раны
вводят ре-зиновую полоску. Для обеспечения
оттока мочи в верхний угол раны мо-чевого
пузыря укладывают дренажную трубку,
вокруг нее стенку зашива-ют узловыми
швами в 2 ряда. Рану брюшной стенки
послойно зашивают наглухо до дренажа.
Кожу ушивают вокруг дренажа и тампонов.
Цистостомия.
Различают временную и постоянную
цистостомию.
Показания:
травматические разрывы мочеиспускательного
канала, по-вреждение передней стенки
мочевого пузыря.
Техника.
Обнажение
и вскрытие мочевого пузыря производят
как и при цистотомии. Во вскрытый мочевой
пузырь вводят специальный кате-тер
диаметром 1,5 см. На боковой стенке такой
трубки ближе к ее концу вырезают
дополнительные овальные отверстия для
предупреждения заку-порки основного
отверстия. Разрез стенки пузыря вокруг
трубки плотно сшивают узловыми кетгутовыми
швами. Отверстие в стенке пузыря, где
выходит дренаж, должно находиться ближе
к вершине пузыря, но не у са-мой брюшинной
складки. Дренаж выводят наружу у верхнего
угла раны. Накладывают послойные швы
на рану. После извлечения трубки свищ
са-мопроизвольно закрывается. Если
необходимо наложить губовидный свищ,
слизистую оболочку мочевого пузыря
сшивают с кожей; такой свищ самопроизвольно
не закрывается.
Аденомэктомия.
Наибольшее
распространение получили следующие
методы аденомэктомии:
1)
чреспузырная аденомэктомия, производимая
вслепую и под визу-альным контролем;
2)
промежностная аденомэктомия;
3)
позадилобковая внепузырная аденомэктомия;
4)
трансуретральная резекция аденомы
простаты, производимая одно- и 2-х-моментно,
вслепую и под визуальным контролем.
Чреспузырная
аденомэктомия,
производимая под визуальным кон-тролем,
позволяет сравнительно легко устранить
кровотечение из ложа удаленной
предстательной железы, произвести
пластическое закрытие де-фекта слизистой
оболочки мочевого пузыря, подтянуть к
шейке мочевого пузыря перепончатую
часть мочеиспускательного канала и
подшить ее к краям простатического
ложа. Техника. После вскрытия мочевого
пузыря рану широко расширяют зеркалами,
благодаря чему получают хороший доступ
к его шейке. Цирку-лярным разрезом
рассекают слизистую оболочку мочевого
пузыря и кап-сулу предстательной железы,
отступив на 1,5 см от края опухоли. При
вы-делении последней ориентиром служит
предварительно введенный в моче-вой
пузырь катетер. Перепончатую часть
мочеиспускательного канала пере-секают
в поперечном направлении у самой верхушки
предстательной желе-зы. После этого у
боковой стенки мочевого пузыря отыскивают
семявыно-сящий проток и пересекают его
между 2-мя лигатурами в месте его
отделе-ния от стенки таза. Примыкающий
к мочевому пузырю участок семявыно-сящего
протока служит ориентиром для подхода
сбоку к семенному пу-зырьку и ампуле
семявыносящего протока и отделения их
от прямой кишки. Производят полное
выделение семенных пузырьков и ампул
семявынося-щих протоков, после чего
железу удаляют единым блоком вместе с
шейкой мочевого пузыря, семенными
пузырьками и ампулами семявыносящих
про-токов. На заключительном этапе
вмешательства дистальный участок
пере-пончатой части мочеиспускательного
канала соединяют с оставшейся ча-стью
мочевого пузыря. Лучше всего для этого
пользоваться способом, пред-ложенным
Флоксом и Кальпом, когда 2-мя параллельными
разрезами в про-дольном направлении на
передней стенке мочевого пузыря
выкраивают лос-кут шириной 3 см. Из
выкроенного лоскута формируют трубку,
а шейку мо-чевого пузыря сшивают в
поперечном направлении. Мочеиспускательный
канал и сформированную трубку сшивают
на предварительно проведенном через
них в мочевой пузырь катетере. Для
предупреждения недержания мочи выкраивают
продольную полоску из апоневроза прямой
мышцы живота, подводят ее под
мочеиспускательный канал в области
анастомоза и прикреп-ляют к апоневрозу
прямой мышцы живота противоположной
стороны.
Источник
