Техника надлобковой капиллярной пункции мочевого пузыря
Наиболее часто на мочевом пузыре выполняются следующие оперативные вмешательства:
– ушивание раны мочевого пузыря;
– пункция передней стенки мочевого пузыря;
– цистотомия (рассечение передней станки мочевого пузыря);
– цистостомия (наложение мочевого свища).
Ушивание раны мочевого пузыря
Полное проникающее повреждение стенки мочевого пузыря наблюдается от 0,4 до 15 % случаев.
Повреждения мочевого пузыря подразделяются на внебрюшинные и внутрибрюшинные соответственно затеку мочи в околопузырную клетчатку или истечению ее в полость брюшины.
Для обнажения стенки мочевого пузыря в клинической практике обычно применяются следующие разрезы:
1) надлобковый срединный;
2) поперечный, ниже пупка;
3) парамедианный;
4) параректальный.
В зависимости от локализации и характера повреждения стенки мочевого пузыря применяемые доступы могут быть как чрезбрюшинными, так и внебрюшинными.
После выявления дефекта раневое отверстие в стенке мочевого пузыря осторожно растягивается в поперечном направлении с помощью анатомических пинцетов или швов-держалок. При значительной апертуре раны мочевого пузыря необходимо обязательно увидеть устья мочеточников, чтобы не захватить их в шов (в ряде случаев производится предварительная катетеризация мочеточников).
Для восстановления целости стенки мочевого пузыря используется два ряда узловых швов. Первый ряд узловых швов накладывается на мышечную оболочку мочевого пузыря, не захватывая слизистой оболочки. Для этих швов используются (круглые) кишечные иглы и кетгут. Применение нерассасывающегося шовного материала может явиться основой для образования в просвете мочевого пузыря мочевых камней (инкрустация шелковых и синтетических нитей солями).
Узловые швы второго ряда располагаются в промежутке между швами первого этажа. При внебрюшинных повреждениях для этих швов используется кетгут. При внутрибрюшинных разрывах для второго ряда (серо-серозного) допустимо применение нерассасывающихся материалов.
Для проверки герметичности линии швов просвет мочевого пузыря заполняется раствором, окрашенным «метиленовым синим». Во избежание напряжения линии швов через уретру вводят катетер для постоянного оттока мочи.
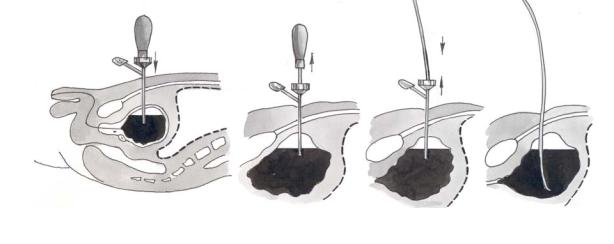
Надлобковая капиллярная пункция мочевого пузыря
Показаниями для этой манипуляции являются:
– невозможность катетеризации мочевого пузыря;
– травмы уретры;
– необходимость получения мочи для клинического или бактериологического исследования.
Перед операцией следует убедиться в достаточном наполнении мочевого пузыря мочой, определить (можно перкуторно) высоту стояния мочевого пузыря над лобковым симфизом.
Пункция передней стенки мочевого пузыря через брюшную стенку должна производиться внебрюшинно. Для этого игла проводится ниже поперечной пузырной складки.
Положение больного – на спине с приподнятым тазом.
Для пункции используется игла длиной 150-200 мм и диаметром просвета около 1 мм. На канюлю иглы предварительно надевается стерильная эластичная трубка для регулирования скорости отведения мочи.
Игла вкалывается по срединной линии вертикально на 20-30 мм выше лобкового симфиза.
Прокалываются кожа, подкожная клетчатка, поверхностная фасция, белая линия живота, предпузырная клетчатка и стенка мочевого пузыря. После выведения мочи игла извлекается. Место вкола иглы обрабатывается антисептическим раствором.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
пункция. Убедившись, что все дренажные отверстия находятся в плевральной полости, трубку фиксируют швами и присоединяют к вакуумной дренажной системе. Края кожного разреза должны плотно облегать трубку. Накладывают повязку (рис.6.9).
Рис. 6.9. Этапы дренирования плевральной полости.
Надлобковая капиллярная пункция мочевого пузыря
Показания: задержка мочи при невозможности применить катетеризацию, при травмах уретры, ожогах наружных половых органов, а также для получения мочи с целью клинического и бактериологического исследования.
Противопоказания: малая вместимость пузыря, острый цистит и парацистит, тампонада мочевого пузыря кровяными сгустками, новообразования мочевого пузыря, большие рубцы и паховые грыжи, смещающие мочевой пузырь, выраженное ожирение больного.
Условия выполнения: полное наполнение мочевого пузыря мочой или дезинфицирующим раствором.
Методика: пункцию производят длинной иглой от шприца «Рекорд» или иглой Вира (лучше под ультразвуковым контролем). Строго по срединной линии живота на 2 см выше лобкового симфиза производят прокол кожи. Иглу направляют перпендикулярно к поверхности кожи и проводят через слои
177
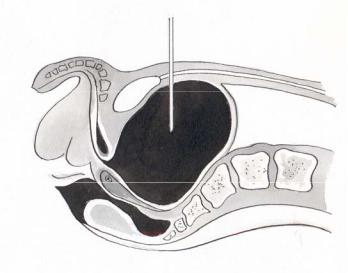
брюшной стенки и мочевого пузыря на глубину 6-8 см. В момент начала выделения мочи продвижение иглы прекращают (рис. 6.10). После опорожнения мочевого пузыря иглу извлекают, и место прокола смазывают йодной настойкой. В смысле нарушения герметичности мочевого пузыря пункция вполне безопасна, т.к. отверстие в его стенке самостоятельно закрывается сокращением мышечных элементов. Прокол при необходимости можно производить повторно.
Рис. 6.10. Пункция мочевого пузыря.
Троакарная эпицистостомия
Используется преимущественно в виде надлобкового ее варианта. Предложено большое количество всевозможных устройств для осуществления данного метода временного или постоянного отведения мочи. По принципу применения все троакары можно подразделить на 2 типа: 1) троакары, через тубус которых после прокола мочевого пузыря вводится в его полость дренажная трубка, а тубус удаляется; 2) троакары, в которых дренажная трубка находится поверх колющего мандрена-стилета и остается в мочевом пузыре после прокола и удаления последнего.
Показания к троакарной эпицистостомии в последние годы по мере накопления опыта неуклонно расширяются. Троакарную эпицистостомию следует выполнять при острой или хронической задержке мочи, когда отсутствуют показания к ревизии мочевого пузыря, причем она может быть методом выбора, как для длительного дренирования пузыря, так и в виде временного отведения мочи в процессе подготовки к радикальному хирургическому вмешательству.
Противопоказания для троакарной эпицистостомии те же, что и для капиллярной пункции.
Подготовка к операции, положение больного на операционном столе, степень наполнения мочевого пузыря мочой или дезинфицирующим раствором по уретральному катетеру такие же, как и при выполнении капиллярной надлобковой пункции.
178

Производят местную анестезию мягких тканей брюшной стенки раствором новокаина на 2 см выше лобкового сочленения. После этого в четыре этапа выполняют эпицистостомию: первый этап – прокол троакаром мягких тканей и стенки мочевого пузыря; второй этап – эвакуация содержимого мочевого пузыря; третий этап – введение катетера в полость мочевого пузыря; четвертый этап – фиксация катетера к коже прошивной лигатурой (рис. 6.11).
Рис. 6.11. Схема этапов троакарной эпицистостомии:
а – положение троакара после вкола; б – извлечение мандрена; в – введение дренажной трубки и удаление тубуса троакара; г – трубка установлена и зафиксирована к коже.
6.9. Поясничная пункция
Прокол субарахноидального пространства чаще всего осуществляется в поясничном отделе позвоночного канала. Поясничный прокол был предложен Квинке (1891 г.) и широко применяется в практике с лечебной и диагностической целью.
Показания: забор спинномозговой жидкости для исследования (кровь, цитоз и др.); уменьшение внутричерепного давления при травмах и явлениях отека мозга; введение лекарственных веществ (антибиотики, противостолбнячная сыворотка) и анестезирующих растворов при спинномозговом обезболивании, воздуха в субарахноидальное пространство с целью пневмоэнцефалографии.
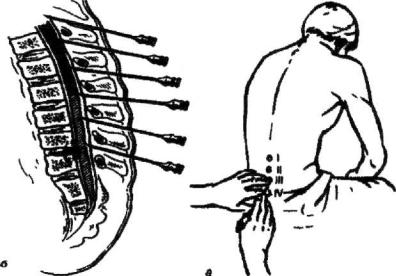
Прокол субарахноидального пространства допустим в любом отделе позвоночника, но наиболее безопасным местом являются промежутки между 3 и 4 или 4 и 5 поясничными позвонками (рис. 6.12).
Положение больного сидя на операционном или перевязочном столе, под ноги подставлена табуретка, локти помещены на бедре, спина сильно выгнута кзади.
При необходимости сделать пункцию в лежачем положении больного укладывают на бок с согнутыми ногами (бедра приведены к животу) и прижатым к груди подбородком.
179
Для поясничного прокола применяют специальную тонкую иглу с мандреном, имеющим скос на конце. Для обезболивания применяется местная анестезия 10-12 мл 0,5 % раствора новокаина.
Рис. 6.12. Техника спинномозговой пункции: а – проекция поясничных позвонков; б – расположение иглы между поясничными позвонками.
Методика. После обработки кожи, для точной ориентировки, ватным шариком, смоченным в йодной настойке, проводят прямую линию, соединяющую наивысшие точки гребней подвздошных костей. Эта линия пересекает позвоночник на уровне промежутка между 4 и 5 поясничными позвонками. В дополнение к этому, указательным пальцем левой руки определяют промежуток между остистыми отростками, расположенными в точке пересечения указанной выше линии со срединной линией позвоночника, Кожу повторно протирают спиртом, нащупывают верхний край остистого отростка 5 поясничного позвонка. Непосредственно над ним делают укол иглой с мандреном строго по срединной линии и проводят иглу перпендикулярно поверхности поясницы, слегка уклоняя ее конец краниально. Движение иглы должно быть плавным и строго направленным. При малейшем отклонении конец иглы может упереться в остистый отросток, либо в дужку позвонка. Иглу проводят на глубину 4-6 см ( в зависимости от возраста больного и толщины слоя мягких тканей) Игла проходит следующие слои: кожу с подкожной клетчаткой, lig. supraspinale, lig. interspinale, lig. flavum и твердую мозговую оболочку. При введении иглы в субдуральное пространство слышится характерный хруст, после которого необходимо прекратить продвижение иглы
иизвлечь манерен. Затем продвигают иглу еще на 1-2 мм, из канюли каплями начинает вытекать спинно-мозговая жидкость (иногда наблюдается примесь крови, которая появляется в результате повреждения иглой мелких сосудов оболочки мозга). Если жидкость не вытекает, то в иглу снова вставляют манндрен и осторожно проводят несколько глубже или поворачивают ее вокруг оси в разные стороны. На рис. 6.13 показана локализация иглы в эпидуральном
исубдуральном пространствах. В случае появления чистой крови иглу
180
Источник
Показания:
острая задержка мочи при невозможности выполнения катетеризации мочевого пузыря.
Алгоритм выполнения навыка:
1) больной лежит на спине, волосы на лобке сбривают, кожу обрабатывают спиртом и отгораживают стерильным материалом. Руки оператора обрабатываются как для операции (спиртовым раствором хлоргексидина дважды).
2) перкуторно и пальпаторно определяют контуры увеличенного мочевого пузыря над лонным сочленением;
3) по средней линии живота, на 2 см (на 2 поперечных пальца) выше симфиза, проводят анестезию кожи и мягких тканей 10-20 мл 0,5% раствора новокаина («лимонная корочка»);
4) пункционную иглу держать строго перпендикулярно коже больного и прокалывать кожу в месте анестезии, продвигая ее до апоневроза (“чувство препятствия”); проколоть апоневроз, мышцы и переднюю стенку мочевого пузыря (повторно “чувство препятствия” и “провала”);
4) при попадании в полость пузыря по игле начинает поступать моча, которую собирают в сосуд для измерения объема с помощью дренажной трубки, надетой на иглу;
5) после опорожнения мочевого пузыря иглу извлекают, закрыв просвет иглы снаружи пальцем, во избежание попадания мочи в пункционный канал. Место пункции обрабатывают антисептиком и заклеивают стерильной повязкой.
94. Техника выполнения спирт-новокаиновой блокады при переломе ребер.
При переломах рёбер применяются следующие виды анестезии:
1. Блокада непосредственно места перелома.
1) Нащупать место перелома и нанести ориентир.
2) Обработать кожные покровы.
3) Взять шприц (лучше 20 мл) и, соблюдая правила асептики и антисептики, наполнить его 1% раствором новокаина.
4) Ввести иглу в направлении к месту перелома.
5) Потянуть поршень и, получив кровь, убедиться, что Вы находитесь в гематоме.
6) Ввести раствор анестетика в область перелома.
7) Извлечь иглу, место укола обработать спиртом.
2. Блокада межреберных нервов.
1) Больной лежит на боку или на животе.
2) Межреберные нервы могут быть блокированы в области реберных углов. При подъеме руки вверх лопатка максимально поднимается и становится возможным блокировать 4-й межребёрный нерв у угла ребра. 3) Пальцами левой руки пальпируют нижний край ребра, после чего кожу над ним смещают кверху. Тонкую иглу длиной 3-5 см вводят по направлению к ребру. После достижения контакта с костью натянутую кожу отпускают, а иглу перемещают к нижнему краю ребра.
4) Достигнув последнего, иглу дополнительно вводят на глубину 3 мм. Ребро взрослого имеет в среднем толщину 7 мм, поэтому во время введения раствора анестетика иглу можно углубить еще на 1-2 мм. Предварительная аспирационная проба обязательна, чтобы исключить попадание иглы в межрёберный сосуд.
5) Следует учитывать, что нерв и сосуды, идя в дорсально-вентральном направлении, несколько отдаляются от нижнего края «своего» ребра в направлении нижележащего, поэтому чем дальше от угла ребра производят инъекцию тем больше должен быть наклон иглы.
6) Боковая кожная ветвь отходит от межреберного нерва обычно между средней и задней аксиллярными линиями, поэтому, чтобы захватить кожную ветвь, рекомендуется проводить блокаду по задней аксиллярной линии.
7) На одну инъекцию расходуется 5 мл 0,5-1 % раствор ксикаина или тримекаина с добавлением адреналина. Бупивакаин (0,5 % раствор с вазоконстриктором) обеспечивает обезболивание в среднем на 14 ч.
3. Паравертебральная блокада.
Данный вид анестезии соматическое и висцеральное обезболивание, в связи с чем качественно соответствует результату спинномозговой или эпидуральной анестезии. Применяется при множественных переломах ребер. Техника:
1) У больного в положении лежа, на боку пальпируют и обозначают остистые отростки.
2) По нижнему краю остистого отростка латерально от средней линии на ширину трех пальцев пунктируют кожу иглой. Направление иглы отклоняют на 45° кнаружи от сагиттальной плоскости.
3) После прохождения мышц игла либо соприкасается с ребром или поперечным отростком, либо сразу проникает в межреберное пространство и продвигается в нем, пока не натолкнется на тело позвонка. В первом случае контакт воспринимается мягко и сопротивление преодолевается на поверхности (при небольшом смещении конца иглы в краниальном или каудальном направлении). Во втором случае контакт происходит на большей глубине и сопротивление определяется как сильное.
4) После установления контакта с телом позвонка иглу подтягивают на 1-2 мм, ставят аспирационную пробу и вводят 5 мл раствора анестетика. Затем иглу подтягивают еще на 1 см и повторяют инъекцию 5 мл раствора. Чтобы уменьшить количество вколов в межреберные промежутки, объем раствора анестетика, инъецируемого в одном месте, допустимо увеличить до 20 мл с целью его распространения в смежную паравертебральную полость.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
20.03.20167.26 Mб70Mumenthaler_M._Neurology_(Thieme,2004)(1009s).djvu
- #
- #
- #
- #
- #
- #
Источник
Катетеризация или пункция мочевого пузыря при задержке мочи.
На догоспитальном этапе следует выполнять только по строгим показаниям (опасность инфекционных осложнений).
Техника катетеризации.
Строгое соблюдение правил асептики: используют стерильные резиновые перчатки, стерильный пинцет, проводят предварительную обработку промежности и области наружного отверстия мочеиспускательного канала ватным шариком, смоченным дезинфицирующим раствором (0,02% р-р хлоргексидина или нитрофурала (например, фурацилина»), 2% р-р борной кислоты и др.).
Катетеризацию выполняют деликатно. Необходимо стерильный катетер обильно смазать стерильным глицеролом или вазелиновым маслом. Проведение катетера должно быть осторожное и ненасильственное. При правильно выполненной катетеризации на извлеченном катетере, а также в просвете уретры не должно быть даже малейших признаков кровотечения.
У женщин предпочтительно использовать металлический женский катетер с насаженной на его конец резиновой трубкой. Катетеризация проводится в положении больной с раздвинутыми и приподнятыми бёдрами. Катетер проводят по прямой короткой женской уретре на глубину 5-8 см до получения из его просвета мочи.
У мужчин применяют эластичные катетеры, которые соответствуют по диаметру просвету мочеиспускательного канала (обычно № 16-20 по Шарьеру). Положение больного на спине, между ног кладут лоток для сбора мочи. Головку полового члена захватывают по венечной борозде с боков средним и безымянным пальцами левой руки (не сдавливая уретры) и удерживают в несколько натянутом кверху состоянии для расправления складчатости слизистой мочеиспускательного канала. При этом указательный и большой пальцы той же руки слегка раздвигают наружное отверстие уретры. В наружное отверстие уретры вводят катетер и проводят его в проксимальный отдел уретры плавными «шажками» по 1,5-2,5 см, постепенно перехватывая пинцетом всё выше и выше (рис. 7-2).
Производят полное опорожнение мочевого пузыря в подготовленный лоток.
Наиболее частым осложнением катетеризации мочевого пузыря является уретральная (резорбтивная) лихорадка. Форсированная, грубая катетеризация может привести к повреждению мочеиспус кательного канала и образованию ложных ходов.
Противопоказанияк катетеризации мочевого пузыря:
- острый уретрит и эпидидимит (орхит);
- острый простатит и/или абсцесс предстательной железы;
- травма уретры.
Пункция мочевого пузыря.
Производится при острой задержке мочи различного генеза и невозможности катетеризации.
В наполненном состоянии мочевой пузырь приподнят на 2-4 см над лобком, прилегая изнутри непосредственно к передней брюшной стенке. При этом дно мочевого пузыря брюшиной не покрыто. Перед проколом следует перкуторно определить верхнюю границу наполненного мочевого пузыря (граница притупления).
Техника. Больной укладывается на спину и несколько опускает книзу ноги. Кожу от лонного сочленения до пупка обрабатывают спиртом и йодной настойкой. Далее послойная анестезия 0,25% раствором новокаина кожи, подкожной клетчатки, апоневроза прямой мышцы и предпузырной клетчатки на 2 см выше лонного сочленения. Строго по средней линии живота на 2,5 – 3 см выше симфиза в перпендикулярном к поверхности живота направлении проводят толстую иглу или тонкий троакар. После прокалывания кожи по ходу продвижения иглы встречаются две дополнительные преграды (фасция прямой мышцы живота и стенка мочевого пузыря). Продвижение иглы прекращают после проникновения через вторую преграду. При попадании в полость мочевого пузыря врач внезапно ощущает прекращение сопротивления тканей на введение инструмента. Извлекает мандрен иглы или стилет троакара, после чего под давлением из канюли начинает выделяться моча.
После опорожнения пузыря иглу быстро извлекают. При тонкой игле ранка в пузыре и во всех тканях по ходу иглы немедленно спадается. Место укола смазывают йодом и накладывают наклейку.
Противопоказания: предшествующее рассечение брюшной стенки по средней линии ниже пупка; нерастянутый мочевой пузырь; коагулопатия; беременность.
Осложнений, как правило, не бывает. Повреждения брюшины практически не происходит, так как растянутый мочевой пузырь смещает брюшинную складку далеко кверху. Не отмечается обычно и затека мочи в предбрюшинную клетчатку при извлечении иглы.
Источник
