Связки матки и мочевого пузыря
Оглавление темы “Топографическая анатомия матки.”:
- Топография матки. Матка. Связки матки.
- Поддерживающий аппарат матки. Подвешивающий аппарат матки. Кровоснабжение матки.
- Венозный отток от матки. Иннервация матки. Отток лимфы от матки.
Топография матки. Матка. Связки матки.
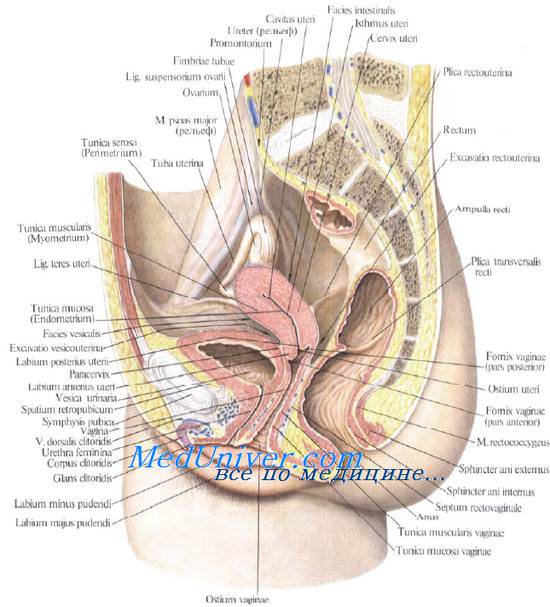
Матка — полый мышечный орган, располагается в малом тазу между мочевым пузырем спереди и прямой кишкой сзади. Она состоит из двух отделов: верхнего — тела, corpus, и дна, fundus, и нижнего — шейки матки, cervix uteri. В шейке различают над-влагалищную и влагалищную части, portio supravaginal и portio vaginalis.
На portio vaginalis cervicis, выстоящей во влагалище, располагается отверстие матки, ostium uteri, ограниченное спереди labium anterius и сзади labium posterius. Это отверстие связывает через canalis cervicis uteri влагалище с полостью матки, cavum uteri. Боковые края матки называются margo uteri dexter et sinister.
По отношению к главной продольной оси таза матка обычно наклонена вперед — anteversio, тело матки по отношению к шейке также наклонено вперед — anteflexio.
Большей частью матка располагается в верхнем, брюшинном, этаже малого таза.
Брюшина покрывает матку спереди до шейки, сзади она покрывает также шейку матки, за исключением portio vaginalis, и задний свод влагалища. Переходя с матки на прямую кишку, брюшина образует прямокишечно-маточное углубление, excavatio rectouterina. Складки брюшины, ограничивающие с боков excavatio rectouterina, называются прямокишечно-маточными, plicae rectouterinae.
Под этими складками располагаются крестцово-маточные связки, ligamenta rectouterina [Petit], состоящие из эластических и гладко-мышечных волокон.
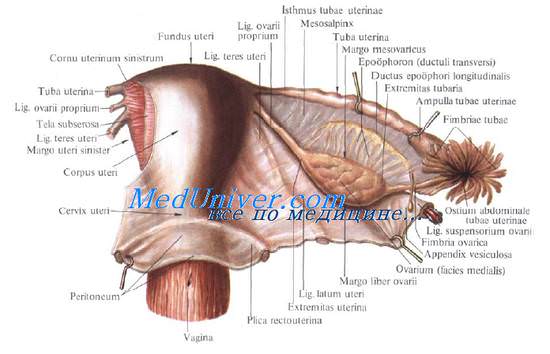
Боковые края матки (иногда их называют ребрами матки) имеют относительно узкие участки, не покрытые брюшиной, так как передний и задний листки брюшины здесь сходятся и образуют широкие маточные связки, ligamenta lata uteri, которые можно рассматривать как своеобразные брыжейки матки.
Широкие связки матки отходят от матки почти во фронтальной плоскости и достигают брюшины боковых стенок таза. В этом месте брюшинные листки широкой связки образуют подвешивающую связку яичника, lig. suspensorium ovarii, содержащую сосуды яичника (a. et v. ovarica). Эта связка располагается ниже linea terminalis таза непосредственно кпереди от складки брюшины, образуемой мочеточником.
У верхнего края между листками широких связок матки заложены маточные трубы, tubae uterinae, отходящие от углов матки. Книзу и кзади от угла матки в толще широкой связки отходит собственная связка яичника, lig. ovarii proprium, и направляется к верхнему, маточному концу яичника. Эту связку покрывает задний листок широкой связки.
Книзу и кпереди от угла матки отходит круглая связка матки, lig. teres uteri [Hunter]. Она состоит из фиброзно-мышечных волокон. Круглая связка покрыта передним листком широкой связки, под которым направляется к переднебоковой стенке таза и далее к глубокому паховому кольцу. Здесь к ней присоединяется a. lig. teretis uteri (из a. epigastrica inferior). Далее связка проходит в паховый канал и в сопровождении n. ilioinguinalis и r. genitalis п. genitofemoralis доходит до клетчатки больших половых губ, где распадается на отдельные волокна. Часть волокон прикрепляется к лобковым костям.
В паховом канале круглая связка матки окружена оболочкой из поперечной фасции, аналогичной fascia spermatica interna у мужчин.
Иногда в пределах оболочки скапливается жидкость, и в большой половой губе возникает киста, которую впервые описал Nuck.
К заднему листку широкой связки матки с внешней стороны, направленной в полость таза, при помощи брыжейки, mesovarium, фиксирован яичник. Часть широкой связки между маточной трубой и линией фиксации брыжейки яичника, называется брыжейкой маточной трубы, mesosalpinx. В ней заключены рудиментарные образования: придаток яичника, epoophoron, и околояичник, paroophoron [Kobelt], которые с возрастом исчезают. Эти рудиментарные органы иногда являются местом образования злокачественных опухолей и интралигаментарных кист.
На уровне шейки матки листки широкой связки направляются к переднебоковой и заднебоковой стенкам таза, становясь париетальной брюшиной, образующей дно и боковые стенки брюшинного этажа таза. Место, где листки связки расходятся, называется основанием широкой связки матки. На парасагиттальном разрезе оно имеет треугольную форму. На этом уровне матка, а точнее, ее шейка, и влагалище располагаются уже в среднем, подбрюшинном этаже малого таза. В основании связки располагается клетчатка, называемая параметрием (околоматочная клетчатка). Она без видимых границ переходит в клетчатку бокового клетчаточного пространства подбрюшинного этажа малого таза.
Здесь к матке подходит a. uterina, поднимающаяся затем по «ребрам» матки к телу и дну. Сзади и ниже артерии располагаются мочеточник, венозное сплетение и маточно-влагалищное нервное сплетение, plexus uterovaginalis [Frankenhauser].
Важно отметить, что матка имеет висцеральную фасцию, особенно хорошо выраженную в подбрюшинном этаже малого таза, то есть у шейки матки. От фасции по бокам от шейки в основании широкой связки матки в направлении боковой стенки таза отходят мышечно-фиброзные пучки главной связки матки, lig. cardinale [Mackenrodt].
Связки, прикрепляющиеся к висцеральной фасции, образуют фиксирующий аппарат внутренних половых органов женщины. Эти связки состоят из соединительнотканных тяжей и гладких мышечных волокон. К ним относятся кардинальные связки, ligg. cardinalia, прямокишечно-маточные, ligg. rectouterina, лобково-ше-ечные. ligg. pubocervicale
Видео урок анатомия и топография матки, придатков, влагалища
Поддерживающий аппарат матки. Подвешивающий аппарат матки. Кровоснабжение матки.
Поддерживающий (опорный) аппарат внутренних половых органов образуют мышцы и фасции дна таза и мочеполовой диафрагмы. В фиксации влагалища, а через него и матки участвуют лобко-во-влагалищная мышца, m. pubovaginalis, являющаяся медиальной частью m. levator ani, уретровагинальный сфинктер, m. sphincter urethrovaginalis (аналог глубокой поперечной мышцы промежности у мужчин) и промежностная мембрана, membrana perinei (мочеполовая диафрагма).
Подвешивающий аппарат образован круглыми и широкими связками матки, ligg. teres uteri и ligg. lata uteri.
Следует отметить, что, несмотря на связки, матка довольно легко смещается.
Кровоснабжение матки.
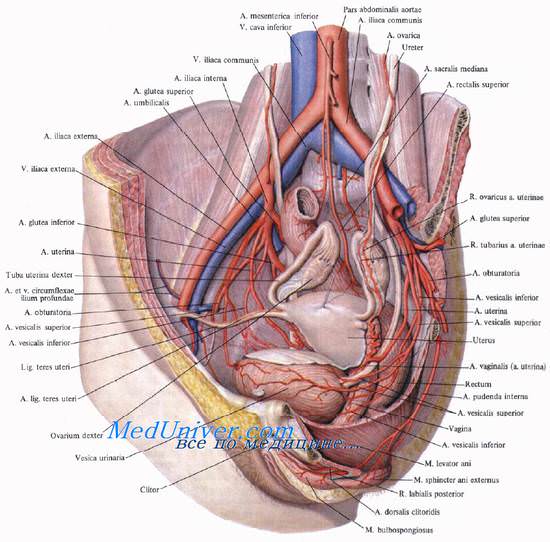
Кровоснабжение матки осуществляется двумя маточными артериями, аа. uterinae (из аа. iliacae internae), яичниковыми артериями, аа. ovaricae (из брюшной аорты), и артериями круглой связки матки, аа. lig. teretis uteri (из аа. epigastricae inferiores). A. uterina отходит от переднего ствола внутренней подвздошной артерии почти у ее начала, иногда общим стволом с a. umbilicalis.
Спереди и сверху от этих сосудов проходит мочеточник (первый перекрест маточной артерии и мочеточника). Артерия спускается вниз и на расстоянии 4—5 см от места отхождения проникает в lig. cardinale матки, лежащую в основании широкой связки. Здесь, на расстоянии около 2 см от шейки матки, происходит второй перекрест маточной артерии и мочеточника, но при этом артерия проходит уже выше и спереди от мочеточника.
Знание топографических отношений маточной артерии и мочеточника имеет очень большое значение в оперативной гинекологии, поскольку многие операции предусматривают перевязку маточной артерии. Очень важно четко знать, где лежит мочеточник, чтобы не перевязать его вместе с артерией.
Затем a. uterina идет кнутри от мочеточника, на 1—2,5 см выше бокового свода влагалища. У края матки артерия отдает влагалищную ветвь, r. vaginalis, поднимается вверх между листками широкой связки матки, отдавая идущие в горизонтальном направлении спиральные ветви, гг. helicini, и делится на конечные ветви, трубную и яичниковую. Ramus ovaricus анастомозирует с а. ovarica между листками mesosalpinx, ramus tubarius — с артерией круглой связки матки.
A. uterina сильно извита, особенно у рожавших женщин.
Учебное видео топографии матки и анатомии ее связочного аппарата
Венозный отток от матки. Иннервация матки. Отток лимфы от матки.
Венозный отток от матки происходит сначала в сильно развитое маточное венозное сплетение, plexus venosus uterinus, располагающееся по сторонам от шейки матки и в околоматочной клетчатке вокруг маточной артерии и ее ветвей. Оно широко анастомозирует со всеми венами таза, но в первую очередь с венозным сплетением влагалища, plexus venosus vaginalis. Из сплетения кровь по маточным венам оттекает во внутренние подвздошные вены. Отток от дна матки, яичников и труб происходит в нижнюю полую вену через w. ovaricae.
Иннервация матки и влагалища осуществляется обширным маточно-влагалищным нервным сплетением, plexus uterovaginalis, представляющим собой средний отдел парного нижнего подчрев-ного сплетения, plexus hypogastricus inferior.
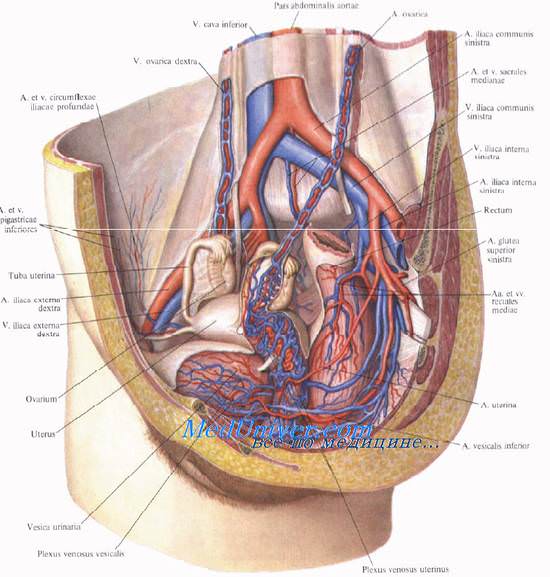
Отток лимфы от матки
Из висцеральных околоматочных и околовлагалищных узлов (nodi parauterini et paravaginales) лимфа оттекает в подвздошные лимфатические узлы и далее в общие подвздошные узлы. По ходу ligg. cardinalia от шейки матки лимфатические сосуды несут лимфу к запирательным лимфатическим узлам, а затем к наружным и общим подвздошным узлам.
От дна матки по отводящим лимфатическим сосудам круглой связки матки лимфа частично оттекает к паховым лимфатическим узлам.
Следует иметь в виду множество анастомозов лимфатических сосудов, идущих от всех органов малого таза женщин. Это обусловливает перекрестное метастазирование при опухолях и объясняет необходимость широкой лимфодиссекции (удаления всех лимфатических узлов таза). Так, в основании широкой связки матки отводящие лимфатические сосуды тела и дна мочевого пузыря сливаются с лимфатическими сосудами тела и шейки матки. Общее сплетение лимфатических сосудов для тела, шейки матки и прямой кишки располагается под брюшиной прямокишечно-маточного углубления.
Учебное видео анатомии матки
– Вернуться в оглавление раздела “Топографическая анатомия, оперативная хирургия таза и промежности.”
Редактор: Искандер Милевски. Дата последнего обновления публикации: 15.9.2020
Источник
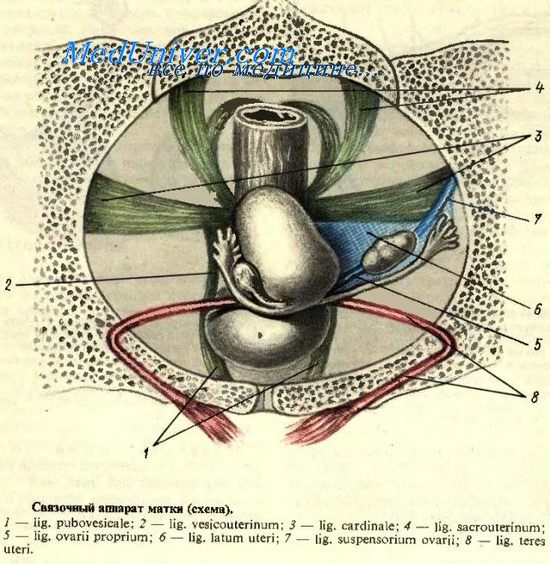
Фиксирующий аппарат внутренних половых органов женщины.
Фиксирующий аппарат внутренних половых органов женщины состоит из подвешивающего, закрепляющего и поддерживающего аппаратов, которыми обеспечивается физиологическое положение матки, труб и яичников.
Подвешивающий аппарат объединяет собой комплекс связок, соединяющих матку, трубы и яичники со стенками таза и между собой. В эту группу относят круглые, широкие связки матки, а также подвешивающие и собственные связки яичника.
Круглые связки матки (lig. teres uteri, dextrum et sinistrum) представляют собой парный тяж длиной 10—15 см, толщиной 3—5 мм, состоящий из соединительнотканных и гладкомышечных волокон, которые являются продолжением наружного мышечного слоя матки. Начинаясь от боковых краев матки несколько ниже и кпереди от начала маточных труб с каждой стороны, круглые связки проходят между листками широкой маточной связки (внутрибрюшинно) и направляются сначала кнаружи, почти горизонтально, а затем кпереди и книзу, к боковой стенке таза, забрюшинно.
На своем пути круглые связки пересекают запирательные сосуды и нерв, среднюю пупочную связку с проходящей в ней облитерированной пупочной артерией, наружные подвздошные сосуды с отходящими от них нижними надчревными сосудами, а затем вступают во внутреннее отверстие пахового канала. Дистальная треть их располагается в канале, затем связки выходят через наружное отверстие пахового канала и разветвляются в подкожной клетчатке половых губ.
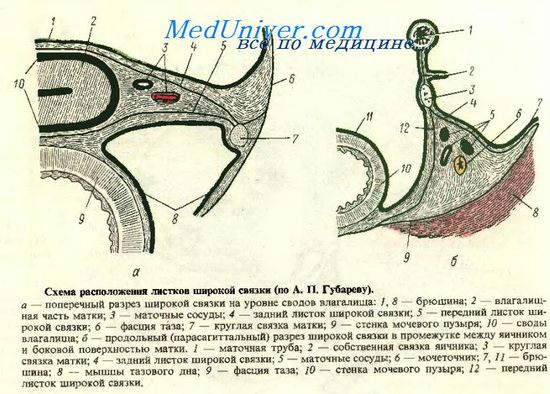
Широкие связки матки (lig. latum uteri, dextrum et sinistrum) представляют собой фронтально расположенные дупликатуры брюшины, являющиеся продолжением серозного покрова передней и задней поверхности матки в стороны от «ребер» ее и расщепляющиеся на листки пристеночной брюшины боковых стенок малого таза — снаружи. Вверху широкую связку матки замыкает маточная труба, расположенная между двумя ее листками; внизу связка расщепляется, переходя в париетальную брюшину дна малого таза.
В широкой связке матки различают следующие части: брыжейку маточной трубы (mesosalpinx); брыжейку яичника (mesovarium); брыжейку матки (mesometrium), к которой относится вся остальная (большая) часть широкой связки матки, расположенная ниже собственной связки и брыжейки яичника,
Между листками широкой связки (главным образом в их основании) залегает клетчатка (параметрий), в нижней части которой с одной и другой стороны проходит маточная артерия.
Широкие связки матки лежат свободно (без натяжения), следуют за движением матки и не могут, естественно, играть существен ной роли в удержании матки в физиологическом положении. Говоря о широкой связке матки, нельзя не упомянуть о том, что при интралигаментарных опухолях яичников, расположенных между листками широкой связки, в той или иной степени нарушается обычная топография органов малого таза.
Подвешивающие связки яичника (lig. suspensorium ovarii, dextrum et sinistrum) идут от верхнего (трубного) конца яичника и маточной трубы к брюшине боковой стенки таза. Эти относительно прочные, благодаря проходящим в них сосудам (a. et v. ovaricae) и нервам, связки удерживают яичники в подвешенном состоянии.
Собственные связки яичника (lig. ovarii proprium, dextrum et sinistrum) представляют собой весьма крепкий короткий фиброзно-гладкомышечный шнурок, соединяющий нижний (маточный) конец яичника с маткой, и проходят в толще широкой связки матки.
Закрепляющий, или собственно фиксирующий, аппарат (retinaculum uteri) представляет собой систему «зон уплотнения», составляющих основу (скелет) связок, находящихся в тесной связи с париетальными и висцеральными фасциями таза. Зоны уплотнения состоят из мощных соединительнотканных тяжей, эластических и гладких мышечных волокон. В закрепляющем аппарате различают следующие части:
переднюю часть (pars anterior retinaculi), к которой относят лонно-пузырные или лобково-пузырные связки (ligg. pubovesicalia), продолжающиеся далее в виде пузырноматочных (пузырно-шеечных) связок (ligg. vesicouterina s. ve-sicocervicalia);
среднюю часть (pars media retinaculi), являющуюся самой мощной в системе закрепляющего аппарата; к ней относится в основном система кардинальных связок (ligg. cardmalia);
заднюю часть (pars posterior retinaculi), которая представлена крестцово-маточными связками (ligg. sacrouterine).
На некоторых из перечисленных связок следует остановиться подробнее.
Пузырно-маточные, или пузырно-шеечные, связки представляют собой фиброзно-мышечные пластинки, охватывающие мочевой пузырь с обеих сторон, фиксируя его в определенном положении, и удерживающие шейку матки от смещения кзади.
Главные, или основные (кардинальные), связки матки являются скоплением переплетенных между собой плотных фасциальных и гладкомышечных волокон с большим количеством сосудов и нервов матки, расположенным у основания широких маточных связок во фронтальной плоскости.
Крестцово-маточные связки состоят из мышечно-фиброзных пучков (m. rectouterinus) и отходят от задней поверхности шейки матки, дугообразно охватывая с боков прямую кишку (вплетаясь в ее боковую стенку), и фиксируются к париетальному листку тазовой фасции на передней поверхности крестца. Приподнимая покрывающую сверху брюшину, крестцово-маточные связки образуют прямокишечно-маточные складки (plicae rectouterinae).
Поддерживающий (опорный) аппарат объединяется группой мышц и фасций, образующих дно таза, над которым располагаются внутренние половые органы, подробно описанных в нашей статье.
Учебное видео топографии матки и анатомии ее связочного аппарата

– Также рекомендуем “Операции при опущениях матки и влагалища. Кольпоррафия.”
Оглавление темы “Операции на наружных половых органах женщин. Операции при опущениях матки и влагалища.”:
1. Вскрытие абсцесса большой железы предверия или псевдоабсцесса протока железы.
2. Вульвэктомия. Удаление вульвы и лимфатических узлов.
3. Паравульварная денервация. Операции на девственной плеве. Удаление влагалищной перегородки.
4. Удаление кист и фибром влагалища. Операции при стенозе влагалища.
5. Фиксирующий аппарат внутренних половых органов женщины.
6. Операции при опущениях матки и влагалища. Кольпоррафия.
7. Вентрофиксация матки. Вентросуспензия матки.
8. Везико-вагинальная интерпозиция матки. Ампутация шейки матки с опущением сводов влагалища.
9. Операция при выпадении влагалища и матки. Срединная кольпоррафия.
10. Неполное закрытие влагалища. Лечение опущения аллопластическими материалами.
Источник
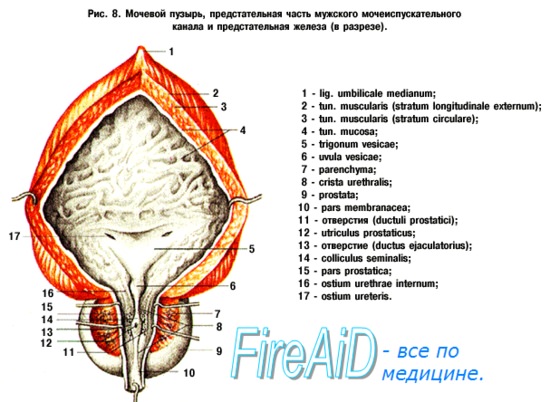
Мочевой пузырь. Хирургическая анатомия женского мочевого пузыря.
Мочевой пузырь (vesica urinaria) является полым мышечным органом плоскоокруглой формы.
Форма мочевого пузыря и его отношение к соседним органам у взрослой женщины зависят от уровня наполнения, состояния прилежащих органов (наличия патологических изменений, положения матки, беременности и др.), а также от типа конституции, количества предшествовавших родов и пр. Наполненный мочевой пузырь имеет грушевидную форму, опорожненный — блюдцеобразную. У женщин он несколько более расширен в стороны, чем у мужчин, и сдавлен сверху. Все эти условия необходимо учитывать при оценке цистограмм.
Емкость мочевого пузыря составляет в среднем около 500—750 мл, однако она подвержена значительным индивидуальным колебаниям и также зависит от состояния соседних органов (беременная матка, опухоли, различные перенесенные операции на органах малого таза).
Различают следующие отделы мочевого пузыря: тело, верхушку, дно и шейку. Передневерхняя заостренная часть тела пузыря (corpus vesicae) называется верхушкой (apex vesicae); верхушка мочевого пузыря продолжается далее вверх, по направлению к пупку, в виде фиброзного тяжа (заросшего мочевого протока — urachus), проходящего в срединной пупочной связке. Наименьшую подвижность имеет задненижняя часть пузыря, или дно (fundus vesicae), обращенная к влагалищу; кпереди и книзу дно переходит в шейку мочевого пузыря (cervix vesicae), которая далее продолжается в мочеиспускательный канал. Мочевой пузырь имеет переднюю, заднюю и боковые стенки.
Передняя стенка опорожненного пузыря прилежит к лонному сращению и внутренней поверхности лобковых костей, а при наполненном мочевом пузыре — и к передней брюшной стенке, отделяясь от них позадилобковым клетчаточным пространством с проходящей в нем предпузырной фасцией.
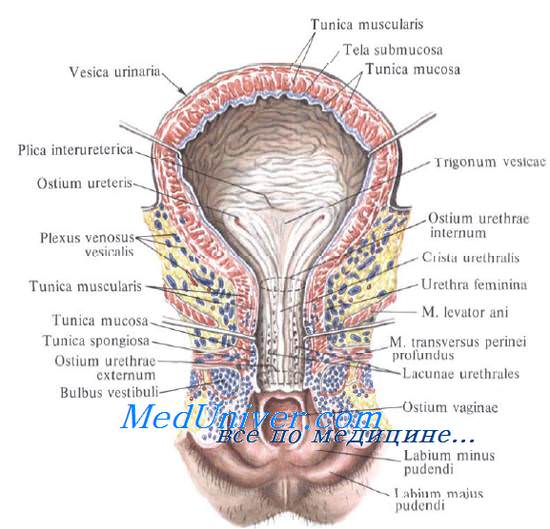
Задняя стенка мочевого пузыря вверху покрыта брюшиной и прилежит к передней поверхности тела матки, а внизу, подбрюшинно — к шейке матки и влагалищу. От шейки матки пузырь отделен выраженным слоем рыхлой клетчатки; от влагалища мочевой пузырь отделен лишь незначительным слоем клетчатки и, таким образом, прочно с ним связан посредством пузырно-влагалищной перегородки (septum vesicovaginale). Боковые стенки мочевого пузыря примыкают к мышцам, поднимающим задний проход, и отделяются от них посредством бокового (пристеночного) клетчаточного пространства таза.
Толщина стенки сокращенного мочевого пузыря может достигать 1,5 см, а растянутого — 2—3 мм. Стенка мочевого пузыря состоит из серозной оболочки, мышечной оболочки, иодсли-зистого слоя и слизистой оболочки.
Мышечная оболочка мочевого пузыря (tunica muscularis) состоит из гладких мышечных волокон; в ней различают три переплетающихся между собой слоя: наружный, состоящий преимущественно из продольных волокон; средний — наиболее мощный, циркулярный, образует мышечный жом мочеиспускательного канала (m. sphincter urethrae). Вокруг каждого устья мочеточников за счет этого слоя образуется подобие сфинктеров, препятствующих рефлюксу мочи из мочевого пузыря в мочеточники. Внутренний — самый тонкий, состоит из слабых пучков продольных, косых и поперечных волокон. Все три слоя гладких мышечных волокон составляют общую мышцу мочевого пузыря, изгоняющую мочу (m. detrusor urinae).
Слизистая оболочка мочевого пузыря (tunica mucosa) отделена от мышечного слоя хорошо развитой подслизистой тканью (tela submucosa), благодаря чему при пустом пузыре слизистая образует многочисленные складки; при растяжении пузыря эти складки расправляются.
Треугольник мочевого пузыря (trigonum vesicae)1 представляет собой передне-центральную часть дна пузыря и является наиболее фиксированным его отделом. Вершину треугольника образует шейка мочевого пузыря, открывающаяся во внутреннее отверстие мочеиспускательного канала (ostium urethrae internum); верхнебоковые углы треугольника составляют правое и левое устья мочеточников (ostia uTeterum), а основание — межмочеточниковая складка (plica interureterica).
Связочный аппарат мочевого пузыря.
Верхушка мочевого пузыря соединяется с пупком упоминавшейся выше срединной пупочной связкой. Нижняя часть мочевого пузыря фиксирована посредством мышц, поднимающих задний проход, и покрывающей их тазовой фасции. Передняя часть висцеральной фасции, которая фиксирует мочевой пузырь с обеих сторон к стенкам таза, образует боковые лонно-пузырные связки (lig. pubovesicale laterale). Часть висцеральной фасиии таза, расположенную между правой и левой лонно-пузырными связками, выделяют под названием средней лонно-пузырной связки (lig. pubovesicale medium). Последняя, обойдя вокруг мочеиспускательного канала, продолжается кзади и кверху, между задней стенкой мочевого пузыря и передней стенкой влагалища, т. е. переходит в упоминавшуюся выше пузырно-влагалищную перегородку (septum vesicovaginale), заканчивающуюся в области передней поверхности шейки матки. Кроме того, мочевой пузырь укреплен у лонного срашенкя посредством пучков гладких мышечных волокон лонно-пузырной мышцы (m. pubovesicalis), а сзади — аналогичными мышечными пучками, соединяющими дно пузыря с шейкой матки и называемыми пузырно-маточ-ными связками (lig. vesicouterinura, dextrum et sinistrum).
Об окружающей мочевой пузырь клетчатке (париетальной и висцеральной) говорится в нашей статье. Здесь следует отметить, что околопузырная клетчатка отделяется от околоматочного клетчаточного пространства фасциаль-ной перегородкой, положение которой соответствует направлению круглых связок матки.
Из аномалий мочевого пузыря следует отметить нередко встречающиеся его дивертикулы, эктопии и экстрофии.
Кровоснабжение мочевого пузыря осуществляется за счет парных верхних и нижних пузырных артерий (аа. vesicales superior et inferior), средних прямокишечных артерий (аа. rectales mediae), маточных артерий (аа. uterinae) и других близлежащих артерий.

Отток венозной крови осуществляется в венозное сплетение мочевого пузыря, маточное, влагалишное и прямокишечное (plexus venosus vesicalis, uterinus, vaginalis et rectalis); пo венам, одноименным с вышеперечисленными артериями, кровь изливается во внутреннюю подвздошную вену (v. iliaca interna).
Лимфатические сосуды мочевого пузыря весьма обильны в слизистой оболочке (на границе слизистой с подслизистым слоем) и в мышечном слое.
От мочевого пузыря лимфа оттекает преимущественно в подвздошные и внутренние подвздошные лимфатические узлы (nodi lymphatici iliaci et iliaci interni). Наиболее часто поражаемым метастазами является так называемый центральный лимфатический узел, расположенный под местом деления обшей подвздошной артерии (Е. Я. Выренков, 1951). Из перечисленных лимфатических узлов лимфа поступает в аортоабдоминальные (поясничные) узлы (nodi lymphatici lumbales). Часть лимфатических сосудов мочевого пузыря направляется в них непосредственно, минуя предыдущие группы лимфатических узлов. Имеется широкая связь лимфатической системы мочевого пузыря с лимфатической системой соседних органов, в частности влагалища, матки и придатков.
Иннервация мочевого пузыря осуществляется из пузырного сплетения (plexus vesicalis), в образовании которого участвуют симпатические нервы из обоих нижних подчревных сплетений (pl. hypogastricus inferior, dexter et sinister), парасимпатические — из внутренностных крестцовых (тазовых) нервов (nn. splanchnici sacrales s. pelvini), а также нервные веточки, отходящие от симпатического ствола, в основном тазового его отдела.
Нервные ветви от пузырного сплетения располагаются преимущественно в подсерозной клетчатке, мышечном слое, подслизистом и слизистой оболочке. Посредством большого количества соединительных ветвей пузырное сплетение связано со сплетениями матки, влагалища и прямой кишки.
После обширных гинекологических вмешательств в малом тазу (обычно по поводу опухолевого процесса) иногда формируется денервированный автономный мочевой пузырь с воспаленной и утолщенной стенкой и отечной слизистой.
Видео анатомия мочевого пузыря
При проблемах с просмотром скачайте видео со страницы Здесь
– Также рекомендуем “Мочеиспускательный канал. Хирургическая анатомия женского мочеиспускательного канала.”
Оглавление темы “Операции в гинекологии.”:
1. Хирургическое лечение трубного бесплодия
2. Сальпинго-сальпингоанастомоз. Техника сальпинго-сальпингоанастомоза.
3. Операция пересадки яичника в полость матки. Лимфатическая система матки.
4. Пути метастазирования опухоли при раке шейки матки и тела матки. Лимфатическая система яичников.
5. Расширенная абдоминальная экстирпация матки.
6. Основные этапы расширенной абдоминальной экстирпация матки.
7. Мочеточник. Хирургическая анатомия женского мочеточника.
8. Мочевой пузырь. Хирургическая анатомия женского мочевого пузыря.
9. Мочеиспускательный канал. Хирургическая анатомия женского мочеиспускательного канала.
10. Операции при недержании мочи. Операция прямой мышечной пластики сфинктера мочевого пузыря.
Источник
