Стрессовый цистит у кошки

Ïî ìàòåðèàëàì ñàéòà www.icatcare.org
Çàáîëåâàíèÿ íèæíèõ ìî÷åâûâîäÿùèõ ïóòåé (Feline lower urinary tract disease, FLUTD) – ýòî ñîñòîÿíèÿ, ïðè êîòîðûõ ñòðàäàþò ìî÷åâîé ïóçûðü è (èëè) óðåòðà êîøêè.
Õîòÿ íèæíÿÿ ÷àñòü ìî÷åâûâîäÿùèõ ïóòåé ïîäâåðæåíà ìíîãèì çàáîëåâàíèÿì, âî ìíîãèõ ñëó÷àÿõ çàáîëåâàíèå ðàçâèâàåòñÿ áåç ÿâíûõ ïðè÷èí – â òàêèõ ñëó÷àÿõ è ãîâîðÿò î êîøà÷üåì èäèîïàòè÷åñêîì öèñòèòå (feline idiopathic cystitis, FIC). Ýòà ôîðìà çàáîëåâàíèÿ âíåøíå î÷åíü íàïîìèíàåò òî, êîòîðîå ó ëþäåé íàçûâàåòñÿ “èíòåðñòèöèàëüíûé öèñòèò”. Êàê è ó ÷åëîâåêà, êîíòðîëèðîâàòü öèñòèò èíîãäà äîâîëüíî ñëîæíî.
Íà êîøà÷èé èäèîïàòè÷åñêèé öèñòèò ïðèõîäèòñÿ îêîëî äâóõ òðåòåé âñåõ ñëó÷àåâ FLUTD. Òàê êàê ó êîøåê íàáëþäàþòñÿ ïðèçíàêè öèñòèòà, íî äëÿ íèõ íåò ÿâíîé ïðè÷èíû, âåðîÿòíî, öèñòèò âûçûâàåò ñîâîêóïíîñòü íåñêîëüêèõ (âîçìîæíî, åùå íå èçó÷åííûõ) ïðè÷èí. Òåì íå ìåíåå, ìíîãèå äåòàëüíûå èññëåäîâàíèÿ áîëüøîãî êîëè÷åñòâà ñëó÷àåâ öèñòèòà ó êîøåê ïîäòâåðæäàþò, ÷òî òå÷åíèå áîëåçíè î÷åíü ñõîäíî ñ òå÷åíèåì èíòåðñòèöèàëüíîãî öèñòèòà ó ëþäåé.
Äèàãíîñòèêà èäèîïàòè÷åñêîãî öèñòèòà ó êîøåê.
Òàê êàê íå ñóùåñòâóåò äèàãíîñòè÷åñêèõ òåñòîâ èëè àíàëèçîâ, îäíîçíà÷íî ïîäòâåðæäàþùèõ öèñòèò, åãî äèàãíîñòèêà ïðîâîäèòñÿ èñêëþ÷åíèåì äðóãèõ âîçìîæíûõ çàáîëåâàíèé. Ýòî çíà÷èò, ÷òî êîøêå íóæíî ïðîâåñòè:
- Àíàëèç ìî÷è;
- Áàêòåðèàëüíûé ïîñåâ êóëüòóðû îáðàçöîâ ìî÷è;
- Ðåíòãåí ìî÷åâîãî ïóçûðÿ (â òîì ÷èñëå ñ ðåíòãåíîêîíòðàñòíûìè âåùåñòâàìè);
- Óëüòðàçâóêîâûå èññëåäîâàíèÿ ìî÷åâîãî ïóçûðÿ;
Òîëüêî ïîñëå èñêëþ÷åíèÿ îñòàëüíûõ âîçìîæíûõ çàáîëåâàíèé ìîæíî ãîâîðèòü î êîøà÷üåì èäèîïàòè÷åñêîì öèñòèòå.
Ó êîøåê ñ öèñòèòîì àíàëèç ìî÷è ìîæåò ïîêàçàòü íàëè÷èå êðîâè è âîñïàëåííûõ êëåòîê ïðè îòñóòñòâèè äëÿ ýòîãî ïðè÷èí (íàïðèìåð, êàìíåé â ìî÷åâîì ïóçûðå èëè èíôåêöèè), îáúÿñíÿþùèõ ýòè èçìåíåíèÿ. Îáû÷íî â îáðàçöàõ ìî÷è òàêæå ìîæíî îáíàðóæèòü ìèêðîñêîïè÷åñêèå êðèñòàëëû, ÷àùå âñåãî ñòðóâèòû (ôîñôàòû ìàãíåçèè è àììîíèÿ) èëè êàëüöèé îêñàëàòíûå. Îäíàêî, òàêèå êðèñòàëëû íå ÿâëÿþòñÿ ïðè÷èíîé öèñòèòà (âîñïàëåíèÿ ìî÷åâîãî ïóçûðÿ) è îáû÷íî ìîãóò áûòü íàéäåíû è ó ñîâåðøåííî çäîðîâûõ êîøåê, òàê êàê äëÿ êîøåê õàðàêòåðíà î÷åíü êîíöåíòðèðîâàííàÿ ìî÷à (â êîòîðîé ëåãêî îáðàçóþòñÿ êðèñòàëëû).
Ïðè÷èíû öèñòèòà ó êîøåê.
Ïî îïðåäåëåíèþ, èäèîïàòè÷åñêèé öèñòèò ÿâëÿåòñÿ çàáîëåâàíèåì íå èìåþùèì ÿâíîé ïðè÷èíû. Îäíàêî, ìíîãèå îòêëîíåíèÿ, êîòîðûå ÷àùå âñåãî ïðèñóòñòâóþò ó êîøåê ñ öèñòèòîì, âåðîÿòíî, ìîãóò ñïîñîáñòâîâàòü ðàçâèòèþ çàáîëåâàíèÿ:
- Äåôåêòû îáîëî÷êè ìî÷åâîãî ïóçûðÿ – êëåòêè âûñòèëàþùèå ñëèçèñòóþ îáîëî÷êó ñîñòîÿò èç ãëèêîçàìèíîãëèêàíîâ, ïîìîãàþùèõ çàùèòèòü íåæíûå ñòåíêè ìî÷åâîãî ïóçûðÿ. Ýòî âàæíî, òàê êàê ìî÷à ñîñòîèò èç æèäêîñòè ñ âûñîêîé êîíöåíòðàöèåé ìíîãèõ ñóáñòàíöèé, êîòîðûå áåç òàêîé çàùèòû îêàçûâàëè áû ðàçäðàæàþùåå äåéñòâèå. Ó êîøåê ñ öèñòèòîì îáû÷íî ïðèñóòñòâóþò äåôåêòû ñëèçèñòîãî ñëîÿ èëè îí íåäîñòàòî÷íî ïëîòåí. Ýòî ìîæåò ïîçâîëèòü ïðèâîäèòü ê ïîâðåæäåíèÿì êëåòîê îñíîâíîãî ñëîÿ (ïåðåõîäíûõ êëåòîê ýïèòåëèÿ ìî÷åâîãî ïóçûðÿ), âûçûâàÿ îáðàçîâàíèå èçúÿçâëåíèé, ðàçäðàæåíèÿ è âîñïàëåíèÿ.
- Íåéðîãåííîå âîñïàëåíèå – íåðâû â ñòåíêàõ ìî÷åâîãî ïóçûðÿ ìîãóò ñòèìóëèðîâàòüñÿ ëèáî ìåñòíûì ðàçäðàæåíèåì îáîëî÷êè ìî÷åâîãî ïóçûðÿ, èëè, èíîãäà, ñèãíàëàìè èç ìîçãà (íàïðèìåð, â îòâåò íà ñòðåññ). Ñòèìóëÿöèÿ ýòèõ íåðâîâ âûçûâàåò âûäåëåíèå õèìè÷åñêèõ ñîåäèíåíèé – íåéðîòðàíñìèòòåðîâ, êîòîðûå ìîãóò îáîñòðÿòü ëîêàëüíûå âîñïàëåíèÿ è ïðè÷èíÿòü áîëü.
- Ñòðåññ – òî÷íî äîêàçàíî, ÷òî ñòðåññû èãðàþò âàæíóþ ðîëü â ðàçâèòèè öèñòèòà ó êîøåê. Äëÿ ìíîãèõ ýïèçîäîâ îáîñòðåíèÿ öèñòèòà òðèããåðîì ÿâëÿþòñÿ ñòðåññîâûå äëÿ êîøåê ñèòóàöèè, è, äàæå åñëè ïðÿìóþ ñâÿçü îòñëåäèòü òðóäíî, ïîõîæå, ÷òî ñòðåññû èìåþò íåìàëîå çíà÷åíèå. Êîøêè æèâóùèå â äîìå â îäèíî÷êó è êîøêè, êîíòàêòèðóþùèå ñ äðóãèìè æèâîòíûìè èëè âûõîäÿùèå íà óëèöó, íàãëÿäíî äåìîíñòðèðóþò çíà÷åíèå ñòðåññîâ äëÿ ðàçâèòèÿ è îáîñòðåíèÿ öèñòèòà, äàæå åñëè íåò ÿâíûõ ñâèäåòåëüñòâ èñïûòàííîãî ñòðåññà.
- Àíîìàëüíàÿ ðåàêöèÿ íà ñòðåññ – äîñòàòî÷íî ìíîãî ôàêòîâ, ñâèäåòåëüñòâóþùèõ î òîì, ÷òî íå òîëüêî ñàì ïî ñåáå ñòðåññ ïðîâîöèðóåò öèñòèò. Ìíîãèå êîøêè äåìîíñòðèðóþò “íåïðàâèëüíóþ” ðåàêöèþ íà ñòðåññîâûå ñèòóàöèè. Ó çäîðîâûõ êîøåê â îòâåò íà ñòðåññ èç àäðåíàëèíîâûõ æåëåç (æåëåç, ðàñïîëîæåííûõ îêîëî ïî÷åê) ïðîèñõîäèò âûäåëåíèå äâóõ òèïîâ ãîðìîíîâ. Ïðè íîðìàëüíîé ðåàêöèè íà ñòðåññ îäíîâðåìåííàÿ íà÷èíàåòñÿ âûðàáîòêà êàòåõîëàìèíîâ (àäðåíàëèí è íîðàäðåíàëèí), è êîðòèçîëà. Îäíàêî, ó êîøåê ñ öèñòèòîì, ïðè çàìåòíîé òåíäåíöèè ê âûñîêèì êîíöåíòðàöèÿì êàòåõîëàìèíîâ (îòðàæàþùèõ ðåàêöèþ íà ñòðåññ), íàáëþäàåòñÿ íåíîðìàëüíàÿ âûðàáîòêà êîðòèçîëà.
Îòêëîíåíèÿ ïðè öèñòèòå ó êîøåê, ïîäîáíûå îïèñàííûì âûøå, íàáëþäàþòñÿ è ïðè èíòåðñòèöèàëüíîì öèñòèòå ó ëþäåé. Òàêèì îáðàçîì, â íàñòîÿùåå âðåìÿ ñ÷èòàåòñÿ, ÷òî èäèîïàòè÷åñêèé öèñòèò ìîæåò ðàçâèòüñÿ ó îòäåëüíûõ êîøåê, âîçìîæíî, ãåíåòè÷åñêè çàïðîãðàììèðîâàííûõ ðåàãèðîâàòü íà ñòðåññ ñëåãêà íåíîðìàëüíûì îáðàçîì, è, âîçìîæíî, èìåþùèõ íåêîòîðûå ëîêàëüíûå â ïîâåðõíîñòè ìî÷åâîãî ïóçûðÿ. Îäíàêî, òî÷íûé ìåõàíèçì ðàçâèòèÿ öèñòèòà ïîêà îñòàåòñÿ äî êîíöà íåâûÿñíåííûì.
Ñèìïòîìû èäèîïàòè÷åñêîãî öèñòèòà ó êîøåê.
Êëèíè÷åñêèå ïðèçíàêè öèñòèòà ïîäîáíû ïðèçíàêàì äðóãèõ çàáîëåâàíèé íèæíèõ ìî÷åâûâîäÿùèõ ïóòåé. ×àùå âñåãî íàáëþäàþòñÿ ñëåäóþùèå:
- Äèçóðèÿ – çàòðóäíåííîå èëè áîëåçíåííîå ìî÷åèñïóñêàíèå;
- Ïîëëàêèóðèÿ – ó÷àùåííîå ìî÷åèñïóñêàíèå;
- Ãåìàòóðèÿ – íàëè÷èå êðîâè â ìî÷å;
- Ïåðèóðèÿ – ìî÷åèñïóñêàíèå âíå òóàëåòíîãî ëîòêà;
- Îâåðãðóìèíã – îñîáåííî â îáëàñòè ïðîìåæíîñòè;
Ó íåêîòîðûõ êîòîâ ïðè öèñòèòå âîçìîæíà çàêóïîðêà ìî÷åèñïóñêàòåëüíîãî êàíàëà êàê ðåçóëüòàò òÿæåëîãî âîñïàëåíèÿ è ñïàçìîâ ìûøö, îêðóæàþùèõ óðåòðó.
Ïðè öèñòèòå ó ìíîãèõ êîøåê ñèìïòîìû íàáëþäàþòñÿ íå ïîñòîÿííî, à ïåðèîäè÷åñêè. Ïðèçíàêè ìîãóò ðàçâèâàòüñÿ áûñòðî, ïîñòåïåííî çàòóõàÿ ÷åðåç 5-10 äíåé, è ïîÿâëÿÿñü ÷åðåç êàêîå-òî âðåìÿ ñíîâà.  òÿæåëûõ ñëó÷àÿõ, ïðèçíàêè ìîãóò ïîÿâëÿòüñÿ ÷àñòî è ðàçâèâàòüñÿ áûñòðî, èíîãäà ñîõðàíÿÿñü íà äîëãîå âðåìÿ. Öèñòèò ìîæåò âûçûâàòü òÿæåëûå âîñïàëåíèÿ ìî÷åâîãî ïóçûðÿ è è óòîëùåíèå ñòåíêè ìî÷åâîãî ïóçûðÿ, ÷òî áåç áèîïñèè ìîæåò áûòü òðóäíî îòëè÷èòü îò îáðàçîâàíèÿ îïóõîëè.
Ëå÷åíèå êîøà÷üåãî èäèîïàòè÷åñêîãî öèñòèòà.
Ñ÷èòàåòñÿ, ÷òî íàèëó÷øèì ïîäõîäîì ê êîíòðîëþ öèñòèòà ó êîøåê ÿâëÿåòñÿ ñìåøàííîå ëå÷åíèå. Ýòî ïðîñòî îçíà÷àåò, ÷òî ïðèìåíÿþòñÿ ðàçëè÷íûå ìåòîäû, ïîìîãàþùèå ñíèçèòü âåðîÿòíîñòü ïîâòîðíûõ ýïèçîäîâ îáîñòðåíèÿ öèñòèòà. Õîòÿ ëåêàðñòâåííàÿ òåðàïèÿ ÿâëÿåòñÿ âàæíîé ÷àñòüþ ëå÷åíèÿ è ìîæåò áûòü âåñüìà ïîëåçíà â íåêîòîðûõ ñèòóàöèÿõ, öèñòèò íå ÿâëÿåòñÿ õîðîøî ëå÷àùèìñÿ ëåêàðñòâàìè çàáîëåâàíèåì. Ìíîãèå ïðåïàðàòû îêàçûâàþò ïîëîæèòåëüíûé ýôôåêò â ïåðâîå âðåìÿ, ñíèæàÿ êëèíè÷åñêèå ïðèçíàêè ó íàèáîëåå ïîñòðàäàâøèõ êîøåê, íî èññëåäîâàíèÿ ïîêàçûâàþò, ÷òî â äîëãîâðåìåííîé ïåðñïåêòèâå î÷åíü íåìíîãèå ïðåïàðàòû (åñëè òàêîâûå âîîáùå èìåþòñÿ), îêàçûâàþò êàêîå-ëèáî ðåàëüíîå âîçäåéñòâèå íà ýòó áîëåçíü. Î÷åíü âàæíî ñîñðåäîòî÷èòüñÿ íà ïðàâèëüíîì ïèòàíèè è óëó÷øåíèè æèçíåííûõ óñëîâèé êîøêè, òàê êàê îíè èìåþò êðèòè÷íî âàæíîå çíà÷åíèå ïðè ëå÷åíèè öèñòèòà.
Äèåòà äëÿ êîøåê, ñòðàäàþùèõ öèñòèòîì.
Ñòèìóëèðîâàíèå áîëåå ÷àñòîãî ìî÷åèñïóñêàíèÿ è, ñîîòâåòñòâåííî, âûðàáîòêè ìåíåå êîíöåíòðèðîâàííîé ìî÷è (ïîòåíöèàëüíî îêàçûâàþùåé ìåíåå ðàçäðàæàþùåå äåéñòâèå íà êëåòêè, âûñòèëàþùèå ìî÷åâîé ïóçûðü) äîëæíî îáëåã÷èòü ñîñòîÿíèå êîøêè ñ öèñòèòîì. Äîñòèãàåòñÿ ýòî, ïî êðàéíåé ìåðå, ÷àñòè÷íî ñ ïîìîùüþ èçìåíåíèÿ îáû÷íîé äèåòû êîøêè. Õîðîøèé ýôôåêò, íàðÿäó ñ äðóãèìè ìåðàìè ïî óâåëè÷åíèþ ïîòðåáëåíèÿ âîäû, äàåò ïåðåõîä ñ ñóõîãî êîðìà íà âëàæíûé èëè êîíñåðâèðîâàííûé.
 äîïîëíåíèå ê ñîäåðæàùåé âëàãó ïèùå, ðàçðàáîòàíû âåòåðèíàðíûå òåðàïåâòè÷åñêèå äèåòû (òîëüêî ðåêîìåíäîâàííûå âðà÷îì) äëÿ êîøåê ñ çàáîëåâàíèÿìè íèæíèõ ìî÷åâûâîäÿùèõ ïóòåé. Òàêèå äèåòû âêëþ÷àþò äîáàâêè èç ïîëèíåíàñûùåííûõ æèðíûõ êèñëîò, êîòîðûå ïîòåíöèàëüíî ñïîñîáíû ñíèæàòü âîñïàëåíèÿ, õîòÿ íèêàêèõ äîïîëíèòåëüíûõ ïðåèìóùåñòâ íàä îáû÷íûìè êîðìàìè, ïîêà åùå íå âûÿâëåíî.
Êîøêè ÷àñòî ñèëüíî ïðèâûêàþò ê òîìó èëè èíîìó êîðìó, ïîýòîìó ïåðåâåñòè èõ íà äèåòè÷åñêîå ïèòàíèå èíîãäà ìîæåò áûòü î÷åíü íåëåãêî. Âîò íåñêîëüêî ñîâåòîâ:
- Ïåðåõîäèòå íà íîâûé êîðì ïîñòåïåííî – îò íåñêîëüêèõ äíåé äî íåñêîëüêèõ íåäåëü, åñëè êîøêà áîëåå êàïðèçíàÿ;
- Íà÷èíàéòå ñ äîáàâëåíèÿ â ïðèâû÷íûé êîðì î÷åíü íåáîëüøîãî êîëè÷åñòâà íîâîãî, òùàòåëüíî èõ ïåðåìåøàâ;
- Óâåëè÷èâàéòå äîáàâêó íîâîãî êîðìà òîëüêî òîãäà, êîãäà êîøêà ñòàíåò ñïîêîéíî åñòü ñìåñü â ïðåäûäóùåé ïðîïîðöèè. Ïðè ýòîì óâåëè÷èâàéòå êîëè÷åñòâî íîâîãî êîðìà î÷åíü ìåäëåííî;
- Ïîäîãðåâàéòå êîðì äî òåìïåðàòóðû òåëà (îêîëî 30°) – ýòî ïîìîãàåò óâåëè÷èòü åãî àïïåòèòíîñòü;
- Ïðè íåîáõîäèìîñòè, ïîñîâåòóéòåñü ñ âåòåðèíàðîì î ïðåïàðàòàõ, ïîâûøàþò àïïåòèò êîøêè íà âðåìÿ óïðîùåíèÿ ïåðåõîäà ê íîâîìó êîðìó;
Äîïîëíèòåëüíûå ìåðû äëÿ óâåëè÷åíèÿ ïîòðåáëåíèÿ âîäû êîøêîé:
- Óáåäèòåñü, ÷òî êîøêå âñåãäà äîñòóïíà ñâåæàÿ âîäà. Êîøêå ìîæåò ïèòü áîëüøå, åñëè åé äîñòóïíû íåñêîëüêî èñòî÷íèêîâ, ðàçíàÿ ïîñóäà â ðàçíûõ ìåñòàõ è ò.ï.;
- Èñïîëüçóéòå àðîìàòèçèðîâàííóþ âîäó (ñ çàïàõîì öûïëåíêà èëè òóíöà, íàïðèìåð). Íåêîòîðûå êîøêè ïðåäïî÷èòàþò ïðîòî÷íóþ âîäó (íàïðèìåð, èç ôîíòàí÷èêîâ) – ýòî òîæå ñòèìóëèðóåò ïîòðåáëåíèå âîäû;
- Äîáàâëÿéòå âîäó â ïèùó (åñëè ýòî íå ñíèæàåò ó êîøêè àïïåòèòà);
×òîáû ïîîùðèòü êîøêó áîëüøå ïèòü, âàæíî ðàñïîëîæèòü âîäó â íåñêîëüêèõ ìåñòàõ, ïðè÷åì òàêèõ, ãäå êîøêå óäîáíî ïðîâîäèòü âðåìÿ. Èçáåãàéòå øóìíûõ ìåñò è ìåñò îêîëî òóàëåòíîãî ëîòêà. Ëó÷øå âñåãî, åñëè âîäà íàõîäèòñÿ â êåðàìè÷åñêîé ïîñóäå – ìåòàëë è ïëàñòèê ìîãóò èñïóñêàòü íåïðèÿòíûé äëÿ êîøêè çàïàõ èëè ïðèâêóñ. Ëó÷øå èñïîëüçîâàòü ìåëêóþ ïîñóäó, ÷òîáû êîøêà ìîãëà âèäåòü, ÷òî ïðîèñõîäèò âîêðóã, ïîêà îíà ïüåò, à åå óñû íå òåðëèñü î ñòåíêè áëþäöà (ýòî ìîæåò áûòü êîøêå íåïðèÿòíî).
Ñíèæåíèå óðîâíÿ ñòðåññà â æèçíè êîøêè.
Ñòðåññû èãðàþò î÷åíü âàæíóþ ðîëü â ðàçâèòèè öèñòèòà, ïîýòîìó ñíèæåíèå òðåâîæíîñòè ïîëîæèòåëüíî âëèÿåò íà ñàìî÷óâñòâèå êîøêè.  ñïîêîéíîé îáñòàíîâêå êîøêà ïüåò è õîäèò â òóàëåò ÷àùå, ÷òî ñïîñîáñòâóåò ñíèæåíèþ ÷àñòîòû è ñòåïåíè îáîñòðåíèé öèñòèòà. Âàæíî, ÷òîáû êîøêè áûëè óâåðåíû â òîì, ÷òî îíè êîíòðîëèðóþò ïðîèñõîäÿùèå âîêðóã ñîáûòèÿ.
Îáåñïå÷üòå êîøêå âîçìîæíîñòü ñâîáîäíî ïîñåùàòü òóàëåòíûé ëîòîê. Åñëè êîøåê íåñêîëüêî, ó êàæäîé äîëæåí áûòü ñâîé ëîòîê (â èäåàëå äàæå íåñêîëüêî, â ðàçíûõ ìåñòàõ). Ïîïðîáóéòå ïîäîáðàòü ïîäõîäÿùåå ìåñòî è òèï òóàëåòíîãî ëîòêà, ïîäõîäÿùèé Âàøåé êîøêå. Ëîòîê íå äîëæåí íàõîäèòüñÿ â øóìíûõ è ëþäíûõ ìåñòàõ, òàê êàê êîøêè òàêèõ ìåñò ñòàðàþòñÿ èçáåãàòü.
Âàæíî ïîñòàðàòüñÿ âûÿâèòü è èñêëþ÷èòü ëþáûå ñïåöèôè÷åñêèå ïðè÷èíû ñòðåññà – ýòî ìîãóò áûòü äðóãèå æèâîòíûå, ðåçêèå èçìåíåíèÿ â äèåòå, ìíîãî÷èñëåííûå ãîñòè, ñòðåññû â æèçíè âëàäåëüöà êîøêè è ìíîãîå äðóãîå. Ïî âîçìîæíîñòè, íàäî ïîñòàðàòüñÿ óñòðàíèòü èëè íåéòðàëèçîâàòü ïðè÷èíû ñòðåññà.
Îäíîé èç ñàìûõ ðàñïðîñòðàíåííûõ ïðè÷èí ñòðåññà, ïðèâîäÿùåé ê îáîñòðåíèþ öèñòèòà, ÿâëÿþòñÿ êîíôëèêòû ñ äðóãèìè êîøêàìè. Èõ áûâàåò î÷åíü òðóäíî âûÿâèòü, íî åñëè êîøåê â äîìå íåñêîëüêî – íóæíî îáÿçàòåëüíî ðàññìîòðåòü òàêóþ âîçìîæíîñòü.  íåêîòîðûõ ñëó÷àÿõ äëÿ îáëåã÷åíèÿ ñîñòîÿíèÿ êîøêè, ëó÷øèì âàðèàíòîì ñòàíåò ïîèñê íîâûõ õîçÿåâ, òàê êàê ïîñòîÿííûé ñòðåññ êðàéíå íåãàòèâíî îòðàæàåòñÿ íà å¸ çäîðîâüå.
Êîøêè, êîòîðûå ïðîâîäÿò áîëüøóþ ÷àñòü æèçíè â ïîìåùåíèè, òàêæå ÷óâñòâèòåëüíû ê ñòðåññó. Ïî ñðàâíåíèþ ñî ñâîèì äèêèì ïðåäêîì, àôðèêàíñêîé äèêîé êîøêîé, äîìàøíèå êîøêè ÷àñòî æèâóò â î÷åíü îãðàíè÷åííîì ïðîñòðàíñòâå, ãäå èìåþò ìàëî âîçìîæíîñòåé çàíÿòü ñâîå âðåìÿ è ãîëîâó – òàêîå ñêó÷íîå ñóùåñòâîâàíèå òàêæå ìîæåò âûçâàòü ñåðüåçíûé ñòðåññ.  áîðüáå ñ íèì ìîãóò ïîìî÷ü äîâîëüíî ïðîñòûå ìåðû, íàïðèìåð:
- Âûäåëèòå âðåìÿ íà èãðû ñ êîøêîé. Äåëàéòå ýòî íà ðåãóëÿðíîé îñíîâå, åæåäíåâíî. Äëÿ èãð èñïîëüçóéòå ðàçíûå èãðóøêè;
- Èíîãäà ïîçâîëÿéòå êîøêå ïîñåùàòü çàïðåòíûå ìåñòà – êîìíàòû, áàëêîí, äâîð. Êîøêå ýòî ìîæåò áûòü èíòåðåñíî;
- Îáóñòðîéòå ïîìåùåíèå òàêèì îáðàçîì, ÷òîáû êîøêà ìîãëà íàéòè ñåáå çàíÿòèå (íàïðèìåð, óñòàíîâèòå êîãòåòî÷êè) è óäîáíî îòäûõàòü. Êîøêå íåîáõîäèìà íåêîòîðàÿ òåððèòîðèÿ è óäîáíîå ìåñòî, ÷òîáû ýòó òåððèòîðèþ êîíòðîëèðîâàòü, ïî êðàéíåé ìåðå, â íåêîòîðîé ñòåïåíè. Âàæíî, ÷òîáû êîøêå áûëî, ÷òî èññëåäîâàòü, è ÷òîáû áûëè ìåñòà, â êîòîðûõ ìîæíî ïðÿòàòüñÿ – â èäåàëå íà âûñîòå (íàïðèìåð, íà øêàôàõ è äðóãîé ìåáåëè);
- Äëÿ ñíèæåíèÿ ñòðåññà ìîæåò áûòü ïîëåçíà îáðàáîòêà ïðåäìåòîâ ñèíòåòè÷åñêèìè êîøà÷üèìè ôåðîìîíàìè ëèöåâûõ æåë¸ç – èõ çàïàõ ñíèæàåò ñòðåññ è óñïîêàèâàåò êîøêó;
Ìåäèêàìåíòû äëÿ ëå÷åíèÿ öèñòèòà ó êîøåê.
Õîòÿ èäèîïàòè÷åñêèé öèñòèò ïëîõî ïîääàåòñÿ äåéñòâèþ ìåäèêàìåíòîâ, â íåêîòîðûõ ñëó÷àÿõ ëåêàðñòâåííàÿ òåðàïèÿ ïîìîãàåò ïîâûñèòü ýôôåêòèâíîñòü ëå÷åíèÿ.  áîëüøèíñòâå ñëó÷àåâ ëåêàðñòâà íàçíà÷àþòñÿ, òîëüêî åñëè èçìåíåíèå äèåòû è âíåñåíèå óëó÷øåíèé â æèçíåííîå ïðîñòðàíñòâî êîøêè íå äàþò ðåçóëüòàòà.
- Çàìåíèòåëè ãëèêîçàìèíîãëèêàíîâ (ÃÀÃ) – òåîðåòè÷åñêè, åñëè ñëîé ÃÀÃ, ïîêðûâàþùèé ìî÷åâîé ïóçûðü íåäîñòàòî÷íî ïëîòíûé, åãî óêðåïëåíèå äîëæíî ïîëîæèòåëüíî âëèÿòü íà öèñòèò ó êîøåê. Ñåé÷àñ ðàçðàáîòàíû çàìåíèòåëè ÃÀà â ôîðìå òàáëåòîê è â âèäå ðàñòâîðîâ äëÿ èíúåêöèé. Îíè áåçîïàñíû äëÿ èñïîëüçîâàíèÿ (ïî íàçíà÷åíèþ âðà÷à), íî ïîêà ñâèäåòåëüñòâ îá óñïåøíîñòè ïðîâîäèìîé ñ èõ ïðèìåíåíèåì òåðàïèè öèñòèòà äîñòàòî÷íî ìàëî, âîçìîæíî ïîòîìó, ÷òî îðàëüíûå ëåêàðñòâà è èíúåêöèè íå îêàçûâàþò ïðÿìîãî ýôôåêòà íà ñëîé, âûñòèëàþùèé ìî÷åâîé ïóçûðü.
- Òðèöèêëè÷åñêèå àíòèäåïðåññàíòû – òàêèå ëåêàðñòâà êàê àìèòðèïòèëèí ìîãóò ïðèìåíÿòüñÿ äëÿ ëå÷åíèÿ êîøåê ñ òÿæåëûì öèñòèòîì, è ìîãóò áûòü ïîëåçíûìè. Àíòèäåïðåññàíòû ìîãóò äàâàòü ðàçëè÷íûå ïîáî÷íûå ýôôåêòû, ïîýòîìó èõ ïðèìåíåíèå îïðàâäàíî òîëüêî â òÿæåëûõ, íåïîääàþùèõñÿ äðóãèì ñïîñîáàì ëå÷åíèÿ, ñëó÷àÿõ öèñòèòà.
Èñïîëüçîâàíèå îáåçáîëèâàþùèõ ëåêàðñòâ (àíàëüãåòèêîâ).
Öèñòèò ñîïðîâîæäàåòñÿ áîëåçíåííûìè îùóùåíèÿìè, ïîýòîìó ïðè îáîñòðåíèÿõ, îñîáåííî åñëè êîøêà ïðîÿâëÿåò ïðèçíàêè äèñêîìôîðòà, ìîæåò áûòü ïîëåçíûì èñïîëüçîâàíèå àíàëüãåòèêîâ (íàçíà÷åííûõ âåòåðèíàðîì).
Ïðîãíîç ëå÷åíèÿ èäèîïàòè÷åñêîãî öèñòèòà ó êîøåê.
Ðåçóëüòàòû íåäàâíèõ èññëåäîâàíèé ãîâîðÿò î òîì, ÷òî åñëè äîñòàòî÷íîå âíèìàíèå óäåëÿòü óâåëè÷åíèþ ïîòðåáëåíèÿ âîäû è îáóñòðîéñòâó æèçíåííîãî ïðîñòðàíñòâà êîøêè äëÿ ñíèæåíèÿ ñòðåññà è ñêóêè, ñîñòîÿíèå áîëüøèíñòâà áîëüíûõ öèñòèòîì êîøåê ñóùåñòâåííî óëó÷øàåòñÿ. Âî ìíîãèõ ñëó÷àÿõ, ïî ìåðå âçðîñëåíèÿ êîøêè öèñòèò ïîñòåïåííî ñìÿã÷àåòñÿ.  òÿæåëûõ ñëó÷àÿõ, îäíàêî, ëå÷åíèå öèñòèòà ìîæåò ïðîõîäèòü òðóäíî.
Äîïîëíèòåëüíàÿ èíôîðìàöèÿ.
- Ïèòàíèå ïðè öèñòèòå.
- Ìî÷åâûâîäÿùàÿ ñèñòåìà êîøåê.
- Çàáîëåâàíèÿ íèæíèõ ìî÷åâûõ ïóòåé.
- Êîøêà ìíîãî ïü¸ò.
Источник
Автор статьи: Иванова Светлана Сергеевна – ветеринарный врач-терапевт ИВЦ МВА
ИЦК (интерстициальный цистит, урологический синдром) – воспалительный процесс мочевого пузыря, заключающийся в отсутствии инфекционных возбудителей.

Причины появления болезни и клинические ее проявления
В настоящее время в ветеринарной практике врачи достаточно часто сталкиваются с заболеваниями мочевого пузыря у котов и кошек, не связанных с инфекцией нижних отделов мочевыводящей системы. Хозяева приносят на прием своих питомцев с жалобами на резко участившееся мочеиспускание (поллакиурия), отсутствие мочеиспускания (анурия), иногда с дополнительными признаками в виде примеси крови в моче (гематурия), многократным присаживанием вне лотка (периурия), выделением мочи по каплям, вокализацией (дизурия), постоянное вылизывание паховой области. Зачастую владельцы обращают внимание на странное поведение не в первый день появившейся проблемы, т.к. острые признаки заболевания могут также спонтанно исчезнуть, как и появиться.

Из анамнеза, собранного на приеме, владельцы отмечают, что рацион не меняли, питомец до болезни вел себя абсолютно нормально, также в ходе беседы с врачом, может выясниться не такой уж важный фактор для хозяев, как недавний возможный стресс, поскольку в доме появились гости, также животное могло быть на передержке, появившиеся новые питомцы и прочие факторы, приводящие к нарушению спокойствия и личного пространства зверя.
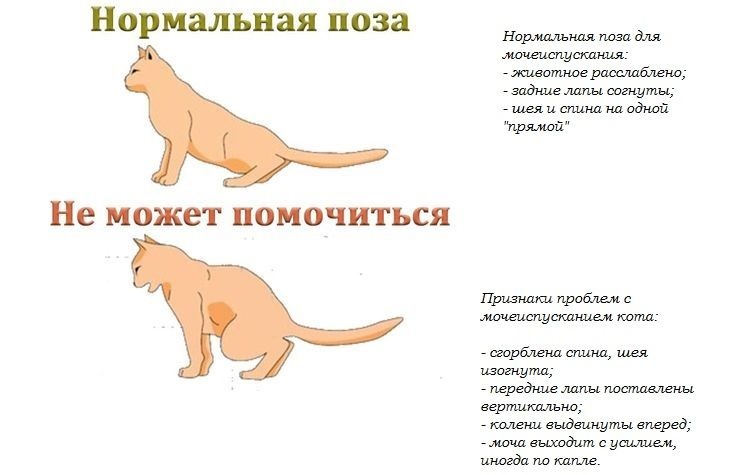
Несмотря на многолетние исследования, причина идиопатического цистита (FIC) остается неизвестной. Факторы, которые могут играть роль в развитии FIC, стресс, тип рациона питания (особенно рационы с сухим кормом с высоким содержанием минералов), ограниченность строго внутри помещения, генетические факторы (например, длинношерстные кошки), включают вирусы. Считается, что накопленные воспалительные частицы и минеральные кристаллы могут образовывать пробку, которая возникает в уретре котов, что приводит к неотложной помощи. FIC поражает как кошек мужского, так и женского пола, но у кошек редко развивается обструкция мочевых путей, потому что их уретра короче и шире, чем уретра у котов.
Гипотетически, первой причиной является устройство нервной и эндокринной системы кошек, к которым отчасти присоединяются особенности строения мочевого пузыря. Нервная система дает импульс, эндокринная система в ответ дает выброс гормонов, ткани и органы осуществляют определенные действия и функции. Выброс в кровь катехоламинов (адреналин, норадреналин) и кортизола. У кошек с идиопатическим циститом, концентрация катехоламинов высокая, а концентрация кортизола понижена, что в совокупности приводит к нарушению во всех звеньях этой цепи. Нервный импульс либо угнетен, либо гиперактивен. Мочевой пузырь отвечает воспалительным процессом даже при отсутствии инфицирующего фактора.
При осмотре такого животного, как правило препуций и половой член без изменений, можно выявить некоторую болезненность брюшной стенки при пальпации мочевого пузыря, сам мочевой пузырь может быть чаще умеренного наполнения или практически опорожнен, также идиопатический цистит может быть причиной острой задержки мочи, при этом он может быть резко наполнен и смещен в брюшную полость.
Диагностические мероприятия
К исследованию необходимо подходить комплексно. Начинают с рутинных методов исследований:
– Ультразвуковое исследование брюшной полости
– Сбор общеклинического анализа мочи + соотношение белок/креатинин, возможно, бактериальный посев мочи, собранный стерильно
– Взятие ОКА + б/х крови
– При необходимости можно применить рентгенологическое исследование, а также цистоскопию.
Общий анализ мочи
Непосредственный признак отклонения в анализе мочи – присутствие крови. При микроскопическом осмотре осадка в моче могут быть выявлены эпителиальные клетки в большем количестве. Кристаллы в моче могут быть, но, если течение заболевания без обструкций, это никакого клинического значения не имеет. Анализ мочи во время обследования кошек является необходимым.
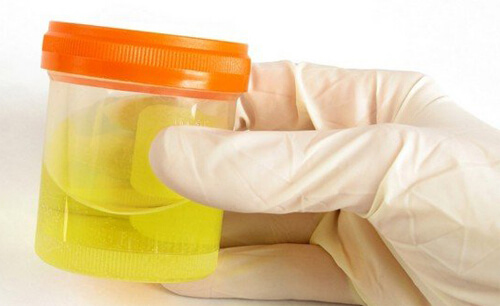
Культуральный посев мочи проводится для того, чтобы исключить инфекционную природу болезни. Отсутствие бактерий при микроскопии осадка не исключает инфекцию в мочевыделительной системе.
Материал для посева берется с помощью цистоцентеза – стерильный метод взятия, при котором игла направляется через брюшную стенку и мочевой пузырь. Такой способ позволяет избежать загрязнения образца мочи мочеиспускательным каналом или генитальным трактом.
У более взрослых кошек, возраст которых 10 лет и старше, вероятность обнаружения инфекции мочевыделительной системы, как основной первопричины возникновения урологического цистита, составляет около 50%, у молодых же животных 2%. Проведение данного исследования у кошек, с постоянно рецидивирующим циститом, проводится в обязательном порядке, также, как и у пациентов с иммунными нарушениями. Если у молодых кошек появились симптомы впервые, и, если у них в анамнезе отсутствовали проблемы, связанные с травмой уретры или ее обструкцией, сопровождаемой катетеризацией, посев мочи не обязателен.
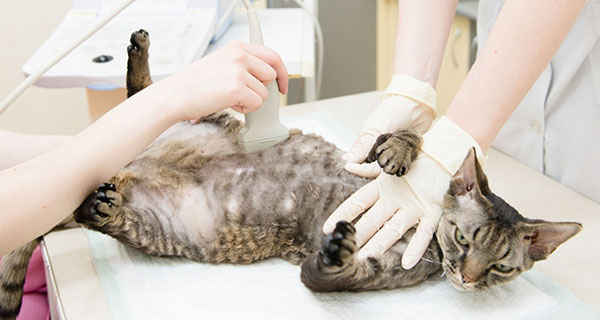
Визуальная диагностика
Рентгенограмма брюшной полости позволяет оценить плотность камней, таких как струвиты или оксалаты кальция в мочевом пузыре, а также в мочеточниках и уретре. При рентгеновском исследовании, по статистике, конкременты в уретре у кошек визуализируются лучше всего.
На ультразвуковом исследовании оцениваются и визуализируются: толщина и тонус стенок мочевого, наличие менее плотных камней, которые могут быть не видны на рентгеновских снимках, образований, осадка, каких-либо дополнительных структур.

В том числе применяются специальные контрастные рентгеновские снимки для оценки мочеиспускательного канала и мочевого пузыря на наличие менее плотных камней, которые невозможно увидеть при обычном рентгеновском исследовании, а также для выявления опухолей или анатомических аномалий, таких как незаращение части мочевого протока (дивертикул урахуса).
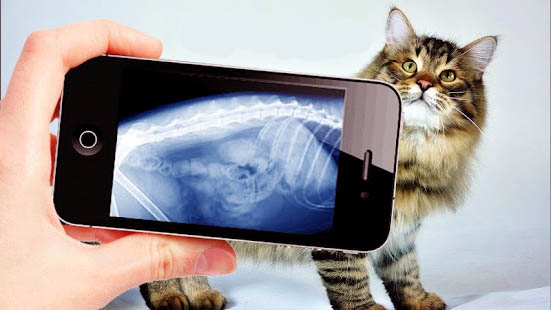
Такие исследования называются «позитивными» контрастными исследованиями, если рентгеноконтрастный краситель очерчивает внутреннюю часть мочевого пузыря и мочеиспускательного канала. Этот материал кажется «белым» на рентгеновских снимках или «отрицательных» контрастных исследованиях, если внутренняя часть мочевого пузыря и мочеиспускательного канала очерчена введенным воздухом, который на рентгеновских снимках выглядит «черным».
Цистоскопия/уретроскопия для оценки внутренней поверхности мочеиспускательного канала и мочевого пузыря.
Только после тщательного и комплексного обследования и исключения очевидных заболеваний нижних отделов мочеиспускательной системы, можно поставить диагноз идиопатический цистит.
Лечение
Несмотря на отсутствие видимых причин, к лечению нужно отнестись серьезно, так как без него животное постоянно будет переживать рецидивы, которые в дальнейшем смогут повлиять на изменение структуры мочевого пузыря. Так как идиопатический цистит подразумевает отсутствие патогенных микроорганизмов, лечение включает в себя прежде всего:
– Снятие стрессовой ситуации у питомца, возможно применение кошачьих феромонов в виде диффузоров или ошейников, которые содержат феромоны, аналогичные родившим кошкам, при вдыхании данных феромонов, котята чувствуют себя в безопасности и комфорте.

– Увеличение количества и качества выпиваемой воды, с целью увеличения диуреза.

– Устранение болевых симптомов. Можно назначить применение современных анальгезирующих, а также противовоспалительных нестероидных препаратов. Также возможно применение медикаментозных антидепрессантов.
– При невозможности мочеиспускания естественным путем, необходимо провести катетеризацию, для обеспечения оттока мочи, которая предотвращает необратимые изменения со стороны мочевыделительной системы, а также возможного летального исхода.
– Препараты, с содержанием гликозоаминогликанов, которые благотворно влияют на восстановление защитного слоя слизистой мочевого пузыря.
– Замена рациона питания в виде перехода на специализированный диетический корм, возможно, превалирование влажного корма над сухим.
– При идиопатическом цистите не требуется применение антибактериальной терапии и глюкокорикостероидов.
Из вышесказанного, можно сделать заключение, что идиопатический цистит – это заболевание, связанное не с воспалительным процессом, а с психологическим состоянием питомца. Данное заболевание лучше всего профилактировать с помощью успокоительных средств перед любыми стрессовыми ситуациями.

Вернуться к списку
Источник
