Стенки мочевого пузыря с инфильтративным ростом
С внедрением в клиническую практику МРТ постоянно проводятся работы по сравнительной характеристике перспективы применения этого метода в диагностике как заболеваний мочевого пузыря, так и окружающих его тканей и органов. На данный момент большинство авторов убедительно доказывают, что точность, чувствительность и специфичность МРТ в диагностике опухолей мочевого пузыря максимально высока. Особенно важно применять МРТ с целью оценки стадии опухолевого процесса и дифференциальной диагностики поверхностного и инвазивного рака. На настоящий момент установлено, что внутривенное контрастирование при этом значительно повышает диагностические возможности метода.
Также подавляющее большинство исследователей пришли к выводу о гораздо большей информативности МРТ при оценке экстравезикальной инвазии опухоли.
Опухоли мочевого пузыря

Визуализируется экзофитно растущее в просвет мочевого пузыря объемное образование на ножке (папиллярная уротелиальная опухоль).
С целью оценки глубины инвазии опухоли в стенку мочевого пузыря при МРТ исследовании используется внутривенное динамическое контрастирование.
 Неинвазивная папиллярная уротелиальная опухоль. Корональное Т2-взвешенное МР- изображение показывает тканевой интенсивности сигнала опухоль (стрелка),растущая в просвет мочевойго пузыря. При бесконтрастном исследовании создается впечатление о сохранности прилежащих отделов гипоинтенсивной стенки мочевого пузыря. Однако достоверно судить о степени глубины инвазии можно только по постконтрастным сканам.
Неинвазивная папиллярная уротелиальная опухоль. Корональное Т2-взвешенное МР- изображение показывает тканевой интенсивности сигнала опухоль (стрелка),растущая в просвет мочевойго пузыря. При бесконтрастном исследовании создается впечатление о сохранности прилежащих отделов гипоинтенсивной стенки мочевого пузыря. Однако достоверно судить о степени глубины инвазии можно только по постконтрастным сканам.
 При этом важно проведение именно динамического внутривенного контрастирования (в артериальную фазу происходит усиление только ткани опухоли, но еще не успевает произойти усиление интактной стенки мочевого пузыря). На представленном контрастном Т1-ВИ изображении (артериальная фаза) на фоне накопления КВ тканью опухоли, подслизистого слоя, видно отсутствие инвазии прилежащей стенки мочевого пузыря.
При этом важно проведение именно динамического внутривенного контрастирования (в артериальную фазу происходит усиление только ткани опухоли, но еще не успевает произойти усиление интактной стенки мочевого пузыря). На представленном контрастном Т1-ВИ изображении (артериальная фаза) на фоне накопления КВ тканью опухоли, подслизистого слоя, видно отсутствие инвазии прилежащей стенки мочевого пузыря.

а) Т2-аксиальное изображение б) DW-аксиаальная плоскость
Мужчина, 49 лет, уротелиальная карцинома.
а) Т2-взвешенное изображение показывает опухоль с тканевой интенсивностью МР-сигнала на заднее-левой стенке мочевого пузыря. При этом видно легкое повышение интенсивности МР-сигнала от гипоинтенсивной в норме стенки пузыря (стрелки). (б Диффузинно-взвешенное изобрежение показывает опухоль (тонка стрелка) и ее распространение в подслизистый слой (головки стрелок), без признаков инвазии в мышечный слой.

а)Т2-tra б) Т1-sag в)Т2-диффузия (DW)
Мужчина, 72 года. В заднее-левых отделах мочевого пузыря визуализирвется объемное образование (уротелиальная карцинома), стадия 3b.
(а) Аксиальное T2-взвешенное изображение показывает больших размеров опухоль с инвазией мышечной стенки и развитием гидроуретера (стрелка). Видна инвазия мышечного слоя, но достовено судисть о паравезикальном распространении невозможно.
(б) Динамическое контрастирование на скане, проходящем перпендикулярно к основанию опухоли выявляет тотальное поражение стенки пузыря, нечеткость заднего контура опухоли.
(в) Поперечное диффузионно-взвешенное изображение демонстрирует большую опухоль с признаками трансмурального роста и инвазии в паравезикальную клетчатку (стрелка).

а) Т2 cor FS б) Т2-tra
Женщина, 56 лет. Клинически – гематурия, морфологически верифицированная опухоль мочевого пузыря. На представленных бесконтрастных Т2-взвешенных изображениях в корональной (а) и аксиальной (б) плоскостях видно асимметричное инфильтративное утолщение левой стеки мочевого пузыря, ригидность и уплощение левой стенки на фоне нормального наполнения пузыря. При этом наружный контур инфильтративно утолщенной стенки имеет нечеткие контуры.

Внутривенное динамическое контрастирование, Т1-ВИ, ранняя (артериальная фаза). Видно выраженное диффузное контрастное усиление всей толщины инфильративно измененной левой (и частично задней) стенок мочевого пузыря, с нечеткостью ее наружного контура и признаками минимального экстравезикального распространения.
Метастазы рака мочевого пузыря

Аксиальное Т1-взвешенное изображение (а), Т2-ВИ с жироподавлением (б) у пациента с раком мочевого пузыря. Определяется мелкое объемное образование шейки левой бедренной кости (стрелки). При внутривенном контрастном усилении (с) – Т1 c FS определяется усиление данного мелкого образования, что позволяет подтвердить вторичную, метастатическую природу данного очага, несмотря на его малые размеры.
Таким образом, ценность МР-исследования заключается в возможности полипозиционного исследования, выбора любых плоскостей сканирования; многочисленных МР-последовательностях, дополняющих друг друга для повышения диагностической ценности получаемых результатов. Динамическое контрастное усиление, а также диффузионно-взвешенные последовательности являются неоценимыми в диагностике глубины инвазии стенки мочевого пузыря, оценки экстравезикального распространения. Одновременно появляется возможность исследования паравезикальных тканей и органов; оценки состояния тазовых, паховых, параортальных лимфоузлов, костных структур на уровне визуализации.
МРТ должна предшествовать любому оперативному вмешательству по поводу опухоли мочевого пузыря, являясь на сегодняшний день наиболее информативной из неинвазивных методов диагностики. Диагностика неинвазивной формы опухоли мочевого пузыря делает возможным трансуретральную резекцию образования, т.е. позволяет правильно спланировать радикальное оперативное пособие.
Дивертикулы мочевого пузыря.
Это локальное выпячивание стенки мочевого пузыря. Преобладают у мужчин, частота их встречаемости увеличивается с возрастом.
Развивается дивертикул, как правило, на фоне длительного повышения внутрипузырного давления при инфравезикальной обструкции (доброкачественная гиперплазия, рак предстательной железы, стриктуры уретры). Существует высокий риск развития уротелиального рака в дивертикуле мочевого пузыря за счет задержки в нем канцерогенных веществ.
При больших размерах дивертикулов показано оперативное лечение. По данным МРТ определяется локализация, размеры и осложнения дивертикула (воспаление или развитие опухоли).

а) Т2-сагиттальное изображение б) Т2-аксиальное изображение.
Истончение стенки и увеличения объема мочевого пузыря на фоне хронической инфравезикальной обструкции (вследствие ДГПЖ). Видна трабекулярность стенки мочевого пузыря, дивертикул задней стенки мочевого пузыря слева (б), стрелка; двусторонняя уретерэктазия.
Незаращение мочевого протока
Урахус – кистозная или трубчатая структура, расположенная по средней линии, на уровне от пупка до верхушки мочевого пузыря. При незаращении мочевого протока могут возникать пупочный свищ, пузырно-пупочный свищ или киста урахуса.

а)Т1-аксиальное изображение б)Т2-сагиттальное изображение
а) Т1-аксиальное изображение показывает слабогипоинтенсивное включение, примыкающее к передней стенке мочевого пузыря (стрелка). б) сагиттальное T2-ВИ показывает гиперинтенсивное овальной формы (жидкостное) образование по средней линии в проекции верхушки мочевого пузыря. Данных за наличие связи между данным жидкостным образованием и полостью мочевого пузыря не выявлено (киста урахуса).
Источник
 Мочевой пузырь выполняет важную функцию – выводит мочу из организма. Опухолью называется образование в стенке мочевого пузыря, растущее во внутреннюю его полость. Патология становится последствием перерождения здоровых тканей в онкологические. При онкологическом процессе в слизистой или стенках органа диагностируется рак мочевого пузыря (РМП). Заболевание встречается в 2-5% случаев, чаще у мужчин возрастом старше 65 лет.
Мочевой пузырь выполняет важную функцию – выводит мочу из организма. Опухолью называется образование в стенке мочевого пузыря, растущее во внутреннюю его полость. Патология становится последствием перерождения здоровых тканей в онкологические. При онкологическом процессе в слизистой или стенках органа диагностируется рак мочевого пузыря (РМП). Заболевание встречается в 2-5% случаев, чаще у мужчин возрастом старше 65 лет.
Характер новообразования
Опухоль может иметь доброкачественный и злокачественный характер:
- Доброкачественная опухоль мочевого пузыря формируется из клеток, которые не способны разрастаться в соседние. Новообразование не предоставляет опасности для пациента, после операции нет риска повторного развития онкологии.
- Злокачественная неоплазия формируется из раковых клеток, которые могут проникать в лимфатические протоки и кровеносные сосуды. Биологические жидкости могут переносить их по всему организму и провоцировать развитие метастазов.
Формы рака мочевого пузыря
Патология, в зависимости от гистологического строения тканей новообразования, может иметь одну из форм рака:
- Переходно-клеточный рак. Диагностируется в большей части случаев. Неоплазия находится на оболочке мочевого пузыря, ограничивается эпителиальными клетками. Лечится легко и не переходит за пределы пораженного органа.
- Плоскоклеточный рак. Формируется из железистого слоя. Диагностируется в 2-3% случаев. Может возникать по причине продолжительного воспалительного процесса в мочевом пузыре.
- Аденокарцинома. Формируется из железистых тканевых соединений. Встречается реже всего. Чаще проявляется в виде папиллярных разрастаний, легко распространяется на кости, печень, легкие.
 Причины развития заболевания
Причины развития заболевания
Опухоль мочевого пузыря не имеет триггерных причин. Патология возникает вследствие разных вредных факторов, которые нарушают работу мочевыделительной системы или мочевого пузыря.
К факторам риска, которые могут стать причиной развития рака органа относят:
- Вирус папилломы человека.
- Мочеполовой шистосомоз.
- Питье хлорированной воды.
- Воспаление органа при цистите.
- Продолжительный контакт с канцерогенами.
- Курение, стресс и другие факторы, которые приводят к онкологии.
 Симптомы рака мочевого пузыря
Симптомы рака мочевого пузыря
На первоначальных этапах развития заболевание протекает без проявления характерных симптомов. Одним из самых главных признаков при первой стадии РМП является примесь крови в моче. Есть две формы патологии:
- Микрогематурия: определяется при микроскопии. Не видима глазом, обнаруживается случайно при сдаче общего анализа мочи.
- Макрогематурия: проявляется в виде кровяных капель в моче, иногда в форме сгустков.
При наличии ракового процесса в мочевом пузыре, появляется расстройство акта мочеиспускания. По частоте это второй признак патологии. Пациенты отмечают учащенные позывы к мочеиспусканию (от 10-ти раз в сутки и более), болезненность при опорожнении мочевого пузыря. Подобные симптомы характерны в большей степени для аденомы простаты, поэтому пациенты чаще всего обращаются на консультацию с подозрением на данную патологию.
При распространении онкологии на шейку мочевого пузыря и на область устьев мочеточника, появляются признаки задержки мочи, почечные колики. Увеличение опухоли приводит к появлению боли над лобком. При возникновении подобных симптомов, у пациента так же отмечаются проявления, описанные выше.
 Стадии заболевания
Стадии заболевания
Рак мочевого пузыря имеет несколько стадий развития, учитывая степень поражения:
- Стадия 1. Онкологические клетки находятся в эпителиальном слое. Метастазирование отсутствует.
- Стадия 2. Опухоль распространяется в мышечный слой органа. Своевременное лечение снижает риск появления рецидива.
- Стадия 3. Злокачественная неоплазия затрагивает другие органы организма, поражает жировую ткань и клетчатку, лимфатические узлы.
- Стадия 4. Новообразование широко распространяются за пределы мочевого пузыря, поражает здоровые тазовые кости, брюшную полость.
Методы диагностики
Важным фактором успешного лечения опухоли мочевого пузыря – своевременное выявление болезни. Диагноз устанавливается на основе анамнеза пациента, осмотра, лабораторной и инструментальной диагностики.
Больной обязательно сдает анализ мочи и крови специфичным методом, при котором определяется концентрация белка UBS (антиген РМК). Результат, при котором уровень белка составляет в 15 раз больше от нормы свидетельствует о положительном результате. Однако стоит учитывать, что при воспалительных процессах в мочевыводящей системе может возникнуть ложноположительный результат.
Пациенту также необходимо сдать мочу для цитологического исследования на атипические клетки. Анализ позволяет оценить морфологическую структуру отдельных клеток, выявить опухолевые поражения мочевого пузыря. Цитологическое исследование является дополнительным способом диагностики высокой степени злокачественности новообразования.
УЗИ органов малого таза помогает определить характер неоплазии, параметры, очаг заболевания. Ультразвуковое исследование является информативным, если размер опухоли превышает 5 мм.
При раке мочевого пузыря проводят МРТ органов малого таза с контрастированием для определения распространения процесса в стенку органа, а также наличия лимфаденопатии. При обнаружении опухоли в области устья мочеточников выполняется МСКТ органов брюшной полости с контрастированием для исключения распространения процесса на верхние мочевые пути (мочеточник и почки).
К инструментальным методам исследования относят цистоскопию. Она позволяет определить месторасположение, параметры, характер и форму новообразования. При цистоскопии появляется возможность взять биопсию для дальнейшей гистологической экспертизы.
Лечение заболевания
Современные методики лечения рака мочевого пузыря позволяют избавить пациента от патологии даже на 3-4 стадиях ее развития. При первоначальной степени заболевания, когда раковые клетки формируются в эпителиальном слое, назначается ТУР (трансуретральная резекция) или лазерная En-block резекция стенки мочевого пузыря с опухолью. Операция позволяет безопасно удалить новообразование, помогает пациентам вернуться к привычному образу жизни.
При более опасных стадиях заболевания может проводиться операция – цистэктомия, когда врач методом лапароскопии или с помощью робота да Винчи, удаляет мочевой пузырь и тазовые лимфоузлы. У мужчин также удаляется предстательная железа и семенные пузырьки, у женщин – матка и маточные трубы, яичники.
При удалении опухоли на 1-й стадии развития количество выздоровевших – более 50%. При раке мочевого пузыря 3-й степени прогноз составляет 30%. Пациентам важно регулярно проходить обследование, чтобы своевременно определить наличие опасной патологии.
Источник

УЗИ сканер HS70
Точная и уверенная диагностика. Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Введение
Опухоли мочевого пузыря составляют до 4% всех опухолевых образований и по показателям смертности занимают 6 место среди других онкологических заболеваний [1,2]. В клинической практике чаще других встречаются эпителиальные опухоли мочевого пузыря, которые обычно представлены переходно-клеточной карциномой или плоскоклеточным раком, реже (в 1-2% случаев) – аденокарциномой. Различают высокодифференцированные поверхностные и низкодифференцированные инвазивные формы новообразований [3]. Клинические симптомы заболевания долгое время могут отсутствовать или выражаться в непостоянной дизурии. Наиболее ранним и самым частым осложнением опухоли мочевого пузыря является гематурия, которая в большинстве случаев становится первым признаком болезни [4,5].
На ранних стадиях заболевания традиционные рентгенологические методы исследования, в том числе цистография с двойным контрастированием в сочетании с введением газа в паравезикальную клетчатку, а также цистоскопия и современные неинвазивные методы лучевой диагностики – КТ, МРТ – не обладают достаточной специфичностью.
Известно, что приблизительно 30-50% больных поступают в стационары с распространенным опухолевым процессом.
После местного хирургического лечения рак мочевого пузыря имеет тенденцию к рецидивированию [6].
Трудность диагностики заключается в том, что многие папиллярные формы рака мочевого пузыря представлены множественными полиморфными эндофитными, узловатыми новообразованиями с отдельными сосочковыми фокусами, ворсинчатыми структурами, иногда имеющими сливной характер, или участками изъязвлений. При этом окончательный диагноз опухоли может быть установлен при биопсии [7,8].
Ведущее место в выявлении новообразований мочевого пузыря на современном этапе принадлежит ультразвуковым методам исследования. Большая клиническая значимость ультразвуковых методов обусловлена их высокой информативностью, безопасностью для пациента и относительной дешевизной исследования. Метод двухмерно-серошкальной эхографии позволяет визуализировать объемные образования, оценивать локализацию, размеры, состояние контуров, эхоструктуру и характер их взаимодействия с окружающими органами и сосудистыми структурами, а также изучать области регионарного метастазирования и одновременно оценивать состояние других органов брюшной полости и, что особенно важно, почек [9].
По данным некоторых авторов [5,10], УЗИ дает возможность установить диагноз опухоли мочевого пузыря у 70-82% больных. При этом, согласно данным Ли-Шен-Ли и соавт. [10], проведение КТ не дает существенной дополнительной информации о распространенности процесса.
Использование традиционного трансабдоминального многоплоскостного ультразвукового сканирования не всегда оказывается достаточно информативным для точного определения объема опухоли, степени инфильтрации стенки мочевого пузыря и определения стадии бластоматозного процесса. Наличие сгустков крови, детрита и солей в полости мочевого пузыря затрудняет ультразвуковую диагностику. Наибольшие трудности возникают при инфильтративных опухолях мочевого пузыря, располагающихся в области его шейки или в мочепузырном треугольнике. Лучшими диагностическими возможностями при поражениях этих отделов обладает трансректальное ультразвуковое сканирование [10].
Режим трехмерного изображения при ультразвуковых исследованиях – новое направление объективной визуализации. В его в основе лежит компьютерная обработка серии эхотомографических срезов с получением целенаправленной объемной реконструкции участка, части органа ткани или патологического очага. Достаточно удобной областью исследования для получения трехмерных изображений является полость малого таза, в частности, мочевой пузырь и прилегающие органы, в связи с естественными анатомическими особенностями и наличием соседствующих сред, резко отличающихся по своим акустическим свойствам.
Цель настоящего исследования – получение в реальном масштабе времени трехмерных ультразвуковых изображений мочевого пузыря при его опухолевых заболеваниях, а также оценка возможностей указанного метода в определении объема новообразования, характера поражения слизистой оболочки, степени инфильтративного роста опухоли.
Материалы и методы
Ультразвуковым методом с построением трехмерного изображения были в динамике обследованы 37 мужчин 37-74 лет (средний возраст – 57,4 года), получающих химиолучевое лечение по поводу рака мочевого пузыря различных стадий в клинике ЦНИРРИ МЗ РФ. Длительность заболевания от появления первых симптомов составляла от 6 мес до 1,5 лет. У всех обследованных в анамнезе отмечены макрогематурия и случаи острой задержки мочи. У 14 пациентов ранее была выполнена трансуретральная резекция мочевого пузыря. Все больные комплексно обследованы с обязательным патоморфологическим подтверждением диагноза. У большинства пациентов опухоль была представлена высокодифференцированными экзофитными узловатыми образованиями переходноклеточного и плоскоклеточного рака.
Трансабдоминальное ультразвуковое исследование выполнялось на цифровом ультразвуковом сканере SA-8800 MT фирмы MEDISON с использованием второй гармоники OHI™ (HD2) с установленной частотой датчика 3 или 3,5 МГц. В процессе исследования получали двухмерные изображения в режиме серой шкалы в трансверзальной и сагиттальной плоскостях с фиксацией срезов, на которых размеры опухолевых образований были наибольшими и расcчитывали объем опухоли по методу площадь – длина с учетом инвазии в стенку мочевого пузыря. При этом наилучшие результаты получали, когда мочевой пузырь не был чрезмерно наполнен. Необходимое количество жидкости в полости мочевого пузыря было в пределах 250-300 мл. Такое наполнение пузыря позволяло полностью помещать исследуемый орган в зону интереса при сканировании и уменьшало количество артефактов. Чтобы снизить возможность артефактов, связанных с движением больного, на время плавного ручного сканирования пациента просили задержать дыхание на 10-15 сек.
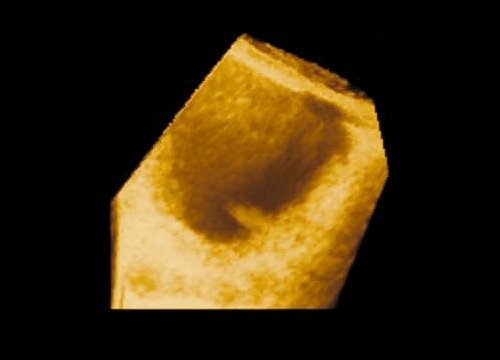
Объемную визуализацию в виде трехмерного изображения мочевого пузыря получали включением автоматической обработки, которая осуществлялась с учетом полутоновых градаций для каждого элемента трехмерного изображения вдоль соответствующей проекции выбранного направления движения сканирующего луча. В дальнейшем для улучшения качества трехмерного изображения использовались различные алгоритмы обработки и подбирались соответствующие режимы прозрачной, поверхностной, световой визуализации или их смешивание; для наилучшего выявления опухоли изменяли размер просматриваемого участка и пространственное его расположение. Использовалось цветное изображение в коричневых тонах, позволяющее получать больше информации об отдельных деталях бластоматозного процесса, в особенности о состоянии основания опухоли и степени поражения стенки мочевого пузыря (рис. 1). Использование опции позволяло сохранить трехмерное изображение в форме файла, а применение режима кинопамяти давало возможность просматривать трехмерное изображение под различными углами зрения в виде подвижного.
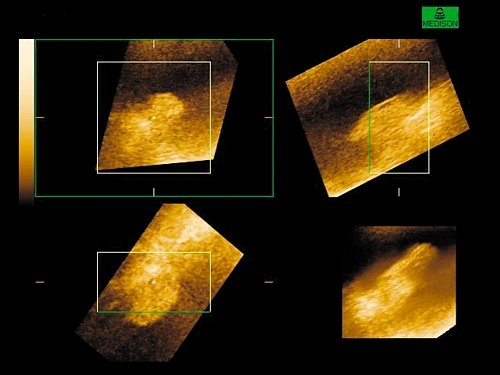
Рис. 1. Получение 3D изображения на основании реконструкции серии эхотомографических срезов новообразования мочевого пузыря в различных проекциях.
Результаты и обсуждение
В результате УЗ-исследования мочевого пузыря и сканирования подвздошных областей были определены объемы новообразований: до 10 см³ – у 1 пациента, от 10 до 50 см³ – у 21, от 50 до 100 см³ – у 16 пациентов. Инфильтрация стенки мочевого пузыря от подслизистого слоя до полного ее прорастания в той или иной степени наблюдалась у всех обследованных больных. При этом определялась отчетливая прямая зависимость между размером опухоли и распространением процесса на подслизистый и мышечный слои, а прорастание всех слоев стенки мочевого пузыря было выявлено у 14 из 16 пациентов с объемом опухоли более 50 см³.
Метастатическое поражение регионарных лимфатических узлов было выявлено у 6 больных, отдаленные метастазы – у 4. Таким образом, основную группу (27 пациентов) составили больные со II и III стадиями заболевания. У 10 пациентов диагностирован рак мочевого пузыря IV стадии.
На основании клинического, лучевого и лабораторного обследования с учетом анамнестических данных радикальное хирургическое лечение всем этим больным было противопоказано, поэтому проводилось комплексное химиолучевое лечение [11,12]. На первом этапе всем пациентам проводили дистанционное облучение области первичной опухоли. Суммарная очаговая доза составляла в среднем 60-66 Гр. Через 1 мес после окончания лучевой терапии проводилась регионарная внутриартериальная химиотерапия в сочетании с СВЧ гипертермией и селективной гипергликемией, которая по показаниям повторялась через 1-2 мес.
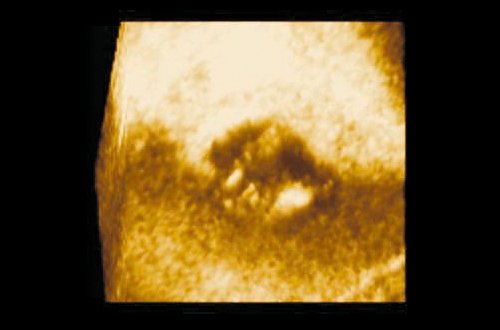
На всех этапах в процессе лечения больным выполнялось контрольное УЗИ мочевого пузыря с построением трехмерных изображений и целенаправленное изучение пораженной стенки мочевого пузыря. Данные ультразвукового исследования были определяющими в оценке эффективности проводимого лечения. Наименьший размер выявленного образования с применением трехмерной эхографии – опухоль в пределах слизистой оболочки диаметром 4 мм (рис. 2).

Рис. 2. Полип мочевого пузыря размером 4 мм (режим 3D).
Полный регресс рака мочевого пузыря с восстановлением структуры слизистой оболочки получен у 5 пациентов. В остальных случаях положительная динамика выражалась в уменьшении размеров опухоли (рис. 3 а-г).
Рис. 3. Динамика регресса рака мочевого пузыря.
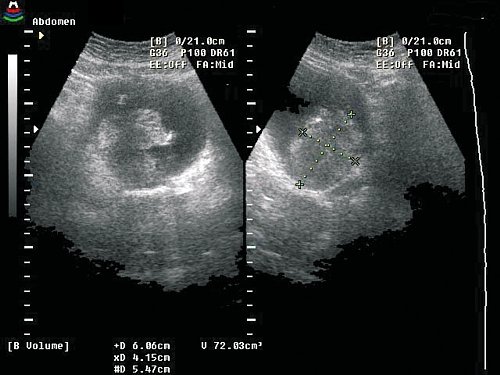
а) Массивная опухоль задней стенки мочевого пузыря. Объем опухоли – 72 см², двухмерное изображение.
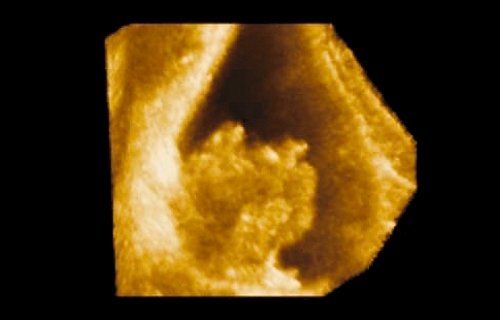
б) Трехмерное изображение опухоли после реконструкции.
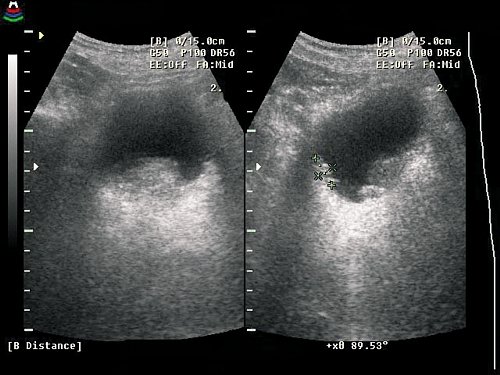
в) Значительное уменьшение объема опухоли после комплексного химиолучевого лечения.
г) Уменьшение объема опухоли наглядно визуализируется на трехмерном изображении.
Уменьшение опухоли на 80% определялось у 9, на 50% – у 21, на 30% – у 7 пациентов. Процесс фиброза в результате химиолучевого воздействия определялся в виде утолщения стенки мочевого пузыря, повышения ее эхогенности и однородности структуры. У всех больных после химиолучевого лечения отмечалось образование спаек в полости малого таза и уплотнение паравезикальной клетчатки (рис. 4 а-в).
Рис. 4. Рак мочевого пузыря.
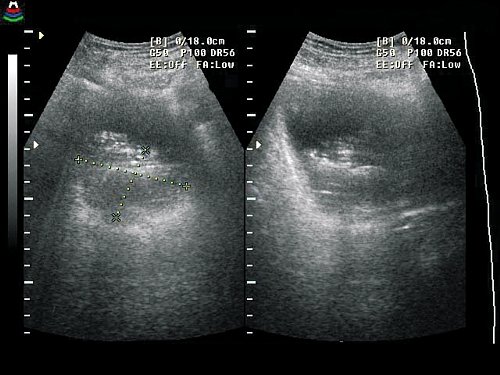
а) По задней стенке мочевого пузыря отчетливо определяется новообразование.
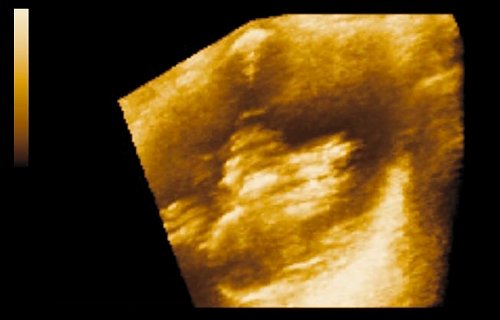
б) То же новообразование в трехмерном изображении.
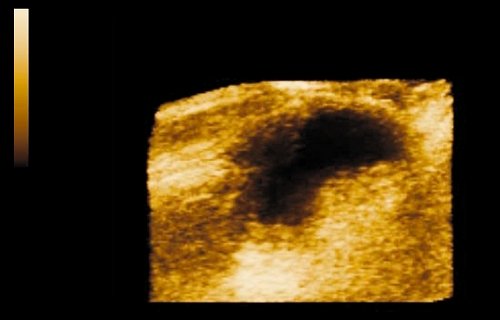
в) Через 4 мес после трансуретральной резекции мочевого пузыря и химиолучевого лечения. Признаки фиброза стенки мочевого пузыря и паравезикальной клетчатки.
Выводы
Таким образом, используемый ультразвуковой метод трехмерной реконструкции позволяет выявить опухоли мочевого пузыря на ранних стадиях заболевания и их возможные рецидивы, что является новым направлением в лучевой диагностике, обеспечивающим получение объективной информации о пространственном расположении, форме, виде и объеме патологического образования. Возможность оценить степень прорастания опухолью стенки мочевого пузыря и степень вовлечения в процесс околопузырной клетчатки, соседних органов и тканей позволяет судить о стадии заболевания. В результате использования программ последующей обработки изображений можно с большой точностью судить о степени злокачественности новообразований.
Метод трехмерной реконструкции изображения обеспечивает объективный и качественный контроль за результатами проводимых лечебных мероприятий, в том числе химиолучевой терапии.
Литература
- Гиссов В.И., Старинский В.В., Ременник Л.В. Злокачественные новообразования в Российской Федерации. – М., 1995. – С. 102117.
- Дятченко О.Т., Худолей В.В., Мабашова Н.Я. Злокачественные новообразования в общей системе состояния здоровья населения Российской Федерации // Вопр. онкологии, 1996. – N4. – С. 80-89.
- Карпенко В.С., Романенко А.М., Гойнберг М.И. Эпителиальные опухоли мочевого пузыря. – Здоровья: Киев, 1986.
- Аль-Шукри, Ткачук В.Н. Опухоли мочеполовых органов. – Питер: СПб., 2000. – 310 с.
- Ратобыльский Г.В. К вопросу о трудностях УЗ-диагностики при макрогематурии //SonoAce International, 2000. – Вып. 6. – С. 32-36.
- Wolf N. Prognostic factors in bladder carcinoma // Scand.urol.Nephrol., 1991, v. 138, p. 153-160.
- Карелин М.И. Эндоваскулярная хирургия при кровоточащем раке мочевого пузыря: Автореф. дисс. … канд. мед. наук. – СПб., 1992.
- Barents J.O., Jagez G.J., Vierren P.B.J. et al. Studing urinary bladder cancer after transurethral biopsy: value of fast dynamic contrast – enhanced MR imaging // Radiology, 1996, v. 201, N1, p. 185-193.
- Мухарлямов Н.М. Клиническая ультразвуковая диагностика: Руководство для врачей. – Медицина: М., 1987. – 328 с.
- Ли-Шен-Ли, Ли-Руи-Шен, Лиу Мин-Ху и др. Ультразвуковые признаки кист предстательной железы и перипростатических желез при исследовании трансректальным ультразвуковым датчиком высокого разрешения. //SonoAce International, 1998. – Вып. 2. – С. 27-33.
- Блохин Н.Н., Переводчикова Н.И. Химиотерапия опухолевых заболеваний. – Медицина: М., 1988. – 235с.
- Broodley K.E., Kurowska A., Dick R. et al. The role of embolization in palliative care //Palliat. Med., 1995, v. 9, N4, p. 331-335.

УЗИ сканер HS70
Точная и уверенная диагностика. Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Источник
