Стандарты лечения лейкоплакии мочевого пузыря
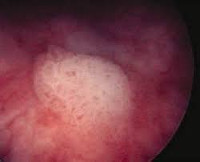
Лейкоплакия мочевого пузыря – это метаплазия (перерождение) уротелия в многослойный плоский эпителий, иногда с кератинизацией. Симптомы могут отсутствовать, иногда патология клинически проявляется учащенным с дискомфортом мочеиспусканием, ургентными позывами, синдромом хронической тазовой боли. Диагностика подразумевает цистоскопию с биопсией, окончательная верификация выполняется с помощью морфологического исследования. Лечение может быть консервативным – антибиотики, средства, улучшающие кровообращение, витамины, инстилляции или оперативным – направленным на ликвидацию патологических очагов.
Общие сведения
Лейкоплакия (лейкокератоз, лейкоплазия) мочевого пузыря встречается в 1:10 000 случаев. Сам термин подразумевает перерождение нормального переходного эпителия в патологический, нетипичный для слизистых – многослойный ороговевающий плоскоклеточный. Впервые состояние описано в 1862 году австрийским патологом К. Рокитанским, который обратил внимание на избыточное образование клеток с явлениями десквамации. Это наиболее опасный тип лейкоплакии, так как кератинизация либо сопутствует карциноме мочевого пузыря, либо имеет риск озлокачествления. Некератинизированный тип лейкоплакии встречается у женщин и маленьких детей (редко) и не представляет опасности.

Лейкоплакия мочевого пузыря
Причины
Патогенез и этиология до настоящего времени остаются дискутабельными. Некоторые практики считают лейкоплакию мочевого пузыря гистологическими изменениями ткани при длительно существующем (более 2 лет) хроническом цистите с эпизодами рецидивирования. К состояниям, которые рассматривают в качестве возможных причин, относят:
- Хронические очаги инфекции в организме. В основном, это воспалительные заболевания тазовых органов, которые инициированы специфической (хламидия, микоплазма, герпес, ВПЧ) и неспецифической микрофлорой (кишечная палочка, стрептококк, протей). Патогены могут попадать в пузырь не только восходящим, но и гематогенным путем: из матки, кишечника, почек, кариозных зубов или миндалин. Рецидивирующий цистит рассматривается, как основная причина лейкоплакии.
- Эндокринные нарушения. Исследования показывают, что у пациенток с лейкоплакией менархе наступает позднее, в дальнейшем присутствуют нарушения менструальной функции: менометроррагия, бесплодие, нерегулярные ановуляторные циклы. Прием некоторых оральных контрацептивов способствует развитию гипоэстрогении, на фоне которой переходный эпителий мочевого пузыря заменяется многослойным плоским.
- Травмирующие факторы. Установленные искусственные дренажи, их замена, бужирование уретры приводят к постоянной травматизации и провоцируют метаплазию уротелия. В литературе встречаются данные о развитии лейкоплакии мочевого пузыря после оперативного лечения, лучевого воздействия, при цистолитиазе.
- Дистрофические нарушения. Нарушение кровоснабжения и иннервации стенки мочевого пузыря препятствует нормальной трофики органа. Ишемия нарушает состав муцинового слоя. Слизистая становится более рыхлой, что предрасполагает к внедрению бактерий и вирусов. Запоры, малоподвижный образ жизни, варикозное расширение вен малого таза – факторы, способствующие конгестии и недостаточной трофике тканей.
Нерациональный прием некоторых препаратов, курение, хронический алкоголизм и гиповитаминоз А с фоновой иммуносупрессией относят к факторам риска, способствующим атипичной дифференцировке клеток. В тропических странах метаплазия сопутствует шистосомозу ‒ паразитарному заболеванию, при котором яйца гельминтов могут находиться в мелких сосудах мочевого пузыря (мочеполовой шистосомоз).
Патогенез
Воспаление и другие этиофакторы вызывают нарушение общих и местных реакций иммунной системы, из-за чего на слизистой оболочке персистирует инфекционная и условно-патогенная микрофлора. Стойкое инфицирование, процессы альтерации и репарации приводят к метаплазии и фиброзу. В многослойном плоском эпителии, который является результатом нарушения цитодифференцировки, отсутствует гликогенобразование, и в ряде наблюдений возникает ороговение.
Моча оказывает раздражающее действие на видоизмененные клетки, оставшиеся без естественной защиты (утрата антиадгезивного фактора позволяет микробам задерживаться), что поддерживает воспаление и вызывает болевые ощущения, даже если была проведена адекватная антибактериальная терапия. Через разрушенный слой также происходит миграция ионов калия из мочи в интерстиций, что вызывает деполяризацию нервных окончаний, спазм гладкой мускулатуры, альтерацию кровеносных и лимфатических сосудов. Эти механизмы обеспечивают стойкую дизурию.
Классификация
Участки лейкоплакии могут быть единичными, но в тяжелых случаях белесые бляшки занимают значительную область мочевого пузыря. В формировании лейкоплакии выделяют 3 стадии: плоскоклеточная модуляция, плоскоклеточная метаплазия и присоединение кератинизации (ороговения). В зависимости от гистологических особенностей рассматривают:
- Некератинизированный подтип лейкоплакии. Встречается в области мочепузырного треугольника (также называется псевдомембранозным тригонитом), вариант нормы. Изменения регистрируют преимущественно у женщин, связи с химическими и физическими раздражителями нет, как и риска малигнизации. При появлении симптомов лечится эстрогенами.
- Кератинизированный подтип лейкоплакии. Патология чаще встречается у мужчин, связана с механическим воздействием. При ряде наблюдений регистрируют атипию, поэтому кератинизирующий подтип является фактором риска плоскоклеточного рака.
Учитывая то, что лейкоплакия мочевого пузыря – диагноз преимущественно гистологический, выставляемый на основании морфологического исследования, в практической урологии пользуются классификацией по стадиям – от этого зависит тактика ведения пациента. Выделяют три стадии патологического процесса:
- 1 стадия. Для нее характерны метапластические изменения переходного эпителия, которые не видны при выполнении цистоскопии и подтверждаются исключительно гистологически. Количество клеточных слоев увеличено в 2 раза, типично изменение формы верхних слоев (полигональная), пузырькообразные ядра с множественными ядрышками. Гистохимия показывает избыточное количество гликогена и прокератина.
- 2 стадия. Происходит дальнейшее видоизменение эпителия, что можно наблюдать при цистоскопии в виде беловатого или желтоватого налета на слизистой мочевого пузыря. Очаги единичные. Гистологическая картина представлена метапластическим многослойным плоским эпителием с типичной вертикальной дифференцировкой. Нижние слои составляют мелкие гиперхромные полигональные клетки, верхние клетки крупнее в размерах, содержат кератогиалин.
- 3 стадия. Процесс генерализуется, происходит распространение очагов лейкоплакии с вовлечением практически всей слизистой оболочки. Гистологические характеристики идентичны. Воспалительные изменения – утолщение стенок, отек, расширение и ломкость сосудов выражены значительно.
Симптомы
На 1 стадии какие-либо проявления отсутствуют, по мере прогрессирования заболевания появляются жалобы на затрудненное мочеиспускание с резями (53%), постоянные ноющие боли внизу живота (80%), непреодолимые позывы помочиться с недержанием урины (14%). Выраженный болевой синдром свидетельствует либо о тотальном поражении, либо о лейкоплакии шейки мочевого пузыря, особенно богатой нервными окончаниями.
При распространенном процессе симптомы могут быть настолько изнурительными, что значительно страдает качество жизни. Частота позывов на мочеиспускание даже ночью может достигать 5-6 раз в час. Поллакиурия присутствует у 83-95% больных. В запущенных случаях пациенты предъявляют жалобы на появление крови в моче в конце акта мочевыделения (терминальная гематурия), изменение ее качеств – нередко в осадок выпадают белые хлопья, лейкоциты, бактерии. Страдает психоэмоциональная сфера, присоединяются раздражительность, бессонница, подавленное настроение.
Осложнения
У 10-20% больных лейкоплакия мочевого пузыря с кератинизацией протекает с карциномой. Почти всегда на 3 стадии у женщин присоединяется диспареуния – болезненные ощущения при сексуальном контакте, ухудшение симптоматики после половой близости встречается у большинства пациенток. У мужчин лейкоплакия мочевого пузыря сопровождается эректильной дисфункцией. Фоновая рецидивирующая инфекция мочевыводящих путей выявляется практически у всех пациентов.
Рецидивирующий воспалительный процесс приводит к замещению нормальной функциональной ткани на фиброзную, что нарушает нормальное мочевыделение (нейрогенная дисфункция) и приводит к постоянному присутствию остаточной мочи. Неадекватное опорожнение становится причиной образования рефлюкса и пиелонефрита у трети пациентов, присоединения хронической почечной недостаточности в каждом пятом случае и цистолитиаза в 22-35%. Еще одно осложнение лейкоплакии – уменьшение емкости мочевого пузыря (микроцист) при частом мочевыделении и атрофии мышц.
Диагностика
Специфических изменений в общем анализе мочи, которые позволили бы однозначно подтвердить диагноз лейкоплакии мочевого пузыря, нет. Лечением патологии занимается специалист-уролог, при присоединении осложнений может быть полезна консультация нефролога, андролога. Алгоритм исследований при лейкоплакии может быть следующим:
- Лабораторная диагностика. В моче часто повышено количество лейкоцитов, бактерий, эритроцитов, могут присутствовать отслоившиеся чешуйки. Информативна ПЦР-диагностика на ИППП. Дополнительно выполняют культуральное исследование – посев мочи на питательные среды с целью определения возбудителей и чувствительности к лекарствам. У женщин исследуют гормональный профиль (эстрадиол, прогестерон, ФСГ).
- Инструментальная диагностика. Золотой стандарт – цистоскопия, во время которой в мочевом пузыре видны участки лейкоплакии. Из подозрительных мест берут образцы ткани для последующей морфологии, именно она позволяет верифицировать диагноз. УЗИ почек и органов малого таза назначают для уточнения состояния близлежащих структур и оценки возможных осложнений.
Дифференциальную диагностику проводят с циститом грибковой этиологии, для которого также характерны белесые налеты на слизистой органа. Похожая цистоскопическая картина наблюдается при малакоплакии – редком заболевании неизвестной этиологии с появлением желтоватых или беловатых бляшек, иногда с изъязвлениями. При мочеполовом туберкулезе и амилоидозе с помощью с помощью оптики можно увидеть очаги, которые напоминают лейкоплакию.
Лечение лейкоплакии мочевого пузыря
У женщин с некератинизированным подтипом лейкоплакии в отсутствие жалоб проводится динамическое наблюдение, при появлении неблагоприятной симптоматики назначают эстрогены. Лечение лейкоплакии с ороговением может быть на начальных стадиях консервативным (с обязательным наблюдением), далее рекомендован хирургический подход. В клинической практике применяется:
- Медикаментозное лечение. Назначают антибиотики с учетом чувствительности, противовирусные и противовоспалительные средства, иммуномодуляторы. На незапущенных стадиях хороший терапевтический эффект можно получить после инстилляций препаратов на основе гликозаминогликанов. При сопутствующем цистите в мочевой пузырь вводят антисептические растворы, масла с противовоспалительным и витаминизирующим действием, обезболивающие препараты.
- Физиотерапия. В качестве физиотерапевтического воздействия в составе комплексной терапии применяется магнитотерапия, электрофорез, лазеро- и микроволновая терапия. При физиотерапевтических сеансах уменьшается выраженность воспаления, улучшается трофика (что особенно актуально при лейкоплакии, связанной с дистрофическими нарушениями), повышается концентрация препарата в патологическом участке.
- Оперативное лечение. На 2-3 стадии выполняют хирургическое лечение. ИЛТ (интерстициальная лазерная терапия) и ТУР мочевого пузыря (трансуретральная резекция) – щадящие операции при лейкоплакии. При ИЛТ вероятность присоединения осложнений меньше. Цистэктомия в настоящее время выполняется редко и только при обширном поражении.
Прогноз и профилактика
Прогноз зависит от стадии заболевания и подтипа лейкоплакии, при отсутствии кератинизации он благоприятный. При лейкоплакии с кератинизацией на 1-2 стадии прогноз удовлетворительный при своевременном обращении, поддерживающем лечении и регулярном наблюдении с целью раннего выявления возможной малигнизации. На продвинутой стадии после успешно выполненного хирургического лечения исход относительно благоприятный. К инвалидизации пациента и социальной дезадаптации приводит распространенная форма заболевания с развитием осложнений.
Профилактика подразумевает своевременное обращение к урологу при первых симптомах неблагополучия со стороны органов мочеполовой сферы, адекватное лечение воспалительной патологии, отказ от вредных привычек, рациональный прием препаратов. Учитывая, что цистит ‒ основной патогенетический фактор в развитии лейкоплакии ‒ может вызываться ИППП, целесообразно придерживаться моногамных отношений или использовать барьерные средства защиты при случайных половых контактах.
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Список литературы
Другие названия и синонимы
Лейкокератоз мочевого пузыря, Лейкоплазия мочевого пузыря.
Названия
Название: Лейкоплакия мочевого пузыря.
Лейкоплакия мочевого пузыря
Описание
Лейкоплакия мочевого пузыря. Это метаплазия (дегенерация) уротелия в многослойный плоский эпителий, иногда с кератинизацией. Симптомы могут отсутствовать, иногда патология проявляется клинически с частым мочеиспусканием с дискомфортом, срочностью, синдромом хронической тазовой боли. Диагноз включает в себя цистоскопию с биопсией, окончательная верификация проводится с использованием морфологических исследований. Лечение может быть консервативным – антибиотики, стимуляторы кровообращения, витамины, инстилляции или хирургические вмешательства – направленные на устранение патологических очагов.
Дополнительные факты
Лейкоплакия (лейкератоз, лейкоплазия) мочевого пузыря встречается в 1: 10000 случаев. Сам термин означает дегенерацию нормального переходного эпителия до патологического, нетипичного для слизистых оболочек – многослойного плоскоклеточного кератоза. Это состояние было впервые описано в 1862 году австрийским патологом К. Рокитанским, который указал на чрезмерное образование клеток с явлениями отшелушивания. Это наиболее опасный тип лейкоплакии, потому что актинический кератоз сопровождает рак мочевого пузыря или угрожает раком. Некератинизированный тип лейкоплакии встречается у женщин и детей младшего возраста (редко) и не представляет опасности.
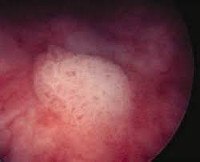 Лейкоплакия мочевого пузыря
Лейкоплакия мочевого пузыря
Причины
Патогенез и этиология на сегодняшний день остаются под вопросом. Некоторые практики рассматривают лейкоплакию мочевого пузыря как гистологические изменения в ткани с длительным хроническим циститом (более 2 лет) с эпизодами рецидива. Условия, рассматриваемые как возможные причины, включают:
• Хронические очаги инфекции в организме. В основном это воспалительные заболевания органов малого таза, которые вызываются специфической микрофлорой (хламидия, микоплазма, герпес, ВПЧ) и неспецифичны (кишечная палочка, стрептококк, протей). Патогенные микроорганизмы могут проникать в мочевой пузырь не только восходящим, но и гематогенным путем: через матку, кишечник, почки, кариозные зубы или миндалины. Рецидивирующий цистит считается основной причиной лейкоплакии.
• Эндокринные нарушения. Исследования показывают, что у пациентов с лейкоплакией менархе возникает позже, в дальнейшем возникают нарушения менструальной функции: менометроррагия, бесплодие, нерегулярные ановуляторные циклы. Прием некоторых оральных контрацептивов способствует развитию гипоэстрогенизма, на фоне которого переходный эпителий мочевого пузыря заменяется многослойным плоскоклеточным.
• Травматические факторы. Установленные искусственные дренажи, их замена, уретральное бужирование приводят к необратимым травмам и вызывают метаплазию уротелия. В литературе имеются данные о развитии лейкоплакии мочевого пузыря после хирургического лечения, облучения, при цистолитиазе.
• Дистрофические расстройства. Повреждение кровоснабжения и иннервация стенки мочевого пузыря нарушают нормальный трофический орган. Ишемия нарушает состав муцинового слоя. Слизистая оболочка становится рыхлой, что приводит к попаданию бактерий и вирусов. Запоры, малоподвижный образ жизни, варикозное расширение вен таза являются факторами, способствующими застою и недостаточной трофической ткани.
Нерациональное использование определенных лекарств, курение, хронический алкоголизм и гиповитаминоз А с фоновой иммуносупрессией считаются факторами риска, которые способствуют атипичной дифференцировке клеток. В тропических странах метаплазия связана с шистосомозом, паразитарным заболеванием, при котором яйца гельминтов можно обнаружить в мелких сосудах мочевого пузыря (урогенитальный шистосомоз).
Патогенез
Воспаление и другие этиофакторы вызывают нарушение общих и местных реакций иммунной системы, вследствие чего инфекционная и условно-патогенная микрофлора сохраняется в слизистой оболочке. Постоянные процессы инфекции, изменения и восстановления приводят к метаплазии и фиброзу. В многослойном плоском эпителии, возникшем в результате нарушения цитодифференцировки, образования гликогена не происходит, и кератинизация происходит в нескольких наблюдениях.
Моча оказывает раздражающее действие на измененные клетки, которые остаются без естественной защиты (потеря антиадгезивного фактора позволяет микробам оставаться), что поддерживает воспаление и вызывает боль, даже если была проведена адекватная терапия антибиотиками. Миграция ионов калия из мочи в интерстиций также происходит через разрушенный слой, что вызывает деполяризацию нервных окончаний, спазм гладких мышц и изменение кровеносных и лимфатических сосудов. Эти механизмы обеспечивают стойкую дизурию.
Классификация
Участки лейкоплакии могут быть единичными, но в тяжелых случаях беловатые бляшки занимают значительную площадь мочевого пузыря. Существует 3 стадии формирования лейкоплакии: модуляция плоскоклеточных клеток, плоскоклеточная метаплазия и добавление кератинизации (кератинизации). В зависимости от гистологических характеристик учитывайте:
• Некристаллизованный подтип лейкоплакии. Возникает в области треугольника мочевого пузыря (также называемого псевдомембранозным воспалением тройничного нерва), вариант нормы. Изменения регистрируются в основном у женщин, это не связано с химическими и физическими раздражителями, а также с риском возникновения злокачественных опухолей. Когда появляются симптомы, их лечат эстрогеном.
• Кератинизированная лейкоплакия подтипа. Патология чаще встречается у мужчин, связанных с механическим стрессом. Об атипии сообщалось во многих наблюдениях, поэтому подтип кератинизации является фактором риска плоскоклеточного рака.
Учитывая тот факт, что лейкоплакия мочевого пузыря представляет собой в основном гистологический диагноз, основанный на морфологическом исследовании, в практической урологии они используют классификацию этапов – от этого зависит тактика ведения пациента. В патологическом процессе есть три стадии: Он характеризуется метапластическими изменениями в переходном эпителии, которые не видны при цистоскопии и подтверждаются исключительно гистологически. Количество клеточных слоев увеличилось в 2 раза, обычно происходит изменение формы верхних слоев (многоугольных), пузырьковидных ядер с несколькими ядрышками. Гистохимия показывает избыток гликогена и прокератина. Происходит дальнейшая модификация эпителия, которую можно наблюдать при цистоскопии в виде беловатого или желтоватого налета на слизистой мочевого пузыря. Очаги одиноки. Гистологическая картина представлена метапластическим многослойным плоским эпителием с типичной вертикальной дифференцировкой. Нижние слои представляют собой мелкие гиперхромные многоугольные клетки, верхние клетки больше по размеру, содержат кератогалин. Процесс генерализован, очаги лейкоплакии распространяются с поражением почти всей слизистой оболочки. Гистологические характеристики идентичны. Воспалительные изменения – утолщение стенок, отеки, расширение сосудов и ломкость сосудов значительно выражены.
Симптомы
На 1-й стадии нет никаких проявлений по мере прогрессирования заболевания, имеются жалобы на затруднение мочеиспускания с болью (53%), постоянные боли в нижней части живота (80%) и непреодолимое мочеиспускание при недержании мочи (14%). Сильный болевой синдром указывает либо на общее поражение, либо на лейкоплакию шейки мочевого пузыря, которая особенно богата нервными окончаниями.
В обычном процессе симптомы могут быть настолько изнурительными, что страдает качество жизни. Частота мочеиспускания также может достигать 5-6 раз в час ночью. Поллакиурия встречается у 83-95% пациентов. В более запущенных случаях пациенты жалуются на появление крови в моче в конце процесса мочеиспускания (терминальная гематурия), изменение качества – белые хлопья, лейкоциты и бактерии часто выходят из строя. Страдает психоэмоциональная сфера, сочетаются раздражительность, бессонница, депрессивное настроение.
Ассоциированные симптомы: Гематурия. Запор. Раздражительность.
Возможные осложнения
У 10-20% пациентов лейкоплакия мочевого пузыря с кератинизацией продолжается с карциномой. Почти всегда, в трех стадиях у женщин, диспареуния присоединяется – боль во время полового контакта, ухудшение симптомов после полового акта у большинства пациентов. У мужчин лейкоплакия мочевого пузыря сопровождается эректильной дисфункцией. Рецидивирующая фоновая инфекция мочевыводящих путей выявляется практически у всех пациентов.
Рецидивирующий воспалительный процесс приводит к замене нормальной функциональной ткани волокнистой тканью, что прерывает нормальное мочеиспускание (нейрогенная дисфункция) и приводит к постоянному присутствию остаточной мочи. Неадекватное опорожнение вызывает формирование рефлюкса и пиелонефрита у одной трети пациентов, добавление хронической почечной недостаточности в каждом пятом случае и пистолитиаза у 22-35%. Еще одним осложнением лейкоплакии является уменьшение емкости мочевого пузыря (микроцисты) при частом мочеиспускании и атрофии мышц.
Диагностика
В общем анализе мочи нет конкретных изменений, которые однозначно подтвердили бы диагноз лейкоплакия мочевого пузыря. В лечении патологии участвует специализированный уролог, с добавлением осложнений может быть полезна консультация с нефрологом и андрологом. Алгоритм поиска лейкоплакии может быть следующим:
• Лабораторный диагноз. В моче количество лейкоцитов, бактерий, эритроцитов часто увеличивается, могут присутствовать отслаивающиеся хлопья. Информационная диагностика ПЦР для ИППП. Кроме того, проводится культуральное исследование – посев мочи на питательные среды для определения патогенных микроорганизмов и чувствительности к лекарствам. У женщин изучается гормональный профиль (эстрадиол, прогестерон, ФСГ).
• Инструментальная диагностика. Золотой стандарт – это цистоскопия, во время которой в мочевом пузыре видны участки лейкоплакии. Из подозрительных мест отбираются образцы ткани для последующей морфологии, которая используется для проверки диагноза. Ультразвуковое сканирование почек и органов малого таза назначается для выяснения состояния близлежащих структур и оценки возможных осложнений.
Дифференциальный диагноз ставится при цистите грибковой этиологии, также характеризующемся белесыми отложениями на слизистой оболочке органа. Сходная цистоскопическая картина наблюдается при малакоплакии – редком заболевании неизвестной этиологии, с появлением желтоватых или беловатых бляшек, иногда с изъязвлениями. При туберкулезе мочеполовой системы и амилоидозе с помощью оптики можно увидеть очаги, напоминающие лейкоплакию.
Лечение
У женщин с некератинизированным подтипом лейкоплакии при отсутствии жалоб проводится динамическое наблюдение, при появлении неблагоприятных симптомов назначаются эстрогены. Лечение лейкоплакии с кератинизацией может быть консервативным на начальных этапах (с обязательным наблюдением), и рекомендуется хирургический подход. В клинической практике применяются:
• Лекарство. Выписывают антибиотики с учетом чувствительности, противовирусные и противовоспалительные средства, иммуномодуляторы. На неизданных стадиях хороший терапевтический эффект может быть достигнут после закапывания лекарств на основе гликозаминогликана. При сопутствующем цистите, антисептических растворах, маслах с противовоспалительным и витаминным действием, анальгетики вводятся в мочевой пузырь. В качестве физиотерапевтического эффекта в составе комплексной терапии используются магнитотерапия, электрофорез, лазерная и микроволновая терапия. На физиотерапевтических сеансах выраженность воспаления уменьшается, трофики улучшаются (что особенно важно при лейкоплакии, связанной с дистрофическими расстройствами), концентрация препарата в патологической зоне увеличивается.
• Хирургическое лечение. На 2-3 этапах проводится хирургическое лечение. ILT (интерстициальная лазерная терапия) и TURP мочевого пузыря (трансуретральная резекция) являются гладкими операциями при лейкоплакии. При ИЛТ вероятность осложнений меньше. В настоящее время цистэктомия проводится редко и только с обширными поражениями.
Прогноз
Прогноз зависит от стадии заболевания и подтипа лейкоплакии, при отсутствии кератинизации он благоприятный. При лейкоплакии с кератинизацией на 1-2 стадиях прогноз является удовлетворительным при своевременном лечении, поддерживающем лечении и регулярном мониторинге для ранней диагностики возможных злокачественных новообразований. На поздней стадии, после успешного хирургического лечения, результат относительно благоприятен. Инвалидность пациента и социальная дезадаптация приводят к распространенной форме заболевания с развитием осложнений.
Профилактика
Профилактика предполагает своевременное посещение уролога при первых признаках плохого самочувствия со стороны мочеполовой системы, адекватное лечение воспалительной патологии, отказ от вредных привычек, рациональное использование лекарств. Поскольку цистит – основной патогенный фактор развития лейкоплакии – может быть вызван ИППП, рекомендуется придерживаться моногамных отношений или использовать барьерные средства для случайного полового акта.
Список литературы
1. Лейкоплакия мочевого пузыря как причина стойкой дизурии/ Лоран О.Б. Синякова Л.А.// Медицинский совет. – 2009.
2. Хронический цистит и лейкоплакия у женщин, результаты лечения/ Нотов К.Г и соавт.// Journal of Siberian Medical Sciences. – 2013.
3. Особенности диагностики и лечения больных с лейкоплакией мочевого пузыря: Автореферат диссертации/ Смирнов Д.С. – 2008.
4. Патогенетический подход к лечению лейкоплакии мочевого пузыря/ Кубин Н.Д. Шпиленя Е.С.// Вестник Северо-Западного государственного медицинского университета им. И.И. Мечникова. – 2013.
Источник
