Спайки в малом тазу от цистита

Спайки в малом тазу – соединительнотканные тяжи, покрывающие поверхность тазовых органов и соединяющие их между собой. Спаечный процесс проявляется постоянными или периодическими тазовыми болями, невынашиванием беременности или бесплодием, кишечными расстройствами в виде запора, учащенного стула и метеоризма. При постановке диагноза используют бимануальное исследование, УЗИ и томографию тазовых органов, гистеросальпингографию, диагностическую лапароскопию. Консервативная терапия включает назначение антибактериальных, противовоспалительных, гормональных и фибринолитических средств. Хирургическое лечение основано на лапароскопическом рассечении спаек.
Общие сведения
Спаечная болезнь в области малого таза (пластический пельвиоперитонит) – одна из наиболее распространенных причин хронических тазовых болей и нарушений овариально-менструального цикла. Женщины страдают данной разновидностью спаечной болезни в 2,6 раза чаще мужчин. При этом частота возникновения острой кишечной непроходимости из-за спаек у пациенток женского пола выше в 1,6 раза. Обычно заболевание выявляют у женщин, которые перенесли полостные вмешательства или воспалительные процессы. При повторных операциях риск образования соединительнотканных сращений существенно возрастает: если после первого вмешательства их выявляют у 16% прооперированных, то после третьего – почти у 96% больных.
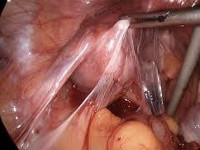
Спайки в малом тазу
Причины спаек в малом тазу
Тазовая спаечная болезнь развивается на фоне процессов, провоцирующих усиленное образование соединительной ткани. Непосредственными причинами формирования спаек являются:
- Воспаление тазовых органов. Заболевание чаще диагностируется у женщин, перенесших острый воспалительный процесс, страдающих хроническим кольпитом, эндометритом, аднекситом, параметритом и т. п.
- Хирургические вмешательства. Вероятность возникновения спаечной болезни выше после лапаротомических операций: аппендэктомии, кесарева сечения, удаления придатков, надвлагалищной ампутации или экстирпации матки.
- Кровоизлияния в малый таз. Толчком к началу спаечного процесса может послужить апоплексия яичника, кровотечение вследствие разрыва трубы при внематочной беременности.
- Эндометриоз. Распространение эндометриодных разрастаний на органы и брюшину малого таза стимулирует образование фибринозных соединительнотканных тяжей.
- Травмы малого таза. К развитию заболевания могут привести открытые и закрытые повреждения, полученные в аварии, при падении с высоты, на производстве.
По данным исследований, более чем в половине случаев пластический пельвиоперитонит возникает при сочетанном действии двух и более причин. В развитии патологии важную роль играют предрасполагающие факторы: инвазивные гинекологические вмешательства, беспорядочная половая жизнь, позднее обращение за медицинской помощью.
Патогенез
При травматических повреждениях, остром и хроническом воспалении брюшины, покрывающей тазовые органы, выделяются медиаторы, стимулирующие процесс регенерации. Одним из звеньев этого процесса является активация фибробластов, синтезирующих фибрин. В результате фибриновые волокна «склеивают» расположенные рядом органы и ткани. Такая реакция носит защитный характер и направлена на локализацию очага воспаления. При массивных поражениях и хронических воспалительных процессах обратная резорбция соединительной ткани нарушается, что приводит к образованию плотных спаек между серозными оболочками тазовых органов. При этом листки брюшины также уплотняются, подвижность матки и придатков ограничивается. При смещении органов спайки натягиваются, что сопровождается раздражением нервных окончаний и возникновением характерного болевого синдрома.
Классификация
Клиническая классификация пластического пельвиоперитонита основана на особенностях его течения. Выделяют следующие формы патологии:
- Острая. Заболевание проявляется выраженной клинической симптоматикой с болевым синдромом, температурой, падением давления, тошнотой и другими признаками нарастающей интоксикации. В ряде случаев развивается кишечная непроходимость.
- Интермиттирующая. Отмечается фазность течения. При обострении возникают характерные боли, могут наблюдаться кишечные расстройства. В период ремиссии симптоматика минимальна или отсутствует.
- Хроническая. Заболевание протекает бессимптомно или его проявления слабо выражены. Пациентку периодически беспокоят запоры и боли внизу живота. Обычно причиной обращения к врачу становится невозможность забеременеть.
Поскольку спайки играют существенную роль в развитии бесплодия, важно учитывать особенности поражения придатков матки. Специалисты в области гинекологии и репродуктологии различают следующие стадии процесса, определяемые лапароскопически:
- I стадия. Единичные тонкие сращения локализованы возле яичника, маточной трубы, матки или других органов, но не препятствуют движению яйцеклетки.
- II стадия. Яичник соединен плотными сращениями с маточной трубой или иными органами, при этом более 50% его поверхности остается свободной. Спайки мешают захвату яйцеклетки фимбриями.
- III стадия. Более половины яичника покрыто многочисленными плотными спайками. Маточные трубы непроходимы вследствие деформации и перекрытия просвета.
Симптомы спаечной болезни
При неосложненном течении основным клиническим признаком наличия спаек между органами в малом тазу является болевой синдром. Пациентка практически постоянно ощущает тупую или ноющую боль различной интенсивности внизу живота, над лобком, в области поясницы, крестца, прямой кишки. Болезненные ощущения усиливаются при физических нагрузках (поднятии тяжестей, занятиях спортом), стрессах, переохлаждении, в период овуляции и месячных. Боли могут возникать при дефекации, активном половом акте, переполненном мочевом пузыре либо сразу после его опорожнения.
При сдавливании спайками органов, расположенных в малом тазу, наблюдаются признаки их раздражения или функциональной недостаточности. Больную беспокоят кишечные расстройства: учащенный стул, запоры, умеренный преходящий метеоризм. Периодически возникает тошнота, очень редко – рвота. Симптомы усиливаются после употребления бобовых, чеснока, свеклы, винограда и других продуктов, способствующих повышенному газообразованию. Поражение яичников и маточных труб проявляется нарушением репродуктивной функции и жалобами на невозможность забеременеть.
Осложнения
Наиболее грозное осложнение заболевания – острая кишечная непроходимость. Из-за сдавливания спайкой просвет кишечника частично или полностью перекрывается, кровообращение в стенке кишки нарушается. При несвоевременном лечении возможен летальный исход. Бесплодие при спайках в малом тазу возникает у 25% пациенток. Из-за наличия соединительнотканных тяжей нарушается иннервация и кровоток в стенке матки, что вызывает ее гиперактивность и провоцирует преждевременное прерывание беременности. Спайки маточных труб и яичников препятствует нормальному движению яйцеклетки и ее оплодотворению, повышает вероятность возникновения внематочной беременности.
Диагностика
В постановке диагноза важную роль играет сбор анамнестических сведений и выявление возможных причин развития патологии. Чтобы подтвердить наличие спаек в малом тазу, в план обследования включают:
- Осмотр в гинекологическом кресле. При бимануальной пальпации в области придатков определяется тяжистость, болезненность. Подвижность матки ограничена. Своды влагалища укорочены.
- Диагностическая лапароскопия. Эндоскопическое обследование является наиболее достоверным методом диагностики, обеспечивающим хорошую визуализацию спаек между органами малого таза.
- Гинекологическое УЗИ. В процессе исследования сращения выявляются в виде неоднородных эхо-сигналов различной интенсивности, соединяющих стенки малого таза и тазовые органы.
- Гистеросальпингография и ультразвуковая гистеросальпингоскопия . Методики направлены на оценку степени вовлеченности в спаечный процесс маточных труб.
- МРТ тазовых органов. На полученном трехмерном изображении в полости малого таза определяются анэхогенные белые тяжи.
Для выявления причин заболевания пациентке назначают мазок на флору, бакпосев с антибиотикограммой, ПЦР-диагностику ИППП. Дифференциальную диагностику проводят с острыми и хроническими воспалительными процессами, доброкачественными и злокачественными новообразованиями в органах малого таза. При остром течении с признаками кишечной непроходимости необходимо исключить другую хирургическую патологию. Для уточнения диагноза могут быть назначены консультации онкогинеколога, урогинеколога, хирурга.
Лечение спаек в малом тазу
Терапевтическая тактика определяется стадией, характером течения, клинической выраженностью и наличием осложнений. На начальном этапе лечения хронической спаечной болезни рекомендована комплексная консервативная терапия, которая включает в себя:
- Антибактериальные препараты. Назначаются при подтверждении ведущей роли инфекционных агентов в развитии спаечного процесса с учетом чувствительности микроорганизмов.
- Нестероидные противовоспалительные средства. Эффективно устраняют выраженный болевой синдром. Снимают отек и ускоряют рассасывание спаек на начальных этапах болезни.
- Гормональные препараты. Гормонотерапия показана при спаечном процессе, возникшем на фоне наружного генитального или экстрагенитального эндометриоза.
- Фибринолитические ферменты. Расщепляют гликопептидные связи в соединительнотканных тяжах, что способствует полному или частичному рассасыванию спаек.
- Витамины, иммунокорректоры. Применяются для улучшения общего самочувствия и коррекции возможных иммунных нарушений.
- Физиотерапия, бальнеотерапия. Используются в качестве вспомогательных методов лечения.
При неэффективности медикаментозного лечения хронической формы заболевания, остротекущем и интеркуррентном вариантах патологии показано хирургическое вмешательство. Для рассечения спаек обычно применяют эндоскопические операции. Зачастую лапароскопия является лечебно-диагностической процедурой, соединительнотканные сращения рассекают прямо в ходе обследования. В зависимости от применяемых инструментов такие вмешательства могут быть лазерохирургическими, электрохирургическими и аквадиссекционными. В последнем случае спайки разрушают повышенным давлением воды. При распространенном спаечном процессе выполняют альтернативные варианты лапароскопии: двойную с атипичными точками введения троакара, открытую (минилапаротомическую) с прямым введением троакара, с созданием пневмоперитонеума повышенного давления. Операции с рассечением спаек скальпелем в наши дни проводятся редко.
Прогноз и профилактика
При адекватном лечении на ранних стадиях заболевания прогноз благоприятный. Хирургическое рассечение спаек позволяет устранить или существенно уменьшить болевой синдром и в 50-60% случаев восстановить репродуктивную функцию у женщин с 1-2 стадией спаечной болезни. Использование противоспаечного гелевого барьера сводит к минимуму риск рецидива заболевания. Профилактика возникновения спаек в малом тазу включает плановые осмотры у гинеколога для обнаружения и лечения воспалительных процессов, отказ от необоснованных инвазивных вмешательств, планирование беременности, использование контрацептивов при половых контактах со случайными партнерами. Чтобы уменьшить вероятность возникновения перитонеальных тазовых спаек, при проведении операций у женщин важно выбирать наиболее щадящий вид вмешательства, своевременно лечить воспалительные осложнения, в послеоперационном периоде соблюдать двигательный режим.
Источник
Медучреждения, в которые можно обратиться
Общее описание
Спаечный процесс в малом тазу – это патологический процесс, характеризующийся образованием соединительнотканных перетяжек между органами брюшной полости, расположенными в этом месте. Сам по себе спаечный процесс является защитной реакцией на воспаление органов, призванный локализовать очаг воспаления, однако, в тех случаях, когда образовавшиеся спайки нарушают функцию самого органа, либо близлежащих – это состояние можно рассматривать как патологическое. Поскольку в малом тазу располагаются женские детородные органы, то формирование там спаек, самым непосредственным образом может вызывать нарушения процессов зачатия и вынашивания беременности. Наиболее часто спаечный процесс в малом тазу развивается при воспалении аппендикса, тонкого и толстого кишечника, брюшины. В не меньшей степени представляют опасность воспаления маточных труб, яичников, которые в плане возникновения бесплодия, играют первостепенное значение.
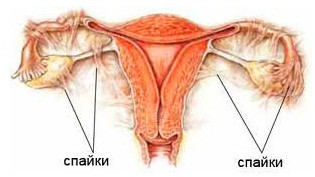 |
| Спаечный процесс в малом тазу |
Причины
- Наследственная детерминированность;
- воспалительные заболевания органов брюшной полости и малого таза;
- оперативные вмешательства на органах брюшной полости и малого таза;
- травма брюшины;
- продолжительное использование внутриматочной спирали;
- аборты;
- венерические заболевания;
- внематочная беременность;
- апоплексия яичника;
- эндометриоз;
- системные болезни соединительной ткани.
Более чем в половине случаев спаечная болезнь в малом тазу вызывается сочетанием двух и более причинных факторов. Заболевание может протекать в острой, хронической и прерывистой формах. Именно, при хронической форме заболевания, текущей бессимптомно и наиболее трудной для диагностики, формируется необратимый спаечный процесс. Течение спаечного процесса, в свою очередь, подразделяется на 3 стадии, из которых 3-я – самая неблагоприятная.
Симптомы спаечного процесса
- Боль в нижней части живота;
- боль в паховых областях;
- боль поясничной области;
- боли носят постоянный характер;
- по характеру боли ноющие, тупые;
- усиление боли при физической нагрузке, коитусе, дефекации, в процессе мочеиспускания;
- болезненные менструации;
- самопроизвольный аборт;
- преждевременные роды;
- отсутствие беременности в течение года при неиспользовании противозачаточных средств;
- чувство сухости во рту;
- метеоризм;
- запор.
Диагностика
Диагностика спаечного процесса в малом тазу начинается с анализа клинической симптоматики и анамнестических данных, гинекологического осмотра. Далее назначаются:
- УЗИ органов малого таза;
- гистеросальпингография;
- МРТ органов малого таза;
- мазок на влагалищную флору;
- ПЦР-диагностика половых инфекций;
- диагностическая лапароскопия.
На сегодняшний день наиболее предпочтительным методом диагностики спаечного процесса в малом тазу считается лапароскопический, позволяющий не только диагностировать данную патологию, но и выполнить, при необходимости, лечебные манипуляции.
Лечение спаечного процесса
Лечение спаечного процесса в малом тазу бывает консервативным и оперативным. Консервативной терапии отдают предпочтение при хроническом течении заболевания в первой его стадии. Ее цель – подавление воспаления и рассасывание спаек. Для этого применяют антибактериальные и фибринолитические препараты, НПВС, физиолечение. Во всех других случаях прибегают к лапароскопической операции по рассечению и удалению спаек. Рассечение спаек может выполняться лазером, электроножом, водой под давлением, что снижает травматичность операции. Прогноз после проведения такого рода хирургического лечения – вполне благоприятный.
Рекомендовано
- Консультация гинеколога.
- Консультация хирурга.
Источник
Таинственный ВЗОМТ
Аббревиатура ВЗОМТ обозначает «воспалительные заболевания органов малого таза». Так врачи называют целую группу заболеваний женских репродуктивных органов: воспаление матки, фаллопиевых (маточных) труб и яичников. По данным Министерства Здравоохранения, более половины (50-65%) гинекологических заболеваний связаны с воспалением органов малого таза. При этом за последние 10 лет (это уже статистика ВОЗ), число женщин с таким диагнозом увеличилось в 1,5 раза.
Причиной воспаления в большинстве случаев является инфекция, которая, как правило, начинается во влагалище, а потом переходит на шейку матки, маточные трубы и яичники. Именно поэтому в группу риска попадают прежде всего молодые женщины, ведущие активную половую жизнь с частой сменой половых партнёров.
Однако половой путь не единственный. Бактерии могут попасть в организм во время или после родов, аборта или процедуры выскабливания. Также причиной инфекции может стать внутриматочный контрацептив «спираль». Таким образом, ещё один фактор риска для развития воспалительного процесса – любые гинекологические вмешательства и манипуляции.
Симптомы и лечение
Воспалительный процесс в органах малого таза может проходить бессимптомно, а может давать о себе знать болями внизу живота и тазовыми болями, неприятными ощущениями при половом акте, мочеиспускании и дефекации. Должны насторожить выделения из влагалища с неприятным запахом, цветом и интенсивностью, а также нарушение менструального цикла. Кроме того, для ВЗОМТ характерны общая слабость, лихорадка, утомляемость, головная боль.
При сложных формах воспаления требуется госпитализация, однако чаще всего лечение проводится амбулаторно, и, если женщина точно соблюдает все предписания врача, вполне успешно. Лечение ВЗOMТ направлено прежде всего на устранение очага воспаления – инфекции. Антибиотики подбираются с учётом возбудителя. Важно даже при ослаблении симптомов завершить курс антибактериальной терапии, чтобы избежать рецидивов и перехода воспаления в хроническую форму.
К сожалению, воспаление опасно не только само по себе, но и теми изменениями, которые возникают в тканях и которые могут стать причиной проблем с зачатием позже, а именно – спайками. И тут только антибиотиками не обойтись.
Спайки – защита со знаком «минус»
В какой бы форме ни проходило воспаление, организм немедленно включает защитную функцию, пытаясь предотвратить распространение инфекции. Как это происходит? Уже на третьи сутки от начала заболевания воспаленные участки брюшины покрываются особым белком – фибрином, который, «склеивает» соседние ткани. Это, с одной стороны, ограничивает развитие воспаления, а с другой – становится основой для образования плотных сращений между органами – спаек. В течение месяца, когда воспалительный процесс уже снят, количество и объём спаек всё равно продолжает увеличиваться, а бороться с ним становится всё труднее. При этом спайки могут давать о себе знать болями внизу живота или совсем не проявляться в течение длительного времени. Часто единственным симптомом наличия спаек в органах малого таза становится невозможность наступления беременности.
Дело в том, что запаянный в фиброзную ткань яичник уже не может нормально функционировать. Проходимость маточных труб нарушается, и яйцеклетка не достигает полости матки. Разрастание соединительной ткани во внутреннем слое нарушает нормальную работу слизистой и делает имплантацию плодного яйца невозможной. Так у женщины развивается бесплодие. Кроме того, разросшаяся соединительная ткань создаёт препятствие для проникновения лекарств к очагу воспаления, снижая эффективность антибактериального лечения.
Ферментные препараты – необходимый компонент комплексной терапии
Чтобы избежать образования спаек уже в начале воспалительного заболевания, помимо антибиотиков, терапия должна включать ферментные препараты. В 2005 году на рынке появился новый фермент бовгиалуронидаза азоксимер.
Бовгиалуронидаза азоксимер – особый фермент, рассасывающий рубцовую ткань не только блокирует образование избыточной соединительной ткани, но и замедляет воспалительный процесс, помогает предупредить появление спаек при остром воспалительном процессе и хирургических вмешательствах, а также уменьшить их количество при хроническом воспалении. Кроме того, он увеличивает проницаемость тканей для других лекарственных средств, используемых в терапии, повышая эффективность лечения.
Ни одна женщина не застрахована от риска воспалительных заболеваний, однако при грамотном лечении можно избежать их последствий. Внимание к своему организму – общему состоянию, симптомам, оперативное обращение к врачу и старательное соблюдение всех предписаний позволяет решить проблему спаек до того, как они возникли.
Источник
