Скрининговое узи на пусто мочевой пузырь


Мочевой пузырь начинает развиваться из зародышевого лепестка с 25 дня с момента зачатия и окончательно формируется к 22 неделе беременности. К этому сроку мочевой пузырь достигает размера 8 мм. При трансвагинальном УЗИ орган виден уже на 11 неделе, при трансабдоминальном – с 16-й недели.

Аномалии мочеполовой системы встречаются крайне редко. Часто они связаны с хромосомными нарушениями и сопровождаются целым спектром нарушений и синдромов.
Ультразвуковая диагностика на 2 триместре выявляет 85% патологий. Наиболее часто встречающиеся аномалии мочевого пузыря:
Патологии и аномалии мочевого пузыря у плода
- Мегацистис. Это увеличение мочевого пузыря свыше 8 мм в продольном срезе на УЗИ. Патология обнаруживается на 10-15 неделе беременности. Вместе с ней обычно выявляется нарушение соотношения мочевого пузыря к копчико-теменной зоне (10,4% вместо 5,4%). Мегацистис имеет хромосомную природу и выражается в нарушении уродинамики вследствие закупорки или сращения уретры.
- Обструкция детрузора. Выражается в отсутствии сократительной способности мышечного слоя мочевого пузыря, отвечающего за изгнание мочи. На УЗИ мочевой пузырь имеет грушевидную форму, стенки тонкие, а сам орган увеличен в размерах. В случае обнаружения эхографических признаков патологии плод исследуется методом везикоцентеза. Затем проводят кариотипирование плода, и в случае подтверждения хромосомных отклонений женщину отправляют на аборт. То же самое происходит и при увеличении органа до 20-30 мм вместо положенных 8 мм. Существует вероятность нормализации после 13 недели беременности.
- Экстрофия. Это отсутствие передней стенки мочевого пузыря. На УЗИ мочевой пузырь отсутствует вовсе, но при этом структура почек остаётся без изменений.
- Атрезия. Отсутствие мочевого канала приводит к увеличению мочевого пузыря до таких размеров, что у плода значительно увеличивается объём животика. Женщине рекомендуют прервать беременность, потому что малыш может родиться с тяжёлой гипоплазией лёгких или умереть внутриутробно.
- Задний уретральный клапан. Эта проблема встречается только у мальчиков. У девочек встречается синдром pmne-bUy, который имеет схожие симптомы. Аномалия заключается в том, что из-за внутриутробного нарушения нижняя часть мочеиспускательного канала, выходящая в мочевой пузырь, слишком узкая, из-за чего происходит обратный отток мочи в почку. В результате возникает гидронефроз – скопление в почках лишней жидкости. У плода на УЗИ будут увеличены почки, а мочевой пузырь будет маленьким. Патология исправляется сразу после рождения малыша методом иссечения места патологического сужения уретры. Существует высокий риск гибели младенца из-за гипоплазии лёгких на фоне почечной недостаточности.
- Пузырно-мочеточниковый рефлюкс. В норме мочеточник входит в мочевой пузырь таким образом, что мышечная стенка органа служит клапаном, препятствующим оттоку мочи обратно в почку.
Если мочеточник входит в мочевой пузырь неправильно, то возникает рефлюкс – забросе мочи обратно в мочеточник. Аномалия не является основанием для прерывания беременности, потому что исчезает сама собой в первые 2 года жизни малыша. В тяжёлых случаях проводится хирургическое вмешательство.
Выводы
Патологии мочевого пузыря у плода хорошо видны на скрининговом УЗИ, поэтому такое обследование нельзя игнорировать. Делать скрининговое УЗИ плода нужно только с помощью хорошего оборудования.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Поделиться ссылкой:
Источник
Медицина совершенствуется с каждым годом. Еще несколько десятилетий назад для беременной женщины загадка половой принадлежности ребенка сохранялась до момента самих родов. Теперь стало возможно не только узнать пол ребенка, но и выяснить о возможности его врожденных заболеваний.
С этой целью проводится ультразвуковая диагностика. Будучи женщиной в интересном положении, вы вполне можете отказаться от манипуляции. Однако медики все же рекомендуют не ограждать себя от исследований, чтобы потом не кусать локти. Итак, рассмотрим УЗИ скрининг 1 триместра, его сроки и нормы
Немного о процедуре
УЗИ 1 триместр – процедура осуществляется в государственном медицинском учреждении абсолютно бесплатно.
Оно дополняется биохимическим анализом крови. Нельзя судить о результате по какому-то одному показателю. Для оценки рисков необходимо учитывать все полученные данные (протокол и цифровые значения анализа крови).
В совокупности эти манипуляции называются пренатальный скрининг.
Пренатальный означает «дородовой», то есть во время беременности. Скрининг дословно переводится как «просеивание». Если говорить на простом языке, то с помощью процедуры отсеиваются случаи с высоким риском врожденных дефектов.
Если таковой обнаруживается, то это является основанием для прерывания беременности. Однако последнее решение всегда остается за женщиной.
Что происходит?
УЗИ в первом триместре беременности направлено на тщательное изучение состояния плода и оценку показателей, сообщающих о его развитии. Как делают такую диагностику? Что смотрит сонолог во время процедуры?
- Количество плодов, состояние и размеры матки, а также придатки.
- Трубчатые длинные кости (плечевые, предплечье, голени, бедро). Производится точный замер этих участков, сопоставление между собой парных конечностей.
- Внутренние органы. Особенно специалиста интересуют желудок и сердце. На этом этапе еще достаточно тяжело
- рассмотреть их более точно, но важно установить, что органы располагаются в отведенных для этого местах.
- Головной мозг и сосуды. Эти части еще очень малы, поэтому необходима внимательность при проведении замеров.
- Окружность живота, длину плода от копчика до макушки.
- Особенно важно определить состояние нервной трубки, замерить носовую кость и область воротникового пространства.
Дополнительно врач производит замеры детского места, если оно уже сформировалось, обращает внимание на наличие желтого тела в яичнике и желточного мешка.
Если есть какие-то отклонения, например, отслойка плодных оболочек или гематома, то это также указывается в заключении.
Определение патологий при УЗИ скрининге 1 триместра позволяет оценить многие важные факторы и установить имеющиеся дефекты. Эта манипуляция является первым важным и особо значимым исследованием для будущей мамы и ее малыша.
В большинстве случаев результаты оказываются хорошими, что позволяет женщине успокоиться и наслаждаться новым положением. Если вам предстоит первое скрининговое УЗИ, то не поленитесь узнать, что она может показать.
Итак, какие патологии могут быть выявлены с помощью ультразвукового сканирования?
- Несвоевременное закрытие нервной трубки. Этот показатель говорит об отклонениях в работе нервной системы. Их тяжесть может быть косвенно определена уже сейчас. Зачастую причиной врожденных дефектов центральной нервной системы (ЦНС) становится неправильный образ жизни, поздняя беременность, генетическое нарушение или что-то другое.
- Омфалоцеле. Это состояние, при котором часть органов брюшной полости оказывается за ее пределами. Через грыжевое пупочное кольцо петли кишечника вываливаются наружу.
- Триплоидия. Данное состояние сообщает о присутствии тройного набора хромосом вместо двух необходимых. Оно говорит о генетической ошибке, причина которой может быть так и не выяснена.
- Разные синдромы (Дауна, Эдвардса, Патау, де Ланге, Смита-Опитца).
Все перечисленные патологические состояния являются очень серьезными. Также могут быть обнаружены и дополнительные отклонения, которые могут корректироваться: угроза прерывания беременности, предлежание плаценты, низкое прикрепление плодного яйца и так далее.
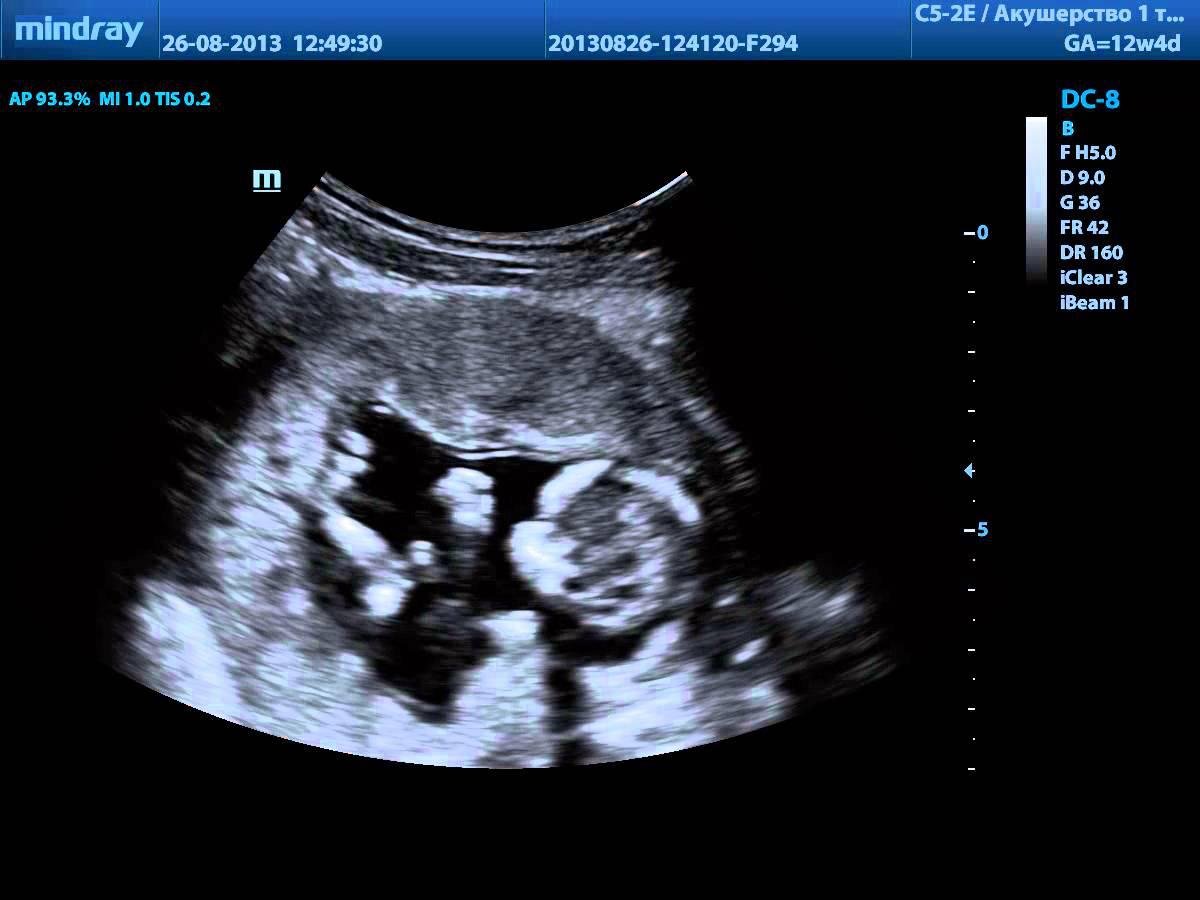
Результатом обследования является снимок, анализируя который, врач-сонолог может сделать выводы о развития и состоянии плода
Сроки проведения
Чтобы результат был оценен максимально правильно, необходимо проводить исследование в строго отведенное время. Когда женщине следует посетить кабинет ультразвукового сканирования – расскажет гинеколог.
Сроки проведения первого УЗИ скрининга варьируются от 10 до 14 недель. Если осуществить манипуляцию раньше, то ее результаты не будут показательными, так как некоторые параметры еще нельзя определить.
После 14 недель такие значения, как толщина воротниковой зоны и носовая кость, меняются. Они становятся также непоказательными.
Если вы не хотите разочароваться в результате, то поспешите уложиться в установленные нормы.
Скрининг 1 триместра гинекологи предпочитают назначать на двенадцатой неделю беременности. Именно в это время можно максимально точно установить предварительную дату родов и одновременно усмотреть имеющиеся патологии.
При назначении скрининга первого триместра нужно всегда учитывать длину женского цикла. Так, при коротком периоде целесообразно выполнить диагностику уже в 11 недель, а длинный цикл обязывает сделать исследование в 13-14 недель.
Нужна ли подготовка?
УЗИ в 1 триместре предполагает небольшую подготовку перед исследованием. Как происходит подготовка к скринингу?
Можно, конечно, обойтись без нее, но следует знать, что она позволяет получить более точные результаты. Они, в свою очередь, помогут врачу с высокой вероятностью поставить или опровергнуть какой-либо диагноз.
УЗИ в 1 триместре может проводиться двумя методами: абдоминальным и вагинальным.
Последний способ выбирается чаще из-за того, что он более информативен. Перед ним предстоит выполнить минимум действий: соблюсти личную гигиену и очистить кишечник естественным путем в день исследования.
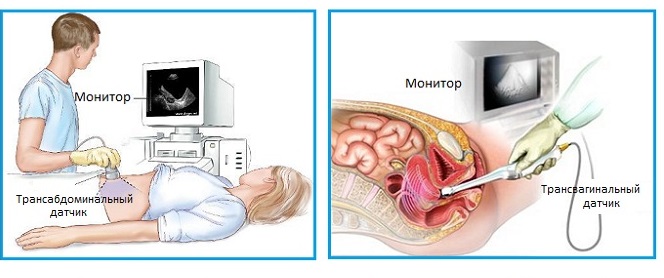
Оба вида обследования дают точные данные, однако, есть нюансы в точности полученного изображения и необходимых мерах подготовки
При абдоминальном УЗИ скрининге первого триместра, сроки и нормы которого должны быть сопоставлены, необходимо соблюдать диету за несколько дней до манипуляции. Питание должно исключать все газообразующие продукты.
Перед манипуляцией женщине предстоит выпить несколько стаканов чистой воды. Не следует при этом опорожнять мочевой пузырь, он должен быть наполненным. Для чего это нужно?
Мочевой пузырь в этом случае будет выполнять роль так называемой подушки. Он приподнимет беременную матку, что даст специалисту возможность лучше рассмотреть все особенности строения плода и снять замеры.
Если вы решили в 1 день выполнить 1 скрининг полностью, что является самым верным решением, то придется соблюдать дополнительные правила.
1. За несколько дней до забора крови необходимо отказаться от таких продуктов, как шоколад, морская рыба, цитрусовые, красные овощи и фрукты. Питание с присутствием аллергенов может исказить результаты диагностики.
2. За два дня до манипуляции необходимо отказаться от жирной и жареной пищи. Впрочем, это правило работает не только для скрининга. Любой забор крови предполагает соблюдение этих правил.
Обязательно вспомните дату своей последней менструации. Она обычно прописывается в карте беременной женщины. Но врач обязательно спросит вас о ней для уточнения данных и сопоставления показателей.
Какие значения принято считать нормальными?
Нормы УЗИ в 1 триместре беременности всегда прописываются врачом рядом с вашими показателями. Протокол, который выдается будущей маме, содержит много важной информации.
Поэтому постарайтесь его не потерять, а при первой возможности покажите его гинекологу. Сначала врачом делается расшифровка УЗИ, а если возникают вопросы и сомнения, то гинеколог обязательно обращает внимание на значения скрининга первого триместра (показателей крови).
Размер эмбриона
С замера этого показателя начинается любое исследование. При помощи манипуляторов специалист отмечает две точки: на макушке и копчике ребенка. Расстояние между ними и будет соответствовать копчико-теменному размеру (КТР).
Следует отметить, что малыш растет ежедневно. Поэтому показатели, полученные в 10 и 14 недель, будут сильно отличаться. Не следует сравнивать свои значения с замерами подруги или соседки. Лучше обратите внимание на нормы:
- в начале 10 недели КТР составляет 3-4 мм, а в начале следующей – 5 мм;
- на 11 неделе этот показатель должен укладываться в диапазон от 4,2 до 5,8 мм;
- ровно в 12 недель КТР варьируется у разных женщин от 5 до 6 мм, а в 13 недель может достигать 7,5 мм.
Воротниковая зона
Этот важный показатель первого скрининга рассматривается всегда. Именно он может указать на отклонения и заставить врача заподозрить врожденные патологии. Об отсутствии хромосомных аномалий говорят следующие значения:
- в 10 недель ТВП от 1,5 до 2,2 мм;
- в 11 недель – до 2,4 мм;
- в 12 недель значение составляет от 1,6 до 2,5 мм;
- а на 13 неделе оно равно 1,7–2,7 мм.
Носовая кость
Если в ходе скрининга 1 триместра выясняется, что носовой кости нет, то это может быть одним из признаков синдрома Дауна. Данный показатель – второй по значимости после ТВП.
· На сроке 10-11 недель носовая кость в норме обнаруживается, но ее еще невозможно измерить. В этом случае сонолог просто указывает наличие данного показателя.
· В 12 недель и позже носовая кость имеет размер от 3 мм. Поэтому данный период наиболее часто выбирается для проведения УЗИ первого триместра беременностей.
Работа сердца
Частота сердечных сокращений (ЧСС) определяет состояние этого важного органа. Она также меняется с увеличением срока. Вот основные нормы:
- 10 недель – 161–180 уд/мин;
- 11 недель – 152–178 уд/мин;
- 12 недель – 149–173 уд/мин;
- 13 недель – 146–170 уд/мин.
Расшифровка
Если хотя бы один показатель ультразвуковой диагностики не соответствует нормальным параметрам, то врач назначит дополнительное обследование. Его вид полностью зависит от того, какой результат был получен первоначально.
Например, при несоответствии размеров плода, но хороших показателях крови и отсутствии отклонений в ТВП назначается дополнительное УЗИ. Есть вероятность того, что первое исследование было проведено с ошибкой. Если есть подозрения на врожденные аномалии (соответствующие значения крови и отклонения от норм носовой кости и ТВП), то женщине может быть предложен амниоцентез.
Важно знать о последствиях забора амниотической жидкости, которые бывают весьма плачевными. Также гинеколог может назначить скрининг второго триместра, для которого также устанавливаются определенные сроки и нормы.
Как правильно расшифровать полученные данные? Если вы не имеете медицинского образования, то самостоятельно дать оценку полученной информации не сможете. Для этого вам следует обратиться к гинекологу или репродуктологу.
На основании ультразвуковой диагностики и показателей крови составляется дробное значение, которое показывает риск отклонений. Если он минимальный или стремится к нулю, то вы увидите слово «отрицательный».
Когда риск выше, ставятся цифровые дроби, например, 1:370, что может означать синдром Дауна у ребенка. О плохом результате и высоком риске сообщают значения, укладывающиеся в диапазон от 1:250 до 1:380.
Дополнительно
Важно знать, что на значения скрининга могут повлиять некоторые факторы. При оценке результата и расшифровке врач обязательно учитывает таковые.
- При экстракорпоральном оплодотворении показатели крови могут быть изменены. При этом по УЗИ все укладывается в пределы нормы.
- Избыток или дефицит массы тела приводит к смещению значения гормонов в соответствующую сторону. Ультразвуковые признаки остаются нормальными.
- Многоплодная беременность редко приобретает стандартные показатели крови. На УЗИ у малышей значения остаются нормальными, но могут быть и занижены.
- У женщин после 35 лет риск может быть завышен в связи с индивидуальными особенностями.
Что говорит о синдроме Дауна?
- У плода отсутствует носовая кость или ее невозможно измерить после 12 недель.
- Лицевые контуры сглажены более чем у других детей (можно обнаружить только с помощью современной аппаратуры.
- Патологический кровоток в протоке, обнаруженный при допплерометрии.
Как распознать синдром Эдвардса?
- Сердце плода имеет медленный ритм, сокращена ЧСС.
- Обнаруживается грыжа в области пуповины.
- Носовые кости не визуализируются на любом сроке.
- Пуповина имеет всего одну артерию вместо двух.
- Показатели синдрома Патау
- Необычно быстрое сердцебиение.
- Присутствуют аномалии развития головного мозга.
- Рост эмбриона нарушен, отмечаются маленькие размеры костей.
- Грыжа в области пуповины.
Подытожим
Скрининговое исследование первого триместра очень важно для оценки состояния плода. Некоторые патологии, установленные сейчас, могут быть скорректированы уже во время беременности.
Для их обнаружения и делают УЗИ. Другие отклонения требуют врачебного вмешательства сразу после родов (например, сердечные заболевания).
Есть аномалии, которые несовместимы с жизнью или обещают рождение ребенка-инвалида. В таких ситуациях женщине предстоит принять важное решение о сохранении беременности или ее прерывании.
Нельзя забывать о том, что есть риск ошибок, хоть он и невелик. Обязательно нужно перепроверить показатели, если они оказались не соответствующими нормам.
Источник
Это УЗ-обследование проводится при подозрении на воспалительные, опухолевые и другие патологии. По результатам диагностики составляется протокол, в котором описывается состояние мочевого пузыря. Что же стоит за данными, указанными в документе?
Как устроен мочевой пузырь
Чтобы разобраться в результатах диагностики, нужно иметь представление о строении и функциях органа.
Мочевой пузырь (мочевик) расположен в малом тазу и служит для сбора и выведения мочи. В нём различают:
- Верхушку, находящуюся сверху.
- Тело – срединную часть.
- Дно – нижний сегмент.
- Шейку – узкую часть, из которой выходит мочеиспускательный канал.
Орган удерживается срединной пупочной связкой, а также лобково-пузырной у женщин и лобково-предстательной у мужчин.
Мочепузырная стенка имеет многослойную структуру, хорошо просматриваемую при УЗ-обследовании.
С внутренней стороны орган выстилает слизистая оболочка, на которой имеется множество складок. Нет их только на особом участке – треугольнике Льето, куда выходят мочеточники, соединяющие мочевик и почки.
Следующий слой представляет подслизистую оболочку, в которой имеется множество нервных окончаний, позволяющих нервной системе регулировать мочеиспускание. При их перевозбуждении у пациента развивается нейрогенный мочевой пузырь – патология, сопровождающаяся постоянным желанием помочиться. Наличие большого количества нервных окончаний приводит к болям и частому мочеиспусканию при цистите, опухолях, мочекаменной болезни.
За подслизистым слоем находится мышечный, называемый детрузором, который выталкивает мочу в мочеиспускательный канал. Перед уретрой расположена круговая мышца – сфинктер, закрывающая выход в уретру и предотвращающая неконтролируемое выделение мочи.
Зачем в протоколе УЗИ указывается пол и возраст пациентов
Эти данные нужны для более точной диагностики, учитывающей половые и возрастные особенности.
У женщин мочевик имеет меньший объем, он немного расширен и сплюснут сверху. Отличается также связочный аппарат, удерживающий его на месте.
Различаются и соседние органы. У обоих полов сверху находятся петли кишок и брюшина, но у женщин там еще расположена матка. Сзади мужского мочевика расположены прямая кишка и семенные пузырьки, а за женским – матка вместе с шейкой и половые пути. Снизу у женщин находятся промежностные мышцы, а у мужчин – предстательная железа.
Опухоли и воспалительные процессы часто переходят с соседних органов и мешают мочепузырной функции, поэтому врачу необходимо знать нюансы такого «соседства».
Данные о возрасте пациента необходимы для оценки возрастных изменений. С годами мочепузырные стенки утолщаются, а сам мочевик сморщивается или чрезмерно растягивается. У пожилых людей тонус детрузора понижен, поэтому орган переполняется, а после мочеиспускания в нём остаётся большой объем остаточной мочи.
Методы проведения УЗИ мочевого пузыря
Существует несколько методик проведения этого исследования:
- Трансабдоминальное, при котором мочевой пузырь и соседние органы осматриваются через переднюю брюшную стенку. Методика выявляет внутренние патологические мочепузырные процессы, опухоли, проросшие внутрь мочевика, и воспалительные процессы, перешедшие извне.
- Трансперитонеальное, проводимое через кожу промежности. Таким способом удобно осматривать мочепузырную шейку и выходящий из нее мочеиспускательный канал.
- Трансректальное, осуществляемое через прямую кишку. Такое исследование очень удобно для мужчин, поскольку позволяет хорошо осмотреть не только мочевик, но и предстательную железу. Трансректальная диагностика также применяется у девственниц и женщин, которые не могут быть осмотрены через половые пути. Методика противопоказана при воспалительных процессах в прямой кишке и после недавно перенесенных проктологических операций.
- Трансвагинальное, проводимое через женские половые пути. Позволяет осмотреть мочевой пузырь и органы малого таза снизу.
Трасвагинальный и трансректальный методы подходят для осмотра пациентов с ожирением, у которых жировой слой на передней поверхности живота мешают прохождению ультразвука.
Методики часто сочетаются, например пациента осматривают трансабдоминально, трансперитонеально и и трансректально, чтобы разглядеть мочевик с разных ракурсов. Метод осмотра обязательно указывают в протоколе, поскольку в разных проекциях орган выглядит по-разному.
Почему на УЗИ мочевой пузырь имеет черный цвет
Тёмная окраска обусловлена свойствами ультразвука. УЗ-волны, посылаемые датчиком, приставляемым к коже или вводимым внутрь тела, отражаются от тканей и возвращаются обратно, принимаясь приемником. Данные передаются на компьютер, где обрабатываются и выдаются на монитор в виде черно-белого изображения.
Плотные структуры, хорошо отражающие ультразвук, выглядят на снимке светлыми (гиперэхогенными). Рыхлые ткани имеют более темную окраску. Поскольку мочевик полый, он не может отразить УЗ-волны и имеет чёрную окраску. Такие объекты называются анэхогенными.
Что такое наполнение пузыря и почему перед УЗИ нужно пить воду
Обычно врач перед УЗ-исследованием рекомендует выпить 500-700 мл воды. Это продиктовано структурой органа, на стенках которого находятся складки. Без наполнения будет сложно увидеть патологические очаги, находящиеся внутри складок. Кроме того, через наполненный мочевик при трансабдоминальном исследовании хорошо видны соседние структуры.
Наполнение мочевика нужно также для определения остаточной мочи. В этом случае пациенту УЗ-диагностика проводится дважды – до мочеиспускания и после него. В норме после похода в туалет в мочепузырном пространстве должно остаться 50 мл урины. Превышение этого показателя свидетельствует о нарушении отхождения мочи, причиной которого становятся:
- Увеличенная предстательная железа, перекрывающая мочеиспускательный канал.
- Неврологические заболевания, при которых нервная система плохо регулирует опорожнение.
- Атония – в этом случае из-за низкого тонуса детрузор не может вытолкнуть урину.
- Спазм сфинктера, блокирующего выход в уретру.
- Перекрытие мочеиспускательного канала опухолью, кистой, полипом.
- Мочекаменная болезнь, при которой камни мешают вытеканию урины.
- Опущение матки и влагалищной стенки, при которых смещается и мочевик.
Наполнение мочевика в норме должно быть удовлетворительным. Причина неудовлетворительного наполнения – плохая подготовка к исследованию, при которой пациент выпил мало воды или помочился непосредственно перед процедурой. Иногда малый объем мочи указывает на болезни почек, при которых урина плохо выделяется.
Контуры
В норме мочепузырные контуры ровные и гладкие. Размытость свидетельствует о следующих болезнях:
- Воспалительном процессе.
- Наличии опухолей, делающих стенку бугристой.
- Паразитировании гельминтов, вылупившиеся личинки которых внедряются в мочепузырные ткани. Их нахождение и последующая гибель сопровождаются фиброзом – очаговым утолщением стенки.
- Кальцинацией – защитным механизмом, при котором организм изолирует патологические очаги, закрывая их плотной оболочкой.
Поскольку патологические процессы могут затрагивать орган снаружи и внутри, в заключении указывается состояние его внутренних и наружных контуров.
Толщина стенок мочевого пузыря
При наполнении мочевика этот показатель составляет 2-4 мм, а после опорожнения увеличивается до 12-15 мм. Утолщение вызывается следующими процессами:
- Циститом – воспалением. Особенно сильно утолщается стенка при интерстициальной форме болезни, сопровождающейся сморщиванием и уменьшением мочевика.
- Туберкулезным поражением.
- Лучевым лечением.
- Постоянным принудительным выведением урины с помощью катетера.
Уменьшение толщины вызывается дистрофическими процессами и нарушением оттока урины. У таких больных обнаруживается перерастянутый, плохо работающий мочевой пузырь.
Объем органа
У женщин этот показатель составляет 250-550 мл, а у мужчин – 350-750 мл. Объем увеличивается при переполнении, вызванном нарушением работы детрузора, затруднением оттока урины, проблемами с нервами, обеспечивающими мочеиспускание.
Уменьшение объема вызывается:
- Сморщиванием, вызванным хроническими, атрофическими или воспалительными процессами.
- Наличием внутри камней или опухолей, уменьшающих свободное пространство.
- Сдавливанием снаружи опухолевыми очагами и увеличенными соседними органами.
Какие болезни выявляются во время УЗИ
Во время ультразвукового исследования выявляются мочепузырные патологии, в том числе протекающие скрытно. Опытный УЗИст, глядя на снимок, может предположить определённый диагноз.
Мутные пятна, представляющие собой взвесь из песка и слизи, появляются при воспалительных заболеваниях. Они могут образовываться в мочевом пузыре при цистите и попадать из почек и мочеточника при поражении верхних мочевыводящих путей.
Темные пятна на стенке – это дивертикулы. Так называются мешкообразные выпячивания, заполненные мочой. Выступающие участки вызывают проблемы с мочеиспусканием и даже могут приводить к разрыву стенки. Таким больным необходим постоянный УЗ-контроль.
При травмах внутри мочепузырной стенки видны темные очаги – гематомы – скопления свернувшейся крови.
Белые элементы на темном фоне – это камни (конкременты). Их отличие от опухолей и других новообразований – смещаемость при смене положения больного. Наиболее крупные камни могут отбрасывать тень, которую называют акустической.
Похожий вид имеют крупные плотные опухоли. В отличие от конкрементов, они не отбрасывают тени и не смещаются при изменении положения тела.
Предположить тип опухоли можно по ее внешнему виду. Как правило, доброкачественное новообразование имеет более ровную форму и отграничено от соседних тканей. Раковые опухоли расплывчатые и могут прорастать в другие органы.
В протоколе обязательно указывается наличие любых новообразований, их размеры, положение и количество.
Точно сказать о природе обнаруженного образования можно только после проведения гистологии. В этом случае делают биопсию с извлечением кусочка опухоли для лабораторной диагностики. Только так можно определить, есть ли у пациента рак.
Что делать, если на УЗИ мочевого пузыря показало патологические изменения?
В этом случае нужно обратиться к врачу-урологу, который назначит дополнительные исследования, уточняющие диагноз:
- Цистоскопию – осмотр органа при помощи прибора цистоскопа. Во время процедуры можно осмотреть внутреннюю мочепузырную поверхность, выявив патологические очаги, которые не видны во время УЗ-диагностики. Врач может удалить кисты, мелкие доброкачественные опухоли, взять образцы на гистологию и провести другие несложные манипуляции.
- Биохимический анализ крови на почечные показатели – креатинин, мочевину, мочевую кислоту, остаточный азот, белковые фракции, электролиты. Обследование выявляет восходящую инфекцию, перешедшую на почки или, наоборот, спустившуюся вниз – нисходящую.
- Общий анализ мочи. При мочепузырных патологиях в урине обнаруживаются белок и элементы крови.
- Посев мочи на флору и чувствительность к антибиотикам.
- Анализы на половые инфекции Фемофлор и Андрофлор назначаются для исключения воспалений, вызванных ЗППП. Обследование выявляет инфекционные поражения, в том числе не дающие никаких симптомов.
- Анализ на онкомаркеры РЭА, TPS, CYFRA 21-1, концентрация которых увеличивается при раке мочевого пузыря.
- При увеличении предстательной железы назначается анализ на ПСА – простатический антиген, являющийся маркером рака простаты.
После завершения обследования врач-уролог назначает лечение выявленных патологий, которое проводится под ультразвуковым и лабораторным контролем. УЗИ абсолютно безвредно, поэтому может неоднократно проводиться без вреда для здоровья.
Поделиться ссылкой:
Источник
