Синтопия мочевого пузыря у женщин
Мочевой пузырь (vesica urinaria) – непарный полый мышечный ор-ган, являющийся резервуаром мочи, поступающей в него по мочеточникам из обеих почек.
Мочевой пузырь расположен в переднем отделе малого таза позади лонного сочленения. Пустой пузырь полностью находится позади лонного сочленения, а при наполнении поднимается над ним.
Синтопия
Передняя поверхность мочевого пузыря прилежит к лобковому сим-физу и верхним ветвям лобковых костей, отделяясь от них слоем рыхлой соединительной ткани.
У мужчин к задненижней стенке мочевого пузыря частично прилежат ампула прямой кишки, ампулы семявыносящего протока и семенные пу-зырьки. Эти образования отделены от лежащего сзади них тазового отдела прямой кишки фасцией Денонвиллье-Салищева. К дну мочевого пузыря прилегает предстательная железа.
У женщин мочевой пузырь расположен несколько глубже на мочепо-ловой диафрагме, между пузырем и прямой кишкой находятся матка и вла-галище, с которыми мочевой пузырь связан своей задней поверхностью.
Сверху и с боков к мочевому пузырю прилежат отделенные от него брюшиной петли тонкой, сигмовидной, а иногда поперечной ободочной и слепой кишок.
Отношение к брюшине
С передней стенки живота брюшина переходит на переднюю и верх-нюю стенки мочевого пузыря, покрывая и часть его боковых стенок. Прикреп-ляется она к стенке пузыря при помощи рыхлой соединительной ткани и легко может быть сдвинута с места своего прикрепления. У места перехода брюши-ны образуется поперечная пузырная складка (plica vesicalis transversa). У муж-чин с задней поверхности брюшина переходит на семенные пузырьки и семя-выносящие протоки, а отсюда – на переднюю поверхность прямой кишки, образуя между ними щель – прямокишечно-пузырное углубление (excavatio rectovesicalis). С боковых стенок брюшина переходит на боковые стенки таза, формируя парную околопузырную ямку (fossa paravesicalis).
У женщин брюшина переходит с мочевого пузыря на матку, образуя пузырно-маточное углубление (excavatio vesicouterina). Отношение брю-шины к мочевому пузырю изменяется в зависимости от его наполнения. Когда мочевой пузырь пуст, брюшина покрывает его только сверху (ре-троперитонеальное положение). При наполнении мочевого пузыря брю-шина покрывает его с 3-х сторон (мезоперитонеальное положение).
В подбрюшинном отделе мочевой пузырь имеет выраженную висце-ральную фасцию.
Кровоснабжение
Артерии мочевого пузыря идут от внутренней подвздошной артерии (нижняя мочепузырная артерия – a. vesicalis inferior) и ее пупочной ветви (верхняя мочепузырная артерия – a.vesicalis superior. Помимо этого, дно мочевого пузыря снабжено и веточками средней прямокишечной артерии, внутренней половой артерии и запирательной артерии. У женщин кровь поступает к мочевому пузырю и из маточной артерии.
Венозный отток
Вены мочевого пузыря образуют сплетения в стенке и на поверхности мочевого пузыря. Впадают они во внутреннюю подвздошную вену.
Отток лимфы от стенки пузыря осуществляется в лимфатические уз-лы, расположенные по ходу внутренней и наружной подвздошных артерий и на передней поверхности крестца.
Иннервация мочевого пузыря осуществляется посредством пузырного сплетения. Нервное сплетение получает нервы из 2-х источников: симпа-тического происхождения – от нижнего подчревного сплетения и пара-симпатического – nn. splanchnici pelvini. Симпатические импульсы вызы-вают расслабление детрузоров и усиление тонуса сфинктера, а парасимпа-тические вызывают сокращение детрузоров и ослабление сфинктера.
Источник
Мочевой пузырь. Хирургическая анатомия женского мочевого пузыря.
Мочевой пузырь (vesica urinaria) является полым мышечным органом плоскоокруглой формы.
Форма мочевого пузыря и его отношение к соседним органам у взрослой женщины зависят от уровня наполнения, состояния прилежащих органов (наличия патологических изменений, положения матки, беременности и др.), а также от типа конституции, количества предшествовавших родов и пр. Наполненный мочевой пузырь имеет грушевидную форму, опорожненный – блюдцеобразную. У женщин он несколько более расширен в стороны, чем у мужчин, и сдавлен сверху. Все эти условия необходимо учитывать при оценке цистограмм.
Емкость мочевого пузыря составляет в среднем около 500-750 мл, однако она подвержена значительным индивидуальным колебаниям и также зависит от состояния соседних органов (беременная матка, опухоли, различные перенесенные операции на органах малого таза).
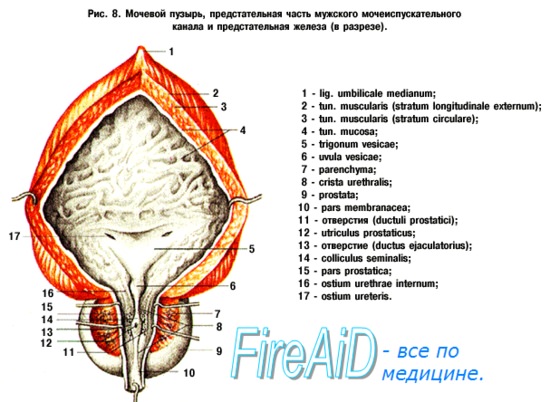
Различают следующие отделы мочевого пузыря: тело, верхушку, дно и шейку. Передневерхняя заостренная часть тела пузыря (corpus vesicae) называется верхушкой (apex vesicae); верхушка мочевого пузыря продолжается далее вверх, по направлению к пупку, в виде фиброзного тяжа (заросшего мочевого протока – urachus), проходящего в срединной пупочной связке. Наименьшую подвижность имеет задненижняя часть пузыря, или дно (fundus vesicae), обращенная к влагалищу; кпереди и книзу дно переходит в шейку мочевого пузыря (cervix vesicae), которая далее продолжается в мочеиспускательный канал. Мочевой пузырь имеет переднюю, заднюю и боковые стенки.
Передняя стенка опорожненного пузыря прилежит к лонному сращению и внутренней поверхности лобковых костей, а при наполненном мочевом пузыре – и к передней брюшной стенке, отделяясь от них позадилобковым клетчаточным пространством с проходящей в нем предпузырной фасцией.
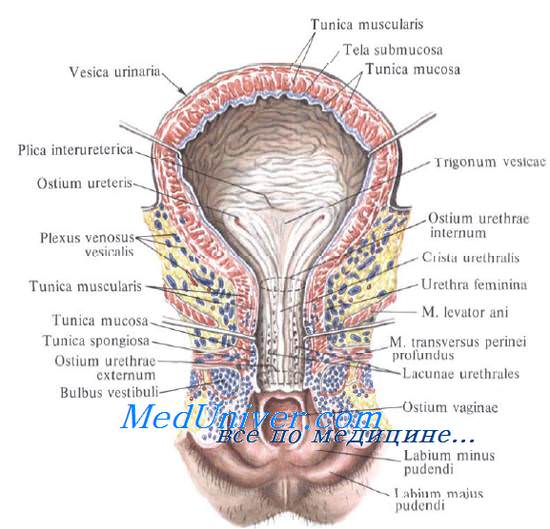
Задняя стенка мочевого пузыря вверху покрыта брюшиной и прилежит к передней поверхности тела матки, а внизу, подбрюшинно – к шейке матки и влагалищу. От шейки матки пузырь отделен выраженным слоем рыхлой клетчатки; от влагалища мочевой пузырь отделен лишь незначительным слоем клетчатки и, таким образом, прочно с ним связан посредством пузырно-влагалищной перегородки (septum vesicovaginale). Боковые стенки мочевого пузыря примыкают к мышцам, поднимающим задний проход, и отделяются от них посредством бокового (пристеночного) клетчаточного пространства таза.
Толщина стенки сокращенного мочевого пузыря может достигать 1,5 см, а растянутого – 2-3 мм. Стенка мочевого пузыря состоит из серозной оболочки, мышечной оболочки, иодсли-зистого слоя и слизистой оболочки.
Мышечная оболочка мочевого пузыря (tunica muscularis) состоит из гладких мышечных волокон; в ней различают три переплетающихся между собой слоя: наружный, состоящий преимущественно из продольных волокон; средний – наиболее мощный, циркулярный, образует мышечный жом мочеиспускательного канала (m. sphincter urethrae). Вокруг каждого устья мочеточников за счет этого слоя образуется подобие сфинктеров, препятствующих рефлюксу мочи из мочевого пузыря в мочеточники. Внутренний – самый тонкий, состоит из слабых пучков продольных, косых и поперечных волокон. Все три слоя гладких мышечных волокон составляют общую мышцу мочевого пузыря, изгоняющую мочу (m. detrusor urinae).
Слизистая оболочка мочевого пузыря (tunica mucosa) отделена от мышечного слоя хорошо развитой подслизистой тканью (tela submucosa), благодаря чему при пустом пузыре слизистая образует многочисленные складки; при растяжении пузыря эти складки расправляются.
Треугольник мочевого пузыря (trigonum vesicae)1 представляет собой передне-центральную часть дна пузыря и является наиболее фиксированным его отделом. Вершину треугольника образует шейка мочевого пузыря, открывающаяся во внутреннее отверстие мочеиспускательного канала (ostium urethrae internum); верхнебоковые углы треугольника составляют правое и левое устья мочеточников (ostia uTeterum), а основание – межмочеточниковая складка (plica interureterica).
Связочный аппарат мочевого пузыря.
Верхушка мочевого пузыря соединяется с пупком упоминавшейся выше срединной пупочной связкой. Нижняя часть мочевого пузыря фиксирована посредством мышц, поднимающих задний проход, и покрывающей их тазовой фасции. Передняя часть висцеральной фасции, которая фиксирует мочевой пузырь с обеих сторон к стенкам таза, образует боковые лонно-пузырные связки (lig. pubovesicale laterale). Часть висцеральной фасиии таза, расположенную между правой и левой лонно-пузырными связками, выделяют под названием средней лонно-пузырной связки (lig. pubovesicale medium). Последняя, обойдя вокруг мочеиспускательного канала, продолжается кзади и кверху, между задней стенкой мочевого пузыря и передней стенкой влагалища, т. е. переходит в упоминавшуюся выше пузырно-влагалищную перегородку (septum vesicovaginale), заканчивающуюся в области передней поверхности шейки матки. Кроме того, мочевой пузырь укреплен у лонного срашенкя посредством пучков гладких мышечных волокон лонно-пузырной мышцы (m. pubovesicalis), а сзади – аналогичными мышечными пучками, соединяющими дно пузыря с шейкой матки и называемыми пузырно-маточ-ными связками (lig. vesicouterinura, dextrum et sinistrum).
Об окружающей мочевой пузырь клетчатке (париетальной и висцеральной) говорится в нашей статье. Здесь следует отметить, что околопузырная клетчатка отделяется от околоматочного клетчаточного пространства фасциаль-ной перегородкой, положение которой соответствует направлению круглых связок матки.
Из аномалий мочевого пузыря следует отметить нередко встречающиеся его дивертикулы, эктопии и экстрофии.
Кровоснабжение мочевого пузыря осуществляется за счет парных верхних и нижних пузырных артерий (аа. vesicales superior et inferior), средних прямокишечных артерий (аа. rectales e), маточных артерий (аа. uterinae) и других близлежащих артерий.
Отток венозной крови осуществляется в венозное сплетение мочевого пузыря, маточное, влагалишное и прямокишечное (plexus venosus vesicalis, uterinus, vaginalis et rectalis); пo венам, одноименным с вышеперечисленными артериями, кровь изливается во внутреннюю подвздошную вену (v. iliaca interna).
Лимфатические сосуды мочевого пузыря весьма обильны в слизистой оболочке (на границе слизистой с подслизистым слоем) и в мышечном слое.
От мочевого пузыря лимфа оттекает преимущественно в подвздошные и внутренние подвздошные лимфатические узлы (nodi lymphatici iliaci et iliaci interni). Наиболее часто поражаемым метастазами является так называемый центральный лимфатический узел, расположенный под местом деления обшей подвздошной артерии (Е. Я. Выренков, 1951). Из перечисленных лимфатических узлов лимфа поступает в аортоабдоминальные (поясничные) узлы (nodi lymphatici lumbales). Часть лимфатических сосудов мочевого пузыря направляется в них непосредственно, минуя предыдущие группы лимфатических узлов. Имеется широкая связь лимфатической системы мочевого пузыря с лимфатической системой соседних органов, в частности влагалища, матки и придатков.
Иннервация мочевого пузыря осуществляется из пузырного сплетения (plexus vesicalis), в образовании которого участвуют симпатические нервы из обоих нижних подчревных сплетений (pl. hypogastricus inferior, dexter et sinister), парасимпатические – из внутренностных крестцовых (тазовых) нервов (nn. splanchnici sacrales s. pelvini), а также нервные веточки, отходящие от симпатического ствола, в основном тазового его отдела.
Нервные ветви от пузырного сплетения располагаются преимущественно в подсерозной клетчатке, мышечном слое, подслизистом и слизистой оболочке. Посредством большого количества соединительных ветвей пузырное сплетение связано со сплетениями матки, влагалища и прямой кишки.
После обширных гинекологических вмешательств в малом тазу (обычно по поводу опухолевого процесса) иногда формируется денервированный автономный мочевой пузырь с воспаленной и утолщенной стенкой и отечной слизистой.
Видео анатомия мочевого пузыря
При проблемах с просмотром скачайте видео со страницы Здесь
– Также рекомендуем “Мочеиспускательный канал. Хирургическая анатомия женского мочеиспускательного канала.”
Оглавление темы “Операции в гинекологии.”:
1. Хирургическое лечение трубного бесплодия
2. Сальпинго-сальпингоанастомоз. Техника сальпинго-сальпингоанастомоза.
3. Операция пересадки яичника в полость матки. Лимфатическая система матки.
4. Пути метастазирования опухоли при раке шейки матки и тела матки. Лимфатическая система яичников.
5. Расширенная абдоминальная экстирпация матки.
6. Основные этапы расширенной абдоминальной экстирпация матки.
7. Мочеточник. Хирургическая анатомия женского мочеточника.
8. Мочевой пузырь. Хирургическая анатомия женского мочевого пузыря.
9. Мочеиспускательный канал. Хирургическая анатомия женского мочеиспускательного канала.
10. Операции при недержании мочи. Операция прямой мышечной пластики сфинктера мочевого пузыря.
Источник
Мочевые органыПочкиПочка, тещ парный орган бобовидной формы. Редко наблюдается одна почка или три – четыре. Длина почки 10-12 см, ширина 6-8 см, толщина 3-5 см. Различают две поверхности почки: выпуклую – переднюю, fades anterior, и плоскую – заднюю, facies posterior, два края: вогнутый – медиальный, margo lis, на котором имеются почечные ворота, hilus renalis, и почечная пазуха, sinus renalis, и выпуклый – латеральный, margo lateralis, а также два конца – верхний, extremitas superior, и нижний, extremitas inferior. Почки у новорожденных относительно крупные, дольчатые; в дальнейшем дольчатость почек сглаживается. Строение почки. Почка состоит из коркового, cortex renis, и мозгового, medulla renis, вещества. Корковое вещество толщиной около 0,5 см сосредоточено по периферии органа, мозговое – состоит из 15-20 почечных пирамид, pyramides ге-nales, обращенных основанием к поверхности почки, а верхушками – к почечному синусу. Верхушки пирамид образуют почечные сосочки, papillae renales, на которых открывается множество сосочковых отверстий, foramina papillaria. Почечные пирамиды с прилежащими к их основаниям участками коркового вещества составляют почечные доли, lobi renales. Почка образована из нефронов, которые включают почечное тельце, состоящее из клубочка и его капсулы, проксимального извитого почечного канальца, петли неф-рона и дистального извитого канальца. Нефроны, соединяясь, образуют прямые и собирательные канальцы, открывающиеся на сосочках пирамид. Почечная лоханка, pelvis renalis, собирающая мочу, формируется из 2-3 больших почечных чашек, calyces renales majores, которые в свою очередь слагаются из 7-9 малых почечных чашек, calyces renales minores (рис. 129). Чашечково-лоханочный аппарат располагается в почечной пазухе. Лоханка и чашки состоят из слизистой, мышечной и соединительнотканной оболочек. Почка покрыта плотной фиброзной капсулой и окружена рыхлой соединительной тканью и почечной фасцией.
Рис. 129. Почка и ее чашечково-лоханочный аппарат. 1 – большие почечные чашки; 2 – малые почечные чашки; 3 – почечная лоханка; 4 – мочеточник; 5 – мозговое вещество почки; в – сосочки почечных пирамид; 7 – корковое вещество почки В воротах почки располагаются почечная артерия, почечная вена, лоханка, почечное нервное сплетение, лимфатические сосуды и узлы. Наиболее кзади лежит лоханка, далее кпереди – почечные артерия и вена. У детей корковый слой почки тонкий, извитые канальцы развиты слабо. Почечные чашки тонкие. Топография почек. Почки расположены в забрюшинном пространстве на уровне XI-XII грудных и I-II поясничных позвонков. Бывает высокое и низкое положение почек. Почки прилежат к ряду органов. Правая почка прилежит передней поверхностью к правой доле печени, нисходящей части двенадцатиперстной кишки, правому изгибу ободочной кишки, правым ободочным сосудам, сзади – к диафрагме, квадратной мышце поясницы, большой поясничной мышце, XII межреберному, подвздошно-чревному и подвздошно-паховому нервам, изнутри – к нижней полой вене и сверху – к правому надпочечнику. Левая почка прилежит спереди к желудку, селезенке, хвосту поджелудочной железы, нисходящей ободочной кишке, левым ободочным сосудам, сзади и сверху – к тем же образованиям, что и правая почка. Фиксация почек обеспечивается: 1) давлением брюшного пресса и создаваемым в результате этого внутрибрюшным давлением; 2) за счет глубины почечного ложа, где почка фиксирована внутрибрюшным давлением; 3) связочным аппаратом, образуемым почечной фасцией и брюшиной. Рентгеноанатомия почек. Рентгеноанатомическое исследование чашечково-лоханочного аппарата почек производится путем ретроградного введения контрастного вещества в лоханку через мочеточник. При ретроградной пиелографии на рентгенограмме хорошо видны мочеточник, лоханка, а также составляющие ее большие и малые почечные чашки. Паренхима почки, а следовательно, ее контур и положение, определяются рентгенологически путем введения контрастного вещества внутривенно или через аорту. Кровоснабжение почек осуществляется из почечных артерий, отходящих от аорты, отток венозной крови – через почечные вены в нижнюю половую вену. Лимфатические сосуды формируются из поверхностной и глубокой сетей и идут к поясничным лимфатическим узлам. Иннервация почек осуществляется почечным нервным сплетением. МочеточникМочеточник, ureter, – парный орган, имеющий форму трубки диаметром 0,4-0,7 см и длиной 25-35 см. В нем различают две части: брюшную, pars abdominalis, и тазовую, pars pelvina. Мочеточник имеет три сужения: 1) в месте выхода из почечной лоханки, 2) при пересечении общих подвздошных сосудов, 3) при входе в мочевой пузырь. Mежду сужениями находятся расширения. Мочеточник косо прободает стенку мочевого пузыря. У новорожденных мочеточник имеет длину 5-7 см. К 2 годам длина его удваивается, к 3 – утраивается. К 18-25 годам устанавливается окончательная длина мочеточника. Строение мочеточника. Стенка мочеточника состоит из трех слоев: 1) внутреннего – слизистой оболочки, 2) среднего – мышечной оболочки, 3) наружного – адвентиции. Топография мочеточника. Располагается в забрюшинном пространстве и малом тазу, прилегая к задней поверхности брюшинного мешка. При переходе в таз пересекает общие подвздошные сосуды, а ниже – запирательный нерв и передние ветви внутренних подвздошных сосудов. У женщин лежит кнаружи от матки, пересекает маточную артерию и идет к мочевому пузырю вблизи верхне-латеральной части влагалища. Рентгеноанатомия мочеточника. При заполнении контрастным веществом мочеточник хорошо заметен в виде длинной узкой тени от почки до мочевого пузыря. Кровоснабжение происходит за счет ветвей почечной, семенной, средней прямокишечной, нижней пузырной артерий, а также мочеточниковых ветвей (из брюшной аорты). Отток венозной крови идет по одноименным венам. Лимфатические сосуды обеспечивают отток лимфы в поясничные и внутренние подвздошные лимфатические узлы. Иннервация мочеточника осуществляется за счет plexus uretericus. Мочевой пузырьМочевой пузырь, vesica urinaria, – полый мышечный орган, предназначенный для скопления мочи и периодического выведения ее через мочеиспускательный канал. Форма, величина и положение мочевого пузыря связаны со степенью его наполнения, а также состоянием соседних органов. Наполненный пузырь имеет овоидную форму. Средняя емкость его 600-700 мл. Различают следующие части мочевого пузыря: верхушку, apex vesicae, обращенную кверху и кпереди, дно, fundus vesicae, – кзади и книзу, тело, corpus vesicae, – между верхушкой и дном, и шейку, cervix vesicae, – место перехода пузыря в мочеиспускательный канал. Кроме того, можно выделить поверхности: переднюю, верхнюю, заднюю и боковые. У детей пузырь более вытянутый, веретенообразной формы. Фиксация мочевого пузыря осуществляется за счет ряда связок и мышц. От верхушки мочевого пузыря к пупку проходит срединная пупочная связка, lig. umbilicale num, представляющая собой заросший мочевой проток, urachus. Кроме того, пузырь фиксирован гладкими мышцами: лобково-пузырной, m. pubovesicalis, к лобковому сращению и прямокишечно-пузырной, m. rectovesicalis, к прямой кишке. Строение мочевого пузыря. Стенка мочевого пузыря состоит из слизистой оболочки, подслизистой основы, мышечной оболочки, фасциального или брюшинного покрова. Слизистая оболочка серовато-красного цвета, складчатая. Складки отсутствуют только в области дна пузыря, где слизистая оболочка лишена подслизистой основы и сращена с мышечной оболочкой. Этот участок – треугольник пузыря, trigonum vesicae, расположен между устьями мочеточниковых отверстий, ostii ureteres, сзади и внутренним отверстием мочеиспускательного канала, ostium urethrae internum, спереди. Между мочеточниковыми отверстиями проходит межмочеточниковая складка, plica interureterica. Позади нее лежит позадимочеточниковая ямка, fossa retroureierica. Мочеточниковые отверстия прикрыты мочеточниковыми складками слизистой оболочки, valvae uretericae, которые препятствуют обратному затеканию мочи в мочеточник. При цистоскопии (осмотр полости пузыря с помощью цистоскопа) видны складчатость слизистой оболочки, мочеточниковые отверстия, выделяющие периодически (2-3 раза в минуту) мочу. В подслизистой основе, представленной рыхлой неоформленной соединительной тканью, лежат сети кровеносных и лимфатических сосудов и нервные сети. Мышечная оболочка состоит из пучков гладких мышечных волокон, лежащих в три слоя: наружный и внутренний – продольные, средний – циркулярный. Серозная оболочка (брюшина) покрывает мочевой пузырь частично – верхнюю, половину задней и боковых поверхностей. На остальном протяжении он имеет фасциальный покров. Топография мочевого пузыря. Мочевой пузырь располагается в переднем отделе малого таза. У детей раннего возраста большая часть пузыря находится выше симфиза, у стариков пузырь лежит глубоко в тазу. Спереди мочевой пузырь прилежит к симфизу и лобковым костям, вследствие чего при переломах этих костей возможно повреждение пузыря. Между мочевым пузырем и симфизом образуется залобковое клетчаточное пространство, spatium retropubica. К дну пузыря прилежат предстательная железа, которая плотно охватывает шейку пузыря и начальную часть мочеиспускательного канала, располагаясь над диафрагмой таза. Позади пузыря находятся семенные пузырьки и ампулы семявыносящих протоков. К задней стенке мочевого пузыря у мужчин прилежит прямая кишка, у женщин – матка и влагалище. По задне-боковой поверхности пузыря проходит мочеточник. На боковых поверхностях мочевого пузыря располагаются семявыносящие протоки, ветви внутренних подвздошных сосудов, пузырное венозное сплетение. К участкам мочевого пузыря, покрытым брюшиной, прилежат петли кишок (сигмовидной, тонкой, реже поперечной ободочной). Рентгеноанатомия мочевого пузыря. При рентгенологическом исследовании без введения контрастного вещества можно определить наличие в нем камней или инородных тел. При введении в пузырь контрастного вещества видны его форма и состояние стенок. Кровоснабжение осуществляется верхними пузырными артериями (из пупочной артерии) и нижними пузырными (из внутренней подвздошной артерии). Вены мочевого пузыря образуют пузырное венозное сплетение, plexus venosus vesicalis. От сплетения отходят верхние и нижние пузырные вены, впадающие во внутреннюю подвздошную. Отток лимфы происходит по лимфатическим сосудам, впадающим во внутренние подвздошные лимфатические узлы. Иннервация мочевого пузыря осуществляется пузырным нервным сплетением. Мужской мочеиспускательный каналМужской мочеиспускательный канал, urethra masculina, имеет форму трубки, которая начинается внутренним отверстием, ostium urethrae internum, в передне-нижней части мочевого пузыря и заканчивается наружным отверстием, ostium urethrae externum, на головке полового члена (рис. 130). Различают три части мочеиспускательного канала: предстательную, pars proica, в предстательной железе, перепончатую, pars membrana-сеа, в моче-половой диафрагме и губчатую, pars spongiosa, в губчатом теле мужского полового члена (см. раздел Мужской половой член, настоящего издания). Мужской мочеиспускательный канал имеет три сужения: у внутреннего отверстия, в перепончатой части и у наружного отверстия, а также три расширения: в предстательной части, в луковице мужского полового члена и перед наружным отверстием (ладьевидная ямка, fossa riavicularis). На протяжении канала образуется два изгиба в сагиттальной плоскости – верхний и нижний. У детей предстательная часть канала более длинная. Строение мужского мочеиспускательного канала. Стенка канала состоит из: 1) слизистой оболочки, 2) мышечной оболочки, 3) адвентициальной оболочки. В губчатой части мышечная оболочка не выражена. В слизистой оболочке много слизистых желез, gl. urethrales. Мышечная оболочка хорошо развита в предстательной и перепончатой частях и имеет два слоя: внутренний – продольный и наружный – циркулярный. Круговой слой мышц в начальной части канала образует непроизвольный внутренний сфинктер мочеиспускательного канала, m. sphincter urethrae internus. В перепончатой части имеется произвольный сфинктер канала, m. sphincter urethrae. Топография мужского мочеиспускательного канала. Предстательная часть канала со всех сторон окружена предстательной железой. Перепончатая часть проходит через моче-половую диафрагму. К ее задней поверхности прилежат gl. bulbourethrales. Губчатый отдел заложен в губчатом теле полового члена. Рентгеноанатомия мужского мочеиспускательного канала. При заполнении канала контрастным веществом он представляется в виде трубки. Могут быть видны его сужения. Кровоснабжение осуществляется ветвями нижних пузырных, артерий луковицы мужского полового члена и артерий мочеиспускательного канала (из a. pudenda interna). Вены канала образуют венозное сплетение. Отток крови идет через нижние пузырные и промежностные вены. Отток лимфы происходит из предстательной и перепончатой частей канала во внутренние подвздошные, из губчатой – в паховые лимфатические узлы. Иннервация мочеиспускательного канала осуществляется ветвями пи. perinei и n. dorsalis penis, а также plexus proicus. Женский мочеиспускательный каналЖенский мочеиспускательный канал, urethra feminina, – короткая, слегка изогнутая трубка длиной 3-3,5 см, которая начинается внутренним отверстием, ostium urethrae internum, и открывается впереди отверстия влагалища наружным отверстием, ostium urethrae externum. Вне акта мочеиспускания передняя и задняя стенки, канала соприкасаются одна с другой. При прохождении через моче-половую диафрагму мочеиспускательный канал окружен мышцей – сфинктером уретры, m. sphincter urethrae. Строение мочеиспускательного канала. Стенка женского мочеиспускательного канала состоит из таких же слоев, как и мужского. Кровоснабжение осуществляется ветвями нижней пузырной и внутренней срамной артерий. Венозный отток идет через венозное пузырное сплетение во внутреннюю подвздошную вену. Лимфатические сосуды из верхней половины канала подходят к внутренним подвздошным, а из нижней – к паховым лимфатическим узлам. Иннервация канала происходит за счет ветвей n. pudendus и plexus pelvicus. |
Источник

