Синегнойная палочка в мочевом пузыре лечение
Иногда в результатах анализов встречаются патогенные микроорганизмы, которые очень пугают пациентов. В статье мы расскажем, что делать, если обнаружена синегнойная палочка в моче.
Если в урине найден микроб, значит он попал в организм и начинается борьба. Этот коварный микроорганизм поражает не только мочеполовую систему, а и другие системы нашего тела. Синегнойная палочка довольно “крепкий орешек”, но все же с ней можно справиться.
Синегнойная палочка – это патогенная бактерия, которая является грамотрицательной. Палочка обитает в природе, а также в организме человека, являясь частью микрофлоры слизистых. Свои передвижения она осуществляет с помощью жгутика. В питании она не притязательная, как и к условиям окружающей среды. Развиваться может при температуре 4-42 градуса по Цельсию.
Она вырабатывает токсины(S и А), которые вызывают воспаления. Из-за того, что синегнойка создает пленку в пораженной зоне, очень сложно с ней бороться – не все антибиотики могут ее победить.
Пути заражения
Если обнаружена синегнойная палочка в моче у ребенка, нужно понять, каким путем она туда попала. Зачастую она оказывается в организме, особенно детском, в стационарных условиях. Когда пациент ослаблен, к нему и липнут многие бактерии. Именно во время лечения от других болезней иммунитет не в состоянии бороться еще и с синегнойкой. Взрослым справиться с ней проще, а вот детям особенно тяжело.
В больницах она живет везде. В респираторах, продуктах, туалете, раковине и даже средствах дезинфекции. Люди заражаются друг от друга и от медперсонала, а также от контактов с больничными резервуарами. В 20% случае инфецирования виновата эта бактерия.
Клиническая картина
Если найдена синегнойная палочка в моче, то зачастую речь идет об урологической инфекции. Это может быть цистит, уретрит, пиелонефрит. При различных манипуляциях, связанных с установкой катетера, во время операций эта бактерия может попасть внутрь организма и начать там размножаться. Болезнь может протекать в острой и хронической форме. Для последнего типа характерна бессимптомная картина. При этом обнаружить бактерию можно лишь при взятии анализа на бакпосев.
Ниже мы предлагаем ознакомиться с некоторыми признаками, указывающими на наличие синегнойки в организме:
- пенистая моча;
- частые мочеиспускания с сильными позывами;
- неприятно пахнущие мочевые выделения;
- боли во время выхода урины;
- наличие крови из-за чего урина становится необычного цвета;
- повышение температуры;
- боли в нижнем отделе спины.
Диагностика
Пока не обнаружена синегнойная палочка в мочеполовой системе, лечение врач не назначает, даже если есть вышеперечисленные симптомы. Для начала рекомендован общий анализ мочи. Если результаты указывают на воспаление (лейкоциты выше нормы), тогда врач обязательно предложит провести дополнительное исследование, направленное на обнаружение бактерии
Пациенту нужно собрать утреннюю мочу. Лаборант высеет ее в питательную среду, где уже находятся антибактериальные препараты, не дающие развиваться другим микроорганизмам. Благодаря этому можно будет обнаружить свойства, которые присущи синегнойке.
Когда в результатах указано число 10 в пятой степени КОЕ/мл, тогда есть все показания к терапии. Чтобы определить чувствительность бактерии к препаратам, используют метод дисков. С этой целью сверху посевной поверхности укладывают специальные диски, которые пропитаны антибиотиком.
Лечение
Подтвержденная по анализам синегнойная палочка в мочеполовой системе лечение требует в обязательном порядке. Продолжительность терапии зависит от конкретного случая. Ее устанавливает врач. Обычно лечение проходит в стационаре. Самые главные препараты – антибиотики. Когда установлена устойчивость палочки к некоторым средствам, тогда только начинается лечение.
Нередко параллельно назначается и местная терапия при помощи катетера, чтобы убить бактерию в мочевых путях. Иммунотерапия тоже будет не лишней, поскольку очень важно помочь организму справиться с врагом, используя все доступные методы.
Медикаментозное
Синегнойная палочка в моче лечится следующими препаратами:
- Антибактериальными средствами (Диоксидин);
- Антибиотиками полипептидной группы(Гентамицин, Зиомицин, Колистин и другие);
- Антибиотики пенициллиновой группы, а также цефалоспоринами(Тикарциллин, Цефоперазон, Карбенициллин и другие).
Народные способы
Средства народной медицины всегда выступают в роли дополняющих. И обязательно после разрешения доктора, особенно если найдена синегнойная палочка в моче у ребенка.
Листья осины. Из данного сырья готовят отвар. Нужно взять две столовые ложки сухих листьев и залить их водой. Варить около двадцати минут на слабом огне. Настаивать час, укутав теплой тканью из шерсти. Процеженный отвар принимают по две столовые ложки натощак.
Ягоды калины. Нужно взять одну столовую ложку ягод, залить их кипящей водой и варить на водяной бане около двадцати минут. Ягоды отжать, отвар процедить. Затем добавить два стакана воды(кипяченой). Пить четыре раза в день по половине стакана.
Профилактика
Медперсонал обязан регулярно проходить обследование, чтобы палочка была выявлена вовремя. Оборудование должно тщательно обрабатываться антисептиками и специальными растворами, убивающими всю патогенную флору.
Пациенты, которые тяжело больны, должны находиться в отдельных боксах. К первичной профилактике относят укрепление иммунитета. Если пациент питается здоровой пищей, тщательно моет руки и соблюдает элементарные правила личной гигиены, то синегнойная палочка в моче у него вряд ли будет обнаружена.
Поделиться:
Источник
Занимает особое место среди возбудителей уроинфекции, так как ее возбудитель – Peudomonas aeruginosa характеризуется природной ре-зистентностью к большинству антимикробных агентов, применяемых в клиниках, что обусловливает и тяжелые осложнения после инфицирования мочеполовой системы.<?xml:namespace prefix = o ns = “urn:schemas-microsoft-com:office:office” />
Этиология. Характерный биологический признак P. aeraginosa – способность синтезировать водорастворимый феназиновый пигмент – пиоцианин, окрашивающий питательную среду в сине-зеленый цвет, что значительно упрощает идентификацию приблизительно 70-80 % штаммов синегнойной граммотрицательной палочки. Они хорошо растут на искусственных средах, не ферментируют лактозу и образуют гладкие круглые колонии флуоресцирующего зеленоватого цвета со сладковатым запахом. В мазке, приготовленном из чистой культуры, палочки могут располагаться одиночно, парами или образовывать короткие цепочки.
Пути передачи синегнойной инфекции делят на основные и редко встречающиеся. К источникам, имеющим важное значение, относят больных, инфицированных синегнойной палочкой, а также руки обслуживающего медперсонала. Существенным фактором распространения этой инфекции становятся контаминированные предметы обихода, растворы, кремы для рук, полотенца для лица, салфетки для гениталий, помазок для бритья и т. п. К редко встречающимся относят пути передачи инфекции через инструменты, приборы и аппаратуру, которые подвергались дезинфекции, оказавшейся неэффективной; введение больному инфицированных жидкостей или растворов (альбумин, 5 % раствор глюкозы и др.); растворы или медикаменты, в состав которых входит недостаточно эффективное бактериостатическое средство, особенно при длительном его применении (глазные капли); дезинфицирующие растворы, в которых граммотрицательные бактерии могут сохраняться и даже размножаться (дезинфицирующие средства, содержащие фенол, и др.). Эпидемиология и общая патология. Синегнойная палочка проявляет патогенные свойства только при попадании в места с нарушенными нормальными защитными механизмами или вместе с возбудителями других инфекций. Эта инфекция поражает в основном госпитализированных больных с сопутствующими заболеваниями, лиц пожилого возраста и детей. Основным источником внутрибольничной инфекции являются больные. Меньший удельный вес приходится на долю бациллоносителей штаммов синегнойной палочки и ее естественных резервуаров, которые, тем не менее, необходимо учитывать при анализе распространения синегнойной инфекции. Попадая в организм через катетеры, инструменты или растворы для орошений мочеиспускательного канала либо влагалища, синегнойные палочки вызывают инфекции мочеполовой системы. Предрасполагающими факторами для их развития являются калькулез, врожденные пороки половых органов, постоянные или часто повторяющиеся катетеризации, простатэктомия. Характерно заражение в больничной обстановке, например, в урологических отделениях. Синегнойные палочки занимают одно из первых мест среди возбудителей инфекций, в пересаженной почке.
Клиническая картина. Синегнойная инфекция мочевыводящих путей, как правило, протекает хронически месяцами, а иногда и годами, нарушая функцию почек. Бывает бессимптомный и выявляется при бактериоскопическом исследовании мочи лихорадящих больных, нуждающихся в частой и постоянной катетеризации мочевого пузыря. Иногда урогенитальная инфекция переходит в генерализованную форму с клиническими явлениями сепсиса, начиная от транзиторных эпизодов лихорадки и кончая септическим шоком. Часто Синегнойная палочка впервые обнаруживается в моче спустя некоторое время после окончания курса антибиотикотерапии, проводимой в отношении чувствительных микроорганизмов у больных, подвергавшихся катетеризации.
Диагностика. В лабораториях используют бактериоскопическую диагностику и серологические методы исследования.
Бактериоскопическая диагностика не представляет трудностей, поскольку нетребовательность синегнойной палочки к питательным веществам дает возможность изолировать ее на любых достаточно простых жидких и плотных питательных средах. Однако, синегнойная папочка, оставаясь ведущим возбудителем инфекции, нередко находится в патологическом материале в ассоциации с другими граммположительными и граммотрицательными микроорганизмами. Для изоляции ее от других компонентов ассоциации используют ряд дифференциально-диагностических сред.
С помощью серологической диагностики в относительно короткие сроки можно правильно поставить диагноз. Подобными возможностями обладают иммунохимические методы, основанные на взаимодействии микробных антигенов с соответствующими антителами. С их помощью в биологических жидкостях выявляются как антигены возбудителя инфекции, так и антитела, вырабатываемые в ответ на антигенную стимуляцию иммунной системы.
Лечение и профилактика. К наиболее эффективным препаратам при инфекциях, вызванных синегнойной палочкой, относятся полипептидные антибиотики – полимиксины (полимиксины В и М, а также близкий к ним по строению колистин-полимиксин Е); аминогликозиды (гентамицин, тобрамицин, сизомицин, амикацин, нетилмицин и др.); бета-лактамные антибиотики – пенициллины широкого спектра действия и цефалоспорины (карбенициллин, тикарциллин, азлоциллин, мезлоциллин, пиперациллин, цефаперазон, цефтизоксин и др.); диоксидин – антибактериальный препарат для местного и парентерального применения.
Показаны иммунопрофилактика и иммунотерапия синегнойной инфекции с помощью антигенных препаратов, выделенных из различных компонентов клетки синегнойной палочки, а также с помощью полученных на их основе гипериммунной плазмы и иммуноглобулина.
Учитывая механизм и факторы распространения инфекций, обусловленных синегнойной палочкой, следует считать дезинфекцию и стерилизацию самыми эффективными способами предупреждения их распространения.
Источник
Синегнойная инфекция – это инфекционное заболевание, обусловленное инвазией синегнойной палочки. Является ведущей внутрибольничной инфекцией. Для хронических форм характерно поражение респираторного тракта с образованием «биологических пленок», для острого течения – бактериемия и поражение внутренних органов. Диагностика базируется на обнаружении возбудителя в биологических материалах больного. Лечение включает в себя этиотропную антибактериальную терапию, дезинтоксикационные средства, жаропонижающие и другие симптоматические препараты. В некоторых случаях показано хирургическое лечение.
Общие сведения
Синегнойная инфекция впервые была описана в 1850 году французским хирургом Седилем. В 1882-м французскому военному фармацевту Жессару удалось выделить чистую культуру возбудителя, а в 1916 году стала известна эпидемиология данного заболевания. Болезнь распространена повсеместно, бактерий обнаруживают в почве, воде и на растениях. Четкая сезонность отсутствует. В стационарах излюбленной локализацией считается физиотерапевтическое и реанимационное оборудование. Группами риска являются недоношенные новорожденные, дети до 3-х месяцев, пожилые, пациенты отделений гемодиализа, химиотерапии, нейрохирургии и реанимации, больные с муковисцидозом и иммуносупрессией.

Синегнойная инфекция
Причины
Возбудитель заболевания – синегнойная палочка (Pseudomonas aeruginosa) и её штаммы, представляет собой условно-патогенный микроорганизм, способный вызывать поражение только при отсутствии адекватного ответа иммунной системы. Источником инфекции служат больные люди и животные, бактерионосители, преимущественная локализация микроорганизма – кожа, кишечник. Заражение происходит воздушно-капельным и пищевым путем. Путь инфицирования при госпитальном заражении чаще контактный – через нестерильный инструментарий, руки медицинского персонала и предметы ухода за больными. Бактерия погибает при кипячении, во время автоклавирования, а также при воздействии 3% перекиси водорода и хлорсодержащих дезинфектантов.
Патогенез
При попадании микробов на поврежденную кожу или слизистую оболочку возникает массивная деструкция тканей, обусловленная воздействием экзотоксинов и продуцируемых бактериями веществ. В норме слизистая организма способна нивелировать воздействие синегнойной палочки ввиду мукоцилиарного клиренса и механического барьера. Привлечение нейтрофилов и активный фагоцитоз усиливают образование множества антибактериальных цитокинов, ферментов и свободных радикалов, служат активаторами системы комплемента и других звеньев гуморального иммунитета.
От 33 до 83% штаммов синегнойной палочки имеют эволюционно обусловленный механизм защиты от иммунной системы – образование биопленок, состоящих из скопления пораженных клеток и внеклеточного матрикса, включающего фибрин, секреторное отделяемое слизистых, альгинат, полисахариды и липиды. Известно, что бактерии лизируют нейтрофилы, усиливая рост собственных биопленок.
Классификация
Поражения, вызываемые синегнойной палочкой, можно условно разделить на местные и генерализованные (септические). Некоторые виды, в том числе инфекции ЦНС, сердца и средостения развиваются вследствие диссеминации возбудителя. В зависимости от топологии воспалительного очага различают следующие формы синегнойной инфекции:
- Инфекция респираторного тракта. Пациенты, находящиеся на длительной искусственной вентиляции легких, в 30% случаев переносят трахеобронхит и в 24% – пневмонию синегнойной этиологии.
- Инфекция ЛОР-органов. Синуситы развивается редко, при этом до 40% хронических средних отитов приходится на долю синегнойной палочки.
- Инфекция ЖКТ. Проявляется в виде тяжелой диареи, нередко с летальным исходом среди детей до года. С возбудителем связывают около 16% послеоперационных перитонитов.
- Инфекция глаз. Связана с длительным применением контаминированных контактных линз и глазных капель, часто приводит к панофтальмиту.
- Инфекция мочевой системы. Наиболее вероятно развитие катетер-ассоциированного острого пиелонефрита. С данным возбудителем связывают до 13% случаев острого простатита.
- Инфекция кожи. Возникает после пребывания в бассейне со сниженной концентрацией дезинфицирующих средств, может поражать ногти, подкожную клетчатку, мышечные фасции с формированием некрозов.
- Раневая инфекция. Составляет до 10% всех боевых инфекционных осложнений, становится причиной около 30% гнойных процессов при ожоговой болезни. Считается поддерживающим фактором формирования трофических язв.
Симптомы синегнойной инфекции
Инкубационный период патологии крайне вариабелен, может составлять от нескольких суток до десятилетий, поскольку микроорганизм является одним из условно-патогенных компонентов микрофлоры человека. Клинические проявления зависят от пораженного органа. У взрослых при инвазии пищеварительного тракта первыми симптомами являются лихорадка (не более 38,5° C), снижение аппетита, озноб, слабость, тошнота, реже рвота, вздутие и болезненность живота, частый кашицеобразный стул с кровью и слизью.
Маленькие дети при поражении ЖКТ становятся вялыми, сонливыми, отказываются от еды и питья, срыгивают, гастроэнтероколит протекает с высоким риском кишечного кровотечения. Синегнойная патология ЛОР-органов проявляется лихорадкой 37,5° C и выше, резкой болью в ухе, снижением слуха, желто-зеленым обильным отделяемым, иногда с примесью крови. Поражение дыхательного тракта протекает в форме пневмонии – с повышением температуры тела более 38° C, нарастающей одышкой, кашлем с обильной слизисто-гнойной мокротой.
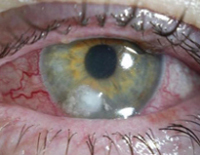
Псевдомонадная инфекция мочевыводящей системы характеризуется лихорадкой, болями в пояснице, частыми болезненными мочеиспусканиями, чувством неполного опорожнения мочевого пузыря, изменением цвета и запаха мочи. Глазные симптомы инвазии синегнойной палочки чаще выявляются в области одного глазного яблока, начинаются с появления рези, болей, чувства жжения, инородного тела, слезотечения, светобоязни и слизисто-гнойного обильного отделяемого. В дальнейшем может возникать снижение и помутнение зрения.
Поражение кожи проявляется высыпаниями в виде пятен и гнойничковых элементов по всему телу, включая сыпь на ладонях, подошвах и в носоглотке, увеличением лимфоузлов, постоянными головными болями (так называемая головная боль пловцов), зеленой окраской одной, реже двух ногтевых пластин, образованием болезненных уплотнений в подкожно-жировой клетчатке. Раневая инфекция возбудителя сопровождается появлением сине-зеленого гнойного отделяемого и гнойно-геморрагических корочек, увеличением зоны покраснения вокруг раны.
Осложнения
Мультисистемность и клиническое разнообразие симптомов синегнойной инфекции отражается на количестве осложнений данного состояния. К наиболее частым негативным последствиям относят генерализацию инфекционного процесса, инфекционно-токсический шок, у грудных детей – некротический колит. Высока вероятность абсцедирования и гангренозных изменений. Вялотекущее течение инфекции на слизистых уха, ротоглотки, носа, конъюнктивы и легких приводит к хронизации воспалительного процесса, формированию мезотимпанита, бронхоэктазов, ползучей язвы роговицы, частичной или полной глухоты, односторонней слепоты.
Диагностика
Диагноз выставляется на основании данных, полученных в ходе консультации инфекциониста. При возникновении обширных гнойных поражений обязательна консультация хирурга, по показаниям приглашаются другие профильные специалисты. Наиболее распространенными диагностическими методами подтверждения псевдомонадной этиологии болезни являются следующие инструментальные и лабораторные исследования:
- Физикальное обследование. При объективном осмотре обращают внимание на цвет раневого отделяемого, наличие сыпи. Поражение наружного уха, глаз проявляется гиперемией, обильным слизисто-гнойным отделяемым. В легких при пневмонии выслушивается ослабление дыхания, при перкуссии – притупление звука. В случае гастроэнтероколита обнаруживается болезненность по ходу кишечника, урчание; обязательно проводится визуальная оценка испражнений.
- Лабораторные исследования. Общеклинический анализ крови свидетельствует о наличии лейкоцитоза, палочкоядерного сдвига влево, ускорения СОЭ. В биохимических параметрах наблюдается увеличение АЛТ, АСТ, СРБ, снижение общего белка, гипоальбуминемия. В общем анализе мочи возможна протеинурия, гематурия. Анализ мокроты подтверждает большое число бактерий и лейкоцитов. В ликворограмме при поражениях головного мозга выявляется нейтрофильный плеоцитоз, клеточно-белковая диссоциация.
- Выявление инфекционных агентов. Золотым стандартом является бактериологическое исследование, осуществляемое в современных условиях методом масс-спектрометрии с обязательным определением антибактериальной чувствительности бактерии. Обнаружение возбудителя возможно с помощью ПЦР биологического материала из патологического очага. Серологическая диагностика (ИФА) выполняется неоднократно с промежутком не менее 10-14 суток для детекции роста титра антител.
- Инструментальные методики. Рентгенография органов грудной клетки, реже МРТ или КТ проводится с целью верификации легочных поражений, дифференциального диагноза. УЗИ органов брюшной полости, мочеполовой системы, мягких тканей, костей и забрюшинного пространства позволяет установить первичный очаг воспаления. Эхо-КГ показана при подозрении на инфекционный эндокардит. Колоноскопия, ФГДС назначаются с целью исключения новообразований пищеварительного тракта.
Дифференциальная диагностика синегнойной инфекции сложна ввиду многообразия клинических форм болезни. Наиболее распространенные поражения желудочно-кишечной системы дифференцируют с сальмонеллезом, шигеллезом и псевдомембранозным колитом. Кожные проявления отличают от гнойно-некротических поражений стрептококковой и стафилококковой этиологии. Инфекции дыхательной системы могут напоминать казеозную пневмонию при туберкулезе, саркоидоз, бактериальные воспаления легких. Причинами сепсиса могут быть различные вирусы, бактерии и грибы.
Лечение синегнойной инфекции
Стационарное лечение рекомендуется пациентам с органными поражениями, среднетяжелым и тяжелым течением болезни. Больные с нозокомиальной синегнойной инфекцией продолжают лечение в том отделении, где находились до манифестации инфекционного процесса, с обязательным проведением всех противоэпидемических мероприятий и санацией аппаратуры. Постельный режим необходим до устойчивого купирования лихорадки в течение 3-5 дней, его продолжительность зависит от степени инвазии, наличия осложнений и декомпенсации сопутствующих болезней. Специальная диета не разработана, рекомендован прием пищи с достаточным количеством белка, адекватный питьевой режим.
Этиотропная терапия синегнойной инфекции осложняется наличием у микроорганизма природной резистентности к некоторым антибиотикам пенициллинового и тетрациклинового ряда, триметоприму, частично к цефалоспоринам, карбапенемам и аминогликозидам. Применение антибактериальных средств допускается в режиме монотерапии или комбинированного лечения с сочетанием нескольких групп препаратов, назначаемых местно и системно. Основными антибиотиками, используемыми для инактивации синегнойной инфекции, являются «защищенные» пенициллины, фторхинолоны, цефтазидим, цефепим, имипенем, полимиксин Е, гентамицин, амикацин.
Средствами борьбы с инфекцией считаются гипериммунная антисинегнойная донорская плазма и противосинегнойный гамма-глобулин, Перечисленные препараты применяются реже в связи с возможным развитием сывороточной болезни, показаны при вялотекущем воспалительном процессе. Симптоматическое лечение включает дезинтоксикационную терапию, противовоспалительные и жаропонижающие средства. Хирургическое вмешательство необходимо при локализованных и разлитых гнойных процессах, заключается во вскрытии и дренировании гнойников, реже – ампутации конечности. Допускается местное применение раствора перекиси водорода, мазей с антибиотиками.
Прогноз и профилактика
Прогноз всегда серьезный. Синегнойная палочка нередко составляет полимикробные ассоциации – с кандидами, стафилококками, клебсиеллами, что утяжеляет течение патологии. Летальность при органных поражениях составляет 18-61%, повышается в случае инвазии внутрибольничного штамма синегнойной палочки. Предикторами вероятного смертельного исхода являются способность возбудителя продуцировать экзотоксин U, мульти-антибиотикорезистентность и септический шок.
Специфическая профилактика (поливалентная вакцина) показана медицинским работникам, ожоговым больным, пациентам с открытыми переломами и глубокими ранами, лицам с иммунным дефицитом, людям старческого возраста. Неспецифические меры сводятся к строгому соблюдению правил обработки медицинских инструментов и оборудования, контролю контаминации синегнойной палочкой персонала. Важны общеукрепляющие методы – закаливание, нормальный сон, полноценная еда, прогулки, физическая активность, неукоснительное соблюдение личной гигиены и своевременная санация гнойных очагов.
Источник
