Шов на мочевом пузыре последствия
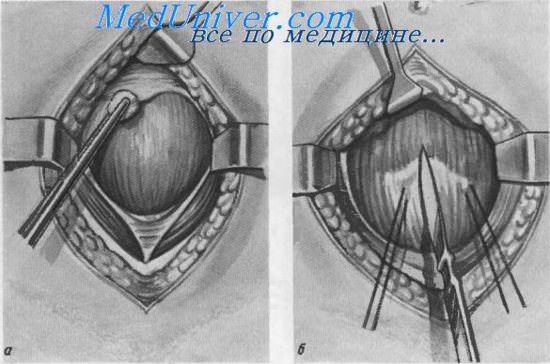
Правильно сделанный шов на мочевом пузыре идеально соединять края стенок, при этом способствовать быстрому заживлению раны. Сравнительный анализ нескольких способов сшивания мочевика показал, что шов, выполненный в один слой классическим непроникающим узловым способом, соответствует все нормам. Прочность сшивания, которые выполнялись в один и два последовательных слоя почти не имеют отличий.

Что нужно знать о качестве шва на мочевом пузыре
Особенности шовного материала
Материал, который используется для зашивания мочевого пузыря, должен быть прочным и устойчивым до тех пор, пока не затянется рана (2—3 недели). Он не должен провоцировать появление камней, а болезнетворные бактерии не иметь возможности влияния на скорость рассасывания использованных нитей. Накладывать не рассасывающиеся шовные материалы (полигликолевая кислота и полигластин) на мочевой пузырь противопоказано. Это связанно с их уязвимостью к инфицированной и щелочной среде, гидролиз длится от нескольких часов до 2-х дней. Поэтому рекомендуют использовать моноволокнистые нити из полигликона или полидиоксанона. Они отличаются особой устойчивостью на протяжении 1—2 недель независимо от воздействия инфекций.
Вернуться к оглавлению
Виды анастомоза
Для проведения терапии по удалению камней из мочевыделительных органов, в большинстве случаев требуется хирургическое вмешательство. Чаще операции выполняются на мочевыделительных трубках. Для соединения разрезанных концов мочетока нужно использовать 1 из 3-х доступных методов сшивания, которые выбираются в зависимости от метода удаления камней.
Вернуться к оглавлению
Анастомоз «бок в конец»
 Такой способ сшивания чаще всего применяется, когда мочеточник сужен.
Такой способ сшивания чаще всего применяется, когда мочеточник сужен.
Зачастую проводится при сужении мочеточника, например, вследствие лучевой терапии. Операция подразумевает пластику с резекцией суженной части мочеотвода и использование лоскута из мочевика для создания аностомоза. Если манипуляция выполнена верно, то натяжения не возникает, что существенно снижает риски осложнений. Недостатком шва выступает факт образования слепого мешка, что провоцирует к образованию камней и воспалительному процессу. Последовательность операции:
- После перевязывания проксимального отрезка выполняется продольное рассечение передней стенки мочеточника.
- Край дистального отрезка обрезают под косым углом. Длинна надреза должна равняться продольному разрезу другой мочевыводящей трубки.
- Края отрезков обрабатываются с помощью отдельных узловых швов, а после выполняется соединение частей мочевыводящей трубки.
Вернуться к оглавлению
Анастомоз «бок в бок»
Этот вид используют лишь тогда, когда мочеточник имеет маленький диаметр. Последовательность выполнения:
- После перевязывания краев мочеточника, проводится рассечение боковых стенок длиною 1 см.
- Края разрезов соединяют узловым швом. Обязательно нужно сохранять последовательность: сначала сшивается задняя стенка органа, затем передняя.
Вернуться к оглавлению
Способ Эммети и Ван Гуна
 Анастомоз “конец в бок” сейчас применяется чаще всего.
Анастомоз “конец в бок” сейчас применяется чаще всего.
Этот способ является самым применяемым, другие методы устарели и практически не используются. Состоит он в том, что после продольного рассечения выполняется обработка краев проксимального отрезка двумя П-подобными швами. Затем выполняется погружение отрезков мочеточника один в другой, нити завязываются. В конце пришивают узловым способом концы дальнего отрезка к пораженному.
Способ Эммети и Ван Гуна называют технику соединения отрезков мочеотвода «конец в бок».
Вернуться к оглавлению
3 важных условия для наложения швов
- Обнаружив дефект, отверстие раны в стенке мочевого пузыря нужно аккуратно растянуть поперек, используя швы-держалки и анатомические пинцеты.
- Если у раны мочевика большая апертура, то нужно визуально найти устья мочеиспускательных трубок, чтобы случайно не забрать их в шов.
- Идеальным шовным материалом для наложения сосудистых швов считаются капрон, лавсан, супрамид. Эти материалы прочные, но эластичные, с легкостью скользят, вызывая слабую тканевую реакцию.
Чтобы восстановить целостность стенок мочевика нужно применить 2 ряда швов, выполненных вертикально узловым способом. Они накладываются в 2 ряда: первый соединяет мышцы мочевого пузыря, не трогая слизистой оболочки, а второй полностью закрывает рану. Для выполнения такой техники сшивания доктора используют кетгут и круглые иглы.
Источник
Повреждения мочевого пузыря. Операции при повреждении мочевого пузыря.
Повреждения мочевого пузыря могут иметь место во время выполнения расширенных экстирпаций матки с придатками по поводу рака шейки матки; они могут быть внутрибрюшин-ными (чаще при брюшностеночных операциях) и внебрюшинными (при влагалищных операциях). Причиной травмы мочевого пузыря при гинекологических операциях могут служить различные нарушения его топографии, часто наблюдающиеся при воспалительных заболеваниях придатков матки, значительных спайках, интралигаментарных опухолях, атипическом расположении кистом яичников или фибромиом матки, а также технические трудности, возникающие при удалении большого количества тазовой клетчатки вместе с лимфатическими узлами в процессе выполнения операций по поводу злокачественных опухолей матки.
При подозрении на повреждение мочевого пузыря для уточнения характера осложнения следует воспользоваться металлическим катетером, введенным в мочевой пузырь через уретру. При обнаружении подобного осложнения во время операции лечебная тактика должна сводиться к немедленному зашиванию отверстия и обеспечению свободного опорожнения мочевого пузыря. Последнее обычно достигается введением постоянного катетера (в среднем на неделю), а иногда в случае самостоятельного мочеиспускания, при соответствующем контроле за достаточным опорожнением мочевого пузыря, наличии надлежащего ухода (повторные своевременные катетеризации, промывания пузыря малыми порциями антисептических растворов и т. д.) — и без введения постоянного катетера.
Техника шва мочевого пузыря быввет различной. Об однорядном шве пузыря уже упоминалось при изложении операции Боари. Чаще накладывается двухэтажный (двухрядный) шов тонким кетгутом. Первый ряд узловатых кетгутовых швов накладывается на мышечный слой, без прокалывания слизистой оболочки (во избежание инкрустации солями), второй ряд погружных кетгутовых швов накладывается на адвентициально-мышечные слои мочевого пузыря. При наложении швов на стенку мочевого пузыря целесообразно пользоваться кишечными иглами.
При внебрюшинном повреждении мочевого пузыря (например, во время влагалищных операций), особенно при наличии инфекции и мочевой инфильтрации, в послеоперационном периоде целесообразно использовать наложение надлобкового свища.

Надлобковый свищ мочевого пузыря (цистостомня).
а — сдвигание брюшинной складки кверху вместе с жировой клетчаткой; б — рассечение стенки пузыря
Если брюшная полость не была вскрыта, то по средней линии живота делается разрез брюшной стенки от симфиза вверх, не доходя 3—4 см до пупка. Внутренние края пирамидальных и прямых мышц тупо раздвигаются и тупыми крючками разводятся в стороны. Рассекается поперечная фасция и обнажается предпузырное клетчаточное пространство. Тупо раздвигаются предпузырная фасция и клетчатка до обнажения передней стенки мочевого пузыря. В области верхушки пузыря осторожно, тупым путем отслаивается кверху складка брюшины с жировой клетчаткой.
Ближе к верхушке пузыря на его стенку накладываются две толстые кетгутовые лигатуры-держалки с захватом мышечного слоя. При потягивании за держалки на стенке пузыря образуется поперечная складка, в области которой производится небольшой (1—1,5 см) продольный разрез стенки пузыря.
Во избежание инфицирования при истечении мочи пузырь перед вскрытием тщательно изолируют салфетками.
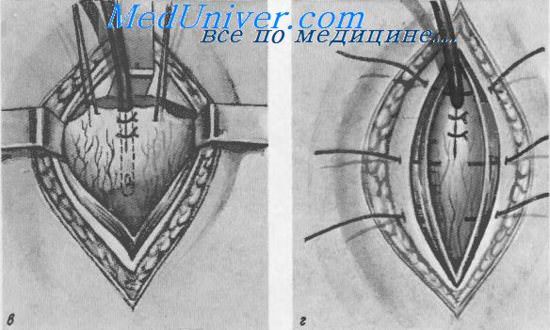
Надлобковый свищ мочевого пузыря (цистостомня).
в — введение и фиксация дренажной трубки; г — фиксация мочевого пузыря и ушивание раны
В полость вскрытого пузыря вводится катетер или дренажная трубка диаметром 1,5 см с косо срезанным сглаженным концом и 1—2 боковыми отверстиями около него. Разрез стенки пузыря выше трубки плотно ушивается узловатыми кетгутовыми швами с тем, чтобы дренажная трубка не могла выскользнуть из него.
Через верхний угол раны брюшной стенки трубку выводят наружу и рану ушивают послойно.
Для предупреждения развития флегмоны или мочевых затеков клетчатку предпузырного пространства дренируют, вводя между пузырем и симфизом марлевую турунду или дренажную трубку. Когда отпадает необходимость в этом, трубку из пузыря и дренаж из предпузырной клетчатки извлекают, а оставшийся раневой канал заживает самостоятельно.
– Вернуться в оглавление раздела “Гинекология”
Оглавление темы “Операции общей хирургии в гинекологии.”:
1. Операция кольпопоэза из отрезка прямой кишки. Операция кольпопоэза из брюшины прямокишечно-маточного углубления.
2. Хирургическая анатомия тонкой кишки в гинекологии.
3. Хирургическая анатомия толстой кишки в гинекологии.
4. Ушивание ран кишки и резекция кишки.
5. Ушивание ран толстой кишки.
6. Энтеростомия. Цекостомия. Аппендэктомия.
7. Повреждение мочеточников. Операции при повреждении мочеточников.
8. Повреждения мочевого пузыря. Операции при повреждении мочевого пузыря.
Источник
При надвлагалищной ампутации матки, операции Вертгейма во время отделения шейки матки, передней стенки влагалища от задней стенки мочевого пузыря последняя может быть ранена ножом хирурга. Однако чаще повреждение обусловлено наступающим в послеоперационный период некрозом участка задней стенки мочевого пузыря вследствие его денервации и нарушения васкуляризации во время операции. И в том и в другом случае образуются пузырно-влагалищные свищи.
Пузырно-влагалищные свищи, возникшие вследствие ранения стенки мочевого пузыря, называются первичными, а образовавшиеся на почве некроза стенки мочевого пузыря – вторичными (трофическими). В обоих случаях основное клиническое проявление страдания – выделение мочи из влагалища. Кроме того, различают высокие свищи, локализующиеся выше межмочеточниковой связки, и низкие, располагающиеся ниже ее. Гинекологические свищи, как правило, высокие. В зависимости от размеров свищей количество вытекающей из влагалища мочи может колебаться в широких пределах. При точечных высоких свищах из влагалища вытекает небольшое количество мочи и сохраняется нормальный акт мочеиспускания. У отдельных больных с высокими точечными свищами после акта мочеиспускания моча не выделяется из влагалища на протяжении 2-3 ч. Обширные свищи, а тем более так называемые мочеполовые руины проявляются полным отсутствием акта мочеиспускания и выделением всей мочи через влагалище. Постоянная мацерация наружных гениталий, кожи промежности, их инфицирование, дерматит приводят к развитию цистита, восходящего пиелонефрита и в конечном итоге – к почечной недостаточности. Этому способствуют рубцово-склеротические процессы в области треугольника Льето, стеноз устьев мочеточников, прогрессирующий гидроуретеронефроз. В послеоперационный период может появиться мочевая инфильтрация клетчатки таза, что приводит к повышению температуры тела, ознобу, увеличиваются лейкоцитоз крови и СОЭ.
Ранение мочевого пузыря во время операции, как правило, остается незамеченным, так как гинекологические операции проводятся при опорожненном мочевом пузыре и незначительное истечение мочи в операционную рану обнаружить нелегко. Выделение мочи из влагалища характерно для пузырно-влагалищных, мочеточниково-влагалищных и уретро-влагалищных свищей, По срокам выделения мочи из влагалища можно судить о первичных (через несколько часов после операции) или вторичных (через 2 -4 недели) свищах. Поэтому основное значение в диагностике пузырно-влагалищных свищей имеют специальные урологические приемы и инструментальные методы исследования, а также осмотр влагалища в зеркалах.
Наиболее простой диагностический прием основан на красочном феномене. Заключается он в следующем: влагалище туго тампонируют, мочевой пузырь наполняют окрашенной жидкостью (3% раствором колларгола или 0,4% раствором индигокармина). Окрашивание влагалищного тампона указывает на наличие пузырно-влагалищного свища и иногда на его локализацию (высокий или низкий). Косвенными признаками, помогающими различить высокие и низкие пузырно-влагалищные свищи, являются следующие. Если больная в горизонтальном положении удерживает до 100-120 мл мочи и затекания ее во влагалище не происходит, а в положении больной стоя моча вытекает из влагалища, можно думать о наличии низкого пузырно-влагалищного свища. В случаях удержания 100-120 мл мочи в вертикальном положении больной и обнаружения ее во влагалище в положении лежа следует считать, что свищ расположен высоко.
Наиболее точно диагноз устанавливается с помощью цистоскопии. Для осуществления достаточного наполнения мочевого пузыря влагалище или туго тампонируют, или накладывают кольпейринтер. Некоторые авторы рекомендуют проводить цистоскопию при коленно-локтевом положении больной. Цистоскопия дает возможность обнаружить свищ, установить его локализацию, размеры, степень изменений слизистой вокруг него и отдаленность его от устьев мочеточников. Диагноз пузырно-влагалищного свища устанавливается на основе данных цистоскопии, при обнаружении его пальпацией, при осмотре влагалища в зеркалах, когда свищ виден ad oculus или обнаруживается при выделении во влагалище окрашенной жидкости, предварительно введенной в мочевой пузырь.
Если ранение мочевого пузыря обнаружено во время операции, рана ушивается двухрядными погружными кетгутовыми швами (без захвата в шов его слизистой). В послеоперационный период в течение 8-10 дней моча отводится через постоянный катетер. Точечные пузырно-влагалищные свищи, как показывает опыт, в 50% случаев закрываются самостоятельно через 1 -1,5 месяцев после образования. Небольшие по размерам свищи (диаметром до 0,5 см) можно лечить методом эндовезикальной диатермокоагуляции – в 25-35% достигается закрытие свища. При больших свищах (диаметром более 0,5 см) проводят оперативное лечение. Если наступила мочевая инфильтрация окружающих свищ тканей (на 2-4-е сутки после операции), ушивать такой свищ в ближайшее время после операции не следует, так как оперировать на патологически измененных тканях не рекомендуется. Их ушивают так же, как и вторичные свищи, через 3-5 месяцев после операции.
Сущность всех известных методов оперативного лечения пузырно-влагалищных свищей заключается в ушивании дефектов стенок влагалища и мочевого пузыря. Высокие свищи целесообразно оперировать чреспузырным доступом, низкие – вагинальным. Успех операции обусловлен главным образом полным отделением задней стенки мочевого пузыря от передней стенки влагалища, при этом мочевой пузырь сокращается. Дефект стенки мочевого пузыря ушивают двухрядными погружными кетгутовыми швами, затем производят кольпоррафию.
Во всех случаях операций с пузырным доступом мы считаем, что отводить мочу необходимо в течение 8-10 дней посредством эпицистостомы. После оперативного лечения низких пузырно-влагалищных свищей, осуществляемого вагинальным доступом, для эвакуации мочи из мочевого пузыря устанавливают постоянный катетер на 8-10 дней.
В послеоперационный период назначают антибактериальную терапию, промывания мочевого пузыря небольшими порциями (по 40- 50 мл) антисептических растворов и туалет влагалища и наружных гениталий.
После обширных онкогинекологических операций и последующего оперативного лечения пузырно-влагалищных свищей иногда наступают расстройства мочеиспускания нейрогейного характера. Поэтому длительное время больные должны находиться под совместным наблюдением гинеколога и уролога.
Лечение пузырно-влагалищных свищей у больных с онкогинекологическими заболеваниями осложняется воздействием лучевой терапии – образуются так называемые лучевые свищи. В этих случаях оперативное закрытие свищей целесообразно проводить спустя 6-7 мес после лучевой терапии.
Самым простым и надежным приемом, позволяющим обнаружить ранения мочевого пузыря в ходе гинекологической операции, а тем самым предотвратить образование первичных пузырно-влагалищных свищей, является наполнение мочевого пузыря или перед операцией, или непосредственно в ходе операции, на этапе отделения влагалища от мочевого пузыря, небольшим количеством окрашенной жидкости (10-15 мл). Это позволяет ушить рану мочевого пузыря сразу при обнаружении. Единственной мерой профилактики вторичных пузырно-влагалищных свищей является бережное, щадящее отношение к тканям при отделении задней стенки мочевого пузыря от передней стенки влагалища, что, к сожалению, не всегда достижимо.
Источник
При резекции мочевого пузыря происходит удаление части органа. Данная операция проводится у женщин и мужчин любого возраста. Основное показание – это наличие злокачественных новообразований или дивертикулеза. Несмотря на то, что сама по себе процедура не сложная, реабилитационный период и возможные последствия могут доставить пациенту большой дискомфорт.
Сам по себе мочевой пузырь способен изменять свою форму в зависимости от количества мочи в нем. Верхушка органа представляет собой заостренную часть, которая прилегает к брюшной стенке. Тело – самая большая часть, локализуется в самом центре. Дно располагается внизу и кзади, а шейка пузыря располагается внизу.
Мочевой пузырь – это полый мышечный орган, который состоит из нескольких слоев. Так, тело пузыря сверху покрыто слоем гладких мышц, шейка пузыря покрыта поперечнополосатыми мышцами. Под мышцами расположен слой рыхлой соединительной ткани.
Наконец внутренний слой органа представлен слизистой оболочкой, которая состоит из переходного эпителия. Сфинктер располагается вокруг шейки, именно он выполняет функцию клапана, тем самым не допуская самопроизвольного мочеиспускания. Главная функция – это резервуар для скопления переработанной мочи, которая в дальнейшем удаляется из организма.
Резекция
Резекция мочевого пузыря — что это такое? Это хирургическая операция, проведение которой происходит только при злокачественных новообразованиях. В таком случае она обязательна и неизбежна. Проведение процедуры может проводиться трансуретральным способом или открытым. Самые распространенные виды резекции:
- Частичная и радикальная цистэктомия.
- Трансуретральная резекция.
- Эндоскопическое удаление лазером.
- Цистэктомия
В процессе операции на мочевом пузыре происходит частичное или полное удаление органа. При необходимости хирург также может удалить лимфатические узлы и органы половой системы, которые располагаются рядом.
Проведение частичной цистэктомии проводится при поверхностном виде рака мочевого пузыря. В результате происходит удаление только пораженного очага. При этом здоровые ткани остаются на месте, благодаря чему сохраняется большая часть моченакопительного органа.
Радикальная цистэктомия, напротив, требует полного удаления органа. К тому же проводится удаление лимфатических узлов, простаты у мужчин и матки вместе с трубами у женщин. Выполняется данная процедура не только лапароскопичесикм методом, но и полостным.
Разумеется, к полному удалению прибегают, если разрастание опухоли произошло на большой площади. Кроме того, этот вариант лишает возможности человека в будущем иметь детей.
ТУР
Данная методика используется не только в качестве хирургического вмешательства, но и как диагностическая процедура. Процедура безболезненна, поэтому данную методику стараются использовать как можно чаще, если это позволяет опухоль. Особенно эффективно применение данной операции на начальных стадиях заболевания, когда объем опухоли еще небольшой.
Кроме того, данная методика проводится с целью гистологического исследования. Благодаря тому, что ткани живота не теряют свою целостность период реабилитации после манипуляции значительно ниже.
Однако, проводить данную процедуру нельзя, если у пациента:
- наблюдается сужение уретры;
- имеются серьезные нарушения в работе сердечно-сосудистой системы, печени или почек;
- активный инфекционный процесс.
Размер опухоли для назначения ТУР не должен превышать 5 см. Также должно быть сохранено полное функционирование мочеиспускательного канала. В соседних лимфоузлах не должно быть метастазов.
Лазер
Данная методика имеет низкий риск развития осложнений после резекции мочевого пузыря. В результате использования лазера значительно сокращается период реабилитации у пациента. Кроме того, данный метод имеет более благоприятные прогнозы по сохранению эректильной функции по сравнению с ТУР.
Удаление полипа
Отдельное внимание следует уделить такой патологии, как полип. Несмотря на то, что полип – это доброкачественное новообразование, при отсутствии лечения оно может приобрести злокачественный характер. Из-за разрастания таких новообразований происходят серьезные нарушения в функционировании органа.
Чаще всего их формирование связывают с генетической предрасположенностью пациента, с нарушением обменных процессов. Хроническое воспаление и употребление никотина также увеличивают риск образования полипов.
 Источник: EtoPochki.ru
Источник: EtoPochki.ru
Проявляет это заболевание себя следующим образом:
- моча приобретает розовый оттенок из-за того, что сосуды мочевого пузыря повреждаются в месте прикрепления образования;
- происходит задержка мочеиспускания и появление болевого синдрома;
- развивается воспалительный процесс.
Назначается операция по удалению полипа мочевого пузыря в таких случаях:
- Большой размер новообразование или его быстрое разрастание.
- Кровотечение.
- Угроза перерождения в злокачественное образование.
- Нарушение оттока жидкости.
В других случаях за полипами могут наблюдать или назначают консервативное лечение.
Диагностика
Как и перед любой другой операцией, вначале пациента отправляют на диагностику, с помощью которой уточняется локализация опухоли, ее размер и строение. Могут назначить следующие исследования:
- В первую очередь проводят ультразвуковое исследование, так как это самый простой метод увидеть наличие образования.
- С помощью цистоскопии можно оценить состояние слизистой оболочки, а также взять небольшой образец для проведения гистологического исследования.
- Общий анализ мочи может указать на наличие атипичных клеток.
- Также допускается проведение уроцистографии с использованием контрастного вещества или компьютерной томографии.
- КТ также позволяет оценить состояние соседних органов и лимфатических узлов.
- Лучше всего, если была проведена биопсия.
Дальнейшая тактика ведения пациента целиком зависит от разновидности новообразования. Если после биопсии подтверждается злокачественность опухоли, то назначается дополнительное исследование брюшной полости с помощью компьютерной томографии, чтобы определить наличие метастаз.
При наличии воспалительного процесса в мочевом пузыре процедуру откладывают, а пациента отправляют на проведение бактериологического посева мочи. После чего назначается курс определенных антибиотиков.
Осложнения
Минимальные осложнения после операции на мочевой пузырь возникают при использовании лазера, однако даже этот метод не дает 100% гарантии. Чаще всего после операции у пациента могут возникнуть следующие осложнения:
- появление кровяных сгустков в моче;
- сильное кровотечение;
- тромбоэмболия;
- перфорация мочевого пузыря;
- развитие инфекции;
- нарушение мочеиспускания.
Образование данных осложнений может произойти как в процессе самого вмешательства, так и после него.
Свищ
Одним из распространенных осложнений после резекции мочевого пузыря считается образование свища, то есть срастание органа с соседними тканями. Так, у мужчин это кишечник и простата, а у женщин кишечник, матка и влагалище.
По своему строению фистула имеет несколько ходов, из которых происходит выделение мочи или гнойного содержимого. При выходе свища во внутренние органы происходит их нарушение, так как содержимое мочевого пузыря изливается в них.
Диагностируют свищ в мочевом пузыре после операции с помощью проведения рентгеноконтрастного исследования. Если размер фистулы менее 3 см, то назначается консервативное лечение. При больших размерах в обязательном порядке проводят операцию.
Реабилитация
Пациенту очень важно разобраться, какие бывают последствия и как проходит восстановление после резекции мочевого пузыря. После операции происходит установка системы, которая помогает контролировать функционирование органа. Кроме того проводится профилактика задержки мочи.
В первые несколько часов пациенту нельзя употреблять пищу и воду, лишь после того, как пройдет от 3 до 4 часов, и у пациента будет отсутствовать приступы тошноты, ему разрешают выпить немного воды. Употребление легкой пищи при отсутствии осложнений допускается только на второй день.
Пациент не должен осуществлять резких движений, поэтому в первые сутки после операции назначается строгий постельный режим. Назначаются антибиотики, употреблять которые следует первые 7-10 дней, чтобы избежать развития воспалительного процесса.
Как только произойдет изъятие катетера, могут появиться такие симптомы, как:
- боли;
- частые позывы к мочеиспусканию;
- жжение в уретре.
Однако они проходят через несколько недель и не считаются патологическим симптомом.
Диета
После операции на мочевом пузыре показана диета, которая помогает избежать задержки мочи. В рационе должно присутствовать как можно больше жидкой или полужидкой пищи, которая не должна содержать большого количества соли или специй.
Назначается ежедневное употребление большого количества жидкости. Из рациона должна быть исключена острая, копченая, жаренная и жирная пища. Лучше всего, если продукты будут приготовлены на пару или отварены. Можно есть мясо птицы, кролика, морскую рыбу и нежирный творог.
Таким образом, резекция мочевого пузыря – методика, которая позволяет избежать развития рака мочевого пузыря. При своевременном вмешательстве прогнозы весьма благоприятны. На начальных этапах заболевания вероятность развития рецидива минимальна, а правильное соблюдение диеты и прием медикаментов поможет быстро восстановиться.
Поделиться:
Источник
