Родился с пороком мочевого пузыря
Экстрофия мочевого пузыря это, пожалуй, наиболее тяжелый врожденный порок развития в урологии, при котором отсутствует передняя стенка мочевого пузыря и соответствующая ей передняя брюшная стенка (живота). Вся моча изливается наружу, половой член не имеет уретры, мочеиспускательный канал и головка члена расщеплены по дорсальной поверхности. Кавернозные тела укорочены за счет разошедшихся в стороны лонных костей. Слизистая мочевого пузыря под воздействием памперсов или пеленок подвергается эррозии и кровоточит, далее возникают полипы и признаки булезного воспаления. Некоторые из аномалий по внешнему своему виду вызывают просто шоковое состояние у людей, с ними сталкивающихся. Экстрофия мочевого пузыря встречается довольно редко. В среднем частота порока колеблется от 1 : 10000 до 1 : 50000 новорожденных.
Аномалии группы «экстрофия-эписпадия» представляют собой сочетание ряда пороков, объединенных единой этиологией и наличием по вентральной поверхности дефекта как минимум части мочевого пузыря и уретры. Проявления этой патологии варьируют от головчатой эписпадии до клоакальной экстрофии.
В случае эписпадии (Рис.1 А) наблюдают дефект уретры и в отдельных случаях сфинктера мочевого пузыря.
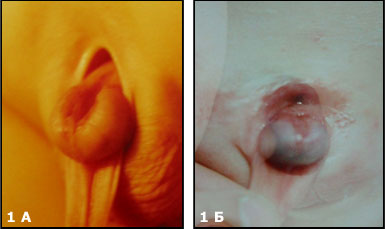
У больных с частичной экстрофией (Рис.1Б), отсутствует только небольшая часть передней стенки мочевого пузыря,
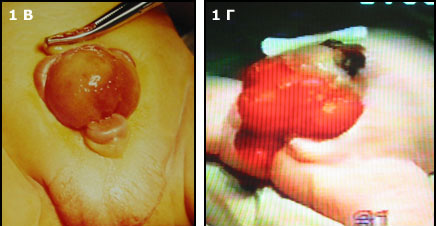
Классическая экстрофия (Рис.1В), когда весь мочевой пузырь расположен снаружи. И наиболее сложная форма экстрофии это клоакальная экстрофия (Рис.1 Г) когда мочевой пузырь представлен двумя округлыми порциями расположенными на расщепленной по передней поверхности толстой кишке, порок сопровождается огромным дефектом передней брюшной стенки и укороченным кишечником.
Открытые наружу мочевой пузырь и деформированные гениталии видны в первый же момент после рождения. И задача бригады, занимающейся лечением экстрофии, – решить, возможно ли обеспечить этому ребенку, здоровому во всех других отношениях, активную продуктивную жизнь, или он будет обречен на уединение, дискомфорт и безисходность.
Последние 3 десятилетия пластика мочевого пузыря стала довольно распространенным вмешательством, особенно в связи с тем, что все более часто появлялись сообщения об осложнениях операций отведения мочи в кишку. Однако, к сожалению, добиться удержания мочи у большинства пациентов с экстрофией мочевого пузыря, остается по-прежнему очень сложной проблемой, решить которую чрезвычайно трудно.
Первичная пластика (закрытие) мочевого пузыря Цели первичного закрытия мочевого пузыря следующие:
1. Ротация безымянных костей для вседения лонных костей и замыкания диафрагмы таза.
2. Закрытие пузыря и смещение его в заднее положение в полость малого таза.
3. Обеспечение свободного выделения мочи через уретру.
4. Мобилизация кавернозных тел от костей таза для первичного удлинения полового члена.
5. Закрытие дефекта передней брюшной стенки.
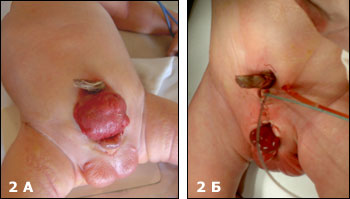
Мы располагаем опытом лечения новорожденных с экстрофией мочевого пузыря в Больнице Св.Владимира с 1996 г. Успешно оперировано более 130 новорожденных детей. ; Это самый большой опыт по числу наблюдений в России. Число осложнений составило не более 7%. Повторные операции были успешны. У многих детей после первой операции было достигнуто удержание мочи. У большинства удалось достигнуть мочеиспускания порциями и самое главное отмечен рост мочевого пузыря. т Первичное закрытие мочевого пузыря и сведение лонных костей без остеотомии у новорожденных детей с экстрофией мочевого пузыря. (Рис.2) и пластика шейки мочевого пузыря и уретры при тотальной эписпади
 |
| Рис.2 А.Ребенок 4 дней с классической экстрофией мочевого пузыря. Б.Тот больной после операции. |
Первым этапом пластика полового члена, обычно не проводится. Формирование уретры (Рис.3) это следующий последовательный шаг по коррекции данного порока, данную операцию мы выполняем в возрасте 2-3 лет.
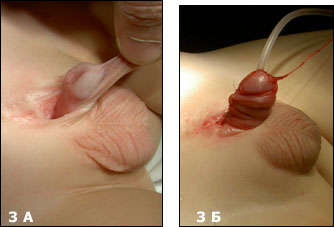 |
| Рис.3 А Ребенок 3 лет с экстрофией мочевого пузыря (после первичной пластики в возрасте 3 дня), Б- тот же ребенок после пластики уретры по Ренсли. |
Пластика шейки мочевого пузыря Этап лечения направленный на создание механизма по удержанию мочи. Важно понимать, что мочевой пузырь является резервуаром для накопления и эвакуации мочи. В случаях, когда исходный размер пузыря невелик, очень трудно сформировать качественный удерживающий мочу механизм, поскольку для этого требуется часть тканей самого мочевого пузыря.Именно поэтому дети с малыми размерами пузырной площадки и микроцистисом. Кроме того для хорошего заживления тканей в послеоперационном периоде после пластики шейки и адекватной работы дренажей необходим достаточный объем мочевого пузыря. По нашим данным необходимо иметь мочевой пузырь 120-150мл. Достигнуть роста мочевого пузыря у детей с микроцистисом и недержанием мочи для выполнения успешной пластики шейки считается одной из пока еще нерешенных проблем экстрофии. Больным с микроцистисом выполняют аугментирующие операции направленные на увеличение емкости мочевого пузыря. соединяя его с сегментом кишки (тонкой или толстой). Операция требует создания сухой стомы (аппендикостомы) – трубки из червеобразного отростка, с помощью которой осуществляют опорожнение мочевого пузыря катетером. В зависимости от емкости резервуара данную катетеризацию необходимо выполнять 4-7 раз в сутки. Кишечные резервуары требуют регулярного (каждый день) промывания, для отмывание слизи, которая может способствовать камнеобразованию и нарушению опорожнения резервуара.
Наиболее сложной задачей считается достижение естественного роста мочевого пузыря у детей с микроцистсисом для сохранения возможности естественного мочеиспускания и качественного удержания мочи. Для этого используется много методов, однако. эффективность их не столь велика. Медикаментозное лечение сопровождается слабым эффектом и нередко сочетается с непереносимостью препаратов. Механические способы растяжения мочевого пузыря в сочетании с отсутсвием удержания мочи – несовершенны и так же мало эффективны. Одним их способов решения данной проблемы стал метод обкалывания мочевого пузыря ботулотоксином. Расслабление стенки пузыря после данных инъекций в сочетании с медикаментозным и механическим растяжение пузыря позволяют достигнуть более значимого эффекта. .
Почему детей с экстрофией мочевого пузыря,оперируют новорожденными? В соответствии с международным протоколом (его придерживаются лидеры в лечении данной патологии Америка, Англия, большинство стран Европы) , коррекцию данного порока целесообразно выполнить в ранние сроки ( первые 2-5 суток после рождения). Столь ранние операции обусловлены возможностью сведения костей лона у больных с экстрофией мочевого пузыря без остеотомии (пересечения подвздошных костей) – пока кости остаются пластичными. Сведение лонных костей обеспечивает лучший эффект удержания мочи, что является наиболее сложной задачей подобных операций. Сведение лонных костей у мальчиков позволяет увеличить длину полового члена. (Рис.4)
Рис. 4 Мобилизация ножек кавернозных тел и сведение лонных костей , позволяют добиться увеличения длины полового члена.
Оперативные вмешательства в более поздние сроки, через 1 мес. и далее требуют проведения той же операции в сочетании с остеотомией по типу Хиари, что значительно травматичнее и сопровождается в несколько раз более сложным и продолжительным восстановительным периодом. Для чего необходима остеотомия? .Последние годы появились публикации о возможности откладывания этих операций на 6-8 мес. Или вообще выполнении первичного закрытия без сведения лонных костей или без остеотомии. Мы согласны, что при рождении ребенка ослабленного, с большим числом сочетанной патологии и очень маленьким размером мочевого пузыря – операцию можно отложить и до 1 года. Почему до 1 года. Необходимо выполнение остеотомии с фиксацией отломков спицами. У грудных детей спицы прорезываются и недостаточно стабильно удерживают отломки. Закрытие пузыря без остеотомии сопряжено с риском большого числа осложнений и самое главное низким косметическим и функциональным результатом. Так по нашим наблюдениям дети, которым сведение лонных костей или остеотомии не выполнями вовсе имеют диастаз лонных костей до 18см.( Рис.5.)
Рис.5. Косметические и функциональные результаты лечения экстрофии у больных без сведения лонных костей значительно хуже.
У мальчиков наблюдается укорочение полового члена, у девочек возможно выпадение матки и влагалища при беременности. Мнение, что сведение лонных костей не позволяет добиться желаемого результата, что лонные кости опять расходятся – неверно. Нужно понимать, что при экстрофии лонные кости недоразвиты и не растут в длину как у детей без данной патологии. У новорожденных детей оперированных в ранние сроки по стандартному протоколу, формируется фиброзный тяж между лонными костями и несмотря на отставание в росте лонных костей расхождение лонного сочленения значительно меньше, чем у детей которым сведение в новорожденном возрасте без остеотомии или в более старшем возрасте с остеотмией не делалось. Расхождение костей у большинства детей не более 3-4см. (Рис. 6)
Рис.6. Расхождение лонных костей после подвздошной остеотомии минимальное
Именно поэтому во всем мире больные с экстрофией мочевого пузыря концентрируются в крупных клиниках, имеющих большой опыт проведения подобных операций. Наш коллектив именно такой. Наша экстрофийная бригада урологи (Рудин Юрий Эдвартович и Марухненко Дмиртий Витальевич) обладают более 20 летним опытом закрытия мочевого пузыря у новорожденных. Это чрезвычайно важно при пузырных площадках малого размера. В нашей команде квалифицированный ортопед Чекериди Юрий Элефтерович, который накопил опыт подвздошных остеотомий при экстрофии более чем у 100 пациентов различного возраста (включая новорожденных) . Данный подход позволяет нам достигать лучших результатов лечения столь тяжелой патологии. В нашей стране нет четкого регламентирования проведения этих операций и зачастую хирурги из регионов обладающие опытом только 1-3 операций пытаются оперировать данных больных. Закрыть пузырь можно, но важно не только укрыть пузырь и погрузить его в область малого таза, но и создать удерживающий мочу механизм, для обеспечения роста пузыря в дальнейшем, для этого целесообразно иметь несколько больший опыт. Кроме того необходимо мобилизовать кавернозные тела полового члена для максимального увеличения его длины. Каждая повторная операция снижает эффективность лечения из-за грубых рубцовых процессов. Обращайтесь к профессионалам с опытом лечения этой сложно и достаточно редкой патологии
Если у Вас в городе или области родятся больные с экстрофией мочевого пузыря вы можете получить консультацию по тактике лечения и возможности проведения операции. Сразу после рождения важно сохранить поверхность слизистой мочевого пузыря от воспаления и булезных разрастаний. Для этого можно успешно использовать полиэтиленовую мягкую пленку (пищевую пленку для упаковки продуктов, она продается в рулонах) . Вырезается из пленки квадрат 12х12мм и делают 4-5 точечных отверстий в центре.для эвакуации мочи. Пленкой с отверстиями укрывают поверхность пузыря и одевают подгузник. Мы имеем колоссальный опыт проведения таких операций. Число осложнений минимально. Важно помнить, что детей желательно оперировать в первые 3-10 дней после рождения. Вы можете направить этих больных (при наличии Российского гражданства и страхового полиса у родителей, граждане других государств могут проходить лечение по хозрасчету) в клинику для дальнейшего лечения только после предварительного согласования с проф. Рудиным Ю.Э. по телефону (499) 164-13-65, 8-905-555-05-39. Не упустите время, проконсультируйтесь со специалистами
rudin761@yandex.ru
Читайте также статью “Первичная пластика мочевого пузыря местными тканями при экстрофии у детей” на сайте Российского независимого интернет-сообщества пациентов с экстрофией мочевого пузыря: https://bladderexstrophy.ru/articles-rudin-pervichnaya-plastika.html
Ю.Э.Рудин, Ю.Ю.Соколов, А.Ю.Рудин, А.С.Кирсанов, Е.В.Карцева. Объем операции при первичном закрытии мочевого пузыря у детей с экстрофией мочевого пузыря.
Ж. Детская Хирургия. 2020. №1, С.21-28 (1560-9510 (); 2412-0677 (Online) (№ 858 из Перечня ВАК)
Ю.Э.Рудин, Ю.Ю. Соколов, А.Ю. Рудин, Д.В. Марухненко, В.И. Руненко, А.С. Кирсанов, Е.В. Карцева, Н.В. Медведева Отсроченное первичное закрытие мочевого пузыря у детей с экстрофией и микроцистисом . Ж.Экспериментальная и клиническая урология. 2020 № 4. С. 146-154. (№ 2250 из Перечня ВАК)
Источник
Аномалии мочевого пузыря и мочеиспускательного канала
ИНФРАВЕЗИКАЛЬНАЯ ОБСТРУКЦИЯ У ДЕТЕЙ
Под собирательным термином инфравезикальной обструкции понимают препятствие оттоку мочи на уровне шейки мочевого пузыря или мочеиспускательного канала. Он включает в себя многочисленные аномалии и заболевания, основными из которых являются врожденная контрактура шейки мочевого пузыря, врожденные клапаны заднего отдела мочеиспускательного канала и гипертрофия семенного бугорка, врожденная облитерация мочеиспускательного канала.
Основным признаком инфравезикальной обструкции является затрудненное мочеиспускание, нередко регистрируемое со дня рождения, вплоть до полной задержки мочеиспускания с парадоксальной ишурией
При наличии обструкции в инфравезикальной области на первых этапах болезни регистрируется компенсаторная гипертрофия детрузора мочевого пузыря, в последующие сроки, при отсутствии лечебной помощи, констатируется его гипотония и в более поздние сроки атония. В этот период мочевой пузырь достигает больших размеров; для его опорожнения дети прибегают к надавливанию на пузырь. Вследствие возникшего патологического состояния в мочевом пузыре диагностируются дивертикулы, пузырно-мочеточниковый рефлюкс, хронический цистит и хронический пиелонефрит.
Врожденная контрактура шейки мочевого пузыря (болезнь Мариона). Заболевание наблюдают весьма редко. У мальчиков характеризуется развитием кольцевидной фиброзной ткани в подслизистом и мышечном слоях шейки. При гистологическом исследовании у детей старшего возраста наряду с фиброзом часто обнаруживают признаки хронического воспаления,
Симптоматика. Клиническая картина зависит от степени выраженности обструкции шейки и длительности заболевания (от незначительного затруднения мочеиспускания при отсутствии остаточной мочи и нарушении функции почек до задержки мочеиспускания по типу парадоксальной ишурии), развития пузырно-мочеточникового рефлюкса, уретерогидронефроза и почечной недостаточности.
Диагноз. Контрактуру шейки мочевого пузыря устанавливают на основании данных восходящей уретроцистографии и уретроцистоскопии. Урофлоуметрия в сочетании с цистоманомет-рией подтверждает наличие обструкции в области шейки и определяет функциональное состояние детрузора.
При уретроцистографии констатируется приподнятость дна и трабекулярность стенок мочевого пузыря, недостаточное контрастирование мочеиспускательного канала, при ццстоскопии – трабекулярность стенок пузыря, иногда определяется выпячивание задней стенки шейки, а у некоторых больных – гипертрофия межмочеточниковой складки.
Лечение. Применяются чреспузырные хирургические вмешательства – продольное рассечение шейки или У-образная пластика и трансуретральная резекция шейки пузыря. Последний вид оперативной коррекции наиболее распространен, так как высокоэффективен и малотравматичен.
Врожденные клапаны мочеиспускательного канала. Аномалия встречается относительно часто у мальчиков и представляет собой наличие перепонок (складок) в мочеиспускательном канале, обе стороны которых покрыты слизистой оболочкой.
Различают три типа клапанов уретры: I тип – клапан, имеющий чашеобразную форму (встречаются наиболее часто) и расположенный ниже семенного бугорка; II тип – воронкообразные клапаны (чаще множественные), идущие от семенного бугорка к шейке мочевого пузыря; III тип – клапаны в виде поперечной диафрагмы, расположенной выше или ниже семенного бугорка (рис. 56).
Несмотря на различные типы клапанов, клиническая симптоматика их проявлений однотипна и характеризуется теми же симптомами, что и при диагностировании врожденной контрактуры шейки мочевого пузыря. Иногда отмечается энурез и дневное недержание мочи.
Диагноз. В отличие от врожденной контрактуры шейки мочевого пузыря при клапанах уретры бужи, катетеры и цистоскопы свободно проходят в мочевой пузырь. При выведении головчатого бужа из пузыря в случае наличия клапана ощущается препятствие на уровне задней части уретры. При уретроскопии обнаруживаются клапаны на этом уровне.
На уретроцистограммах констатируется увеличение в размере мочевого пузыря и расширение задней части уретры в более поздние сроки – дивертикулы и пузырно-мочеточниковый реф-люкс.
При урофлоуметрии, профилометрии и цистоманометрии констатируется не только нарушение скорости мочеиспускания, но и локализация обструкции в области уретры.
Лечение. При наличии клапанов мочеиспускательного канала лечение оперативное – трансуретральная резекция.
Гипертрофия семенного бугорка. Врожденная аномалия характеризуется гиперплазией всех элементов семенного бугорка. Размер увеличенного семенного бугорка бывает различным; иногда он почти полностью обтурирует просвет мочеиспускательного канала.
Клиническая картина аналогична врожденной контрактуре шейки мочевого пузыря и клапанов уретры. У детей старшего возраста нередко в период микции регистрируется болезненная эрекция.
Диагноз. Устанавливается диагноз по результатам восходящей уретроцистографии: в области заднего отдела уретры выявляется дефект наполнения. При уретроскопии обнаруживается гипертрофированный семенной бугорок.
При катетеризации мочевого пузыря иногда ощущается препятствие в задней части уретры; нередко эта манипуляция сопровождается умеренным кровотечением.
Лечение. При гипертрофии семенного бугорка лечение заключается в его эндоуретральной резекции.
Врожденная облитерация мочеиспускательного канала. У мальчиков встречается крайне редко и всегда сочетается с другими аномалиями, часто несовместимыми с жизнью. При облитерации уретры моча иногда выделяется из незаращеиного урахуса или через врожденный пузырно-прямокишечный или пузырно-влага-лищный свищ.
Диагноз. Обычно диагноз устанавливается на основании отсутствия у новорожденного на протяжении первых 2 сут мочеиспускания и подтверждается невозможностью катетеризации мочевого пузыря.
Лечение. При врожденной облитерации мочеиспускательного канала проводится цистостомия, а при небольших зонах облитерации ее иссечение и сшивание участков уретры после их мобилизации.
Врожденные сужения мочеиспускательного канала. У мальчиков и девочек встречаются редко; чаще они локализуются в дис-тальном отделе. Основными симптомами врожденных сужений мочеиспускательного канала являются затрудненное и нередко учащенное мочеиспускание, энурез.
Диагноз. Устанавливается диагноз по данным уретрогра-фии (нисходящей и восходящей): в проксимальных отделах мочеиспускательный канал расширен. Такие признаки, как тра-бекулярность стенок мочевого пузыря, ложные дивертикулы, остаточная моча, выявляются только при резко выраженном стенозе.
Калибровка уретры у девочек бужами (от меньшего размера к большему соответственно возрасту девочки) позволяет только заподозрить стеноз, а не установить правильный диагноз, так как калибр уретры у них достаточно вариабелен.
Лечение. При нерезко выраженной обструкции лечение заключается в бужировании уретры. При стенозе дистального отдела мочеиспускательного канала показана меатотомия (рассечение наружного его отверстия). При этом в уретре на несколько дней оставляют катетер размера, соответствующего возрасту ребенка.
Прогноз при инфравезикальной обструкции, обусловленной различными аномалиями шейки и уретры, после восстановления пассажа мочи в первую очередь зависит от степени потери функции почек.
АНОМАЛИИ МОЧЕВОГО ПУЗЫРЯ
Агенезия (врожденное отсутствие мочевого пузыря). Крайне редкая аномалия, сочетающаяся обычно с пороками развития, несовместимыми с жизнью. Дети с этой аномалией, как правило, рождаются мертвыми или погибают в раннем возрасте.
Удвоение мочевого пузыря. Редкий порок развития характеризуется наличием двух изолированных половин мочевого пузыря, в каждую из которых открывается устье мочеточника. Соответственно обеим половинам пузыря имеется собственная шейка.
Полное удвоение пузыря сочетается с удвоением мочеиспускательного канала. При неполном удвоении имеется общая шейка и один мочеиспускательный канал. Иногда встречается неполная перегородка, разделяющая полость пузыря в сагиттальном или фронтальном направлении. Эта аномалия называется двухкамерным мочевым пузырем, она сопровождается нарушением опорожнения мочевого пузыря и развитием хронического воспаления. Лечение заключается в иссечении перегородки.
Дивертикул мочевого пузыря. Представляет собой мешковидное выпячивание стенки мочевого пузыря. Этот дефект у детей чаще бывает врожденным, реже приобретенным. Чаще отмечаются одиночные, реже множественные дивертикулы. В образовании врожденного дивертикула участвуют все слои стенки пузыря. Множественные дивертикулы в большинстве случаев ложные и представляют собой выпячивания слизистой оболочки между мышечными пучками детрузора и возникают при инфравезикаль-ной обструкции и спинальных формах нейрогеиного мочевого пузыря.
Обычно дивертикулы располагаются на заднебоковых стенках мочевого пузыря, в области устьев мочеточников, значительно реже – на верхушке и в области дна пузыря. Величина их различна. Иногда дивертикулы достигают размеров мочевого пузыря.
Наличие дивертикула приводит к застою в нем мочи (особенно при узкой шейке дивертикула), развитию цистита и пиелонефрита, камней пузыря. Иногда в полость дивертикула (при больших его размерах) открывается одно из устьев мочеточника. Нередко в этих случаях возникает нарушение замыкательной функции мочепузырно-мочеточникового соустья, в результате чего возникает пузырно-мочеточниковый рефлюкс с нарушением функции почек и атаками пиелонефрита.
Основные симптомы дивертикула мочевого пузыря – затруднение мочеиспускания, иногда полная его задержка, и мочеиспускание в два приема – сначала опорожняется мочевой пузырь, затем дивертикул.
Основную роль в диагностике дивертикула играют цистоскопия и цистография, которые позволяют выявить дополнительную полость, сообщающуюся с мочевым пузырем (рис. 54). Тень дивертикула наиболее четко определяется в косой или боковой проекции.
Лечение. При наличии истинного дивертикула лечение оперативное: трансвезикальная дивертикулэктомия. При расположении устья мочеточника в дивертикуле выполняется дивертикулэктомия и уретероцистоанастомоз по антирефлюксной методике. При ложных дивертикулах необходима ликвидация инфравези-кальной обструкции.
Экстрофия мочевого пузыря. Аномалия представляет собой врожденное отсутствие передней стенки мочевого пузыря (рис. 55), Отмечается у одного на 40 тыс. новорожденных. Мальчиков с экстрофией мочевого пузыря рождается в 2 раза больше, чем девочек. Это наиболее тяжелый вид порока развития нижних отделов мочевых путей.
Клиническая картина.
Для экстрофии весьма характерно, что в проекции расположения мочевого пузыря отсутствует передняя брюшная стенка и передняя стенка мочевого пузыря. Слизистая оболочка заднебоковых стенок ярко-красного цвета, выбухает в надлобковой области, легко кровоточит. При натужи-вании и крике больного стенка мочевого пузыря значительно выпячивается. С ростом ребенка констатируют метаплазию слизистой оболочки, ее рубцевание, иногда она покрывается папилло-матозными разрастаниями, Мочепузырный треугольник сохранен; в нижнем отделе задней стенки среди грубых гипертрофированных складок слизистой оболочки обнаруживаются устья мочеточников, открывающиеся наружу на вершине конусовидных возвышений. Вытекающая моча вызывает мацерацию кожи и ее рубцовые изменения. Пупок отсутствует или расположен на границе кожи и слизистой оболочки пузырной пластинки. Диаметр экстрофирован-ного мочевого пузыря в состоянии покоя у новорожденных и грудных детей колеблется в пределах 3-8 см. Расхождение костей лобкового симфиза (лонного сочленения) достигает 4-7 см, что отражается на походке больных – «утиная» походка.
Экстрофия всегда сопровождается пороком развития мочеиспускательного канала – тотальной эписпадией, часто паховой грыжей, крипторхизмом, выпадением слизистой оболочки прямой кишки, аномалиями верхних и нижних отделов мочевых путей, у девочек – удвоением влагалища, наличием двурогой матки и т. д. Уход за детьми с экстрофией мочевого пузыря крайне труден. Постоянный контакт слизистой оболочки пузыря с внешней средой, наличие пороков развития верхних отделов мочевых путей и т. д. – все это способствует быстрому развитию пиелонефрита.
Лечение. При экстрофии мочевого пузыря лечение только оперативное, оно должно выполняться в самые ранние сроки – от периода новорожденности до года. Способы операций делят на три группы: 1) реконструктивно-пластические операции, направленные на пластику передней стенки мочевого пузыря и брюшной стенки за счет местных тканей или использования различных пластических материалов; 2) пересадка изолированных мочеточников (чаще) или вместе с мочепузырным треугольником (реже) в сигмовидную кишку с созданием антирефлюксного механизма или без него (при условии нормальной функции анального сфинктера); 3) пересадка мочеточников в изолированный сегмент кишки. Первая группа операций выполняется у новорожденных и грудных детей первых месяцев жизни при наличии мочевого пузыря не менее 5 см по ширине и отсутствии выраженной недоношенности и тяжелых сопутствующих пороков развития. Операция сопровождается пересечением крыльев подвздошных костей для ушивания костей лобкового симфиза. У большинства детей этим видом операций не удается создать механизма удержания мочи.
Отведение мочи в сигмовидную кишку посредством пересадки изолированных мочеточников по антирефлюксной методике или треугольника пузыря позволяет ликвидировать неудержание мочи. В последние годы эти операции стали наиболее распространенными. При отсутствии сформированного антирефлюксного механизма у детей возникает частое обострение хронического пиелонефрита, калькулезный пиелонефрит, хроническая почечная недостаточность.
Изолированный мочевой пузырь создают из прямой кишки. Сигмовидную кишку после резекции низводят позади прямой и выводят кнутри от прямокишечного жома. Анальный сфинктер служит для удержания кала и мочи. В изолированную прямую кишку через 1,5-2 мес вторым этапом пересаживают оба мочеточника.
К сожалению, вследствие расслоения сфинктера прямой кишки у большого процента детей возникает недержание кала, а в случае рубцевания и сморщивания перегородки между прямой и сигмовидной кишкой создается единая клоака.
На сегодняшний день наиболее распространенными операциями при экстрофии мочевого пузыря остаются операции второй группы с обязательным выполнением антирефлюксной защиты.
При попадании мочи в кишечник и ее всасывании, особенно в первые месяцы после операции, может развиться гиперхлореми-ческий ацидоз, что требует коррекции водно-солевого равновесия. В течение 1,5-2 лет стенка сигмовидной кишки покрывается избыточно вырабатываемой слизью и теряет способность к всасыванию мочи, что значительно уменьшает опасность электролитных нарушений. Эти больные должны находиться под постоянным диспансерным наблюдением.
Источник
