Резектоскоп в мочевой пузырь
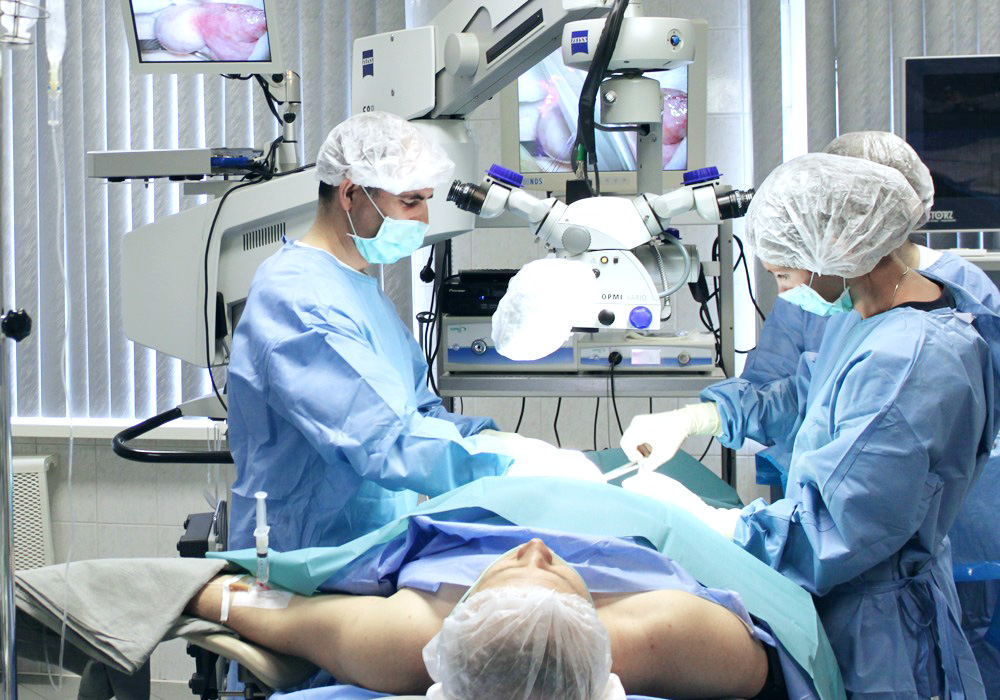
Цисторезектоскоп используется для трансуретральной электрорезекции шейки мочевого пузыря при ее склерозе, резекции предстательной железы при ее аденоме и раке, резекции под контролем зрения папиллом и опухолей мочевого пузыря током высокой частоты и т.д.
Необходимо подчеркнуть, что трансуретральная резекция применяется для удаления новообразований предстательной железы и мочевого пузыря. Опухоли мочевого пузыря составляют около 4% всех новообразований, уступая по частоте только опухолям желудка, пищевода, легких и гортани. Согласно мировой статистике, частота этого заболевания нарастает. У мужчин опухоли мочевого пузыря отмечают значительно чаще, чем у женщин (4:1). Большую часть опухолей мочевого пузыря у мужчин объясняют более частым контактом с канцерогенными веществами и более длительной задержкой мочи в пузыре.
Новообразования мочевого пузыря встречаются в основном у лиц старше 50 лет. Опухоли мочевого пузыря у детей наблюдаются редко — в 60 раз реже, чем у взрослых, чаще у мальчиков. Опухоли могут располагаться во всех отделах мочевого пузыря, однако наиболее частая их локализация — мочепузырный треугольник и прилегающие к нему участки.
Ведущим методом исследования при подозрении на опухоль мочевого пузыря является цистоскопия. Она позволяет обнаружить опухоль, получить представление о локализации, размерах, количестве и внешнем виде опухолей, состоянии слизистой оболочки вокруг опухоли и устьев мочеточников. Трансуретральную резекцию (ТУР) применяют в основном при небольших опухолях, расположенных в области мочепузырного треугольника, шейки или на боковых стенках вблизи шейки мочевого пузыря.
Доброкачественной гиперплазии предстательной железы (ДГПЖ) одно из самых распространенных урологических заболеваний мужчин пожилого и старческого возраста, занимающее 3-е место в структуре урологических заболеваний и 1-е место среди причин смерти от заболеваний мочеполовой сферы. По данным эпидемиологических исследований, симптоматическая ДГПЖ наблюдается у 40 % мужчин в возрасте от 50 до 60 лет, у 50 % — после 60 лет и у 90 % — после 80 лет.
В настоящее время основным методом лечения ДГПЖ остается оперативный, среди многочисленных способов которого наиболее эффективным и популярным является трансуретральная резекция (ТУР) простаты и общепризнанно является “золотым стандартом” в лечении ДГПЖ.
ТУР — это разновидность эндоскопической электрохирургической операции, при которой удаление тканей (резекция) и коагуляция сосудов осуществляется электрическим током высокой частоты при помощи специального эндоскопического инструмента — резектоскопа, проведенного по просвету уретры.
Следует, однако, подчеркнуть, что ТУР простаты — это одна из самых сложных и ювелирных операций во всем спектре трансуретральной эндохирургии, требующая хороших знаний “прикладной” эндоскопической анатомии и навыков выполнения инструментальных эндоскопических манипуляций. В данной методике используется монополярная техника электрохирургии. Современные резектоскопы работают в постоянном потоке жидкости (типа Iglesias), для этого используются неэлектропроводные растворы.
Очень важным моментом является атравматичное проведение ствола резектоскопа в мочевой пузырь, что позволяет избежать таких начальных интраоперационных осложнений, как перфорация уретры, простаты и мочевого пузыря, образование ложных ходов, кровотечения.
Разработка принципов ТУР при постоянном промывании и низком давлении ирригационной жидкости в мочевом пузыре (применения резектоскопов с постоянным промыванием, применение специальных цистостомических троакаров типа, использование активной аспирации промывной жидкости во время ТУР и др.), что, помимо улучшения качества эндоскопической картины, явилось профилактикой ряда осложнений (например, водной интоксикации организма).
Пациент при ТУР является частью закрытой электрической цепи. Энергия от электрохирургического аппарата (иногда его называют ЭХВЧ, коагулятор, генератор) поступает на активный электрод (петля резектоскопа) проходит через ткань и уходит на пассивный электрод и обратно в генератор. электрод.
Во избежание термических повреждений:
- Площадь поверхности пассивного электрода должна быть значительно большей, чем активного (высчитывается в зависимости от мощности генератора и проводимости материала, из которого сделан пассивный электрод).
- Надежные контакты всех звеньев электрической цепи: ЭХВЧ — резектоскоп, резектоскоп — активный электрод (петля, коагулятор), пассивный электрод — ЭХВЧ.
- Отсутствие дефектов в ЭХВЧ, педали, резектоскопе (целостность изолирующего наконечника тубуса).
- Плотный и надежный контакт пассивного электрода по всей поверхности с бедром больного.
- Целостность и отсутствие повреждений всех гибких звеньев электрической цепи — присоединяемых кабелей от ЭХВЧ к резектоскопу.
- Изолирующее покрытие операционного стола.
- Держать всегда включенным звуковой сигнал работы ЭХВЧ.
Цисторезектоскоп, используемый для эндоурологических операций состоит из оптических трубок наружного ствола, внутреннего ствола, рабочих элементов, насадок.
Оптические трубки — сложная оптико-механическая система, предназначенная для визуального контроля исследуемой полости организма. При проектировании оптических трубок основное внимание мы уделяем достижению высокого качества изображения, что обеспечивает максимальную степень информативности по всему полю зрения.
Оптическая трубка состоит из визуального и осветительного канала. Визуальный канал расположен во внутренней металлической трубке, изготовленной из нержавеющей медицинской стали и конструктивно разделен с осветительной системой. Визуальный канал представляет собой оптическую систему, состоящую из линзовой и стержневой оптики. Как правило, объектив и окуляр представляют собой линзовую оптику, оптическая система расположенная между ними — стержневую оптику (стержень – оптический элемент длина которого в 8-10 раз превышает его диаметр). Осветительный канал состоит из волокна для передачи света, которое расположено между двумя металлическими трубками: наружной и внутренней. Толщина единичного волокна порядка 25 мкм. На проксимальном конце волокно заведено во световодный разъем расположенный на корпусе оптической трубки под углом 90°, служащий элементом для присоединения кабеля для передачи света (волоконного кабеля, жгута световодного). Световодный разъем оптической трубки цисторезектоскопа оснащен сменным адаптером, обеспечивающим использование любого отечественного или импортного кабеля для передачи света (волоконного кабеля, жгута световодного). Осветительный канал является частью системы необходимой для передачи света в исследуемую полость. Полная осветительная система представляет собой: осветитель (галогеновый, светодиодный, металлогалоидный, ксеноновый), гибкий кабель для передачи света и осветительный канал оптической трубки. Эти элементы осветительной системы собираются путем последовательного соединения друг с другом с помощью замковых соединений находящихся на них.
Оптические трубки отличаются:
- Углом направления наблюдения. Угол, под которым врач видит исследуемый объект. В цистоуретроскопии используются трубки с углом направления наблюдения 0°,5°,12°,30°.
- Углом поля зрения — это удвоенное значение угла образованного оптической осью и лучом, проходящим через центр апертурной и край полевой диафрагм. Угол поля зрения определяет величину рассматриваемого объекта. Угол поля зрения оптических трубок 70° и регламентируется присоединяемыми элементами.
- Внешним диаметром — как правило в приборах для взрослой цисторезектоскопии используются оптические трубки диаметром 4 мм.
Стволы представляют собой тонкостенные трубки с замковыми соединениями на корпусе типа Storz. Для проведения аспирации и ирригации операционной зоны раствором (обеспечения постоянного потока) на стволах предусмотрены краны с замком типа Luer Lock для присоединения насадок, с помощью которых осуществляется подача раствора и его отсасывание. Дистальный конец наружного ствола имеет перфорацию для лучшего оттока жидкости, на дистальном конце внутреннего ствола находится неэлектропроводный изолирующий наконечник из керамики (клюв), предотвращающий замыкание электродов на контур резектоскопа. Постоянная ирригация в резектоскопах этого типа обеспечивается движением ирригационной жидкости по пути: кран притока на внутреннем тубусе , просвет внутреннего тубуса, уретра, мочевой пузырь, ирригационные отверстия дистального конца наружного тубуса, просвет между внутренним и наружным тубусом, кран оттока на наружном стволе это достигается путем соединения при помощи замков наружного и внутреннего стволов . Размер стволов определяется по шкале Шарьера.
Для монополярной резектоскопии ОАО «Оптимед» производит резектоскопы с наружном стволом 26 Ш с постоянным промыванием.
Рабочие элементы представляют собой тонкостенные полые трубки с направляющей для электродов, на проксимальном конце имеет пружинный возвратный механизм, облегчающий движение электродов и ускоряющий выполнение операции, колодка, с кнопочным устройством для фиксации электродов и клемма для подведения тока к электроду. В сборе с активным элементом электрод выступает за изолирующий наконечник рабочего ствола – выдвинут вперед. Срез ткани производится за счет активного сгибания пальцев руки при фиксированном в рабочем элементе большом пальце, при этом пружинный возвратный механизм обеспечивает возврат электрода в первоначальное положение. В сборе с пассивным рабочим элементом электрод не выступает за изолирующий наконечник рабочего ствола — находится внутри него. Срез ткани производится за счет пассивной работы пружинного возвратного механизма, при этом выдвижение электрода осуществляется большим пальцем, а остальные пальцы руки фиксированы в рабочем элементе. Рабочие элементы имеют конусные замковые соединения для герметичного крепления в нем оптической трубки и ствола.
Электроды — инструмент без которого работа резектоскопа не возможна. Они имеют различную конфигурацию рабочих частей, петли с разными угла изгиба, шарики разного диаметра, ролики гладкие, ролики шипованные, электроды с плоской рабочей поверхностью, игольчатые. Электроды имеют изолированную часть на проксимальном конце которой находится разъем для присоединению к резектоскопу. Электроды работающие с ЭХВЧ должны обладать хорошими изолирующими свойствами. Электроды с дефектами изоляции должны исключаться из употребления, поскольку являются источником опасности могут привести к несчастным случаем в высокочастотной хирургии. Причем у разных фирм производителей крепление электродов в резектоскопе различно.
У ОАО « Оптимед» реализовано крепление электродов, соединение стволов, рабочих элементов типа Storz.
При ТУР простаты используются два электрохирургических эффекта: резание и коагуляция.
Резание тканей (электротомия) происходит за счет сильного термического воздействия, создаваемого ЭХВЧ аппаратом. Это приводит к вапоризации (взрыву) клеточной жидкости, гибели клетки и диссекции ткани в области электрической дуги (петли резектоскопа). Подобные физические эффекты происходят в очень ограниченном объеме ткани, что обусловлено конструкцией петли, разработанной специально для резания. Для коагуляции индуцируется меньшая температура, вызывающая более медленное “осушение” клетки, сжатие, скручивание и, тем самым, закрытие рассеченных кровеносных сосудов, что приводит к остановке кровотечения. В последнее время получила большое распространение ТУР вапоризация, которая производится специально разработанными электродами для вапоризации. Суть метода в выпаривании мощными токами высокой частоты с одновременной коагуляцией.
Показания к цисторезектоскопии:
- доброкачественная гиперплазия предстательной железы;
- рак предстательной железы;
- склероз шейки мочевого пузыря;
- новообразования мочевого пузыря.
Цисторезектоскоп позволяет выполнить:
- трансуретральную электрорезекцию гиперплазированной предстательной железы;
- трансуретральную электрорезекцию новообразований мочевого пузыря;
- биопсию стенок мочевого пузыря;
- прижигание кровоточащих сосудов.
Источник
Эндоскопические методы проведения операций завоевывают все большее признание в профессиональных медицинских кругах, охватывая при этом широкий круг заболеваний, лечение которых когда-то предусматривало лишь традиционное оперативное вмешательство. Для того чтобы обеспечить точность хирургических манипуляций и гарантировать результативность операции, используются специальные эндоскопические инструменты. Для удовлетворения нужд урологии и гинекологии активно применяются резектоскопы. В данных медицинских отраслях иссечение тканей — распространенная процедура, необходимая для устранения новообразований и опухолей в полости матки, а также в предстательной железе. Непосредственно резекция происходит за счет применения высокочастотного переменного тока. Вовремя проведенная операция позволяет вернуть пациенту утраченное здоровье корректным методом эндохирургии. Как и другие эндоскопические инструменты, резектоскоп обладает всем полезными свойствами современного инструментария хирурга. Он обеспечивает высокую точность врачебных манипуляций и контролируемость операции в целом. Принцип действия резектоскопа позволяет получить высокоэффективный результат, а кроме того, существенно сокращает реабилитационный период, особенно в сравнении с аналогичными методами лечения.
Резектоскопы в современной эндохирургии
В силу того что резектоскопы получили широкое распространение и адаптированы к работе как в хирургической гинекологии, так и в хирургической урологии, операции, связанные с их применением, принято разделять на цисторезектоскопию и гисторезектоскопию. Для выполнения резекции шейки мочевого пузыря, а также резекции предстательной железы при аденоме простаты и обнаружении опухоли, врачи-хирурги обращаются к цисторезектоскопии, то есть к выполнению трансуретральной резекции. Такая операция требует буквально ювелирной точности от специалиста, в силу того является одной из самых сложных в сфере трансуретральной эндохирургии. Помимо того, что применение резектоскопа улучшает качество результата операции, оно предотвращает риск возникновения осложнений на начальном этапе ее проведения и в послеоперационный период, а также способствует быстрому восстановлению организму пациента. Цисторезектоскопия позволяет осуществить несколько важных хирургических манипуляций: ТУР предстательной железы, резекцию опухоли мочевого пузыря, биопсию его стенок, а также прижигание сосудов при открывшемся кровотечении. В гинекологии, в свою очередь, операцию с использованием резектоскопа называют гистерорезектоскопией. Проведение инструмента через шейку матки позволяет не только правильно диагностировать состояние пациента, но и произвести корректное оперативное лечение. Резектоскопы в гинекологии востребованы ничуть не менее, чем в урологической отрасли. С их помощью осуществляют иссечение полипов, подслизистых миоматозных узлов, удаление спаек в маточной полости и внутриматочных перегородок, рассечение синехий, образующихся во внутриматочном пространстве.
Разновидности резектоскопов, применяемых в медицине
Все многообразие применяемых на сегодняшний день врачами-практиками резектоскопов можно разделить на стандартные и резектоскопы с постоянным промыванием. Конструкция стандартного резектоскопа подразумевает наличие одного тубуса, обтуратора, оптической трубки, рабочего элемента, коагуляторов, петель, кюреток. Однако в настоящее время большей популярностью пользуются модифицированные резектоскопы, обеспечивающие оптимально низкое давление жидкости, используемой для ирригации. Основное отличие от стандартного аналога заключается в оснащении инструмента двумя тубусами: наружным, которой перфорирован на дистальном конце, и внутренним, снабженным изолирующим наконечником. Такая усовершенствованная конструкция обеспечивает прекрасную визуализацию манипуляций, проводимых эндохиругом, что позволяет производить высокоточные вмешательства с минимальным повреждением тканей. Приобрести резектоскопы, отличающиеся высокой функциональностью и качеством изготовления возможно в НПФ «Крыло», которая специализируется на создании и реализации соответствующих эндоскопических инструментов. Эти приборы незаменимы для врача, проводящего эндохирургические манипуляции. За счет них возможно получить полноценную зрительную информацию об анатомии организма пациента, оценить возможности для эффективного устранения патологического участка, а значит, гарантировать все необходимые условия для осуществления качественного лечения.
Источник
ТУР мочевого пузыря (трансуретральная резекция)
Трансуретральная резекция мочевого пузыря проводится при помощи специального устройства – резектоскопа, который вводится в уретру пациента. Хирургическое вмешательство показано при диагностировании у человека поверхностного злокачественного новообразования в полости мочевого пузыря. Специальная петля аппарата устраняет опухоль вместе с основанием, а биологические образцы направляются в лабораторию для изучения вида рака, определения вероятности возможных рецидивов. Если существует риск формирования новообразования, то в полость мочевого пузыря вводятся химиотерапевтические препараты.

Особенности хирургической операции
Трансуретральная резекция мочевого пузыря, или ТУР мочевого пузыря, проводится пациентам только при диагностировании злокачественной опухоли на ранней стадии. Большинство мужчин и женщин при нарушениях мочеиспускания и появлении болезненных спазмов внизу живота не откладывают визит к врачу. Это позволяет обнаружить опухоль на стенках мочевого пузыря в начале ее образования, когда метастазы не повредили соседние здоровые ткани и органы.
По статистическим данным, мужчины более предрасположены к развитию рака мочевого пузыря в силу особенностей анатомического строения органов мочеполовой системы. Восемь операций из 10 проводится представителям сильного пола. Злокачественные новообразования в мочевом пузыре в подавляющем случае диагностируются у жителей Европы и США.
Трансуретральная резекция опухоли мочевого пузыря — это щадящий метод хирургических вмешательств. Для установки резектоскопа не требуется делать надрезы или проколы, нарушающие целостность кожных покровов. При проведении операции используется специальное устройство со встроенной камерой, позволяющее визуализировать на экране монитора внутренние стенки и процесс удаления новообразования.
К достоинствам ТУР шейки мочевого пузыря и его полости относятся:
- установление точного гистологического диагноза, определение степени патологического процесса;
- выявление стадии злокачественного новообразования и возможности проникновения клеток раковой опухоли в мышечную стенку мочевого пузыря;
- установление клинического прогноза и факторов, предрасполагающих к повторному формированию рака мочевого пузыря;
- выявление локализации новообразований, их количества, размеров и конфигурации;
- удаление опухоли.
Насколько успешным будет лечение зависеть от стадии злокачественного процесса и адекватности проведения терапии. Если у человека была обнаружена опухоль, то требуется полное инструментальное качественное исследование полости мочевого пузыря. Такое диагностирование необходимо для исключения вероятности неполного удаления новообразования, наличия других опухолей, стриктуры уретры.
Тур мочевого пузыря является самым востребованным и эффективным способом лечения. Хирургическая операция проводится также при диагностировании новообразований, проросших в полость органа мочевыделительной системы. Удаление плоской раковой опухоли даже на ранней стадии редко проводиться методом трансуретральной резекции.
Необходимая диагностика
На начальной стадии диагностирования злокачественного или доброкачественного новообразования производится сбор необходимой информации: изучение заболеваний в анамнезе, внешний осмотр пациента, обследования ректальные у мужчин и через влагалище у женщин. Это позволяет установить размер опухоли и предварительно определить стадию злокачественного процесса.
Если уплотнение в полости мочевого пузыря было обнаружено, то пациенту проводится более тщательная диагностика, в том числе дифференциальная:
- биопсическое исследование взятого образца;
- цитология урины;
- изучение смывов из пораженного органа;
- цистоскопия мочевого пузыря;
- посев биологического образца урины в питательную среду;
- сцинтиграфия статическая или динамическая;
- ультразвуковое исследование.
Лабораторные анализы крови также информативны. Врач определяет состояние организма пациента после изучения полученных качественных и количественных значений содержания тромбоцитов, эритроцитов и гемоглобина.
Опухоль мочевого пузыря незначительного размера чаще всего диагностируется на слизистой оболочке, что позволяет быстро провести трансуретральную резекцию. Новообразование классифицируется в зависимости от его проникновения в эпителиальные ткани и повреждения стенок полого органа. Иногда на приеме у врача оказываются пациенты, у которых опухоль разрослась настолько, что были повреждены расположенные рядом с мочевым пузырем органы мочевыделительной системы.
В этом случае проводятся следующие инструментальные исследования:
- магнитно-резонансная томография;
- компьютерная томография;
- рентгенологическое исследование.
Операция временно откладывается, если при проведении биохимических анализов были обнаружены патогенные возбудители инфекций мочеполовой системы. Пациентам назначается курсовое лечение противомикробными препаратами и антибиотиками. Только при условии полной стерильности урины показана ТУР мочевого пузыря.
Людям с хроническими заболеваниями следует за неделю до трансуретральной резекции перестать принимать лекарственные средства для разжижения крови. Это существенно снижает вероятность кровотечения во время хирургического вмешательства. Последний прием пищи должен состояться накануне вечером.
В день удаления новообразования необходимо отказаться от употребления еды и напитков. Если данный режим был нарушен, могут возникнуть проблемы с анестезией. Пациента госпитализируют в больничное учреждение за сутки до операции. Перед проведением хирургического вмешательства он заполняет документы, в которых подписью подтверждает свое согласие на проведение операции.
Как проводится операция
От вида новообразования, места его локализации и состояния здоровья человека зависит время проведения хирургических манипуляций. Они могут продолжаться от 15 до 50 минут, после чего для человека наступает реабилитационный период. Как только начинает действовать анестезия, врачи приступают к работе.
Цистоскоп аккуратно через мочеиспускательный канал вводится в полость мочевого пузыря. Для профилактики повреждения слизистых оболочек и гладкомышечной мускулатуры производится орошение стерильной жидкостью, которая постепенно заполняет пузырь. Это облегчает визуализацию операционного поля и злокачественной опухоли. Устройство снабжено петлей для удаления новообразования и расположенных рядом с ним структур. После срезания опухоли раневая поверхность прижигается для исключения распространения воспаления и профилактики кровотечения.
Удаленное небольшое новообразование сразу выводится из полости мочевого пузыря. Если диагностирована крупная раковая опухоль, то ее устраняют по частям для облегчения эвакуации. Послеоперационный дренаж заключается в катетеризации пациента в течение суток. Ткани новообразования обязательно направляются в лабораторию для проведения гистологического исследования.
После проведения ТУР мочевого пузыря внутри его полости остается раневая поверхность. При контактировании с уриной развивается раздражение, провоцирующее нарушения опорожнения пузыря и сильные позывы к мочеиспусканию. По мере выздоровления негативные признаки исчезают в течение месяца. В этот период в моче могут обнаруживаться примеси крови.
Возможные последствия операции
Хирургическое вмешательство сопряжено с вероятностью развития нежелательных побочных эффектов трансуретральной резекции опухоли мочевого пузыря. Их количество и выраженность находятся в прямой зависимости от индивидуальной предрасположенности организма и изначального состояния здоровья человека.
К последствиям ТУР относятся:
- болевые ощущения и дискомфортное состояние в мочевом пузыре и мочеиспускательном канале;
- гематурия;
- рези и жжение при опорожнении мочевого пузыря.
Чтобы устранить нарушения мочеиспускания пациентам рекомендуется пить много чистой негазированной воды. Иногда открывается сильное кровотечение. Но медицинский персонал следит за изменениями параметров частоты сердечных сокращений и артериального давления, поэтому помощь будет оказана незамедлительно.
Даже соблюдение всех норм стерильности при проведении операции не исключает возможности проникновения в полость мочевого пузыря или мочеточники патогенных микроорганизмов. В ходе хирургического вмешательства их полости орошаются специальными бактерицидными растворами, а при необходимости доктор осуществляет парентеральное введение антибактериальных препаратов. В послеоперационный восстановительный период пациент должен соблюдать правила личной гигиены для профилактики развития инфекции.
В процессе удаления крупного новообразования, которое проникло в слизистую оболочку и гладкомышечную мускулатуру в стенках остаются одно или несколько отверстий. Потребуется длительное время для их затягивания и нормализации мочеиспускания. Пациенту устанавливается катетер или специальное устройство – цистостома.
Следует обратиться к лечащему врачу, если после выписки из стационара у человека развилась следующая симптоматика:
- повышение температуры более субфебрильных значений (37,5-38 °C);
- боли внизу живота или поясничной области на протяжении суток и более;
- появления сгустков крови в моче;
- снижение объема мочи при сохранности питьевого режима.
Ожидание результатов биопсического исследования, необходимых для дифференцирования раковых и доброкачественных опухолей, составляет около недели. Если выяснилось, что образование было злокачественным, пациенту назначается последующее лечение с использованием химиотерапевтических препаратов.
Послеоперационные осложнения
Существует вероятность возникновения осложнений и даже летального исхода при проведении любых хирургических вмешательств. Как правило, происходит нарушение работы сердечно-сосудистой и мочевыделительной систем, а также нижних дыхательных путей. К осложнениям трансуретральной резекции мочевого пузыря можно отнести сильные кровотечения и развитие воспалительного процесса.
Обычно при кровотечениях требуется регулярное промывание мочеточников и мочевого пузыря дезинфицирующими растворами. При проведении процедур пациент должен соблюдать постельный режим. К осложнениям ТУР в полости мочевого пузыря относится нарушение его целостности при удалении опухоли значительного размера. В этом случае на протяжении нескольких дней происходит катетеризация пациента, который непременно находится в горизонтальном положении.
Для профилактики обсеменения органов мочевыделительной системы вирусами, бактериями и простейшими человек проходит курсовое лечение противомикробными препаратами в сниженных дозах. Крайне редко через образовавшееся отверстие в стенке пузыря урина попадает в брюшную полость. Для предотвращения возможных негативных последствий (перитонита и сепсиса) пациенту показано хирургическое вмешательство.
Период реабилитации
Из операционной медицинский персонал перемещает пациента в больничную палату, где осуществляется контроль его восстановления, производится оценка воздействия наркоза на все системы жизнедеятельности. Установленный катетер подключается к специальному устройству, вымывающему кровяные сгустки из полости мочевого пузыря. Если у пациента появились болезненные ощущения, то рекомендован прием противовоспалительных нестероидных препаратов. Также контролируется частота пульса и артериальное давление человека. При снижении их показателей проводится обследование полого органа на наличие кровотечения.
В зависимости от состояния пациента и развития побочных эффектов после трансуретральной резекции срок нахождения в больничном учреждении варьируется от одного до трех дней.
В течение нескольких недель существует ряд ограничений на ведение привычного образа жизни:
- запрет на поднятие тяжестей;
- отсутствие половых контактов;
- ограничение двигательной активности.
Во время реабилитации пациент должен принимать слабительные фармакологические препараты, чтобы избежать напряжения при посещении туалета.
Выздоравливающему рекомендуется врачом употребление значительного количества жидкости для нормализации опорожнения мочевого пузыря. Этому способствует исключение из рациона:
- соленой и насыщенной специями пищи;
- жирных, жареных, копченых продуктов;
- наваристых бульонов;
- выпечки из сдобного и слоеного теста.
На протяжении нескольких недель после проведения трансуретральной резекции человек не должен садиться за руль и заниматься спортом. Если результаты его анализов указывают на доброкачественную опухоль, то он ставится на контроль и должен проходить один раз в полгода полный медицинский осмотр.
После проведения ТУР злокачественной опухоли и химиотерапии пациенты находятся под наблюдением уролога и онколога. Это необходимо для быстрого обнаружения рецидива заболевание. Хирургическое вмешательство на начальной стадии патологии способствует полному выздоровлению.
Источник
