Регионарная лимфаденопатия мочевого пузыря
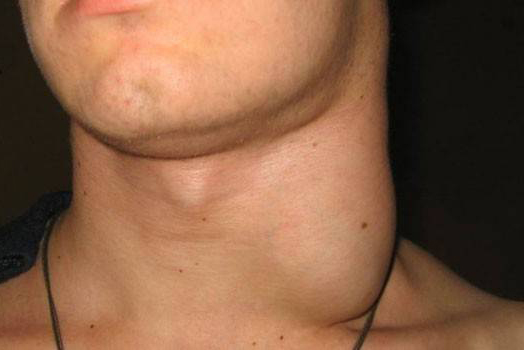

Лимфаденопатия – это состояние, которое характеризуется увеличением размеров периферических лимфатических узлов, изменением их консистенции и подвижности. Оно развивается вместе с повышением общей температуры тела, увеличением селезёнки и печени. Даже небольшое увеличение лимфоузлов говорит о том, что в организме развиваются патологические процессы, которые требуют адекватного лечения. Оно может охватить одну или несколько структур и стать причиной воспалительных процессов.
Пройти диагностику и лечение лимфоденопатии в Москве приглашает гематологическое отделение ЦЭЛТ. Вы имеете возможность проконсультироваться у ведущих отечественных гематологов, в арсенале которых имеются современные методики и мощная база, позволяющая быстро и точно устанавливать диагноз. Они проводят лечение в соответствии с международными стандартами. Узнать стоимость услуг можно в разделе «Услуги и цены». Во избежание недоразумений, не забывайте уточнять цифры на консультации или у наших операторов: +7 (495) 788 33 88.
Лимфаденопатия: что это такое?
Увеличенные лимфатические узлы имеют вид мягких или плотных образований округлой формы, расположенных под нижней челюстью, в шейной, подмышечной, паховой или других областях. Они могут иметь гладкую или бугристую поверхность и очень часто развиваются после перенесённых инфекций и воспалений в острой форме. Иногда их появление спровоцировано травматическими повреждениями кожного покрова или введением вакцины.
Лимфаденопатия развивается вследствие скопления в лимфаденоидной ткани клеток определённого типа. Реакцию нередко провоцирует усиленный ток крови, увеличение количества лимфоцитов и макрофагов в ответ на появление в организме чужеродных генов. Буквально за одну неделю узел может увеличиться в пять-пятнадцать раз. О патологическом состоянии говорят в том случае, если наряду с превышением размера, налицо изменение плотности, подвижности и поверхности структуры. При ощупывании она может быть достаточно болезненной или безболезненной.
Поводы для обращения в наш центр диагностики лимфаденопатии в Москве: самостоятельное выявление крупных узлов, которые не болят, ощущение интенсивной боли во время прощупывания, другие симптомы в виде высыпания, повышения температуры тела, утраты веса, быстрой утомляемостью. Особенно опасными могут быть узлы, которые не проходят более двух месяцев, расположенные в разных областях, диаметром более двух сантиметров, увеличение которых произошло без видимых причин.
Лимфаденопатия: классификация и причины
Классификация лимфаденопатии основывается на целом ряде параметров, начиная с локализации поражённых структур и заканчивая их болезненностью и размерами:
| Локализация поражённого узла/узлов | Этиологические факторы |
| Под нижней челюстью | Заболевания глаз, уха, горла, носа, повреждения кожного покрова в области головы или шеи, проблемы стоматологического характера. |
| Шея |
|
| Надключичная область | Злокачественные новообразования:
|
| Подмышки |
|
| Пах |
|
Лимфаденопатия: симптомы
Основным клиническим проявлением лимфаденопатии является аномальное увеличение узлов лимфатической системы. Оно сопровождается целым рядом других клинических проявлений:
- Сыпь на коже;
- Повышение общей температуры;
- Ощущение озноба;
- Интенсивное потоотделение;
- Увеличенная селезёнка и печень;
- Снижение веса;
- Отёки.
Лимфаденопатия: диагностика
Перед тем как приступить к лечению лимфаденопатии у взрослых гематологи ЦЭЛТ проводят всесторонние исследования, позволяющие точно поставить диагноз и определить причину развития патологического состояния. В обязательном порядке учитываются следующие параметры узлов:
- Размеры – определяют степень заболевания (первая – 5 мм-14 мм, вторая – 15 мм-24 мм, третья – 25 мм и более);
- Болевая симптоматика – чаще всего она возникает при воспалительных процессах, в частности, гнойных лимфаденитах;
- Количество – поражённым может быть один, два и несколько узлов, расположенных в одной области. Множественное поражение – признак активного патологического процесса;
- Плотность – обычно воспалённые узлы мягкие, их колебание – признак гнойного процесса, тугая пластичность – лимфомы, твёрдость – метастазов;
- Связанность – несколько узлов, объединённых в одно целое, могут быть признаком туберкулёза, болезни Бенье-Бёка-Шаумана, поражения лимфатической ткани.
Кроме осмотра, пациенту назначают диагностические исследования:
- Развёрнутый анализ крови;
- Анализ на гепатит и ВИЧ;
- УЗ-сканирование внутренних органов и поражённых узлов;
- Гистологию образцов биоптата из поражённого узла;
- Рентгенографическое исследование;
- Магнитно-резонансная или компьютерная томография.
Лимфаденопатия: лечение
Разработка тактики лечения осуществляется специалистами ЦЭЛТ исходя из полученных результатов диагностики и индивидуальных показателей пациента. В первую очередь, усилия направляют на устранение патологического состояния, которое стало инициирующим фактором для развития лимфаденопатии. При выявлении гнойных поражений лимфатических структур или выявлении бактериальных инфекций больному назначают антибактериальную терапию. При наличии показаний возможно хирургическое удаление узла.
Если этиологические факторы заключаются в поражениях вирусными агентами, пациенту назначают приём противовирусных и иммуномодулирующих фармакологических препаратов. Если он страдает от болевых ощущений – обезболивающих средств. Чаще всего, лимфаденопатия проходит через один-полтора месяца после того, как устранена причина, вызвавшая её. В противном случае, гематолог назначает биопсию и разрабатывает новую тактику лечения.
В отделении гематологии нашей клиники ведут приём кандидаты, доктора и профессоры медицинских наук. Опыт их практической и научной работы составляет от двадцати пяти лет. Записаться к ним на консультацию можно онлайн или, обратившись к операторам нашей информационной линии. При необходимости, Вы можете записаться на приём к специалистам любого из наших отделений и пройти необходимые процедуры. В частности в отделении отоларингологии доступна септопластика, позволяющая повысить качество жизни пациента.
В ЦЭЛТ вы можете получить консультацию гематолога.
- Первичная консультация – 3 200
- Повторная консультация – 2 000
Записаться на прием
Записавшись на прием гематолога, вы сможете получить всестороннюю консультацию. В компетенции врача находится лечение различных заболеваний крови, большинство из которых можно выявить на ранних стадиях и назначить своевременное лечение, позволяющее справиться с болезнью быстро и легко.
Лабораторные исследования
- Клинический анализ крови – 950 руб.
- Коагулограмма развернутая – 2 000 руб.
- Обмен железа (железо несвязанное, трансферин) – 700 руб.
- Витамин В 12 – 650 руб.
- Фолиевая кислота – 650 руб.
- Цитологическое исследование пунктатов (1 локализация) – 1 900 руб.
- Цитологическое исследование пунктатов щитовидной железы и других органов и тканей
(1 локализация) – 1 900 руб.
- Гистологическое исследование биопсийного материала лимфоузлов – 3 500 руб.
- Гистологическое исследование биопсийного материала ткани костного мозга – 4 500 руб.
Рентгенологические исследования
- Рентгенография органов грудной клетки (обзорная) – 2 500 руб.
Компьютерная и магнитно-резонансная томография
- КТ гепато-панкреато-дуоденальной области и селезенки – 11 000 руб.
- МР томография органов брюшной полости (печень, желчный пузырь, поджелудочная железа, селезенка) с внутривенным введением контрастного вещества – 14 000 руб.
Гематолог может дать вам рекомендации по профилактике заболеваний и улучшению общего состояния крови. Используемые в этом случае медикаменты активизируют природные процессы в организме, давая ему самому накопить силы для противостояния возможным болезням.
Источник
Год утверждения 2017
Профессиональные ассоциации
- Национальное гематологическое общество
Оглавление
1. Краткая информация
2. Диагностика
3. Лечение
4. Реабилитация
5. Профилактика
6. Дополнительная информация
1. Краткая информация
1.1. Определение
Лимфаденопатия (ЛАП) – увеличение лимфатических узлов любой природы.
1.2. Этиология и патогенез ЛАП
Зависят от причины, вызывающей лимфаденопатию.
1.3. Эпидемиология
Распространенность не известна.
1.4. Кодирование по МКБ 10:
D36.0 – Доброкачественное новообразование лимфатических узлов;
D47.9 – Новообразование неопределенного или неизвестного характера лимфоидной, кроветворной и родственных им тканей неуточненное;
D76 – Отдельные болезни, протекающие с вовлечением лимфоретикулярной ткани и ретикулогистиоцитарной системы;
D86.1 – Саркоидоз лимфатических узлов;
I88.1 – Хронический лимфаденит, кроме брыжеечного;
С96 – Другие и неуточненные злокачественные новообразования лимфоидной, кроветворной и родственных им тканей.
1.5. Классификация лимфаденопатий:
По природе увеличения: опухолевые и неопухолевые формы.
По распространенности процесса:
- локальная ЛАП – увеличение одной или нескольких групп в одной-двух смежных анатомических областях;
- генерализованная ЛАП – увеличение в двух или более несмежных зонах.
По длительности:
- непродолжительная ЛАП – менее 2-х месяцев;
- затяжная ЛАП -более 2-х месяцев.
По характеру течения: острая; хроническая; рецидивирующая.
2. Диагностика лимфаденопатии
2.1. Жалобы и анамнез
Обратить внимание:
- локальная или генерализованная ЛАП;
- В-симптомы: похудание, потливость, субфебрилитет;
- болевой синдром;
- локальные изменения кожи;
- время появление ЛАП и предшествующие ей инфекции, контакт с животными, поездки в эндемичные очаги, применение лекарств и др.;
- динамика жалоб: изменение размеров и болевого синдрома;
- образ жизни больного, род занятий, профессия.
Эпидемиологические данные, профессиональные факторы, важные в диагностике ЛАП:
- Контакт с кошкой: болезнь кошачьей царапины, токсоплазмоз;
- Употребление мяса без достаточной термической обработки: токсоплазмоз, бруцеллез;
- Контакт с больным туберкулезом, перенесенный туберкулез: туберкулез;
- Употребление молока, сыра: бруцеллез, туберкулез;
- Гемотрансфузии, трансплантация, гемофилия: цитомегаловирус (CMV), ВИЧ-инфекция, вирусные гепатиты;
- Беспорядочные половые связи, гомосексуализм: ВИЧ-инфекция, сифилис, HSV, CMV, гепатит B, гепатит С
- Наркомания: ВИЧ-инфекция, сепсис и эндокардит, гепатит В, гепатит С;
- Эпилепсия: ЛАП на фоне длительного приема фенитоина, карбамазепина;
- Частые инфекции с детского возраста: врожденный вариабельный иммунодефицит.
Профессиональные вредности:
- Ювелирное дело: саркоидоз;
- Работа в мясомолочной промышленности, ветеринария: бруцеллез, токсоплазмоз;
- Охота, лесное дело, выделка шкур, работа с грызунами: туляремия;
- Рыбная ловля, работа на скотобойнях: эризипелоид;
- Садовое дело, торговля цветами: споротрихоз;
- Укус клеща: клещевые риккетсиозы, болезнь Лайма (боррелиоз), туляремия;
- Работа с минералами, почвой: нокардиоз;
- Купание в водоемах тропических стран, бассейнах: атипичные микобактериозы (гранулема купальщиков)
Лекарства, способные вызвать увеличение лимфоузлов (гиперчувствительность):
- Антиметаболит (аллопуринол)
- Антигипертензивные (атенолол, каптоприл, гидралазин)
- Противосудорожные (карбамазепин, фенитоин, примидон)
- Антибиотические препараты (пенициллин, цефалоспорины, сульфаниламиды)
- Противомалярийные (пириметамин, хинин)
- НПВС и противоревматические (сулиндак, препараты золота)
Географическое распространение основных эндемичных инфекций, сопровождающихся ЛАП:
Клещевые риккетсиозы:
- Марсельская лихорадка: побережье Средиземного и Черного морей;
- Клещевой сыпной тиф Северной Азии: Новосибирская, Тюменская области, Красноярский край;
- Дальневосточный клещевой риккетсиоз: Хабаровский и Приморский края, Амурская область, Еврейская АО;
- Лихорадка Цуцугамуши: Юго-Восточная Азия, Приморский край;
- Везикулезный риккетсиоз: Молдова, Донецк.
Другие инфекционные заболевания:
- Лейшманиоз: Средняя и Юго-Западная Азия, Ближний Восток, Индия, Турция, Греция;
- Мелиоидоз: Вьетнам, Таиланд, Малайзия;
- Чума: Китай, Южная Америка, Индия, Конго, Малави, Алжир, Замбия;
- Туляремия: Средняя Азия, США, Дальний Восток, Китай, Ростовская область.
2.2. Физикальное обследование
Осмотр включает:
- измерение роста и массы, температуры;
- оценку кожи и видимых слизистых (цвет, высыпания и образования, следы от кошачьих царапин и укусов насекомых, импланты и татуировки, воспаление);
- пальпация периферических лимфоузлов (локализация, размер, плотность, спаянность с окружающими тканями, болезненность, цвет кожи над лимфоузлом);
- оценку костно-суставной системы;
- гепато- и/или спленомегалию;
- признаки дисфункции сердца, легких, печени, органов эндокринной системы.
В шейной области дифференцировать лимфоузлы от других процессов:
- боковые и срединные кисты шеи;
- заболевания слюнных желез;
- извитость (кинкинг – синдром) и аневризмы сонных артерий;
- последствия перенесенного миозита;
- оссификация или склерозирование грудино-ключично-сосцевидной мышцы после травмы,
- меганофиз VII шейного позвонка,
- уплотнение соединительной клетчатки в области затылочных бугров;
- липомы.
В подмышечной области дифференцировать лимфоузлы от других процессов:
- добавочная долька молочной железы;
- гидраденит;
- привычный вывих плечевого сустава.
Значение клинических признаков при лимфаденопатии:
Увеличение селезенки
- инфекционный мононуклеоз
- лимфатические опухоли
- острые и хронические лейкозы
- ревматоидный артрит
- СКВ
- хронический гепатит с системными проявлениями
- саркоидоз
- сепсис
Кожные проявления
- инфекционный мононуклеоз
- цитомегаловирусная инфекция
- ревматоидный артрит
- СКВ
- саркоидоз
- лимфатические опухоли
- сывороточная болезнь
- риккетсиозы
- боррелиоз
- туляремия и др. инфекции
- ВИЧ-инфекция
- сифилис
- лейшманиоз
Увеит, хориоретинит, конъюнктивит
- саркоидоз
- токсоплазмоз
- болезнь кошачьей царапины
- туляремия
- герпесвирусные инфекции
- сифилис
Поражение легких и плевры
- саркоидоз
- туберкулез
- рак легкого
- СКВ
- герпесвирусные инфекции
- лимфатические опухоли
- острые и хронические лейкозы
Суставной синдром
- ревматоидный артрит
- СКВ
- саркоидоз
- сывороточная болезнь
- хронический вирусный гепатит
- ВИЧ-инфекция
- бруцеллез
- иерсиниоз
Лихорадка, резистентная к антибиотикам
- инфекционный мононуклеоз
- лимфатические опухоли
- ревматоидный артрит
- СКВ
- сепсис (включая бактериальный эндокардит)
- ВИЧ-инфекция
- туберкулез, лейшманиоз
2.3 Лабораторная диагностика
Обязательные исследования:
- общий анализ крови с лейкоцитарной формулой;
- общий анализ мочи;
- развернутый БАК (общий белок, альбумины, электрофорез глобулинов, билирубин общий и фракции, активность аминотрансфераз, ЩФ, γ -ГГТП, мочевина, креатинин, холестерин, триглицериды, глюкоза);
- анализ крови на ВИЧ;
- анализ на сифилис;
- маркеры вирусных гепатитов В и С.
Факультативные исследования:
- серологическая и молекулярная диагностика герпесвирусной инфекции (антитела и ДНК цитомегаловируса, Эпштейна-Барр, простого герпеса;
- серологическая диагностика токсоплазмоза, бартонеллеза, бруцеллеза, риккетсиозов, боррелиоза и др. инфекций;
- проба Манту, количественный ИФА на противотуберкулезные антитела;
- специфическая диагностика СКВ и ревматоидного артрита;
- иммунохимическое исследование белков сыворотки крови и концентрированной мочи.
2.4. Инструментальная диагностика
УЗИ лимфатических узлов:
- отличает лимфоузел от других образований;
- цветовое допплеровское картирование позволяет отличить свежий процесс от перенесенного в прошлом;
- позволяет с высокой вероятностью подозревать опухолевый процесс.
КТ с контрастированием или МРТ органов грудной клетки, брюшной полости и забрюшинного пространства, и малого таза.
2.5. Консультации специалистов
Обязательно:
- инфекционист;
- отоларинголог;
- онколог.
Дополнительно:
- гинеколог;
- дерматовенеролог;
- пульмонолог.
2.6. Дополнительные исследования
Показания для консультации гематолога при лимфаденопатии:
- необъяснимая более 2-х месяцев;
- с выраженной интоксикацией без клинических признаков инфекции;
- с увеличением печени и селезенки;
- с изменениями показателей периферической крови;
- при отсутствии эффекта от эмпирической антибактериальной терапии.
Эксцизионная биопсия или повторные биопсии лимфоузлов:
- при высокой вероятности опухолевого поражения по результатам неинвазивного обследования;
- при отсутствии диагноза после всех неинвазивных исследований и сохраняющейся ЛАП;
- при персистирующей лимфаденопатии;
- при подозрении на опухолевый генез при реактивных лимфоузлах, прилежащих к опухоли;
- при реактивных изменениях, предшествующих выявлению лимфатических опухолей (синусный гистиоцитоз);
- паракортикальная реакция с обилием плазматических клеток и макрофагов;
- склеротические изменения/сосудистая реакция (исключая паховые ЛУ);
- некроз лимфоузла по данным морфологии.
Нет размерного критерия, обязывающего выполнить биопсию, но у взрослых ЛУ более 3 см без связи с инфекцией – потенциальное показание к биопсии.
Повторная биопсия требуется при неверном выборе лимфоузла, поэтому соблюдают следующие правила:
- максимально увеличенный и измененный лимфоузел, появившийся первым;
- при конгломерате – частичная резекция конгломерата предпочтительна;
- при нескольких группах порядок выбора: надключичный – шейный – подмышечный – паховый;
- перед биопсией формулируют предварительный диагноз для определения объема исследований биоптата;
- биологический материал в рассеченном виде направляется в лабораторию в физрастворе или 10% забуференном формалине при фиксации от 8 до 24 часов.
Показания к пункции лимфоузла:
- солитарное увеличение без образования конгломератов при отсутствии косвенных данных за лимфопролиферативный процесс;
- жидкостный характер образования по УЗИ;
- флюктуация при пальпации.
Морфологическое исследование биопсированного лимфоузла с выделением дифференциально-диагностической группы.
3. Лечение лимфаденопатии
3.1. Консервативное лечение
Вид терапии зависит от окончательного диагноза.
Единого стандарта лечения лимфаденопатии не существует.
Консервативное лечение – в случае доказанной неопухолевой ЛАП.
Антибактериальная терапия – при наличии явного инфекционного очага в регионарной зоне.
Показания к эмпирической терапии антибиотиком широкого спектра при отсутствии очага:
- воспалительное увеличение боковых шейных лимфоузлов
- возраст – моложе 30 лет
- недавно перенесенная инфекция ВДП
- негативные результаты серологических исследований на самые частые вероятные возбудители
- отсутствие признаков острофазной реакции (повышение СОЭ, СРБ, ЛДГ, бета2-микроглобулина).
3.2. Хирургическое лечение
Радикальное хирургическое удаление увеличенных лимфатических узлов – стандарт лечения локального варианта болезни Кастлемана (доброкачественная лимфаденопатия).
4. Реабилитация при лимфаденопатии
Зависит от этиологии и распространенности лимфаденопатии, окончательного диагноза.
5. Профилактика лимфаденопатии
Устранение факторов, являющихся причиной ЛАП:
- проведение профилактических прививок;
- прекращение контакта с животными;
- отказ от употребления животных продуктов без термической обработки;
- соблюдение эпидемических правил перед поездками в другие страны и регионы;
- соблюдение личной гигиены и др.
Диспансерное наблюдение каждые 3, 6, 12 месяцев.
Физиотерапия:
- стандарт оказания медпомощи при абсцедирующих лимфаденитах и аденофлегмонах в центрах амбулаторной хирургии с однодневным стационаром;
- может применяться в стадии реконвалесценции после гнойных лимфаденитов;
- не рекомендуется при лимфаденопатии неясного генеза.
6. Дополнительная информация, влияющая на течение и исход заболевания
Источник
