Ребенок передавил мочевой пузырь
Симптомы травмы мочевого пузыря у ребенка
- Боль внизу живота, над лобком или во всем животе.
- Кровь в моче.
- Задержка мочеиспускания — больной не может самостоятельно помочиться.
- Частые, безуспешные позывы к мочеиспусканию, при которых выделяется несколько капель крови.
- Выделение мочи из раны — при открытых повреждениях мочевого пузыря (с нарушением целостности кожи).
- Признаки кровотечения (бледность кожи, низкое артериальное давление, частый пульс).
- Симптомы перитонита (воспаление стенок брюшной полости) – возникают при внутрибрюшинном разрыве мочевого пузыря (полость мочевого пузыря сообщается с брюшной полостью — пространством, в котором находится кишечник, желудок, печень, поджелудочная железа, селезенка):
- боль в животе;
- вынужденное положение больного: полусидя (боль в животе усиливается при положении больного лежа и ослабевает в положении сидя);
- повышение температуры тела;
- вздутие живота;
- напряжение мышц живота;
- задержка стула;
- тошнота, рвота.
- При внебрюшинном разрыве мочевого пузыря (сообщения полости мочевого пузыря с брюшной полостью нет) может наблюдаться:
- припухлость над лобком, в паховых областях;
- синюшность кожи (за счет скопления крови под кожей) над лобком.
Формы травмы мочевого пузыря у ребенка
По отношению к брюшной полости (пространство, в котором находиться кишечник, желудок, печень, поджелудочная железа, селезенка) выделяют:
- внебрюшинный разрыв мочевого пузыря (возникает чаще всего при переломах костей таза, полость мочевого пузыря при этом не сообщается с брюшной полостью);
- внутрибрюшинный разрыв мочевого пузыря (возникает чаще всего, когда мочевой пузырь был полон в момент травмы, в этом случае полость мочевого пузыря сообщается с брюшной полостью);
- комбинированный разрыв мочевого пузыря (травма привела к перелому костей таза, и в этот момент мочевой пузырь был полным; мочевой пузырь повреждается в нескольких местах, при этом есть сообщение с брюшной полостью и полостью малого таза (пространство, в котором находится прямая кишка, предстательная железа)).
По виду повреждения:
- открытое повреждение мочевого пузыря (с нарушением целостности кожи, при этом происходит сообщение внутренних органов с внешней средой);
- закрытое повреждение мочевого пузыря (без нарушения целостности кожи).
По степени тяжести травмы выделяют:
- ушиб (целостность мочевого пузыря не нарушена);
- неполный разрыв стенки мочевого пузыря;
- полный разрыв стенки мочевого пузыря.
По наличию повреждений других органов:
- изолированная травма мочевого пузыря (возникает повреждение только мочевого пузыря);
- комбинированные травма мочевого пузыря (помимо мочевого пузыря, повреждаются органы брюшной полости).
Причины травмы мочевого пузыря у ребенка
- Падение с высоты на твердый предмет.
- Резкое сотрясение тела при прыжке (на фоне переполненного мочевого пузыря).
- Удар в область живота (чаще вследствие дорожно-транспортного происшествия).
- Огнестрельное или ножевое ранение.
- Медицинские манипуляции:
- катетеризация мочевого пузыря (введение тонкой пластиковой или металлической трубочки в мочевой пузырь с целью выведения мочи);
- бужирование мочеиспускательного канала (расширение мочеиспускательного канала с помощью металлических стержней);
- хирургические операции на органах малого таза при переломах его костей.
- Заболевания, приводящие к нарушению оттока мочи из мочевого пузыря, способствуют появлению травмы мочевого пузыря — сужению мочеиспускательного канала (стриктура уретры).
LookMedBook напоминает: что данный материал размещен исключительно в ознакомительных целях и не заменяет консультацию врача!
Диагностика травмы мочевого пузыря у ребенка
- Анализ анамнеза заболевания и жалоб — когда произошла травма, когда появилась кровь в моче, трудности при мочеиспускании, проводилось ли по этому поводу лечение, обследование, были ли ранее травмы мочевого пузыря.
- Анализ анамнеза жизни — какими заболеваниями страдает человек, какие операции перенес.
- Общий анализ крови — позволяет определить признаки кровотечения (снижение уровня эритроцитов (красные клетки крови, переносящие кислород), гемоглобина (железосодержащий белок, находящийся в эритроцитах, который участвует в транспортировке кислорода и углекислого газа)).
- Общий анализ мочи — позволяет определить наличие эритроцитов (красные кровяные тельца) и выявить степень кровотечения.
- Ультразвуковое исследование (УЗИ) почек, мочевого пузыря – позволяют оценить размеры и структуру, наличие скопления крови рядом с мочевым пузырем, наличие сгустков крови внутри мочевого пузыря, выявить нарушение оттока мочи из почек.
- Ультразвуковое исследование (УЗИ) органов брюшной полости. Позволяет выявить наличие крови в животе, чего не должно быть в норме.
- Ретроградная цистография. В полость мочевого пузыря через мочеиспускательный канал вводится вещество, видимое на рентгене. Метод позволяет определить тип повреждения мочевого пузыря, состояние костей таза.
- Внутривенная урография. В вену пациенту вводится рентгенпозитивный препарат, который через 3-5 минут выводится почками, в это время выполняется несколько снимков. Метод позволяет оценить степень травмы мочевого пузыря, выявить место, где имеется дефект в мочевом пузыре.
- Магнитно-резонансная томография (МРТ) — высокоточный метод диагностики травмы мочевого пузыря, основанный на возможности послойного изучения органа. Метод позволяет определить степень повреждения мочевого пузыря. Также с помощью этого метода можно выявить повреждение соседних органов.
- Компьютерная томография (КТ) — рентгеновское исследование, которое позволяет получить пространственное (3D) изображение органа. Метод позволяет точно определить степень повреждения мочевого пузыря, а также объем крови, мочи, расположенных рядом с мочевым пузырем. Также с помощью этого метода можно выявить повреждение соседних органов.
- Лапароскопия — метод диагностики, основанный на введении в полость живота через небольшие разрезы кожи видеокамеры и инструментов. Метод позволяет определить тип повреждения мочевого пузыря, степень кровотечения, оценить повреждение внутренних органов.
- Возможна также консультация уролога.
Лечение травмы мочевого пузыря у ребенка
Консервативное (нехирургическое) лечение возможно при незначительных травмах мочевого пузыря (ушиб, небольшой разрыв стенки при внебрюшинном типе повреждения).
- Установка в мочевой пузырь через мочеиспускательный канал уретрального катетера (тонкая резиновая трубочка) на несколько дней.
- Строгий постельный режим.
- Прием:
- кровоостанавливающих препаратов;
- антибиотиков;
- противовоспалительных препаратов;
- обезболивающих препаратов.
Хирургическое лечение с разрезом кожи живота либо лапароскопическим способом (через небольшие разрезы кожи, в живот вводятся инструменты с видеокамерой):
- ушивание разрыва мочевого пузыря;
- дренирование малого таза или брюшной полости (установка трубок рядом с мочевым пузырем, по которым оттекает кровь и моча);
Осложнения и последствия травмы мочевого пузыря у ребенка
- Обильное кровотечение с возникновением шока (отсутствие сознание, низкое артериальное давление, частый пульс, частое неглубокое дыхание). Состояние может привести к смерти.
- Уросепсис — проникновение микроорганизмов в кровь и развитие воспаления во всем организме.
- Нагноение крови и мочи вокруг мочевого пузыря.
- Формирование мочевых свищей. Нагноение крови и мочи рядом с мочевым пузырем приводит к нарушению целостности тканей, что в свою очередь приводит к прорыву гнойника наружу через кожу. В результате этого формируется канал, по которому внешняя среда сообщается с внутренними органами.
- Перитонит — воспаление стенок и органов в брюшной полости.
- Остеомиелит — воспаление костей таза.
Профилактика травмы мочевого пузыря у ребенка
- Исключение травматизма.
- После травмы регулярное наблюдение у уролога в течение не менее 3-х лет.
Источник
Сегодня расскажу об одном пороке развития, который может проявить себя, а значит, может быть заподозрен уже на скрининге 1 триместра.
Prune Belly – синдром включающий в себя целый ряд аномалий развития, среди которых выделяют три основные:
- слабость, недоразвитие передней брюшной стенки
- двусторонний крипторхизм
- аномалии мочеполового тракта
В поисках информации об этом синдроме, каких только вариаций переводов и произношений мне не попалось! И на итальянский манер Прунэ Бэлли, и с французским акцентом Прюно Белли, создавая у меня впечатление, что это имя и фамилия некоего учёного. А также синдром “подрезанного живота” и синдром “сливового живота”, с-м Фрелиха (Frölich) и с-м Обринского.
Prune – это английское слово, которое переводится как слива, хотя в данном контексте имелось в виду другое значение – чернослив, ввиду характерного морщинистого вида передней брюшной стенки, belly переводится как живот.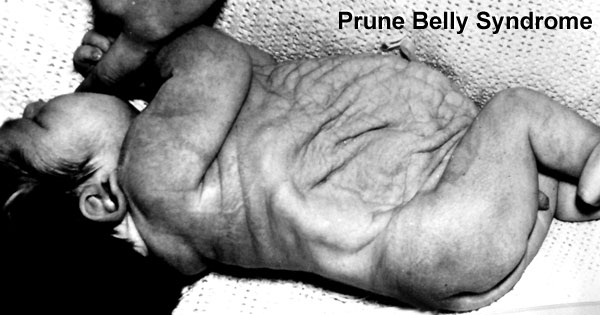
В русскоязычной литературе термин «черносливный живот» не используется, поэтому в дальнейшем буду использовать его английский вариант, думаю, так будет правильнее.
Впервые этот вид дефекта брюшной стенки описал Frölich в 1839г., а термин Prune Belly предложил Osler в 1901г.
Несмотря на то, что именно характерный вид животика ребёнка является отличительной чертой этой аномалии, по которому, обычно, и ставится диагноз новорожденному, лежащие в его основе аномалии мочеполового тракта являются самым важным фактором, определяющим общую выживаемость. Различают широкий спектр тяжести проявлений внутри синдрома. Некоторые дети, с тяжёлыми респираторными и почечными нарушениями погибают в неонатальном периоде, в то время как у других изменения умеренные и поддаются коррекции. Выраженная дисплазия почек, маловодие и, как следствие, гипоплазия лёгких в 20% случаев приводит к антенатальной гибели плода и в 30% к прогрессирующей почечной недостаточности в первые два года жизни ребёнка. Ассоциированные с Prune Belly аномалии мочеполового тракта включают в себя
- гидронефроз
- извилистые расширенные мочеточники
- различной степени дисплазия почек
- увеличенный мочевой пузырь
Кроме того, могут быть вовлечены и другие системы: сердечно-сосудистая, опорно-двигательная, респираторная, желудочно-кишечный тракт.
В 95% случаев встречается у мальчиков, но похожие изменения, включающие отсутствие мышц передней брюшной стенки в сочетании с аномалиями мочеполовой системы, описаны и у девочек.
В качестве иллюстрации, предлагаю историю, найденную мною в свободном доступе на одном из форумов:
“Девочки, кому интересно у меня родился такой ребенок с синдромом Пруне Белли. Начну свой рассказ с того, что ни я, ни мой муж ничем не болеем, беременность протекала хорошо, краску я не нюхала, не пью, не курю, причина данной ситуации так и не найдена, ни у нас, ни в Америке. Да нас конечно огорчила такая ситуация, и если бы мне на сроке 12 недель сообщили об этом, я наверное бы прервала беременность, сейчас же у меня прекрасный ребенок, у которого периодически портятся анализы мочи, это сильно сказывается на почках, ему в будущем требуется операция на брюшную стенку, по поводу крипторхизма, а также по поводу порока сердца, у него плоскостопие, раньше было косолапие, но с 2х недельного возраста мы его гипсовали по методу Пансети, ножки исправились, он ведет себя как обычный ребенок, также лезут зубы садится, встает, ходит, гулит, ну в общем прекрасный малыш, правда делает это все с опозданием на 3-4 месяца. Знаю ребенка с таким же диагнозом как у нас, ему сделали в Англии операцию собрал порядка 4х миллионов рублей и все у него вроде хорошо, тьфу,тьфу,тьфу.
1. У нас малыш на сроке примерно 18 недель начал писить (это мы думали что мочевой уменьшился от того, что он начал писить, но не тут то было, на брюшине образовалась дырочка от сильного давления поэтому мочевой пузырь пришел в норму) мы радовались безмерно прыгали и бегал… недолго.
2. На 20 неделе обнаружили проблемы с почками (двухсторонний гидронефроз), но тут же сказал, и что это лечится мол не переживайте
3. На 24 неделе обнаружили косолапие (сказали что все нормально исправят, мальчикам даже мол оно идет)
4. На 28 неделе крипторхизм…
Набор всех этих показателей и есть Синдром Пруне Белли, но никто из узистов этого не сказал. Так вот, находила информацию в интернете, что кому-то на 12 неделях уже сказали, что у ребенка синдром Пруне Белли, узист увидел тонкую стенку живота у ребенка, у нас никто не видел.”
Существует три основные эмбриологические теории возникновения этого синдрома:
Обструкция выходных отделов мочевого пузыря
Эта теория, предложенная ещё в 1903 году, была позднее обоснована путём воссоздания фенотипических изменений, характерных для Prune Belly, при обструкции мочеиспускательного канала плоду овцы на сроке 43-45 дней гестации. Согласно этой теории, все остальные изменения вторичны. Отсутствие оттока мочи из мочевого пузыря, приводит к значительному его увеличению, растяжению передней брюшной стенки, нарушению её кровоснабжения и атрофии, а также нарушает процесс опущения яичек в мошонку и приводит к формированию гидронефроза и расширению мочеточников.
Однако у людей, обструкция мочеиспускательного канала при этом синдроме встречается в 10-20% случаев. Часть учёных считает, что обструкция может быть проходящей, другие утверждают, что обструкция встречается в самых тяжёлых формах Prune Belly. Согласно эмбриологии плода человека, такие изменения должны проявиться на сроке 13-15 недель, так как к этому времени начинает закрываться урахус и значительно увеличивается продукция мочи плодом.
Не смотря на то, что эта теория достаточно убедительна, она не способна объяснить все изменения, ассоциированные с Prune Belly.
Теория мезодермальной задержки развития
Предполагается, что нарушения мочевыделительного тракта, могут быть объяснены аномальным развитием мезонефроса между 6-й и 10-й неделями. Изменения в развитии Вольфова протока приводят к гипоплазии простаты, замедлению развития простатической части уретры и клапан-подобной обструкции. Однако и эта теория не может включить в себя все аномалии, встречающиеся при данном синдроме.
Теория желточного мешка
Существует гипотеза о том, что при Prune Belly избыточный объём желточного мешка может приводить к аномалиям развития передней брюшной стенки, вследствие вовлечения большей части аллантоиса в формирование мочевого тракта.
Как же заподозрить синдром Prune Belly во время УЗИ?
Первое, что бросается в глаза – это мегацистис, т.е. значительное увеличение размеров мочевого пузыря, а также тонкая, растянутая и выпячивающаяся передняя брюшная стенка. В 10 -14 недель беременности диагноз мегацистис ставится при продольном размере мочевого пузыря, превышающем условный норматив 7 мм. При размерах 8-12мм, в большинстве случаев происходит самостоятельная нормализация, но требуется динамическое наблюдение раз в 2 недели. Это, по-видимому, происходит из-за того, что формирование гладкомышечной мускулатуры и иннервации мочевого пузыря не заканчивается к 13-й неделе гестации и продолжается в последующие дни, что дает основание для саморазрешения проблемы в последующие недели внутриутробного развития плода. Увеличение размеров мочевого пузыря, расширение мочеточников и пиелоэктазия могут встречаться при синдроме мегацистис-мегауретер и при заднем уретральном клапане, но при этих состояниях количество околоплодных вод обычно остаётся нормальным, и нет такого истончения и выбухания передней брюшной стенки. Прогрессирование мегацистиса и маловодие – прогностически неблагоприятные признаки, говорящие об обструкции выходных отделов мочевого пузыря.
Однозначно поставить диагноз синдром Prune Belly в 11-13 недель не представляется возможным, он может быть лишь заподозрен, а основным диагнозом будет Мегацистис, который, как я уже говорил, может быть при различных состояниях.
Что же делать?
Это Ваш ребёнок и выбор, как всегда, приходится делать именно Вам. Но иногда, очень важно, чтобы кто-то снял, принял на себя это бремя ответственности, бремя выбора, который вы должны сделать со своей, да и не только своей жизнью. Очень важно почувствовать, что только лучшее из решений будет принято здесь и сейчас.
Вот рекомендации, опубликованные в статье «Пренатальное консультирование детским урологом и тактика принятия решений при диагностике синдрома «мегацистис» в первом триместре гестации» https://www.lvrach.ru/2015/01/15436142/ :
«Учитывая, что «мегацистис» в 25–40% сочетается с хромосомной патологией, существенную роль для принятия решения о пролонгировании или прерывании беременности играют результаты генетических исследований. Большинство авторов сходятся во мнении, что клапаны задней уретры, а также prune-belle синдром не являются генетически наследуемой патологией, однако это не исключает возможность хромосомных поломок. A. W. Liao констатирует в 25% случаев наличие трисомии по 13-й и 18-й хромосоме при увеличении размеров мочевого пузыря от 7 до 15 мм у плодов 10–14 недель гестации.
Проведенный анализ диагностических мероприятий и исходов течения беременностей позволил разработать диагностический алгоритм, который предполагает обязательное кариотипирование плодного материала при наличии размеров пузыря в пределах 7–15 мм. При подтверждении нарушения кариотипа целесообразно прерывание беременности, в противном случае — динамическое наблюдение до появления убедительных маркеров прогноза диагностируемого состояния.
Значительное исходное увеличение пузыря ≥ 20–30 мм однозначно свидетельствует о выраженной обструкции нижних мочевых путей и не требует динамического наблюдения, целесообразно прерывание беременности.
Наличие расширения верхних мочевых путей не всегда дополняет синдром «мегацистис» в ранние сроки гестации (11–13 недель) и наиболее отчетливо определяется во втором и третьем триместрах гестации. Однако во всех случаях его наличие является фактором, отягощающим прогноз.
Таким образом, подводя итоги анализа литературных данных и результатов собственных наблюдений, очевидны несколько выводов:
- Комплекс мероприятий, входящих в ранний пренатальный скрининг 11–14 недель гестации (молекулярно-генетические и ультразвуковые маркеры ВПР и ХА), не позволяет определить вероятность наличия у плода ВПР мочевыделительной системы. Выделение группы риска плодов, угрожаемых по наличию врожденный патологии МВС, происходит на основании диагностики увеличенного продольного размера мочевого пузыря ≥ 7 мм, что трактуют как синдром мегацистис плода, и требует проведения тщательных диагностических мероприятий, позволяющих прогнозировать исход.
- Синдром «мегацистис плода» рассматривается как проявление выраженных нарушений уродинамики нижних мочевых путей анатомического или функционального генеза, лежащих в основе развития обструктивных нарушений верхних мочевых путей и диспластичного развития почечной паренхимы, включая ее кистозную дисплазию, что предопределяет декомпенсацию почечных функций и неблагоприятный исход.
- Комплекс диагностических процедур, уточняющих прогноз при выделении группы плодов с синдромом мегацистис, включает проведение кариотипирования плодного материала (ворсин хориона) при отсутствии расширения верхних мочевых путей и размерах пузыря ≤ 20 мм и прерывание беременности в случаях выявленной хромосомной патологии.
- Наличие увеличения мочевого пузыря ≥ 20 мм изолированно или при наличии расширений верхних мочевых путей является показанием для прерывания беременности.
- Пролонгирование беременности рекомендовано во всех случаях умеренного расширения пузыря в пределах 7–15 мм при отсутствии расширения верхних мочевых путей, положительной динамики наблюдения в течения 2–3 недель, восстановления размеров мочевого пузыря.
- Проведение диагностических мероприятий и выбор тактических решений должны проводиться при участии детского уролога, включая анте- и постнатальный этап динамического наблюдения и необходимого лечения.”
Источники информации:
https://www.pediatricurologybook.com/prune_belly.html
https://www.lvrach.ru/2015/01/15436142/
До
Источник
