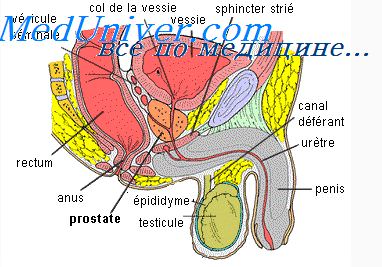
Расстройства мочеиспускания центрального типа
Центральное нарушение опорожнения мочевого пузыря. Спинальные нарушения опорожнения мочевого пузыря.Если причиной расстройства мочеиспускания служит заболевание головного мозга, происходит нарушение тормозных влияний коры и наблюдается непроизвольное опорожнение мочевого пузыря с различной частотой. Объем мочи в этом случае больше, чем при рефлекторном спинальном пузыре (автоматический мочевой пузырь), остаточной мочи не выявляется. Эта форма нарушения мочеиспускания встречается редко, наблюдается преимущественно у пациентов с тяжелой формой сенильной деменции. Ее признаком служит также психоорганический синдром, который может сопровождаться эпилептическими припадками, нейропсихическими нарушениями или очаговыми неврологическими симптомами. Характерные проявления недержания мочи наблюдаются и при арезорбтивной гидроцефалии. Дискретные признаки поперечного поражения и расстройство мочеиспускания. Рассеянный склероз особенно часто сопровождается императивными позывами на мочеиспускание, которые иногда бывают ранним симптомом заболевания. Они служат признаком надъядерного нарушения: при появлении позыва пациент должен немедленно бежать в туалет, иначе происходит непроизвольное мочеиспускание. Таким больным приходится планировать свою повседневную жизнь таким образом, чтобы всегда находиться недалеко от туалета. О подобных нарушениях всегда необходимо подробно расспрашивать пациента, они очень характерны для рассеянного склероза, но изредка могут носить и функциональный характер.
В этих случаях расстройство мочеиспускания сопровождается нарушениями чувствительности и/ или парезами. Основным признаком является то, что пациент не ощущает прохождения мочи при опорожнении мочевого пузыря и кала через прямую кишку (о чем его следует подробно расспросить). Наблюдается также нарушение чувствительности в положении сидя (седловидная анестезия) и при половом акте. Неврологический осмотр пациента должен включать исследование чувствительности в аногенитальной области, выявление двигательных нарушений в зоне иннервации крестцовых корешков, а также оценку анального и бульбокавернозного рефлексов. Нарушение мочеиспускания характеризуется переполнением мочевого пузыря с большим объемом остаточной мочи. Основные причины — это объемный процесс в пояснично-крестцовом отделе спинального канала и синдром «натянутого» (фиксированного) спинного мозга (tethered cord). При относительно остром появлении нарушений мочеиспускания, сопровождающемся болью в крестце и ишиалгией, возникает подозрение: Если нарушение развивается быстро, но не сопровождается болью, можно предполагать: Полирадикулоневрит (синдром Гийена—Барре) не сопровождается нарушением мочеиспускания. Нарушение мочеиспускания нарастает постепенно. Если наблюдаются признаки нарушения, например, секреции потовых желез, пилорических реакций, регуляции артериального давления, частоты сердечных сокращений или потенции, они могут сопровождаться вегетативной денервацией мочевого пузыря, его увеличением, растяжением, вялыми стенками. Причинами могут служить две группы нарушений: • хроническая полиневропатия, особенно при сахарном диабете и первичном амилоидозе; – Также рекомендуем “Нарушения дефекации. Нарушения мужской потенции.” Оглавление темы “Нарушение мочеиспускания. Нарушение мышечного тонуса.”: |
Источник
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Затрудненное мочеиспускание: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Затрудненное мочеиспускания – это симптом, говорящий о том, что в организме возникли какие-то патологические процессы, и характеризующийся нарушением оттока мочи через уретру. С ним могут столкнуться как мужчины, так и женщины.
Разновидности затрудненного мочеиспускания
Затрудненное мочеиспускание – собирательный термин, имеющий множество вариаций:
- трудности перед началом мочеиспускания;
- болезненные ощущения в начале и в конце мочеиспускания;
- прерывистая и слабая струя во время мочеиспускания;
- капельное выделение мочи (странгурия);
- неполное опорожнение мочевого пузыря (ишурия);
- выделение мочи порциями или каплями;
- ложные и частые позывы к мочеиспусканию, которые не удается подавить.
Причины всех этих нарушений различны.
В ряде случаев происходит реальная закупорка мочевыводящих путей, а в других – отмечаются в проблемы в нервной регуляции мочевого пузыря.
Возможные причины затрудненного мочеиспускания
У женщин и мужчин есть общие причины затрудненного мочеиспускания, а есть специфические, характерные только для одного пола.
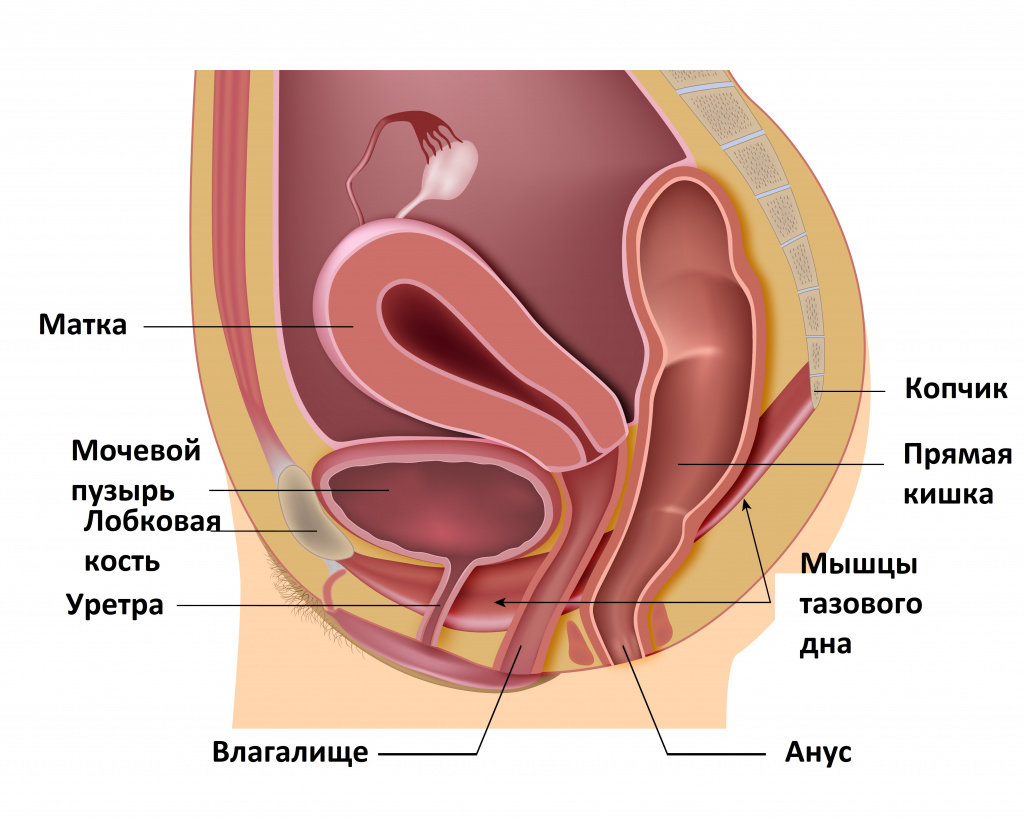
У женщин мочеиспускательный канал широкий и короткий, однако при опущении стенок влагалища, пролапсе гениталий, которые возникают с возрастом, дизурия (нарушение мочеиспускания) может принимать форму как поллакиурии (повышенной частоты мочеиспускания), так и затруднения отхождения мочи. Кроме того, выпадение матки и влагалища приводит к обструкции (перекрытию) мочеточников, что также служит причиной задержки мочеиспускания. Операции в тазовой области по поводу недержания мочи достаточно часто приводят к обструкции уретры и ухудшению мочеиспускания. Такая же ситуация возникает в результате приема некоторых лекарственных средств, в частности антихолинергических препаратов, эстрогенов, опиатов, транквилизаторов, нейролептиков и антидепрессантов.
Операции в тазовой области по поводу недержания мочи достаточно часто приводят к обструкции уретры и ухудшению мочеиспускания. Такая же ситуация возникает в результате приема некоторых лекарственных средств, в частности антихолинергических препаратов, эстрогенов, опиатов, транквилизаторов, нейролептиков и антидепрессантов.
При длительном застое мочи выпадают в осадок соли, которые со временем могут формировать конгломераты или камни. Затруднение оттока мочи у мужчин могут вызывать даже мелкие камни. Мочекаменная болезнь относится к числу наиболее частых причин затруднения мочеиспускания. Основными ее симптомами служат боль, появление в моче крови или гноя, снижение или полное прекращение отхождения мочи. Локализация боли и места ее отдачи (иррадиации) зависят от местонахождения камня. Если камень находится в почке, боль в области поясницы может носить постоянный или периодический характер, а при его попадании в мочеточник – давать почечную колику (приступ нестерпимой резкой боли).
Чаще почечная колика развивается во время или после физической нагрузки, приема большого количества жидкости и может сопровождаться тошнотой и рвотой.
После почечной колики в моче появляется кровь, однако далеко не всегда ее можно увидеть. Чаще всего отмечается микрогематурия (незначительное количество эритроцитов в моче). Закупорка камнями обоих мочеточников может привести к острой почечной недостаточности с соответствующими симптомами – полной задержкой мочи, тошнотой и рвотой.
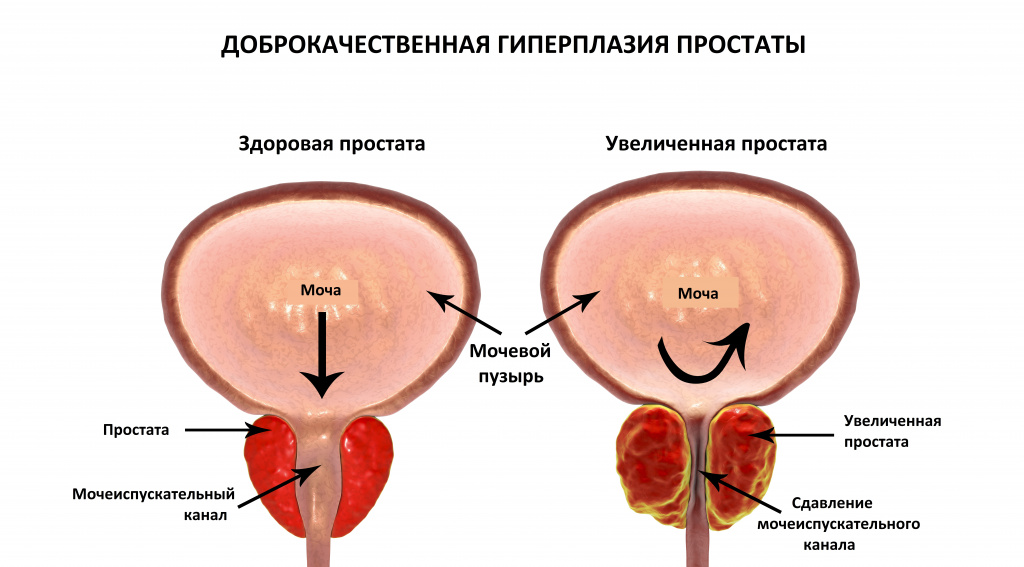
Затруднение мочеиспускания наблюдается и в случае перекрытия мочевыводящего канала опухолью. Наиболее типичным примером такой патологии являются опухоли предстательной железы у мужчин. Доброкачественное (гиперплазия) или злокачественное разрастание тканей простаты приводит к сужению мочеиспускательного канала, который проходит внутри железы. При этом возникает ряд симптомов, которые объединяются понятием «симптомов нижних мочевых путей»: частые позывы к мочеиспусканию, не сопровождающиеся полным опорожнением мочевого пузыря, слабая струя мочи и подтекание мочи после завершения мочеиспускания, ночные пробуждения для опорожнения мочевого пузыря.
К числу причин, которые могут обусловливать задержку мочеиспускания, относят также инфекции, передаваемые половым путем. Возбудители инфекции, попадая со слизистой оболочки половых органов в уретру и мочевой пузырь, вызывают воспалительные процессы – уретрит и цистит, соответственно. Для этих заболеваний характерными симптомами являются боль при мочеиспускании, слизисто-гнойные или гнойные выделения, воспаление и слипание краев в области выхода мочеиспускательного канала. При несвоевременном лечении этот процесс может вызвать сужение уретры.
Процесс мочеиспускания может нарушаться после травм и оперативных вмешательств на позвоночнике вследствие нарушения нервной проводимости спинномозговых путей. При травмах спинного мозга возможны варианты как острой задержки мочи, так и затруднения опорожнения мочевого пузыря. Клинические симптомы при этом могут включать отсутствие возможности контролировать мочеиспускание, рассогласованность работы сфинктеров мочевого пузыря и мочеиспускательного канала.
Послеоперационная острая задержка мочеиспускания характеризуется невозможностью самостоятельного опорожнения мочевого пузыря, несмотря на наличие позывов, и требует установки катетера.
Такая ситуация возникает вследствие пареза мышц передней брюшной стенки и рефлекторного ослабления сократительной способности мочевого пузыря, что усугубляется воздействием анестезии и расслабляющих лекарственных препаратов. Особенно часто задержка мочеиспускания выявляется после проктологических операций.
Плохое отхождение мочи наблюдается у пациентов с повреждениями опорно-двигательного аппарата. Венозный застой в органах малого таза и простате, который может дополняться действием анестезии при оперативных вмешательствах, значительно увеличивает риск задержки мочеиспускания.
Значительный вклад в развитие нарушений мочеиспускания вносят нейрогенные причины. В этих случаях симптоматика нарушения мочеиспускания почти всегда сопровождается несогласованностью работы мышц стенок мочевого пузыря и его сфинктера и проявляется при таких заболеваниях, как рассеянный склероз, миелит, спинальные инсульты и позвоночно-спинномозговая травма. Расстройство мочеиспускания сопровождают различные симптомы:
- учащение мочеиспусканий (поллакиурия);
- ложные позывы к мочеиспусканию;
- недержание мочи даже при ненаполненном мочевом пузыре;
- ощущение неполного опорожнения мочевого пузыря в конце мочеиспускания;
- прерывание во время мочеиспускания струи мочи;
- невозможность сразу же начать мочеиспускание после позыва;
- слабый напор струи мочи и необходимость тужиться во время мочеиспускания.
На основании жалоб пациента можно судить о локализации очага поражения нервной системы. Например, при инсульте или опухолях в области правой поясной извилины отмечаются кратковременная задержка мочеиспускания, ослабление или отсутствие позыва к мочеиспусканию и чувство неполного опорожнения мочевого пузыря.
Симптомы нарушения мочеиспускания в этих случаях всегда сопровождаются выраженным расстройством движения, дыхания и глотания.
При болезни Паркинсона число дневных мочеиспусканий уменьшается до 2–3 раз, тогда как ночью их число увеличивается при полноценных порциях мочи (250–300 мл). При болезни Альцгеймера контроль за опорожнением мочевого пузыря утрачивается, поэтому может возникать как задержка мочеиспускания, так и недержание мочи.
Свой вклад в группу нейрогенных расстройств мочеиспускания вносит алкогольная и диабетическая полинейропатия. Поражение периферических нервных окончаний при этом виде патологий сопровождается затруднением начала мочеиспускания, ослаблением струи мочи и неполным опорожнением мочевого пузыря. Наличие остаточной мочи приводит к ее инфицированию и воспалительным заболеваниям.
К каким врачам обращаться при затрудненном мочеиспускании
Для выявления причин затрудненного мочеиспускания необходима консультация
врача-терапевта,
уролога и
гинеколога. При неврологической природе заболевания дальнейшее лечение проводит
невролог.
Диагностика и обследование при затрудненном мочеиспускании
Выявление причин затрудненного мочеиспускания требует обязательного тщательного сбора анамнеза – во внимание принимают симптомы, связанные с мочеиспусканием, предшествующие заболевания, операции и травмы, наследственную предрасположенность. У мужчин в качестве скрининга заболеваний простаты производится исследование ПСА, при необходимости – пальпаторное исследование предстательной железы, а у женщин – матки и влагалища.
Для диагностики воспалительных и инфекционных процессов назначают общий анализ мочи.
При наличии отделяемого из мочеиспускательного канала нужен анализ на ИППП.
Подтвердить диагноз поможет выявление возбудителя в мазках отделяемого из уретры или цервикального канала.
При инфекционных поражениях нижних отделов мочевого тракта у мужчин необходим анализ секрета простаты.
При выявлении солей в общем анализе мочи требуется исследование осадка мочи и изучение структуры камней.
С помощью ультразвукового исследования удается выявить опухолевые образования нижних мочевых путей и простаты.
Диагностика причин обструкции мочеиспускательного канала включает следующие уродинамические исследования: урофлуометрию (определение средней и максимальной скорости мочеиспускания), цистометрию (определение тонуса мочевого пузыря) и профилометрию (определение функционального состояния сфинктера уретры).
Диагностика функциональной обструкции шейки мочевого пузыря проводится с учетом данных обследования «давление/поток» (определение взаимодействия скорости потока мочи и давления в мочевом пузыре при мочеиспускании), электромиографии и видеоуродинамики.
Диагностика нейрогенных расстройств и затруднения мочеиспускания должна учитывать связь с другими неврологическими нарушениями, предшествующими травмами и оперативными вмешательствами.
Что делать при затрудненном мочеиспускании
Затрудненное мочеиспускание в значительной степени создает дискомфорт и снижает качество жизни пациентов.
Кроме того, этот симптом почти всегда свидетельствует о наличии заболевания.
Поэтому при появлении описанных симптомов необходимо незамедлительно обратиться к врачу. Ни в коем случае не следует принимать мочегонные препараты, поскольку это только ухудшит состояние.
Лечение затрудненного мочеиспускания
Затрудненное мочеиспускание может быть симптомом совершенно различных заболеваний, поэтому лечение должна предварять тщательная диагностика патологического процесса.
Источники:
- Пушкарь Д.Ю., Раснер П.И., Гвоздев М.Ю. Русский медицинский журнал. № 34 от 18.12.2013. С. 5
- Данилов В.В., Вольных И.Ю., Бахарева О.М., Мухотина А.Г. Расстройства мочеиспускания у женщин различных возрастных групп. Тихоокеанский медицинский журнал. № 1. 2003. С. 76-77.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Источник
Синдром центрального
типа нарушения функций тазовых органов
— мочеиспускания, дефекации и эрекции
— складывается из императивных позывов
на мочеиспускание, задержки мочи,
периодического недержания мочи,
задержки кала и приапизма, возникающих
при двустороннем нарушении связей
церебральных (корковых) зон мочевого
пузыр я, прямой кишки и половых органов
со спинальными центрами, расположенными
в верхних поясничных и в крестцовых
(S1—SIV) сегментах спинного мозга. Это
возникает при двустороннем поражении
спинного мозга на уровне шейных и грудных
сегментов.
Клинически указанный
синдром проявляется в качестве
инициального симптома императивными
позывами на мочеиспускание. В
дальнейшем больной перестает чувствовать
позывы на мочеиспускание и дефекацию,
утрачивает способность произвольного
управления мочеиспусканием и дефекацией,
не ощущает прохождения мочи и катетера
по мочеиспускательному каналу и при
прохождении кала по прямой кишке.
При остро возникающем
нарушении функций мочеиспускания
вначале наступает задержка мочи. Мочевой
пузырь при этом переполняется и
растягивается до больших размеров,
дно его в таких случаях может достигать
уровня пупка. В дальнейшем в связи с
наличием повышенной рефлекторной
возбудимости сегментарного аппарата
спинного мозга задержка мочи сменяется
периодическим недержанием.
Кроме указанных выше
нарушений мочеиспускания при данном
синдроме, не возникает и позывов на
дефекацию. Вследствие повышения тонуса,
свойственного любому центральному
параличу, возникает спастическое
состояние сфинктеров прямой кишки и
наступает задержка кала. Иногда при
этом может происходить рефлекторное
опорожнение прямой кишки, без участия
воли больного.
Помимо центральных
нарушений мочеиспускания и дефекации
при рассматриваемом синдроме по тем же
самым причинам — прерывание корково-тазовых
путей — может возникать и патологическая
эрекция — приапизм (длительная и
болезненная эрекция полового члена
с наполнением кровью пещеристых тел,
не связанная с половым возбуждением и
не исчезающая после полового сношения
и эякуляции).
СИНДРОМ ПЕРИФЕРИЧЕСКОГО
НАРУШЕНИЯ ФУНКЦИЙ ТАЗОВЫХ ОРГАНОВ
Синдром периферического
типа нарушения функций тазовых органов
— мочеиспускания, дефекации, эрекции
и эякуляции — возникает при нарушениях
сегментарной и периферической
вегетативной иннервации мочевого
пузыря, прямой кишки и полового члена
в результате поражения верхних
боковых рогов поясничных сегментов и
крестцовых (SI-SIV) сегментов спинного
мозга, а также их корешков и n. pelvicus,
n.hypogastricus и n.pudendus.
Клинически указанный
синдром проявляется истинным недержанием
мочи, истинным недержанием кала —
энкопрезом, отсутствием возможности
эрекции и эякуляции.
Кроме того, при
синдроме периферического типа нарушений
функций тазовых органов возможен еще
один вариант расстройств мочеиспускания
— парадоксальное недержание мочи,
сочетающее элементы задержки мочи
(мочевой пузырь постоянно переполнен
и произвольное опорожнение его
невозможно) и недержания (моча все
время вытекает из пузыря по каплям из-за
механического перерастяжения сфинктера).
18.
Гипертензионный
синдром
представляет собой состояние, возникающее
в результате повышения внутричерепного
давления, которое распределяется
равномерно в черепе и затрагивает все
области мозга. Данная патология может
быть связана с различными нарушениями
в работе головного мозга – опухолями,
черепно-мозговыми травмами, кровоизлиянием,
энцефаломенингитом. Согласно статистическим
данным, у мужчин внутричерепная
гипертензия встречается чаще, чем у
женщин. При этом частота развития данного
синдрома одинакова и для мальчиков, и
для девочек.
Причины
гипертензионного синдрома:
К
самым распространенным причинам развития
внутричерепной гипертензии можно
отнести следующее:
инфекционное
поражение мозга и его оболочек;длительная
гипоксия;черепно-мозговые
травмы;нарушение
оттока венозной крови, что приводит к
ее скоплению в черепной полости и
способствует повышению давления в нем;гидроцефалия,
отек мозга, объемные образования.
Симптомы
гипертензионного синдрома
Гипертензионный
синдром у взрослых включает в себя
различные состояния, которые помогут
диагностировать эту патологию. К основным
признакам синдрома относятся:
Регулярные
головные боли, ощущение тяжести в
голове. Особенно ярко данные состояния
проявляются утром и ночью. Это связано
с тем, что в горизонтальном положении
спинномозговая жидкость выделяется
более активно, а вот ее всасывание
замедляется, что и приводит к повышению
внутричерепного давления, а также его
симптомов.Тошнота
и рвота. Эти признаки наиболее выражены
в утреннее время.Повышенная
нервозность.Быстрая
утомляемость, которая появляется даже
при небольших физических или умственных
нагрузках.Признаки
вегето-сосудистой дистонии. К ним можно
отнести предобморочные состояния,
колебания артериального давления,
сердцебиение, потливость.Темные
круги под глазами, которые присутствуют
независимо от образа жизни и не
корректируются с помощью косметических
средств. При натягивании кожи в этой
области можно увидеть множество
расширенных мелких вен.Существенное
снижение либидо.Метеочувствительность.
В данном случае самочувствие существенно
ухудшается при снижении атмосферного
давления.
Все
эти симптомы гипертензионного синдрома
носят достаточно субъективный характер.
С их помощью человек может заподозрить
наличие проблем со здоровьем, а врач
определяет, в каком направлении следует
проводить дальнейшие исследования.
Диагностика
Чтобы
точно измерить внутричерепное давление,
нужно в жидкостные полости черепа либо
канал позвоночника ввести специальную
иглу, оснащенную манометром. Это довольно
сложная и опасная процедура. Поэтому
сегодня для определения диагноза
используют другие объективные признаки:
Расширение
и извитость вен глазного дна – это
довольно надежный симптом увеличения
давления внутри черепа.Ультразвуковое
исследования сосудов позволяет
определить нарушение оттока венозной
крови из черепа.С
помощью проведения магнитно-резонансной
или компьютерной томографии можно
определить разрежение по краю желудочков
мозгового вещества и расширение
жидкостных полостей в мозге.Эхоэнцефалография
позволяет оценить состояние мозга при
увеличении внутричерепного давления.
Чтобы
точно поставить диагноз «гипертензионный
синдром», необходимо использовать все
методы исследования. Нужно отметить,
что наиболее полную картину может дать
магнитно-резонансная или компьютерная
томография. Чаще всего с помощью этих
методов можно определить наличие
синдрома и его выраженности.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник