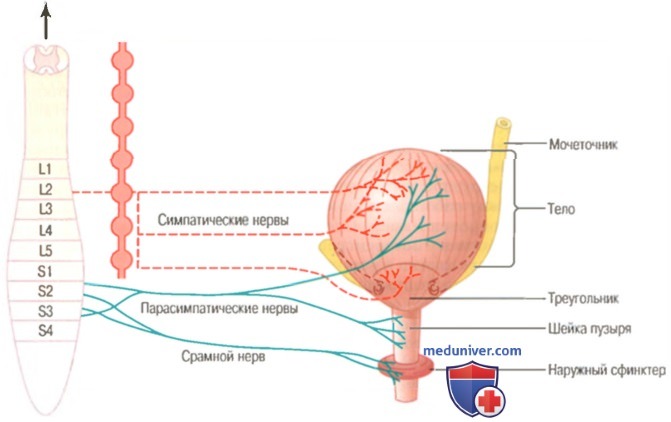
Расслабление мочевого пузыря симпатическая нервная система
Регуляция функции мочеиспускания осуществляется как рефлекторными (непроизвольными), так и произвольными механизмами. Известно, что в мочевом пузыре есть гладкие мышцы (детрузор и внутренний сфинктер). Детрузор выполняет функцию растяжения мочевого пузыря при накоплении в нем мочи, а также сокращения при опорожнении его. Функцию удержания мочи обеспечивает сфинктер.
Мочевой пузырь имеет двойную вегетативную (симпатическую и парасимпатическую) иннервацию. Спинальный парасимпатический центр находится в боковых рогах спинного мозга на уровне сегментов S2-S4. От него парасимпатические волокна идут в составе тазовых нервов и иннервируют гладкие мышцы мочевого пузыря, преимущественно детрузор. Парасимпатическая иннервация обеспечивает сокращение детрузора и расслабление сфинктера, т. е. она отвечает за опорожнение мочевого пузыря. Симпатическую иннервацию осуществляют волокна от боковых рогов спинного мозга (сегменты Т11-Т12 и L1-L2), далее они проходят в составе подчревных нервов (n. hypogastrici) к внутреннему сфинктеру мочевого пузыря. Симпатическая стимуляция приводит к сокращению сфинктера и расслаблению детрузора мочевого пузыря, т. е. она тормозит его опорожнение. Считают, что поражения симпатических волокон не приводят к нарушениям мочеиспускания. Предполагают, что эфферентные волокна мочевого пузыря представлены лишь парасимпатическими волокнами.

Схема иннервации мочевого пузыря:
1 – ствол головного мозга; 2 – афферентные пути; 3 – эфферентные (пирамидные) пути; 4 – симпатический ствол; 5 – подчревные нервы (симпатическая иннервация); 6 – тазовые нервы (парасимпатическая иннервация); 7 – срамные нервы (соматическая иннервация); 8 – мышца, выталкивающая мочу; 9 – сфинктер мочевого пузыря.
Функционирование мочевого пузыря обеспечивается спинальным рефлексом: сокращение сфинктера сопровождается расслаблением детрузора – мочевой пузырь наполняется мочой. Когда он наполнился, сокращается детрузор и расслабляется сфинктер, моча выводится. По такому типу мочеиспускание осуществляется у детей в первые годы, когда акт мочеиспускания не контролируется сознательно, а осуществляется за механизмом безусловного рефлекса. У здорового взрослого человека мочеиспускание осуществляется по типу условного рефлекса: человек сознательно может задержать мочеиспускание при возникновении позыва и опорожнять пузырь по желанию. Произвольная регуляция осуществляется с участием корковых сенсорных и моторных зон. К супраспинальным контролирующим механизмам относится и мостовой центр (Барингтона), входящий в состав ретикулярной формации. Афферентная часть этого условного рефлекса начинается рецепторами, которые находятся в участке внутреннего сфинктера. Далее сигнал через спинномозговые узлы, задние корешки, задние канатики, продолговатый мозг, мост, средний мозг направляется к сенсорному участку коры (girus fornicatus), откуда по ассоциативным волокнам импульсы поступают в корковый двигательный центр мочеиспускания, который локализируется в парацентральной дольке (lobulus paracentralis). Эфферентная часть рефлекса в составе корково-спинномозгового пути проходит в боковых и передних канатиках спинного мозга и заканчивается в спинальных центрах мочеиспускания (S2-S4 сегменты), которые имеют двустороннюю корковую связь. Далее волокна через передние корешки, половое сплетение и половой нерв (n. pudendus) достигают внешнего сфинктера мочевого пузыря. При сокращении внешнего сфинктера детрузор расслабляется и наступает торможение позыва к мочеиспусканию. При мочеиспускании напрягается не только детрузор, но и мышцы диафрагмы, брюшного пресса, в свою очередь внутренний и внешний сфинктеры расслабляются.
Таким образом, безусловный спинальный рефлекс опорожнения и закрытия мочевого пузыря подчинен корковым влияниям, которые обеспечивают сознательное мочеиспускание.
Неврогенные формы нарушения мочеиспускания. Неврогенный мочевой пузырь – это синдром, который объединяет нарушения мочеиспускания, возникающие при поражения нервных путей или центров, иннервирующих мочевой пузырь и обеспечивающих функцию произвольного мочеиспускания. При двустороннем поражении коры и ее связей со спинальными (крестцовыми) центрами мочеиспускания возникают нарушения мочеиспускания по центральному типу, которые могут проявляться полной задержкой мочи (retention urinae), возникающей в острый период болезни (миелит, спинальная травма и т. п.). В этом случае угнетается рефлекторная деятельность спинного мозга, исчезают спинальные рефлексы, в частности, рефлекс опорожнения мочевого пузыря – сфинктер находится в состоянии сокращения, детрузор расслаблен и не функционирует. Моча растягивает пузырь до больших размеров. В таких случаях необходима катетеризация мочевого пузыря. В дальнейшем (через 1-3 нед) повышается рефлекторная возбуждаемость сегментарного аппарата спинного мозга и задержка мочи сменяется ее недержанием. Моча выделяется периодически небольшими порциями по мере того, как она накапливается в пузыре; т. е. мочевой пузырь опорожняется автоматически, функционирует по типу безусловного (спинального) рефлекса: накопление определенного количества мочи приводит к расслаблению сфинктера и сокращению детрузора. Такое нарушение мочеиспускания называется периодическое (перемежающееся) недержание мочи (incontinention intermittens).
В результате частичного поражения боковых канатиков спинного мозга на уровне шейно-грудных сегментов возникают императивные позывы к мочеиспусканию. В таких случаях больной ощущает позыв, но задержать его сознательно не может. Это нарушение возникает вследствие усиления рефлекторного сокращения мочевого пузыря и сочетается с другими неврологическими проявлениями расторможения спинальных рефлексов: высокими сухожильными рефлексами, клонусами стоп, защитными рефлексами и г. п.
Если патологический процесс локализируется в крестцовых сегментах спинного мозга, корешках конского хвоста и периферических нервах (n. hypogastricus, n. pudendus), т. е. нарушается парасимпатическая иннервация мочевого пузыря, возникают нарушения функции тазовых органов по периферическому типу. В острый период болезни в результате паралича детрузора и сохранения эластичности шейки мочевого пузыря возникает полная задержка мочи, или парадоксальная задержка мочи (ishuria paradoxa) с выделением мочи каплями при переполненном мочевом пузыре в случае задержки мочеиспускания (за счет механического перерастяжения сфинктера мочевого пузыря). В последующем шейка мочевого пузыря теряет свою эластичность, а сфинктер в таком случае раскрытый, наступает денервация внутреннего и внешнего сфинктеров, поэтому возникает истинное недержание мочи (incontinention vera) с выделением мочи по мере поступления ее в мочевой пузырь.
Источник
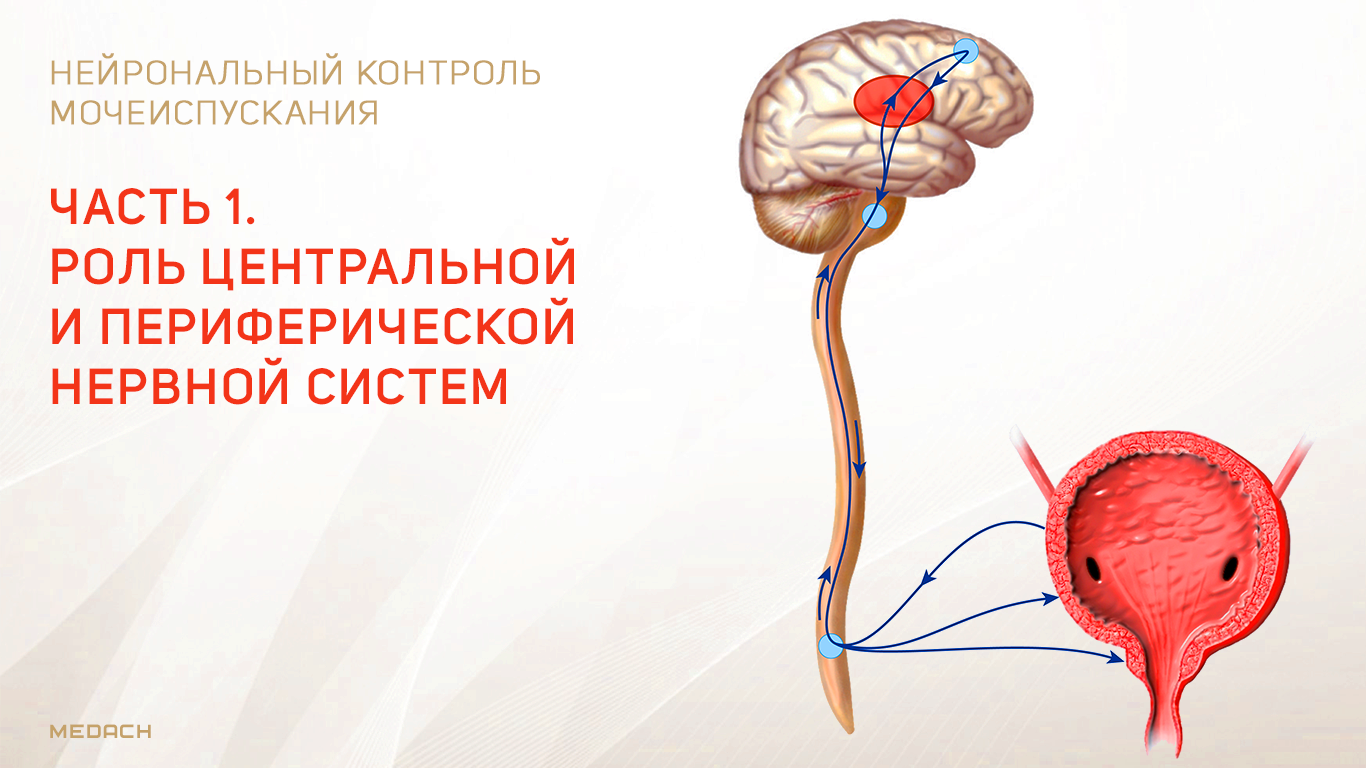
Физиология мочевого пузыря. Иннервация мочевого пузыряМочеиспускание — процесс, в результате которого опорожняется наполненный мочевой пузырь. Процесс состоит из двух этапов. Первый этап — постепенное наполнение мочевого пузыря до тех пор, пока напряжение его стенок не достигнет предельного уровня, что приводит ко второму этапу, на котором благодаря рефлексу мочеиспускания происходит опорожнение мочевого пузыря или возникает осознанный позыв к мочеиспусканию. Несмотря на то, что рефлекс мочеиспускания регулируется автономной нервной системой с центрами в спинном мозге, он может быть заторможен или активирован под влиянием корковых или стволовых структур.
а) Физиологическая анатомия и нервные связи мочевого пузыря. Мочевой пузырь, изображенный на рисунке выше, представляет собой камеру из гладких мышц и состоит из двух основных частей: (1) тела, в котором собирается моча; (2) шейки — воронкообразного продолжения тела, идущего вниз и кпереди в область урогенитального треугольника, соединяясь с уретрой. Нижнюю часть шейки пузыря из-за связи с уретрой также называют задней уретрой. Гладкую мышцу пузыря называют детрузором. Его мышечные волокна распространяются во всех направлениях, при сокращении мышцы давление в пузыре возрастает от 40 до 60 мм рт. ст. Следовательно, сокращения детрузора является главным моментом опорожнения пузыря. Гладкие мышцы детрузора, соединяясь в единое целое, создают между собой электрические контакты с низким сопротивлением. Следовательно, потенциал действия способен распространяться по детрузору от клетки к клетке, вызывая затем одновременное сокращение всего органа целиком. На задней стенке пузыря, сразу выше шейки, находится небольшая треугольная область, называемая мочевым треугольником. Самый нижний угол треугольника обращен к задней уретре. Два мочеточника впадают в мочевой пузырь в области верхних углов треугольника. Опознать область треугольника можно по следующему признаку: слизистая оболочка, выстилающая пузырь изнутри, в области треугольника является гладкой в отличие от других частей, где она образует складки. Каждый мочеточник перед впадением в мочевой пузырь направляется к нему под косым углом, проходя в толще детрузора под слизистой на протяжении 1-2 см. Длина шейки пузыря (задней уретры) составляет 2-3 см, ее стенка состоит из мышечных волокон детрузора, переплетенных с большим количеством эластических волокон. Мышечную ткань данной области называют внутренним сфинктером. Его тонические сокращения в норме не позволяют моче находиться в шейке и задней уретре, предотвращая таким образом опорожнение мочевого пузыря до тех пор, пока давление в нем не достигнет критической величины. Задняя уретра, продолжаясь, прободает урогенитальную диафрагму, содержащую мышечный слой, называемый наружным сфинктером мочевого пузыря. Эта мышца — поперечнополосатая, ее сокращения — произвольные в отличие от других отделов мочевого пузыря, стенка которого содержит гладкие мышцы. Мускулатура наружного сфинктера находится под контролем нервной системы, подчиняясь сознанию. Такой осознанный контроль способен подавить непроизвольную попытку опорожнить мочевой пузырь. б) Иннервация мочевого пузыря. Основная иннервация мочевого пузыря осуществляется тазовыми нервами, являющимися частью крестцового сплетения спинного мозга, в основном на уровне S2 и S3. В состав тазовых нервов входят как чувствительные, так и двигательные волокна. Информация о степени растяжения стенки мочевого пузыря распространяется по чувствительным волокнам. Сигналы о растяжении задней уретры особенно интенсивны, именно они в основном ответственны за активацию рефлексов, направленных на опорожнение мочевого пузыря. Двигательные волокна тазовых нервов являются парасимпатическими, они заканчиваются в ганглиях стенки пузыря, откуда берут начало короткие постганглионарные волокна, иннервирующие детрузор. Помимо парасимпатической иннервации с помощью тазовых нервов в нервной регуляции мочевого пузыря участвуют еще два вида волокон. Наиболее важными являются соматические двигательные волокна, иннервирующие с помощью срамного нерва произвольную скелетную мускулатуру наружного сфинктера пузыря. Мочевой пузырь также получает симпатическую иннервацию от подчревного нерва, содержащего волокна в основном от сегмента L2 спинного мозга. Эти симпатические волокна иннервируют преимущественно сосуды и мало влияют на сокращения стенки. В составе симпатических нервов содержатся также чувствительные волокна, способные играть важную роль в формировании ощущений переполнения пузыря и в некоторых случаях — боли. – Также рекомендуем “Движение мочи из почки. Наполнение мочевого пузыря и его тонус” Оглавление темы “Физиология почек и их функция”: |
Источник
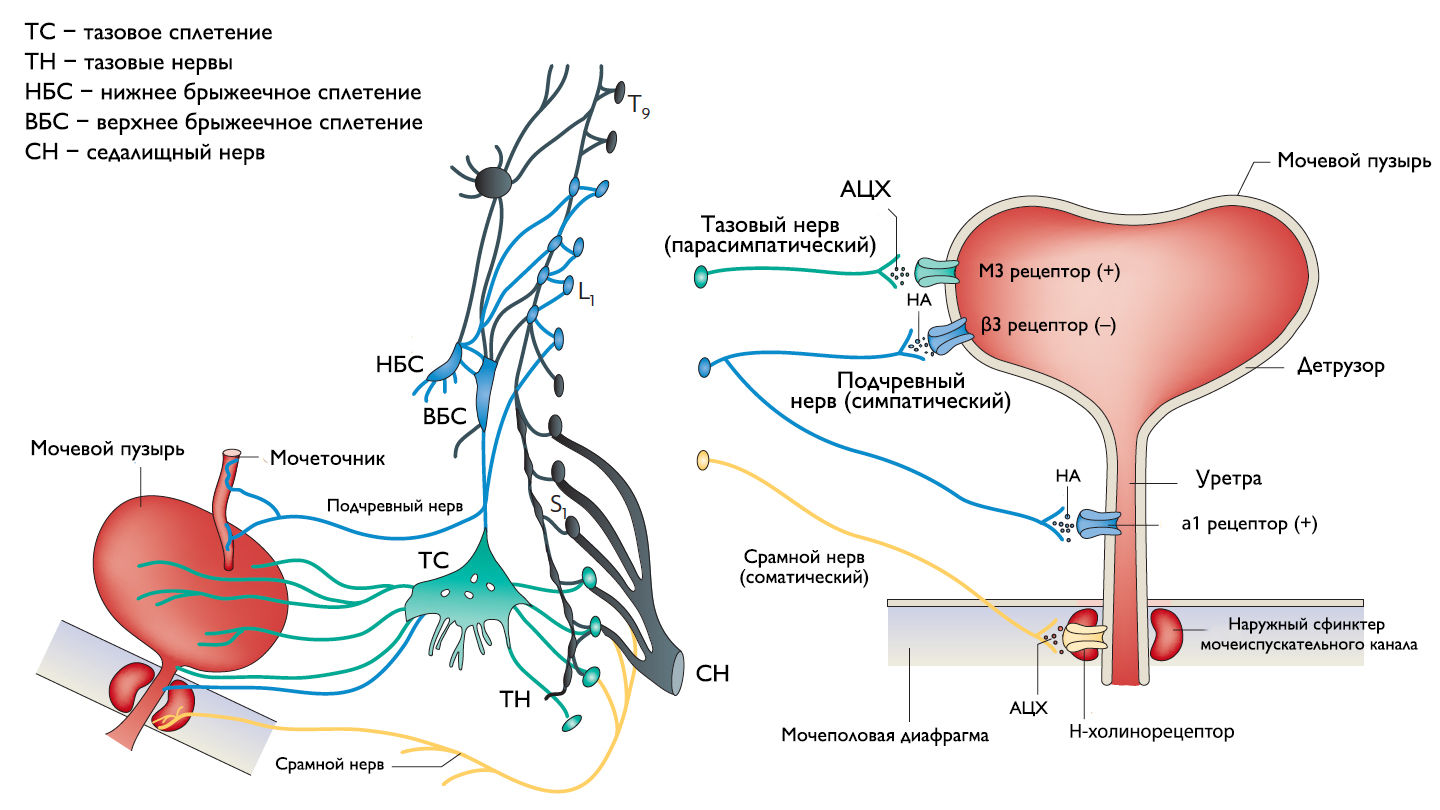
Хранение мочи и периодическое опорожнение мочевого пузыря (МП) зависят от координированной работы гладких и поперечнополосатых мышц, условно разделенных на два структурно функциональных отдела: резервуара (мочевой пузырь) и выпускной системы, состоящей из шейки МП, уретры и наружного сфинктера мочеиспускательного канала. За координированную работу вышеперечисленных структур отвечают сложные нейронные системы управления, расположенные в периферических ганглиях, спинном и головном мозге.
Обеспечение сознательного контроля мочеиспускания требует сложных взаимодействий между вегетативным (симпатика и парасимпатика) и соматическим отделами нервной системы.
Симпатические нервные волокна берут свое начало из боковых рогов грудопоясничного отдела (спинномозговой центр Якобсона) и ганглиях нижнего брыжеечного сплетения и достигают МП в составе подчревного нерва. Симпатические постганглионарные нервы выделяют норадреналин, который активирует β-адренергические рецепторы, ингибирующие сокращение детрузорной мышцы, и α-адренергические рецепторы, возбуждающие мускулатуру уретры и шейки МП. Симпатическое воздействие приводит к расслаблению мышцы, изгоняющей мочу, сокращению мускулатуры уретры и шейки МП и ингибированию интрамуральных ганглиев МП.
Центральный отдел парасимпатической иннервации МП располагается в промежуточных ядрах крестцовых сегментов. Холинергические преганглионарные волокна из промежуточных ядер посылают свои аксоны через тазовые нервы к ганглиозным клеткам тазового сплетения и интрамуральным нейронам в стенке мочевого пузыря. Ганглиозные клетки в свою очередь возбуждают детрузор мочевого пузыря, что приводит к его сокращению с последующим опорожнением. Основными медиаторами парасимпатической нервной системы тут являются ацетилхолин и другие нехолинергические медиаторы. Ацетилхолин действует опосредованно, возбуждая M3-холинорецепторы клеток детрузора. Парасимпатические нервные окончания в нервно-мышечных синапсах и в парасимпатических ганглиях тоже имеют холинорецепторы, возбуждение этих рецепторов на нервных окончаниях может усиливать (через рецепторы М1) или подавлять (через рецепторы М4) высвобождение медиаторов в зависимости от интенсивности нейронного возбуждения. Основной нехолинергический медиатор это АТФ, который активирует внутриклеточную пуринергическую систему через возбуждение P2X рецепторов и тоже способствует сокращению детрузора. Парасимпатические волокна вызывают расслабление ГМК уретры путем высвобождения оксида азота (NO).
Аксоны соматических двигательных нейронов передних рогов крестцовых сегментов S2–S4 (ядро Онуфа) проходят в срамном нерве и иннервируют поперечно-полосатые мышцы наружного уретрального сфинктера. Нейроны более медиально расположенного моторного ядра на том же уровне позвоночника иннервируют мускулатуру тазового дна.
Афферентные пути НМП состоят из цепочек чувствительных нейронов. Первые нейроны, располагающиеся в спинальных ганглиях на уровне S2–S4 и T11–L2, реагируют на пассивное растяжение и активное сокращение мышц МП и передают эту информацию на нейроны второго и третьего порядка. Эти нейроны обеспечивают координированную работу спинальных рефлексов и восходят к вышележащим структурам головного мозга, контролирующих фазы накопления и опорожнения МП. Наиболее важные афферентные волокна от мочевого пузыря идут в составе тазового нерва, в то время как чувствительность от шейки МП и уретры передается по срамным и подчревным нервам. Афферентные волокна этих нервов состоят из миелинизированных (Аδ) и немиелинизированных (С) аксонов. Aδ-волокна передают информацию о наполнении мочевого пузыря. С-волокна нечувствительны к изменению объема мочевого пузыря в физиологических условиях, поэтому они называются «тихими». Они реагируют главным образом на патологические стимулы, такие как химическое раздражение или охлаждение.

Рисунок 1 | Иннервация нижних мочевыводящих путей.
Специфический и неспецифический восходящий супраспинальный сенсорный путь
Одни спинномозговые промежуточные нейроны посылают восходящие волокна к определенным областям моста и среднего мозга, участвующим в мочеиспускании. Другие промежуточные нейроны передают информацию из нижних мочевыводящих путей в структуры переднего мозга, включая таламус и гипоталамус. Спиноталамический и спиногипоталамический тракты хотя и не играют главную роль в мочеиспускании, но могут включаться в сознательный контроль полноты мочевого пузыря. Чувствительные зоны коры ГМ через спиноталамический тракт информируются о состоянии наполнения МП.
Мостовой центр мочеиспускания (МЦМ) и его нисходящие спинномозговые двигательные пути
Впервые центр управления мочеиспусканием был открыт в дорсальной части моста Баррингтоном в 1925 году и с тех пор называется мостовым центром мочеиспускания или ядром Баррингтона. МЦМ располагается в области покрышки моста. Нейроны МЦМ имеют нисходящие возбуждающие синаптические контакты с клетками парасимпатических преганглионарных мотонейронов, иннервирующих постганглионарные клетки мочевого пузыря. Электрическая и химическая стимуляция МЦМ у крыс и кошек инициирует сокращение мочевого пузыря и расслабляет сфинктер уретры имитируя нормальное мочеиспускание. Цикл рефлекса мочеиспускания состоит из трех фаз, контролируемых различными центральными механизмами: фаза реализации безопасной среды — для начала мочеиспускания человеку необходимо осознание, что окружающие обстановка комфортна; фаза релаксации наружного уретрального сфинктера; и фаза сокращения мышцы, выталкивающей мочу. Процесс нормального мочеиспускания невозможен без какой-либо из этих фаз. МЦМ является командным центром мочеиспускания, который контролирует последовательное переключение фазы расслабления наружного уретрального сфинктера на фазу сокращения детрузорной мышцы.
Мостовой центр удержания мочи (МЦУ) и его нисходящие спинномозговые двигательные пути
Его роль заключается в расслаблении детрузора и сокращении наружного уретрального сфинктера. МЦУ располагается вентролатеральней МЦМ. Синапсы волокон МЦУ возбуждают ядро Онуфа в крестцовых сегментах спинного мозга, повышая таким образом тонус наружного сфинктера уретры. Стимуляция области МЦУ останавливает мочеиспускание, возбуждает мышцы тазового дна и сокращает уретральный сфинктер. Наоборот, двусторонние поражения МЦУ вызывают недержание мочи, чрезмерную детрузорную активность, невозможность хранения мочи и снижение тонуса уретрального сфинктера. На сегодняшний день нет анатомических доказательств связи между МЦУ и МЦМ, и было высказано предположение, что эти центры функционально независимы.
Роль кортикальных областей
Наиболее частые симптомы поражения кортикальных областей ГМ это поллакиурия и ургентное недержание мочи. Поэтому Andrew и Nathan выдвинули гипотезу, что отсоединение лобной или передней поясной извилины от гипоталамуса приводит к непроизвольному началу мочеиспускания [3]. Действительно, префронтальная кора головного мозга человека и передняя поясная извилина активируются во время мочеиспускания [4].
Мозжечок и базальные ганглии
Существует ряд исследований о том, что мозжечок и базальные ганглии оказывают в основном ингибирующее действие на мочевой пузырь. Мозжечковая патология приводит к увеличению частоты мочеиспускания и ургентному недержанию мочи. Симптомы гиперактивного мочевого пузыря также встречаются при болезни Паркинсона. Поскольку нет прямых связей этих областей с МЦМ, ингибирующее влияние, вероятно, косвенное через структуры переднего и среднего мозга.
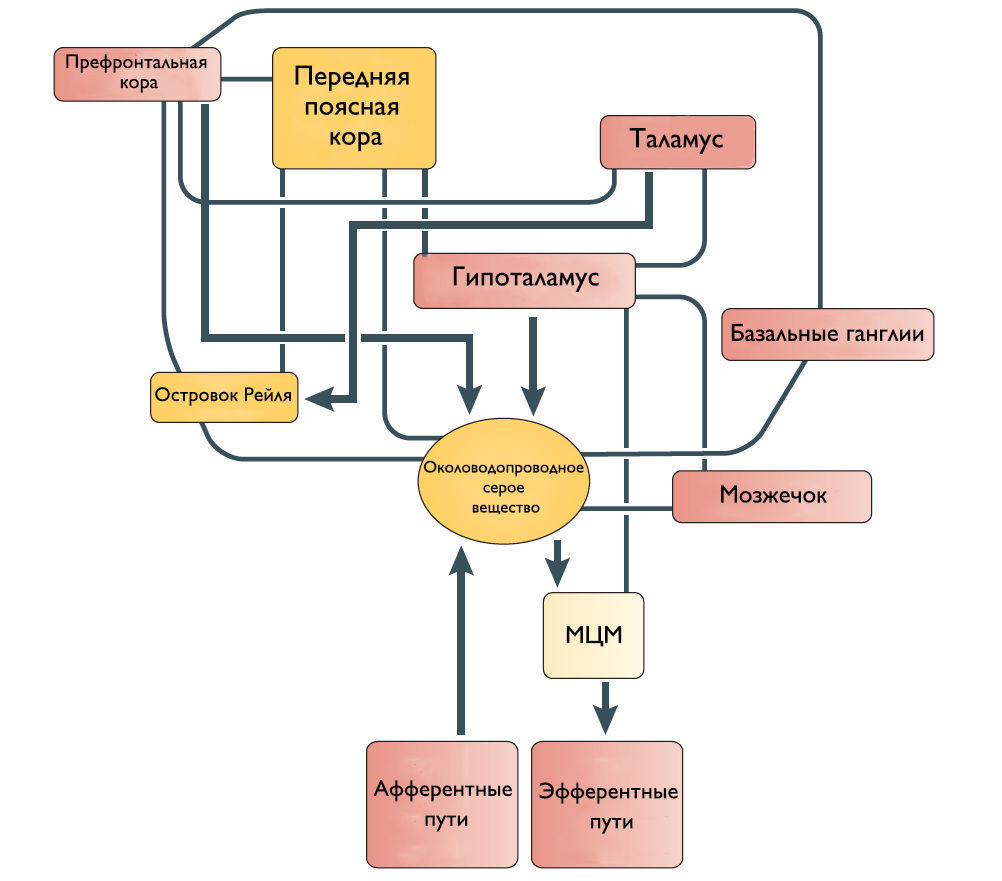
Рисунок 2 | Предположительное схематическое изображение связей между различными структурами переднего мозга и ствола мозга, которые участвуют в контроле мочеиспускания.
- Liao L., Madersbacher H. (ed.). Neurourology: Theory and Practice. — Springer, 2019.
- Clare J. Fowler et al. The neural control of micturition. — Nature Reviews | Neuroscience, volume 9. — June 2008.
- Andrew J, Nathan PW. Lesions of the anterior frontal lobes and disturbances of micturition and defecation. Brain. 1964;87:233–62.
- Griffiths, Derek J. “Use of functional imaging to monitor central control of voiding in humans.” Urinary Tract. Springer, Berlin, Heidelberg, 2011. 81-97.
Нашли опечатку? Выделите фрагмент и нажмите Ctrl+Enter.
Источник