Расширен мочеточник в мочевом пузыре

Одно из заболеваний мочеполовой системы с вовлечением соединяющей трубки почки с мочевиком называется расширение мочеточника. Характерные поражения мочевыводящих трубок влияют на мочеиспускание, образуется затрудненный отток мочи, и застой жидкости. Долгосрочный застой влечет за собой серьезные осложнения, на фоне продуктов распада мочи развивается интоксикация.

Что такое мегауретер?
Мегауретер — врожденный или приобретенный патологически расширенный трубчатый орган, заболевание характеризуется нарушением функции эвакуации (выведения) мочи.
Функция мочеточника заключается в продвижении мочи от почки до мочевого пузыря, в здоровом организме диаметр трубки не превышает 5 мм, и имеет нормальную эластичность. Заболевание поражает внешний (слизистый) и внутренний (мышечный) слои, вследствие чего происходят аномальное расширение мочевыводящей трубки, нарушается ее структура и эластичность. Нарушается функции сокращения мочеточника, что способствует продвижению жидкости в мочевик. Вследствие повреждения мочеточника образуется застой мочи и повышается давление в почке, что влечет за собой другие заболевания мочевыводящей системы и почек.
Вернуться к оглавлению
Какие существуют разновидности?
Мегауретр разделяют на разные формы, все распространенные разновидности перечислены ниже:
 При первичной форме болезни сбой происходит еще на этапе развития эмбриона.
При первичной форме болезни сбой происходит еще на этапе развития эмбриона.
- По началу развития:
- Первичная форма, для которой характерны врожденные причины развития. Ученые считают, что нарушение происходит в эмбриональном периоде развития из-за неправильного срастания мышечной и слизистой оболочки, ненормального формирования мочеполовой системы, отсутствия характерных сокращений мочеточника.
- Вторичная проявляется вследствие инфекционно-воспалительных заболеваний, а также развивается при получении механических травм. Увеличивается давление в мочевом пузыре, что приводит к аномальному расширению мочеточника.
- По характеру распространенности:
- Односторонний.
- Двусторонний.
- По клиническому течению:
- Обструктивный — расширение происходит только в нижнем отделе трубчатого органа.
- Рефлюксирующий — аномально увеличен диаметр по всей трубке.
- Необструктиный — дилатация затрагивает верхний отдел, в нижнем отделе соединенным с мочевиком, проходимость сохраняется.
- По степени тяжести:
- Выраженный.
- Умеренный.
- Слабоактивный.
Вернуться к оглавлению
Причины развития дилатации
 Расширение почечной лоханки возникает из-за задержки жидкости в органе.
Расширение почечной лоханки возникает из-за задержки жидкости в органе.
Основной причиной развития патологии считают чрезмерное давление в почках или мочевом пузыре, из-за скапливания мочи в органах. Скапливание жидкости в почке влечет за собой расширение лоханки, оказываемое давление вызывает необструктивную форму дилатации. Есть и другие причины:
- ослабленная мышечная оболочка трубчатого органа;
- недоразвитость нервных окончаний;
- патологические сужения мочеточника, при увеличении давления — расширение;
- хронические воспалительные реакции;
- образование кисты (уретроцеле);
- врожденное нарушение развития трубчатых органов.
Вернуться к оглавлению
Какие симптомы характеризуют заболевание?
Дилатация мочеточника первичной формы проявляется сразу при рождении, или диагностируется, когда плод находиться в утробе. Проявляется как затрудненный отток мочи в зависимости от степени развития. Вызывает повышенное внутреннее давление и болевые синдромы в области пораженного трубчатого органа. Вторичная форма, не проявляет клиническую картину на начальной стадии, но возможно наблюдать такие симптомы:
- болевой синдром в области живота и поясницы;
- наблюдаются выделения с мочой (кровь, гной);
- температура;
- повешенное давление.
По мере развития болезни симптомы усиливаются, можно наблюдаться:
 При усугублении проблемы у больного может быть рвота.
При усугублении проблемы у больного может быть рвота.
- рвота;
- частые позывы к мочеиспусканию;
- субфебрильная температура;
- чувство неполного опорожнения;
- слизистые, кровяные выделения при мочеиспускании.
Может наблюдаться двойное мочеиспускание, зачастую встречается при первичном или двустороннем поражении трубчатых органов. Проявляется как вторичный позыв после первого мочеиспускания, может беспокоить сразу после опорожнения или через несколько минут. Во время второго мочеиспускания моча изменяет цвет, появляется неприятный запах аммиака.
Вернуться к оглавлению
Особенности расширения мочеточника у детей
С улучшением диагностики стало легче определять заболевания мочеполовой системы во время внутриутробного развития плода. Но обнаружение расширения мочеточника может быть ложным. Это объясняется тем, что при установлении диагноза расширения проходили сами собой, через несколько месяцев жизни. У новорожденного ребенка еще некоторое время случается дозревание органов, из-за этого сложно оценивать работу мочевыводящих путей. В этом возрасте нужно постоянный контроль и наблюдение у специалистов, а еще ультразвуковое изучение.
Вернуться к оглавлению
Как подтвердить диагноз?
Диагностику проводят по таким методам:
 Патологию можно обнаружить с помощью пальпации.
Патологию можно обнаружить с помощью пальпации.
- Метод пальпации, когда прощупывается опухолевые образования.
- УЗИ используют для определения размера мочеточника, и при исследовании плода.
- Радиоизотопное исследование служит для определения пораженных участков мочеточника по току мочи.
- КТ с контрастом необходимо для определения поврежденных сосудов.
- Цистоуретрография — процедура, при которой с помощью катетера вводят контраст под низким давлением для изучения тока мочи, показан для детей до 5 лет.
Вернуться к оглавлению
Как лечат патологию?
Назначение терапии зависит от степени тяжести и развития заболевания. Если у малыша была обнаружена такая патология, врачи сразу не назначают лечение. В таких случаях проводится наблюдение за малышом, потому что в 70% случаях патология разрешается сама собой втечение первых месяцев жизни. Если же аномальные расширения не стабилизируются, назначается специфическое лечение. У взрослых, лечение также многообразно, возможно применение консервативного лечения, но операция проводится в 40% случаях.
Вернуться к оглавлению
Когда нужна операция?
Оперативное вмешательство показано при неэффективности консервативных методов или острых проявлений расширения мочеточника. Хирургическое вмешательство проводят для таких целей:
- уменьшения в диаметре мочеточника;
- коррекции длинны мочеточника;
- нормализации оттока мочи.
Используют такие виды хирургического вмешательства:
 Для восстановления нормального оттока урины выполняют реимплантацию мочеточника.
Для восстановления нормального оттока урины выполняют реимплантацию мочеточника.
- Катетеризация мочевика. Ввод катетера для устранения излишков мочи из почки через отверстие при пункции и под контролем УЗИ.
- Трансуретероуретеростомия. Соединение поврежденного мочеточника со здоровым для нормализации оттока мочи.
- Реимплантация мочеточника. Вырезание поврежденного участка и последующее соединение здоровых тканей между собой.
- Кишечная пластика. Формирование нового мочеточника из кишечной ткани.
Вернуться к оглавлению
Прогнозы на восстановление
Излечение напрямую зависит от того, в каком состоянии находятся почки. Если больной подвержен постоянным инфекциям и дисплазии ткани, то прогнозы неутешительные, развитие приводит к инвалидности. В пределах 90% случаев результат операции успешен. Малыши, перенесшие хирургическое вмешательство, обязаны беречься от переохлаждения и стоять под надзором у лечащего врача. Заболевание может вызывать серьезные последствия, но в большинстве случаев при своевременном лечении можно избежать осложненных нарушений и вылечиться от недуга.
Источник
Уретероцеле – это дефект мочеточника, характеризующийся кистозным расширением его дистального отдела и выбуханием в полость мочевого пузыря. Патология сопровождается болью в пояснице, дизурическими расстройствами, гематурией. Диагностика включает проведение УЗИ мочевого пузыря и почек, экскреторной урографии, цистографии, цистоскопии. Лечение заключается в рассечении суженного устья мочеточника и удалении уретероцеле с последующим мочеточниковым реанастомозом; в некоторых случаях требуется выполнение частичной или тотальной нефрэктомии.
Общие сведения
Уретероцеле – это внутрипузырная (уретеровезикальная) киста дистального отдела мочеточника, при которой кистовидно расширенный внутрипузырный сегмент мочеточника пролабирует внутрь полости мочевого пузыря. В практической урологии уретероцеле встречается с частотой 2- 2,5%; при этом у девочек наблюдается в 2-4 раза чаще, чем у мальчиков. Обычно заболевание диагностируется уже в детском возрасте, реже – у взрослых. Патология часто сопровождается удвоением мочеточников.
Уретероцеле
Причины уретероцеле
В большинстве случаев уретероцеле вызывается врожденным сужением устья мочеточника и удлинением его интрамурального сегмента, обусловленным дефицитом мышечных волокон в дистальном отделе мочеточника. По мнению исследователей, данный порок связан с нарушением иннервации нижних отделов мочеточника и прилежащих тканей. Приобретенное уретероцеле чаще развивается вследствие ущемления мочевого камня в интрамуральном сегменте мочеточника.
Патология всегда сопровождается нарушением оттока мочи из мочеточника, повышением гидростатического давления, перерастяжением стенки мочеточника и ее выбуханием во внутрипузырный отдел мочевого пузяря. Полость уретероцеле ограничена стенками мочеточника и расслоившейся стенкой мочевого пузыря. Обычно в кисте содержится гнойная моча, конкременты; реже – водянистое или кровянистое содержимое.
Нарушение процесса мочевыделения приводит к застою мочи в почечной лоханке (гидронефрозу), микробному инфицированию, развитию цистита и пиелонефрита, образованию мочевых камней в уретероцеле, а в последующем – к нефросклерозу и утрате функции почки.
Классификация
Уретероцеле может быть односторонним или билатеральным (двусторонним), расположенным в обоих мочеточниках. Различают уретероцеле простое (в нормально расположенном мочеточнике), пролабирующее и эктопическое. Пролабирующее (выпадающее) уретероцеле у девочек может выходить через мочеиспускательный канал наружу в виде образования темно-багрового цвета, часто покрытого изъязвленной слизистой оболочкой.
Пролабирующая уретеровезикальная киста у мальчиков выпадает в простатический отдел уретры, вызывая острую задержку мочеиспускания. Эктопическое уретероцеле локализуется в атипично расположенном мочеточнике, открывающемся в уретру, преддверие влагалища, дивертикул мочевого пузыря и т. д. Иногда встречается слепо заканчивающееся уретероцеле.
По этиологии заболевание может быть первичным (врожденным) или вторичным (приобретенным). Выделяют 3 степени врожденной патологии. При 1 степени имеется незначительное расширение внутрипузырного отдела мочеточника, не приводящее функциональным изменениям верхних мочевых путей. Уретероцеле 2 степени имеет большие размеры и приводит к развитию уретерогидронефроза. При 3 степени, кроме уретерогидронефроза, возникают значительные нарушения функция мочевого пузыря.
Симптомы уретероцеле
Основными проявлениями болезни служат болевой синдром и нарушение характера мочеиспускания. Уретероцеле большого объема может занимать значительную часть мочевого пузыря и ограничивать его объем, сопровождаясь учащением мочеиспускания и выделением мочи малыми порциями. В случае перекрытия таким выпячиванием устья другого мочеточника, развивается тотальное нарушение оттока мочи из почек – острый гидронефроз, проявляющийся приступообразными болями по типу почечной колики. У женщин при опущении уретероцеле в уретру возможно развитие полной задержки мочи.
Осложнения
Осложнением уретероцеле у женщин может стать его пролабирование с выходом наружу при попытке мочеиспускания. Выпадение уретероцеле носит интермиттирующий характер и вправляется самостоятельно. В некоторых случаях выпавшая киста может ущемляться в уретре и некротизироваться. У пациентов наблюдаются постоянные рецидивирующие инфекции (хронический цистит и пиелонефрит), сопровождающиеся пиурией, лихорадкой, болезненным мочеиспусканием с дурно пахнущей мочой, иногда гематурией.
Диагностика
Уретероцеле обычно выявляется врачом-урологом в ходе расширенного урологического обследования по поводу рецидивирующих инфекций мочевых путей. В общих анализах мочи, как правило, обнаруживаются лейкоциты, гной, эритроциты. Бактериологическое исследование мочи выявляет характерную для мочевых инфекций микрофлору. УЗИ мочевого пузыря позволяет визуализировать уретероцеле в виде округлого тонкостенного жидкостного образования, выбухающего на стенке мочевого пузыря. При УЗИ почек обнаруживается одно- или двусторонняя гидронефротическая трансформация органа.
С помощью лучевых исследований (цистографии и экскреторной урографии) удается получить четкую рентгенологическую картину уретероцеле. По рентгенограммам определяется наличие пузырно-мочеточникового рефлюкса в смежный и противоположный мочеточник, дефект наполнения мочевого пузыря, булавовидное расширение (иногда эктопия) дистального сегмента мочеточника. Достоверное выявление уретероцеле и осмотр производится в ходе цистоскопии. При эндоскопическом осмотре образование имеет вид кистообразного выпячивания внутрипузырной части мочеточника с суженным устьем.
Лечение уретероцеле
Лечение патологии может быть только хирургическим – реконструктивным или ораноудаляющим. Перед операцией проводится противомикробная терапия, направленная на купирование инфекции мочевых путей. При нефункционирующей почке или ее части показана нефрэктомия или частичная нефрэктомия с иссечением уретероцеле и реимплантацией верхнего сегмента мочеточника в лоханку, а нижнего – в мочевой пузырь (уретероцистоанастомоз).
При сохранных функциях почки производят эндоскопическое рассечение уретероцеле с формированием устья мочеточника по антирефлюксной методике. Трансуретральное эндоскопическое рассечение устья приводит только к ликвидации обструкции мочеточника, но не устраняет самого уретероцеле. Осложнения хирургического лечения, как правило, связаны с развитием пузырно-мочеточникового рефлюкса, кровотечения, обострения пиелонефрита, рубцового сужения анастомозов.
Источник
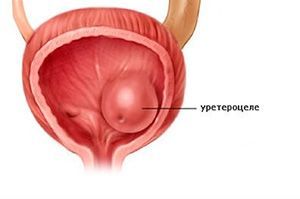
Уретероцеле — это специфическое заболевание мочевыводящих путей, которое проявляется в патологическом расширении дистального (внутрипузырного) отдела мочеточника. В пораженной области формируется киста, которая выдается в мочевой пузырь. Со временем развиваются и начинают усиливаться неприятные симптомы: расстройства мочеиспускания, боли в спине.
Особенность заболевания: киста деформирует мочевой пузырь и со временем может увеличиваться. Болезнь чаще поражает женщин, чем мужчин.
Для диагностики следует обратиться к урологу, потребуется пройти ряд инструментальных обследований. Лечение преимущественно хирургическое. Существует несколько современных и безопасных способов избавления от уретероцеле. Во время операции не только удаляют патологический участок, но и восстанавливают нормальную структуру мочеточника.
В ЦЭЛТ вы можете получить консультацию специалиста-уролога.
- Первичная консультация – 2 700
- Повторная консультация – 1 800
Записаться на прием
Классификация
Киста дистального отдела мочеточника может быть одна. А иногда наблюдается двусторонняя патология, когда новообразования присутствуют сразу в обоих мочеточниках.
Выделяют три формы заболевания:
- Простая. Киста располагается в одном мочеточнике, других патологий мочевыводящих путей не наблюдается.
- Пролабирующая. Встречается только у женщин. Это выпадающая киста, проходящая через уретру и визуально заметная снаружи. В таком случае патологию можно обнаружить визуально как багровую слизистую.
- Эктопическая. Расположена в патологическом мочеточнике, который открывается не в мочевой пузырь, а в другие органы или заканчивается слепо.
Кроме того, различают первичное заболевание (врожденное), а также вторичное (его еще называют приобретенным).
Причины
Врожденная форма заболевания чаще всего развивается у женщин. Причиной становится сужение устья мочеточника.
Причины приобретенного заболевания более разнообразны:
- образование конкремента (мочевого камня) и его ущемление
- нарушение роста тканей стенок мочевого пузыря
- нарушение оттока жидкости из выделительной системы
- застой жидкости в почечной лоханке
Врожденная и приобретенная формы всегда сопровождаются нарушенным оттоком жидкости, повышенным давлением в мочеточнике. Это проводит к еще большему растяжению его стенок, что способствует выпадению кисты в мочевой пузырь. Как правило, внутри самой кисты находится жидкость, иногда – гнойное содержимое. Реже встречаются конкременты или кровь.
Несмотря на то, что первые симптомы кажутся безобидными, уретероцеле может привести к развитию опасных осложнений. Нарушенный отток мочи из почек повышает риск инфицирования. Изменение давления жидкости приводит к попаданию инфицированной мочи в почки. Возможно развитие хронических инфекций, пиелонефрита. При отсутствии своевременного лечения инфекционные и воспалительные осложнения могут привести к потере почки.
Симптомы
Основные характерные симптомы включают в себя болезненность в поясничном отделе, а также нарушение мочеиспускания и изменение цвета мочи. Если развивается большая киста, то пациент страдает от учащенных позывов к мочеиспусканию. При этом жидкость выделяется небольшими порциями. Так происходит из-за того, что вдающаяся в мочевой пузырь киста, занимает много места, а также может давить на стенки. Если уретероцеле перекрывает устье второго мочеточника, то симптомы гораздо более явные: полностью нарушается отток жидкости из почек, развивается состояние, которое называется гидронефроз. Возникают боли, похожие на почечные колики – они приступообразные, острые и сильные.
Обычно на самых первых этапах заболевание практически никак себя не проявляет. Симптомы появляются не сразу, и их интенсивность нарастает постепенно. В этом состоит коварство заболевания, которое прогрессирует при отсутствии четкой клинической картины.
Типичные симптомы уретероцеле:
- боли в области поясницы
- болезненность в области мочевого пузыря
- при закупорке мочевыводящих путей боль резкая, приступообразная
- наблюдаются нарушения мочеиспускания: позывы в туалет учащаются, но жидкости выделяется мало
- при хроническом течении (часто встречается при врожденном уретероцеле) пациенты страдают от частых инфекционных заболеваний: циститов, пиелонефритов
- изменяются цвет и запах мочи, в ней могут быть заметны кровь и гной
У женщин среди симптомов выделяют выпадение кисты. Выпадающая киста требует своевременного лечения. Если отложить операцию надолго, то уретероцеле может ущемиться, начнется некротизация тканей.
Чаще всего заболевание проявляется неспецифическим симптомами, не позволяющими сразу поставить диагноз: ноющие боли в спине и нарушение мочеиспускания характерны для разных заболеваний выделительной и половой систем. При симптомах уретероцеле следует незамедлительно обратиться к урологу.
Наши врачи

Врач-уролог, заведующий отделением урологии, кандидат медицинских наук
Стаж 34 года
Записаться на прием
Диагностика
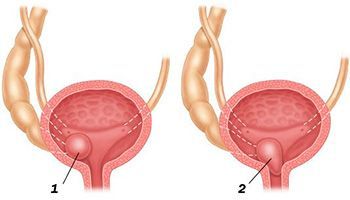
Уретероцеле сложно выявить без специальных методов диагностики. Как правило, его диагностируют на основании жалоб пациента и в ходе расширенного урологического обследования. Для этого заболевания характерны нарушения в общем анализе мочи: обнаруживаются гной, повышенное количество эритроцитов и лейкоцитов. При микробиологическом и бактериологическом исследованиях определяют патологическую концентрацию патогенных бактерий – типичных возбудителей мочеполовых инфекций.
Наиболее часто применяется такой метод как УЗИ мочевого пузыря. Ультразвуковая диагностика позволяет увидеть патологию, точно определить локализацию, предсказать риск различных осложнений. УЗИ мочевого пузыря часто назначают совместно с УЗИ почек, это необходимо для того, чтобы вовремя выявить гидронефроз.
Такие методы лучевой диагностики, как рентгенологическая урография и цистография позволяют уточнить диагноз. Рентгенограмма позволяет выявить дефекты наполнения мочевого пузыря, а также обнаружить сопутствующие болезни трансформации органов выделения.
Обследованием, которое позволяет подтвердить диагноз в случае сомнений, считается цистоскопия – это эндоскопический осмотр. Уретероцеле выглядит как выпячивание в мочевой пузырь дистальной части мочеточника.
Лечение
Лечение исключительно хирургическое, консервативных методов коррекции не существует. Все операции по удалению уретероцеле делятся на две группы: реконструктивные и органоудаляющие. Перед хирургическим вмешательством требуется провести антибиотикотерапию, направленную на подавлении инфекционного процесса, который сопровождает уретероцеле.
Если диагностируют нарушение функции почки, то лечение может заключаться в резекции почки или нефрэктомии. Чаще всего удаляют небольшую часть почки с воссозданием уретероцистоанастомоза. Так называется соединение лоханки и верхнего отдела мочеточника для сохранения нормальной связи почки с мочевым пузырем.
Если почки сохраняют свою функциональную активность, то возможно проведение малотравматичной эндоскопической операции, в ходе которой рассекают кисту и формируют нормальное устье мочеточника.
Такие операции на органах выделительной системы относятся к категории сложных. Поэтому разумно начинать лечение как можно раньше – чем меньше киста, тем проще ее удалить.
Осложнения и профилактика
Самое частое осложнение – это развитие гидронефроза, при котором жидкость скапливается в лоханках почек. Второе по частоте – это выпадение уретероцеле. Повышается вероятность инфицирования, а также ущемления. Может развиться пиелонефрит. Уретероцеле повышает вероятность развития мочекаменной болезни. Длительное течение болезни может привести к хронической почечной недостаточности.
Профилактика заключается, во-первых, в своевременном и полном лечении инфекционных и воспалительных заболеваний всех органов мочеполовой системы. Антибиотикотерапия обязательно должна проводиться под контролем врача до тех пор, пока в анализах не перестанет выделяться возбудитель.
При появлении любых неприятных симптомов со стороны мочеполовой системы стоит сразу же обратиться к специалисту-урологу. В многопрофильной клинике ЦЭЛТ можно пройти полное обследование и начать лечение уретероцеле.
Наши услуги
Администрация АО “ЦЭЛТ” регулярно обновляет размещенный на сайте клиники прейскурант. Однако во избежание возможных недоразумений, просим вас уточнять стоимость услуг по телефону: +7 (495) 788 33 88
Источник
