Расположение прямой кишки и мочевого пузыря
Оглавление темы “Топографическая анатомия прямой кишки.”:
- Топография прямой кишки. Прямая кишка. Строение прямой кишки.
- Слои прямой кишки. Синтопия прямой кишки. Кровоснабжение прямой кишки.
- Венозный отток от прямой кишки. Иннервация прямой кишки. Отток от прямой кишки.
Топография прямой кишки. Прямая кишка. Строение прямой кишки.
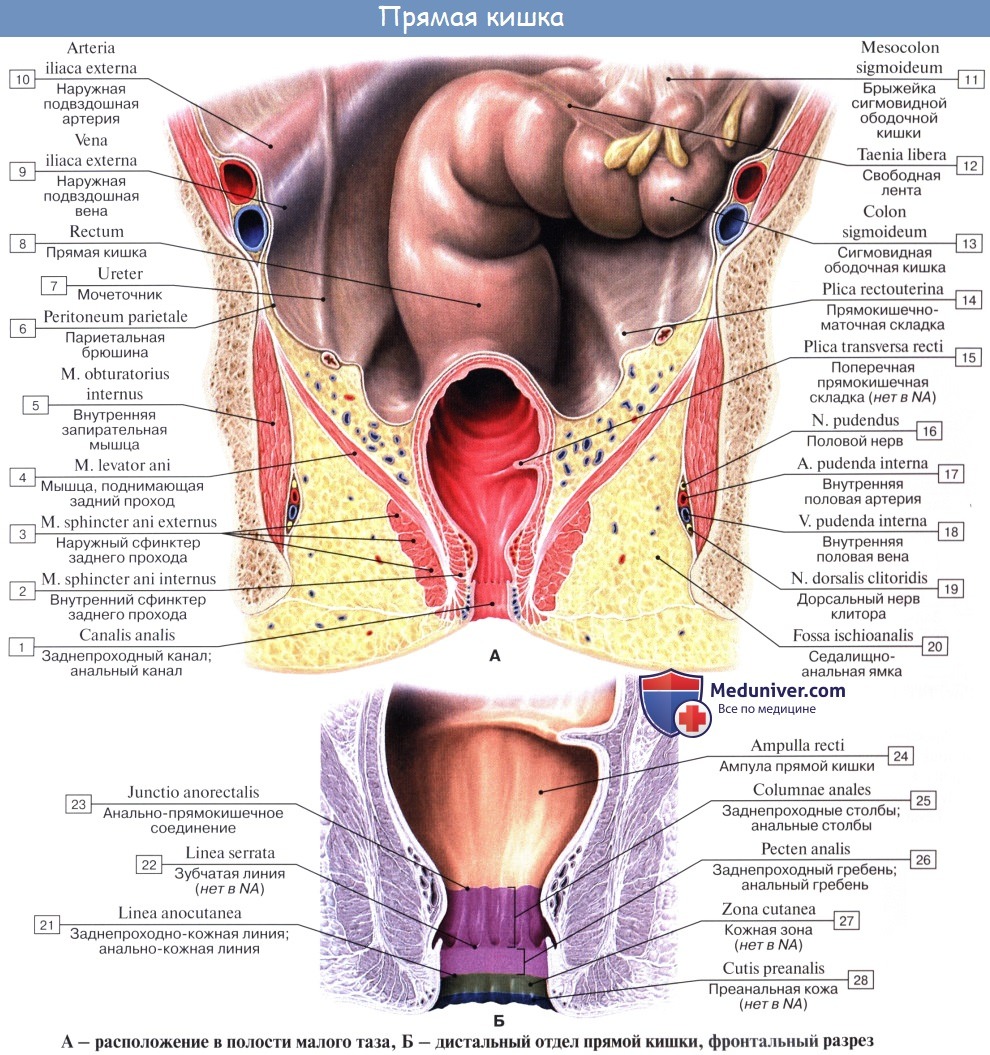
Прямая кишка является продолжением сигмовидной кишки и представляет собой предпоследний отдел толстой кишки (конечным отделом является заднепроходный канал, canalis analis, выделяемый современной анатомической номенклатурой как самостоятельный отдел толстой кишки).
Прямая кишка располагается в пределах малого таза у передней поверхности крестца. Переход сигмовидной кишки в прямую соответствует Ш крестцовому позвонку. В этом месте сигмовидная кишка полностью теряет свою брыжейку, а продольные мышечные волокна равномерно распределяются по всей поверхности кишки, а не в виде трех лент, как в вышележащих отделах.
Rectum заканчивается на уровне диафрагмы таза (m. levator ani), где переходит в canalis analis. Длина прямой кишки — 10—12 см.
В прямой кишке выделяют надампулярную часть и ампулу (широкую часть прямой кишки). Надампулярная часть прямой кишки покрыта брюшиной со всех сторон, поэтому ее вместе с конечным отделом сигмовидной кишки хирурги обозначают как ректосиг-мовидный отдел толстой кишки. В редких случаях надампулярная часть прямой кишки имеет короткую брыжейку, mesorectum.
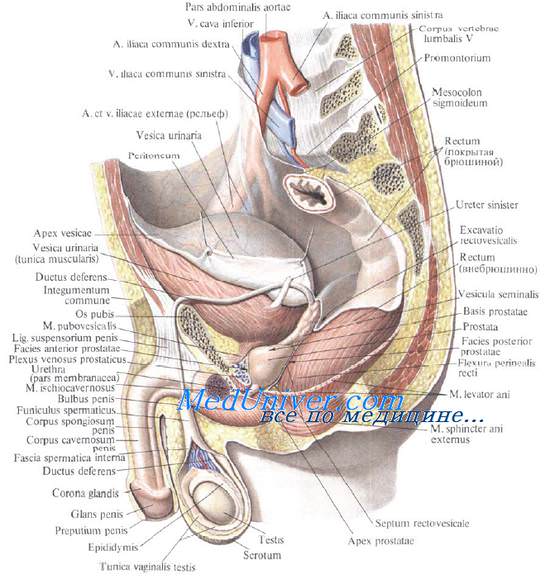
Постепенно в направлении сверху вниз, сначала сзади, а затем с боков, брюшина с надампулярной части и верхней половины ампулы прямой кишки переходит сзади на заднебоковую стенку таза, а спереди на мочевой пузырь. Здесь в полости брюшины образуется прямокишечно-пузырное углубление, excavatio rectovesicale. На уровне IV крестцового позвонка (и частично V) брюшина покрывает прямую кишку только спереди. Таким образом, надампулярная часть и верхняя половина ампулы располагаются в верхнем, брюшинном этаже малого таза. С боков от прямой кишки брюшина образует plicae rectovesicales. Между этими складками и боковыми стенками таза образуются углубления, околопрямокишечные ямки, fossae pararectales, являющиеся частью латеральных клетчаточных пространств.
Нижняя половина ампулы прямой кишки располагается в подбрюшинном этаже таза и вместо брюшины покрыта висцеральной фасцией. Эта фасция хорошо выражена и имеет свое название: капсула Амюсса. В подбрюшинной клетчатке околопрямокишечных ямок проходят мочеточники и ветви внутренних подвздошных сосудов.
Тазовая часть прямой кишки сообразно искривлению крестца и копчика образует изгиб, направленный выпуклостью назад, nexura sacralis. При переходе в canalis analis конечный отдел прямой кишки отклоняется вниз и назад, образуя второй изгиб, анально-пря-мокишечный, flexura anorectalis (flexura perinealis), обращенный выпуклостью вперед.
Прямая кишка делает три изгиба и во фронтальной плоскости. К их числу относятся верхнеправый латеральный изгиб, flexura superodextra lateralis, промежуточный левый латеральный изгиб, flexura intermediosinistra lateralis, нижнеправый латеральный изгиб, flexura inferodextra lateralis.
Положение прямой кишки и ее изгибы следует учитывать при ректоскопии.
Слои прямой кишки. Синтопия прямой кишки. Кровоснабжение прямой кишки.
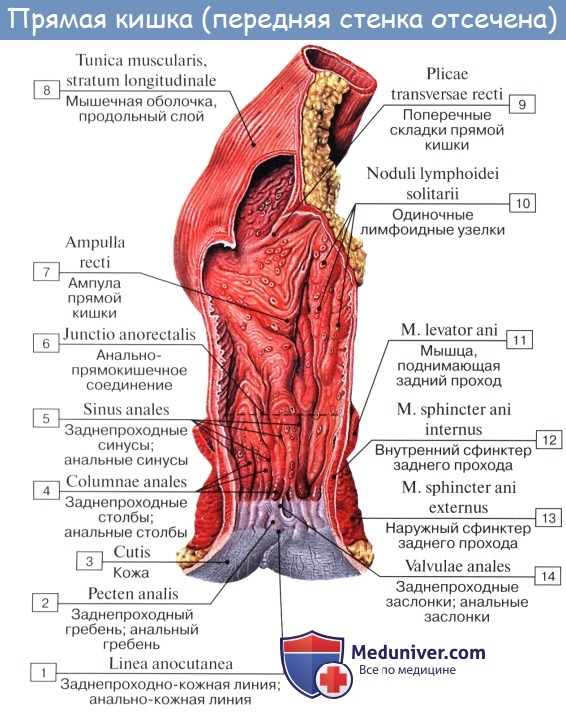
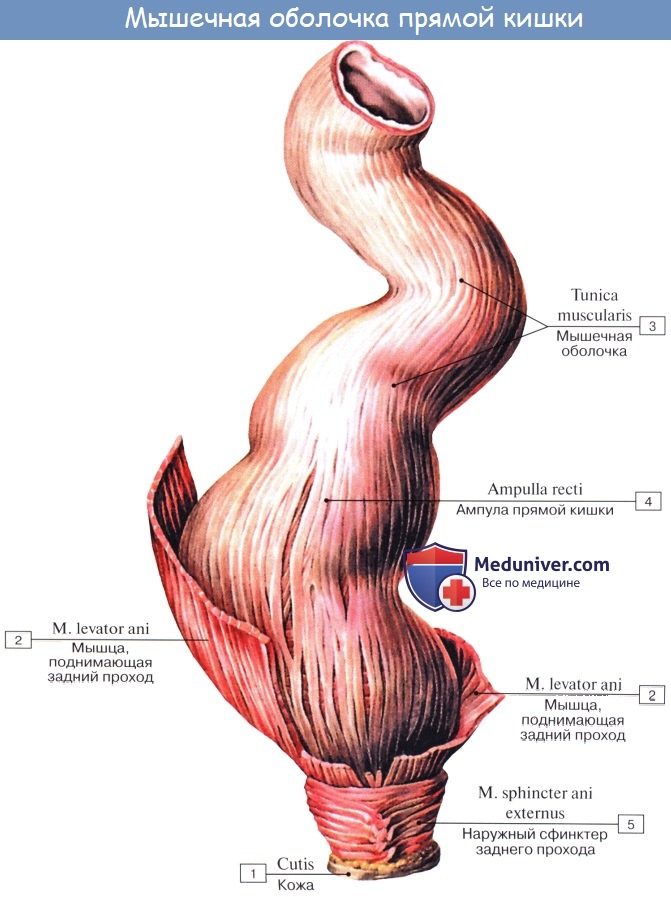
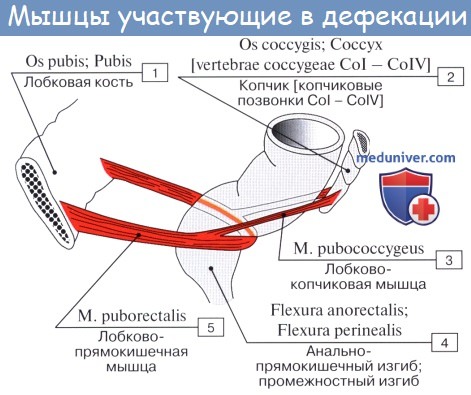
Мышечная оболочка rectum состоит из наружного продольного, stratum longitudinale, и внутреннего циркулярного, stratum circulare, слоев. На расстоянии 10 см от заднепроходного отверстия кольцевидные мышцы образуют утолщение, которое рассматривается как третий (непроизвольный) сфинктер.
На уровне диафрагмы таза над волокнами наружного сфинктера, m. sphincter ani externus, в мышцы прямой кишки вплетаются волокна m. levator ani, в частности m. puboanalis и т. puborectalis.
М. puborectalis — одна из важнейших мышц, осуществляющих замыкательную функцию прямой кишки. За счет прикрепления этой мышцы к кишке образуется промежностный изгиб прямой кишки.
Слизистая оболочка верхнего отдела ампулы прямой кишки образует 2—4 не исчезающие при наполнении прямой кишки поперечные складки, plicae transversae recti [Kohlrausch], имеющие винтообразный ход. В ампулярной части имеются одна складка на правой стенке, две — на левой.
Слизистая оболочка прямой кишки обладает хорошей всасывающей способностью, на чем основан ректальный метод введения питательных жидкостей и лекарственных веществ.
Синтопия прямой кишки.
В брюшинном этаже малого таза кпереди от прямой кишки располагаются петли тонкой кишки, иногда свисающая часть сигмовидной, а также покрытая брюшиной часть мочевого пузыря.
В подбрюшинном этаже кпереди от прямой кишки располагаются не покрытая брюшиной задняя стенка мочевого пузыря, простата, ампулы семявыносящих протоков, семенные железы (пузырьки) и конечные отделы мочеточников. Прямая кишка отделена от них fascia rectoprostatica Денонвиллье—Салищева (septum rectovesicale). По бокам от ампулы располагаются ветви внутренних подвздошных сосудов и нервы plexus hypogastricus inferior. Сзади прямая кишка примыкает к крестцу.
Через переднюю стенку прямой кишки (peranum) пальпируют простату и семенные .железы, исследуют прямокишечно-пузырное углубление и вскрывают тазовые абсцессы.
Кровоснабжение прямой кишки
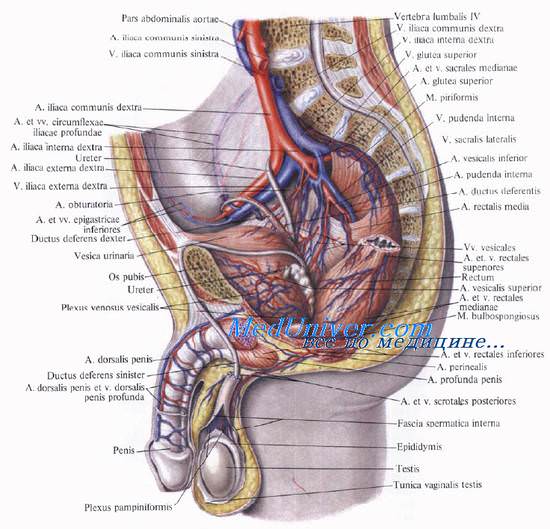
Кровоснабжение прямой кишки осуществляется a. rectalis superior (непарная — конечная ветвь нижней брыжеечной артерии) и а. rectalis media (парная, из a. iliaca interna).
A. rectalis superior проходит в корне брыжейки сигмовидной кишки и подходит к задней поверхности прямой кишки. Сзади на уровне начала кишки она делится на две-три ветви, которые по задней и боковым поверхностям кишки достигают ее нижнего отдела, где анастомозируют с ветвями средних прямокишечных артерий.
Аа. rectales mediae располагаются на диафрагме таза и подходят к боковым стенкам кишки, прободая висцеральную фасцию.
Венозный отток от прямой кишки. Иннервация прямой кишки. Отток от прямой кишки.
Вены образуют в стенке прямой кишки венозное сплетение, plexus venosus rectalis, в котором выделяют подсли-зистую и подфасциальную части.
Подслизистое венозное сплетение наиболее выражено на границе прямой кишки и анального канала. Здесь его вены анастомозируют с венами подкожного венозного сплетения, располагающегося вокруг заднепроходного канала. От подслизистого сплетения кровь по прободающим мышечную стенку венам оттекает в подфасциальное венозное сплетение, от которого над диафрагмой таза начинаются vv. rectales mediae, впадающие во внутреннюю подвздошную вену. От верхних отделов кровь оттекает через v. rectalis superior, являющуюся началом v. mesenterica inferior (система воротной вены). Все вены широко анастомозируют между собой и с венами других органов таза. Таким образом, здесь имеется один из портокавальных анастомозов.
Иннервация прямой кишки
В иннервации прямой кишки принимают участие нижнебрыжеечное, верхнее и нижние подчревные сплетения и тазовые внутренностные нервы. В составе крестцовых спинномозговых нервов проходят чувствительные нервы, передающие чувство наполнения прямой кишки.
Отток от прямой кишки
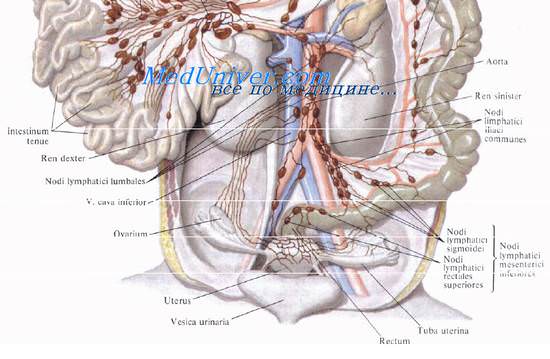
Отток лимфы от надампулярной части прямой кишки и частично от верхнего отдела ампулы осуществляется через nodi pararectales по ходу верхней прямокишечной артерии в nodi rectales superiores и далее в nodi mesenterici inferiores. Это объясняет возможность распространения метастазов рака вдоль прямой кишки. От под-брюшинного отдела прямой кишки лимфа оттекает к внутренним подвздошным и крестцовым лимфатическим узлам.
Учебное видео по анатомии прямой кишки
– Вернуться в оглавление раздела “Топографическая анатомия, оперативная хирургия таза и промежности.”
Редактор: Искандер Милевски. Дата последнего обновления публикации: 15.9.2020
Источник
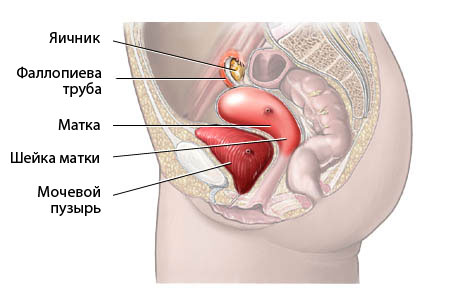
Негенитальные тазовые органы женщины представлены:
- мочеточником,
- мочевым пузырем,
- прямой кишкой.
Мочеточник
Он представляет собой беловатую мышечную трубку длиной 28-34 см, проходящую от почечных мисок до мочевого пузыря. Мочеточник разделяется на абдоминальную и тазовую часть. Диаметр абдоминальной части мочеточника равен 8-10 мм, тазовой — 4-6 мм. Врожденные аномалии мочеточника (дупликация) встречаются у 1-4% женщин. Эктопическое отверстие мочеточника может быть обнаружено в мочеиспускательном канале или влагалище.
Абдоминальная часть правого мочеточника проходит латерально от нижней полой вены. Артерии и сопровождающие их вены пересекают спереди правый мочеточник: правая ободовокишковая, яичниковая и подвздошно-ободовокишковая. Путь левого мочеточника подобен тому же с правой стороны. Левый мочеточник проходит вниз и медиально вдоль передней поверхности большой поясничной мышцы.
Дугообразная линия подвздошной кости является ориентиром начала тазовой части мочеточника. Мочеточник проходит вдоль общей подвздошной артерии и затем пересекает сверху подвздошные сосуды в том месте, где они входят в таз. Есть незначительные различия между двумя сторонами женского таза.
Правый мочеточник проходит вблизи бифуркации общей подвздошной артерии, а левый — на 1-2 см выше бифуркации.
Мочеточник делает нисходящий конвексный сгиб по заднелатеральной поверхности женского таза в направлении к промежности. В течение этого пути мочеточник находится ретроперитонеально. Он проходит в медиальном листке париетальной брюшины близко к яичниковым, маточным, запирательным и верхним пузырным артериям. Маточная артерия проходит на 2,5-3 см от переднелатеральной поверхности мочеточника.
Примерно на уровне седалищных костей мочеточник меняет свой курс и направляется вперед и медиально от крестцово-маточной связки к основанию широкой связки и входит в кардинальную связи. В этом месте мочеточник находится на 1-2 см латерально от шейки матки и окружен венозными сплетениями. Затем мочеточник идет вверх и медиально в пузырно-маточную связку и в косом направлении входит в стенку мочевого пузыря. Перед входом в мочевой пузырь мочеточник имеет тесный контакт с передней стенкой влагалища.
Мочеточник имеет значительное артериальное кровоснабжение с многочисленными анастомозами из многих маленьких сосудов, которые образуют продольное сплетение в адвентициальной оболочке мочеточника. До этого сплетения отходят ветви почечных, яичниковых, общих и внутренних подвздошных, маточных, пузырных, средних геморроидальных и верхних ягодичных артерий. Мочеточник является резистентным к повреждению путем деваскуляризации, за исключением случаев, когда хирург обнажает адвентициальную оболочку его мышечного слоя.

Мочевой пузырь
Мочевой пузырь — полый мышечный орган, который локализуется между лобковым симфизом и маткой. Размер и форма мочевого пузыря варьируют в зависимости от количества мочи в нем. С другой стороны, анатомическое положение других тазовых органов зависит от степени наполнения мочевого пузыря. Только верхняя поверхность мочевого пузыря покрыта брюшиной. Нижняя его часть непосредственно прилегает к матке.
Урахус (остаток эмбрионального аллантоиса) — фиброзный тяж, который тянется от верхушки мочевого пузыря к пупку. Основа мочевого пузыря прямо прилегает к внутритазовой фасции над передней стенкой влагалища. Шейка мочевого пузыря и прилегающий мочеиспускательный канал присоединяются к лобковому симфизу с помощью фиброзных связь. Предстательное или залобковое пространство (Ретциуса пространство) является участком между мочевым пузырем и лобковым симфизом, латерально ограниченным облитерированными ветвями подчревной артерии, который распространяется от фасции, покрывающей тазовую диафрагму, до пупка между промежностью и поперечной фасцией живота.
Слизистая оболочка передней поверхности мочевого пузыря является красной и имеет многочисленные складки. Нижнезадняя поверхность пузыря прерывается двумя отверстиями мочеточника и отверстием мочеиспускательного канала (треугольник). Треугольник является темно-красным и свободным от складок. При пустом мочевом пузыре отверстия мочеточников находятся на расстоянии около 2,5 см, при наполненном – 3 см. Мышечная стенка мочевого пузыря — детрузорная мышца, которая состоит из трех слоев мышечных волокон.
Артериальное кровоснабжение мочевого пузыря осуществляется от веток подчревной артерии: верхней пузырной, нижней пузырной и средней геморроидального артерии. Иннервация мочевого пузыря обеспечивается симпатическими и парасимпатическими волокнами, наружного сфинктера — срамным нервом.
Прямая кишка
Прямая кишка — конечный отрезок толстой кишки длиной 12-14 см. Прямая кишка начинается на уровне второго или третьего крестцовых позвонков, где сигмовидная кишка теряет свою брыжейку и опускается вниз так, что ее задняя стенка находится рядом с крестцовой впадиной. Спереди верхняя и средняя части прямой кишки покрыты брюшиной. Нижняя треть прямой кишки проходит ниже перитонеального покрытия таза и находится в анатомической близости к задней стенке влагалища.
Прямая кишка впадает в заднепроходный (анальный) канал длиной 2-4 см. Анальный канал фиксируется круговыми мышцами леватора — подъемника заднего, который составляет основную часть тазовой диафрагмы. Внешний сфинктер анального канала представлен двумя слоями циркулярных пучков поперечнополосатых мышц – подкожным и глубоким. Прямая кишка, в отличие от других отделов толстой кишки, не имеет лент и сальниковых привесок. Артериальное кровоснабжение прямой кишки является выраженным и обеспечивается пятью артериями: верхней геморроидальной артерией, которая является продолжением нижней мезен артерии, двумя средними геморроидальными артериями, двумя нижними геморроидальными артериями. Около 10% рака толстой кишки возникает в прямой кишке. Поэтому при ректальном исследовании следует уделять особое внимание пальпации внутреннего обода прямой кишки, а не только области ректовагинальных перегородок (скрининг рака толстой кишки).
Клинические корреляции
Анатомическая близость мочеточников, мочевого пузыря и прямой кишки в женском тазу имеет важное значение при большинстве гинекологических операций. Хирургическое повреждение мочеточника может возникнуть при клемировании или перевязывании сосудов лейкотазовой связи, кардинальных связок, прошивки внутритазовое фасции при восстановлении передней стенки влагалища. Операционная травма мочеточника или мочевого пузыря возникает примерно в 1 случае на 100 гинекологических операций; повреждения мочевого пузыря возникают примерно в 5 раз чаще, чем травмы мочеточника.
Классическими признаками мочеточника, в отличие от тазовых сосудов, являются:
1) визуализация перистальтики мочеточника при раздражении хирургическим инструментом;
2) визуализация сплетения Ауэрбаха, которое представлено многочисленными маленькими извилистыми сосудами, анастомозирующими над поверхностью мочеточника.
Ранения мочеточника нередко возникают при операциях уретропексии при стрессовом недержании мочи. Поэтому большинство гинекологов для идентификации целостности мочевых путей используют пробу с индигокармином или выполняют диагностическую цистоскопию до и после операции.
Участок основы широкой связки вблизи шейки матки, где маточная артерия пересекает мочеточник, называют зоной, где «вода течет под мостом».
Катетеризация мочевого пузыря при его ранении способствует быстрому заживлению, если не произошло значительной редукции его кровоснабжение. Это положение позволяет использовать надлобковую цистотомию и катетеризацию без значительного риска образования фистулы.
Одним из методов хирургического лечения стрессового недержания мочи является подтягивание периуретральных тканей к лобковому симфизу или связки Купера. Иногда эта хирургическая процедура осложняется значительным послеоперационным венозным кровотечением. Субфасциальная гематома может распространяться до пупка в пространстве Ретциуса.
Наиболее частой причиной стрессового недержания мочи у женщин является дефект соединительной ткани, особенно в периуретральной зоне, седалищно-уретральной связке и седалищно-копчиковой мышце.
Травма прямой кишки может возникнуть при влагалищной гистерэктомии и сопутствующей задний кольпотомии. В средней трети влагалища расстояние между слизистыми оболочками влагалища и прямой кишки составляет несколько миллиметров, соединительная ткань обычно плотно прилегает к этим анатомических образований. Выпячивание прямой кишки во влагалище в этой зоне требует изменений хирургической тактики.
Источник
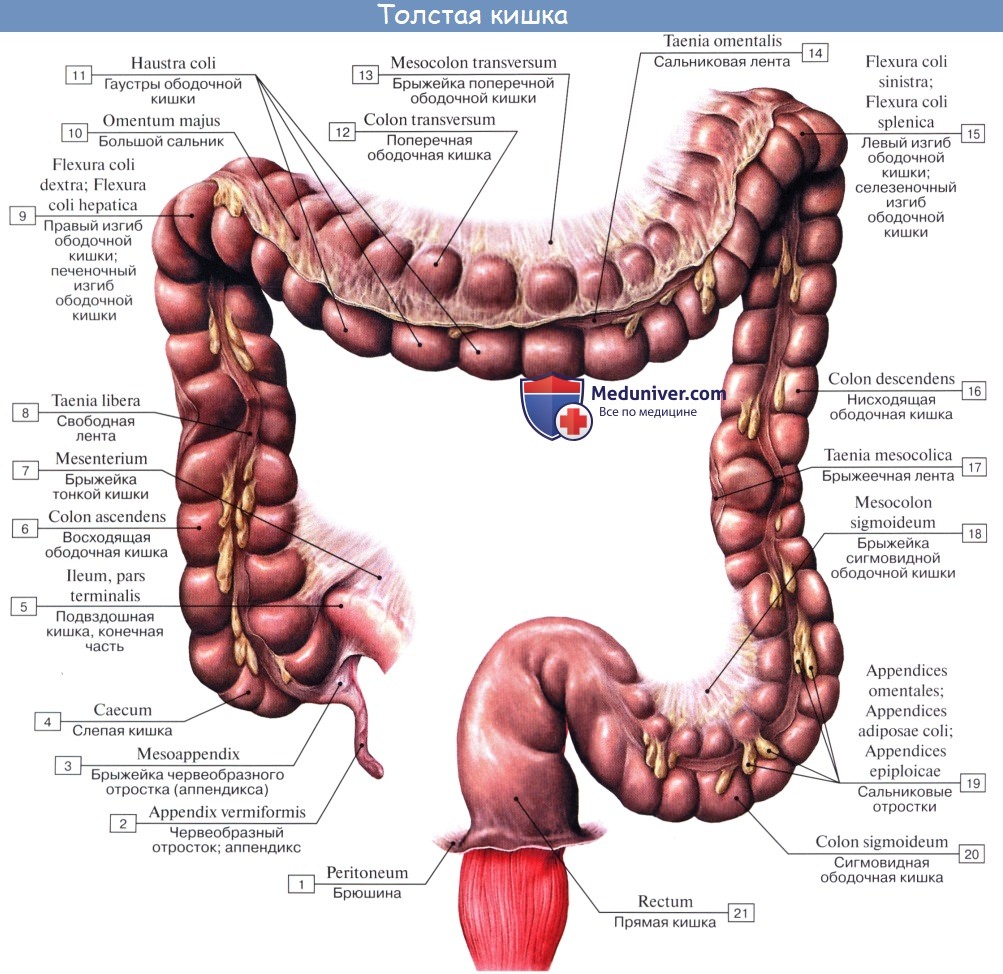
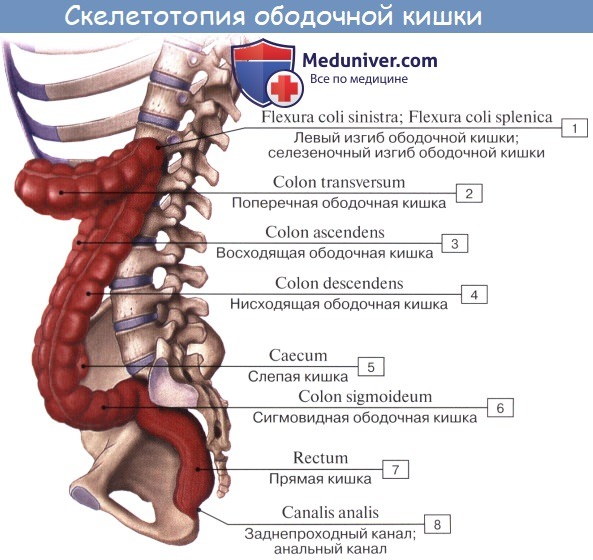
Оглавление темы “Анатомия толстой кишки”: 1. Толстая кишка. Строение толстой кишки. Стенки толстой кишки. 2. Слепая кишка. Червеобразный отросток ( апендикс, аппендикс ). Строение, стенки червеобразного отростка ( апендикса, аппендикса ). Строение, стенки слепой кишки. 3. Восходящая ободочная кишка. Поперечная ободочная кишка. Строение, стенки ободочной кишки. 4. Нисходящая ободочная кишка. Сигмовидная ободочная кишка. Отношение ободочной кишки к брюшине. 5. Прямая кишка. Топография прямой кишки. Стенки, отношение к брюшине прямой кишки. 6. Рентгеноанатомия толстой кишки. Эндоскопия толстой кишки. 7. Кровоснабжение толстой кишки. Иннервация толстой кишки. Кровоснабжение, иннервация червеобразного отростка ( аппендикса, апендикса ). 8. Общие закономерности строения кишечника. Прямая кишка. Топография прямой кишки. Стенки, отношение к брюшине прямой кишки.
Rectum, прямая кишка, служит для скопления каловых масс. Начинаясь на уровне мыса, она опускается в малый таз впереди крестца, образуя два изгиба в переднезаднем направлении: один, верхний, обращенный выпуклостью кзади, соответственно вогнутости крестца — flexura sacralis; второй, нижний, обращенный в области копчика выпуклостью вперед, — промежностный — flexura perinealis. Верхний отдел rectum, соответствующий flexura sacralis, помещается в тазовой полости и называется pars pelvina; по направлению к flexura perinealis он расширяется, образуя ампулу — ampulla recti, диаметром 8 — 16 см, но может увеличиваться при переполнении или атонии до 30 — 40 см.
Конечная часть recti, направляющаяся назад и вниз, продолжается в заднепроходный канал, canalis analis, который, пройдя через тазовое дно, заканчивается заднепроходным отверстием, anus (кольцо — греч. proktos; отсюда название воспаления — proctitis). С развитием хирургии прямой кишки в настоящее время удобнее пользоваться делением ее на пять отделов: надампулярный (или ректосигмо-видный), верхнеампулярный, среднеампулярный, нижнеампулярный и промежностный (или canalis analis). Стенка прямой кишки состоит из слизистой и мышечной оболочек и расположенных между ними мышечной пластинки слизистой оболочки, lamina muscularis mucosae, и подслизистой основы, tela submucosa. Слизистая оболочка, tunica mucosa, благодаря развитому слою подслизистой основы собирается в многочисленные продольные складки, легко разглаживающиеся при растягивании стенок кишки. В canalis analis продольные складки в количестве 8 — 10 остаются постоянными в виде так называемых columnae anales. Углубления между ними носят название анальных пазух, sinus anales, которые особенно хорошо выражены у детей. Скапливающаяся в анальных пазухах слизь облегчает прохождение кала через узкий canalis analis. Анальные пазухи, или, как их называют клиницисты, анальные крипты, являются наиболее частыми входными воротами для патогенных микроорганизмов.
В толще тканей между пазухами и заднепроходным отверстием находится венозное сплетение; его болезненное, сильно кровоточащее расширение называют геморроем. Кроме продольных складок, в верхних отделах прямой кишки имеются поперечные складки слизистой оболочки, plicae transversdles recti, аналогичные полулунным складкам сигмовидной кишки. Однако они отличаются от последних малым числом (3 — 7) и винтообразным ходом, способствующим поступательному движению каловых масс. Подслизистая основа, tela submucosa, сильно развита, что предрасполагает к выпадению слизистой оболочки наружу через задний проход. Мышечная оболочка, tunica muscularis, состоит из двух слоев: внутреннего — циркулярного и наружного — продольного. Внутренний утолщается в верхней части промежностного отдела до 5 — 6 мм и образует здесь внутренний сфинктер, т. sphincter ani internus, высотой 2 — 3 см, оканчивающийся на месте соединения анального канала с кожей. (Непосредственно под кожей лежит кольцо из исчерченных произвольных мышечных волокон — m. sphincter ani externus, входящий в состав мышц промежности). Из приведенного описания видно, что конечный отрезок кишечника — прямая кишка — приобретает черты проводникового отдела пищеварительной трубки, как и начальная ее часть — пищевод. В этих обоих отрезках пищеварительного канала слизистая оболочка имеет продольные складки, мускулатура располагается в два сплошных слоя (внутренний — круговой, суживающий и наружный — продольный, расширяющий), причем по направлению к отверстию, открывающемуся наружу, миоциты дополняются исчерченными произвольными волокнами. Указанными чертами сходства с пищеводом конечная часть прямой кишки отличается от остальной ее части, которая развивается из энтодермы и содержит гладкую мускулатуру.
Топография прямой кишкиКзади от прямой кишки находятся крестец и копчик, а спереди у мужчин она примыкает своим отделом, лишенным брюшины, к семенным пузырькам и семявыносящим протокам, а также к лежащему между ними не покрытому ею участку мочевого пузыря, а еще ниже — к предстательной железе.
Учебное видео по анатомии прямой кишкиАнатомия прямой кишки на препарате трупа от доцента Т.П. Хайруллиной разбирается Здесь – Также рекомендуем “Рентгеноанатомия толстой кишки. Эндоскопия толстой кишки.” |
Источник