Ранение мочевого пузыря при кесаревом

Аннотация: Изобретение относится к медицине, а именно к акушерству и гинекологии. Отсепаровывают мочевой пузырь от нижнего сегмента матки. После отграничения брюшной полости салфетками под пузырно-маточную складку вводят раствор хлорида натрия в количестве 40-50 мл, формируют «гидравлическую подушку». По верхнему краю «гидравлической подушки» производят разрез пузырно-маточной складки и вместе с гидравлически отсепарованным мочевым пузырем пузырно-маточную складку отодвигают вниз, после чего производят гистеротомию. Способ позволяет снизить количество повреждений мочевого пузыря во время повторной операции кесарева сечения, обеспечить уменьшение послеоперационных осложнений в виде формирования пузырно-маточных свищей. 1 ил., 1 пр.
Изобретение относится к медицине, а именно к специальности акушерство и гинекология, и может быть использовано для профилактики повреждения мочевого пузыря при повторной операции кесарево сечения, когда нарушены анатомические ориентиры и стенка мочевого пузыря «припаяна» к матке.
Аналоги изобретения:
Известен способ ретроградного выделения задней стенки мочевого пузыря из спаек после ранее перенесенного кесарева сечения при лапароскопической субтотальной и тотальной гистерэктомии (Патент №2572448 от 01.12.2014 г), заключающийся в отсепаровке задней стенки мочевого пузыря от передней стенки влагалища и матки от спаек. Рассекают последовательно спайки в медиальном направлении от боковых отделов к средней линии матки. При этом сначала коагулируют и рассекают круглые связки матки, маточные концы маточных труб, яичниковые ветви маточных артерий, передние и задние листки широких связок матки. Отсепаровывают паравезикулярные пространства с обеих сторон до уровня переднего свода влагалища, маточные сосуды коагулируют, пересекают с обеих сторон, после чего заднюю стенку мочевого пузыря ретроградно «тупым» путем отсепаровывают от переднего свода влагалища и передней поверхности шейки матки в свободной от спаек области. Способ позволяет избежать риска перфорации стенки мочевого пузыря, снизить интраоперационную кровопотерю.
Недостатком данного способа (Патент №2572448 от 01.12.2014 г.) является невозможность его применения для выделения мочевого пузыря из спаек при операции кесарева сечения. Предлагаемое изобретение относится к гинекологии и эндохирургии.
Известен способ улучшения визуализации границы стенки мочевого пузыря и стенки матки при их сращении после ранее перенесенного кесарева сечения при лапароскопической субтотальной и тотальной гистерэктомии путем введения в мочевой пузырь раствора метиленового синего до умеренного наполнения и последовательного рассечения спаек по направлению от тела матки к ее шейке [Е.О. Сазонова. Лапароскопическая гистерэктомия: современные подходы. – Автореф. дис. канд. мед. наук. – М., 2002. – 22 с.].
Недостатки данного метода являются повышенная кровоточивость стенки матки и как следствие – нечеткая визуализация границы диссекции, а также опасность повреждения стенки мочевого пузыря при интимном сращении его со стенкой матки.
Прототип изобретения.
Наиболее близким по назначению и совокупности существенных признаков является классический способ острой отсепаровки мочевого пузыря. (Национальное руководство. Акушерство. Под ред. Э.К. Айламазяна, В.И. Кулакова, В.Е. Радзинского, Г.М. Савельевой. 2014 г.).
По известному способу кесарева сечения с поперечным разрезом нижнего сегмента пузырно-маточная складка брюшины вскрывается в месте своей наибольшей подвижности режущими инструментами, которыми затем под брюшиной делается ход в каждую сторону, и складка рассекается в поперечном направлении. Мочевой пузырь тупфером отделяется от нижнего сегмента матки.
Критика прототипа.
При повторной операции кесарева сечения по прототипу у женщины во многих случаях имеет место плотное сращение мочевого пузыря с нижним сегментом матки, и при выделении мочевого пузыря и матки «острым» либо «тупым» путем из сращений мочевого пузыря и матки нередко возникает изъязвления мочевого пузыря и повышенная кровоточивость.
Цель изобретения.
Целью изобретения является снижение количества осложнений, таких как повреждение мочевого пузыря во время повторной операции кесарева сечения.
Сущность изобретения.
Сущность предлагаемого способа иллюстрирована на фиг 1, где мочевой пузырь – поз. 1, пузырно-маточная складка – поз. 2, «гидравлическая подушка» – поз. 3, стенка матки – поз. 4.
При повторном кесаревом сечении после отграничения брюшной полости салфетками под пузырно-маточную складку (фиг. 1 поз. 2) вводится раствор хлорида натрия в количестве 40-50 мл, при этом под давлением введенного раствора в пространстве между мочевым пузырем и нижним сегментом матки (фиг. 1 поз. 4) формируется «гидравлическая» подушка (фиг. 1 поз. 3). За счет давления жидкости «припаянная» пузырно-маточная складка (фиг. 1 поз. 2) отсепаровывается. Отделенная от нижнего маточного сегмента пузырно-маточная складка вместе с мочевым пузырем (фиг. 1 поз. 1) смещается вниз.
Затем операция проходит по общепринятой технике: гистеротомия, извлечение плода, гистероррафия, перитонизация, восстановление передней брюшной стенки.
Сравнительная характеристика существенных признаков прототипа и изобретения.
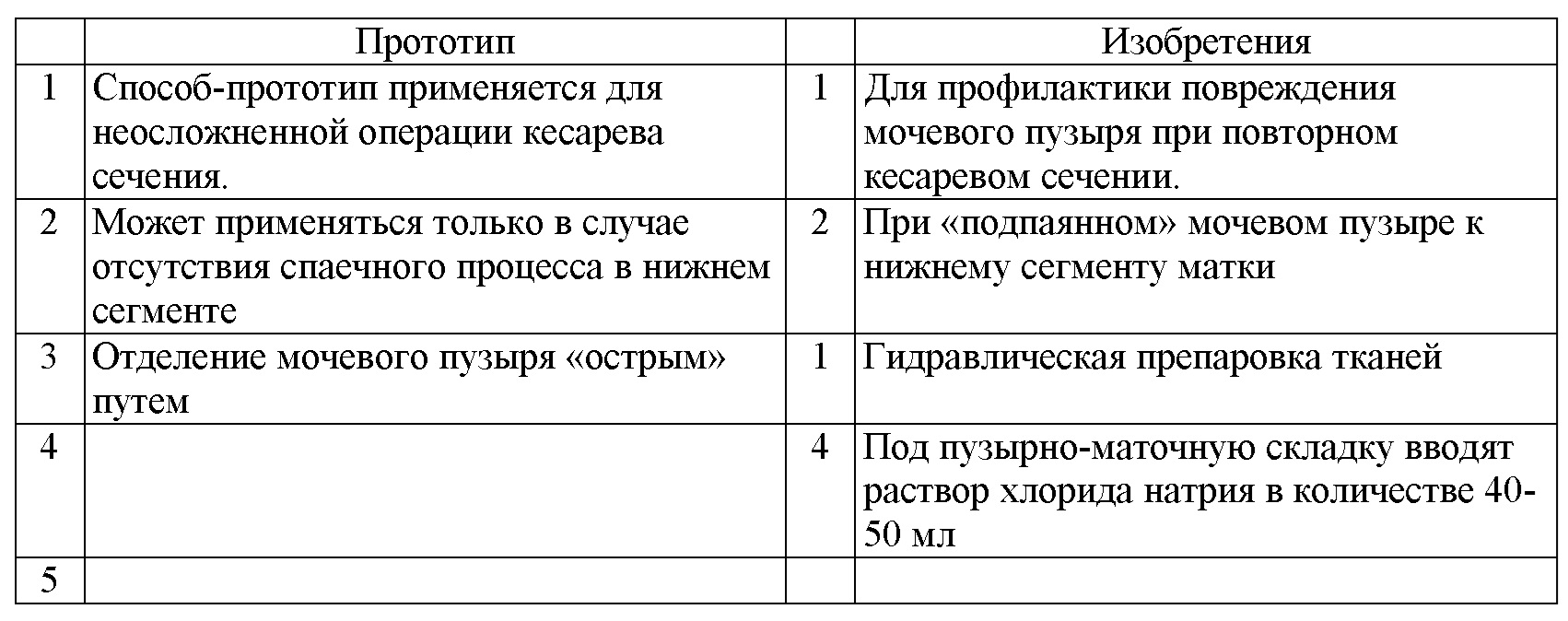
Отличительные признаки изобретения и прототипа.
1. Использование способа, когда мочевой пузырь подпаян к нижнему сегменту матки.
2. Отделение пузырно-маточной складки с мочевым пузырем гидравлически, когда под пузырно-маточную складку вводят раствор хлорида натрия в количестве 40-50 мл.
Применение в клинике.
Разработанный способ гидравлической отсепаровки мочевого пузыря от передней стенки матки использован у 110 родильниц при повторном кесаревом сечении, у которых интраоперационно имелся выраженный спаечный процесс и мочевой пузырь был «припаян» к нижнему сегменту матки.
Характеристика медико-экономической эффективности.
1. Предполагается снижение количества интраоперационных осложнений при кесаревом сечении, таких как травмы мочевого пузыря.
2. Предполагается снижение послеоперационных осложнений (формирование пузырно-маточных свищей).
3. Относительно небольшой расход перевязочного материала и лекарственных средств.
Клинический пример 1
Родильница М. 37 лет.
Поступила в РКБ роддом №3 с диагнозом: беременность 37 недель, ОАА (рубец после 2-х операций кесарева сечения).
Беременность 3-я, роды предстоят 3-е абдоминальные. Настоящая беременность протекала гладко. Обследована и подготовлена на операцию.
Операция Кесарево сечения в нижнем сегменте матки.
Разрез на передней брюшной стенке по Пфанненштилю с иссечением старого рубца, послойно вскрыта передняя брюшная стенка. По вскрытию обнаружена беременная матка, размером соответствующим сроку беременности. Отмечается выраженный спаечный процесс, мочевой пузырь «подпаян» к передней стенке матки в зоне рубца. Под пузырно-маточную складку введен раствор хлорида натрия в количестве 40 мл, создана «гидравлическая подушка», в свободном от пузыря месте произведен разрез и пузырно-маточная складка вместе с мочевым пузырем спущена вниз. Гистеротомия по Гусакову, извлечен за головку плод мужского пола весом 3360 г, ростом 51 см, по Апгар оценен 7-8 балла. Гистероррафия, перетонизация, санация брюшной полости, восстановление передней брюшной стенки. Ассептическая наклейка.
Послеоперационный период протекал гладко.
Выписана в удовлетворительном состоянии.
При контрольном осмотре через месяц: жалоб не предъявляет, дизурических явлений нет. При ультрозвуковом исследовании патологии не выявлено.
Клинический пример 2
Родильница М. 24 лет. Поступила в РКБ роддом №3 с диагнозом: беременность 37 недель, тазовое предлежание, ОАА (рубец после 2-х операций кесарева сечения).
Беременность 3-я, роды предстоят 3-е абдоминальные. Настоящая беременность протекала гладко.
Обследована и подготовлена на операцию. Операция Кесарево сечения в нижнем сегменте матки.
Разрез на передней брюшной стенке по Пфанненштилю с иссечением старого рубца, послойно вскрыта передняя брюшная стенка. По вскрытию обнаружена беременная матка размером, соответствующим сроку беременности. Отмечается выраженный спаечный процесс, мочевой пузырь «подпаян» к передней стенке, в средней трети матки выше зоны рубца. Под пузырно-маточную складку введен раствор хлорида натрия в количестве 40 мл, создана «гидравлическая подушка», в свободном от пузыря месте произведен разрез и пузырно-маточная складка вместе с мочевым пузырем спущена вниз. Гистеротомия по Гусакову, извлечен за ножку плод женского пола весом 3100 г, ростом 50 см, по Апгар оценен 7-8 балла. Гистероррафия, перетонизация, санация брюшной полости, восстановление передней брюшной стенки. Ассептическая наклейка.
Послеоперационный период протекал гладко.
Выписана в удовлетворительном состоянии.
При контрольном осмотре через 24 дня: жалоб не предъявляет, дизурических явлений нет. При вагинальном осмотре патологии не выявлено. Ультразвуковая картина без особенностей.
Информация, принятая во внимание
1. Зарипов Т.Ш., Землянсков П.А., Гайнуллина Л.С. Побережная, Мовергоз С.В.: Способ ретроградного выделения задней стенки мочевого пузыря из спаек после ранее перенесенного кесарева сечения при лапароскопической субтотальной и тотальной гистерэктомии. Патент №2572448 от 01.12.2014 г.
2. Национальное руководство. Акушерство. Под ред. Э.К. Айламазяна, В.И. Кулакова, В.Е. Радзинского, Г.М. Савельевой 2014 г. – прототип.
3. Е.О. Сазонова. Лапароскопическая гистерэктомия: современные подходы. – Автореф. дис. канд. мед. наук. – М., 2002. – 22 с.: Способ улучшения визуализации границы стенки мочевого пузыря и стенки матки при их сращении после ранее перенесенного кесарева сечения при лапароскопической субтотальной и тотальной гистерэктомии путем введения в мочевой пузырь раствора метиленового синего до умеренного наполнения и последовательного рассечения спаек по направлению от тела матки к ее шейке.
Способ профилактики повреждения мочевого пузыря при повторной операции кесарева сечения, заключающийся в отсепаровке мочевого пузыря от нижнего сегмента матки, отличающийся тем, что после отграничения брюшной полости салфетками под пузырно-маточную складку вводят раствор хлорида натрия в количестве 40-50 мл, формируют «гидравлическую подушку», по верхнему краю «гидравлической подушки» производят разрез пузырно-маточной складки и вместе с гидравлически отсепарованным мочевым пузырем пузырно-маточную складку отодвигают вниз, после чего производят гистеротомию.

Источник
Операция кесарева сечения считается одной из самых частых в практике акушеров всего мира, и частота ее проведения неуклонно растет. Вместе с тем, важно правильно оценить показания, возможные препятствия и риски к оперативному родоразрешению, пользу его для матери и потенциальные неблагоприятные последствия для плода.
Несомненными плюсами оперативного родоразрешения считаются возможность спасти жизнь и ребенку, и маме в тех случаях, когда естественные роды представляют реальную угрозу или невозможны по ряду акушерских причин, отсутствие разрывов промежности, более низкая частота геморроя и опущения матки впоследствии.
Однако не стоит игнорировать и многие недостатки, среди которых – серьезные осложнения, послеоперационный стресс, продолжительная реабилитация, поэтому кесарево сечение, как и любая другая полостная операция, должно проводиться лишь тем беременным, которые действительно в нем нуждаются.
Показания к кесареву сечению бывают абсолютными, когда самостоятельные роды невозможны или сопряжены с чрезвычайно высоким риском для здоровья мамы и малыша, и относительными, причем, список и тех, и других постоянно меняется. Часть относительных причин уже перенесена в разряд абсолютных.
Поводы к планированию кесарева сечения возникают в процессе вынашивания плода или при уже начавшихся родах. Женщинам положена плановая операция по показаниям:
- Полное предлежание плаценты, которая находится на пути прохождения плода;
- Рубцы от предыдущих операций родоразрешения, удаления миоматозных узлов, прободения матки при абортах;
- Анатомически узкий таз, начиная со второй степени, деформации, новообразования придатков и стенок таза;
- Воспалительные процессы лобкового сочленения (симфизит во время данной беременности или предыдущих);
- Вероятный вес плода более 4,5 кг;
- Рубцовые стенозы шеечного канала, влагалища;
- Перенесенные в прошлом реконструктивные и пластические вмешательства на промежности, шейке матки;
- Тазовое, ягодичное предлежание, поперечное расположение плода;
- Многоплодная беременность;
- Онкопатология;
- Множественные миоматозные узлы;
- Тяжелые гестозы;
- Задержка внутриутробного развития тяжелой степени;
- Патология сетчатки и глазного дна при выраженной близорукости;
- Острая герпетическая половая инфекция;
- Трансплантация почек до беременности;
- Перинатальная гибель плода, наличие в семье ребенка-инвалида вследствие предыдущих родов.
Экстренное чревосечение проводится при акушерских кровотечениях, предлежании или отслойке плаценты, вероятном либо начавшемся разрыве матки, острой гипоксии плода, агонии или внезапной гибели беременной при живом ребенке, тяжелой патологии других органов с ухудшением состояния пациентки.
При начавшихся родах могут возникнуть обстоятельства, заставляющие акушера принять решение об экстренной операции:
- Патология сократимости матки, не отвечающая на консервативное лечение – слабость родовых сил, дискоординированная сократимость;
- Клинически узкий таз – анатомические размеры его позволяют плоду пройти родовой канал, а другие причины делают это невозможным;
- Выпадение пуповины или частей тела ребенка;
- Угроза либо прогрессирующий разрыв матки;
- Ножное предлежание
- Преждевременная отслойка нормально расположенной плаценты р родах
В ряде случаев операция проводится из-за сочетания нескольких причин, каждая из которых сама по себе не является аргументом в пользу хирургии, но в случае их комбинации возникает вполне реальная угроза здоровью и жизни малыша и будущей мамы при обычных родах – длительное бесплодие, выкидыши ранее, процедура ЭКО, возраст более 35 лет и тд.
Относительными показаниями считаются тяжелая близорукость, патология почек, сахарный диабет, половые инфекции в стадии обострения, возраст беременной более 35 лет при наличии отклонений в течении беременности или развитии плода и др.
В случае малейшего сомнения в благополучном исходе родов, а, тем более, если есть поводы к операции, акушер предпочтет более безопасный путь – чревосечение. Если решение будет в пользу самостоятельных родов, а результатом станут серьезные последствия для матери и малыша, специалист понесет не только моральную, но и юридическую ответственность за пренебрежение состоянием беременной.
К хирургическому родоразрешению имеются противопоказания, правда, их список куда меньше, нежели показаний. Операция считается неоправданной при гибели плода в утробе, фатальных пороках развития. При жизнеугрожающем состоянии матери операция так или иначе будет проведена, и противопоказания учитываться не будут.
Многие будущие мамы, которым предстоит операция, волнуются о последствиях для новорожденного. Считается, что дети, рожденные кесаревым сечением, ничем не отличаются в своем развитии от малышей, появившихся на свет естественным путем. Вместе с тем, наблюдения показывают, что вмешательство способствует более частым воспалительным процессам в половых путях у девочек, а также диабету 2 типа и астме у детей обоих полов.
Особенности подготовки к оперативному родоразрешению зависят от того, планово оно будет проведено или по экстренным показаниям.
Если назначено плановое вмешательство, то подготовка напоминает таковую при других операциях, после госпитализации на дородовое отделение:
- Легкая диета накануне;
- Очищение кишечника клизмой вечером перед операцией и утром за два часа до нее;
- Исключение любой пищи и воды за 12 часов до назначенного вмешательства;
- Гигиенические процедуры вечером.
Перечень обследований включает стандартные общеклинические анализы крови, мочи, определение свертываемости крови, УЗИ и КТГ плода, исследования на ВИЧ, гепатиты, половые инфекции, консультации терапевта и узких специалистов.
При экстренном вмешательстве вводится желудочный зонд, назначается клизма, анализы ограничиваются исследованием мочи, состава крови и свертываемости. Хирург в операционной помещает в мочевой пузырь катетер, анестезистка устанавливает внутривенный катетер для инфузии необходимых препаратов.
Метод анестезии зависит от конкретной ситуации, подготовленности анестезиолога и желания пациентки, если оно не идет вразрез со здравым смыслом. При выборе способа обезболивания акушер и анестезиолог обязательно оценивают все имеющиеся факторы риска (течение беременности, сопутствующая патология, неблагоприятно протекавшие предыдущие роды, возраст и т. д.), состояние плода, вид предполагаемого вмешательства, а также желание самой женщины. Одним из лучших способов обезболить кесарево сечение можно считать регионарную анестезию.
В отличие от большинства других операций, при кесаревом сечении врач учитывает не только необходимость обезболивания как такового, но и возможные неблагоприятные последствия от введения препаратов для плода, поэтому оптимальной считается спинномозговая анестезия, исключающая токсическое действие средств для наркоза на малыша.
Однако, не всегда есть возможность провести спинальное обезболивание, и в этих случаях акушеры идут на операцию под общим наркозом. В обязательном порядке проводится профилактика заброса желудочного содержимого в трахею (ранитидин, цитрат натрия, церукал). Необходимость разреза тканей живота требует применения миорелаксантов и аппарата искусственной вентиляции легких. Наркоз при кесаревом сечении несет в себе определенные риски. В акушерстве по-прежнему основная часть смертей при хирургических вмешательствах происходит именно при этой операции, причем более чем в 70% случаев виной всему становятся попадание содержимого желудка в трахею и бронхи, трудности с введением интубационной трубки, развитие воспаления в легких.
Поскольку операция чревосечения сопровождаются довольно большой кровопотерей, то на подготовительном этапе целесообразно заранее взять кровь у самой беременной и приготовить из нее плазму, а эритроциты вернуть обратно. При необходимости, женщине будет перелита собственная замороженная плазма.
Для возмещения потерянной крови могут быть назначены кровезаменители, а также донорская плазма, форменные элементы. В ряде случаев, если заведомо известно о возможной массивной кровопотере в силу акушерской патологии, во время операции через аппарат реинфузии женщине возвращаются отмытые эритроциты.
Во время операции в операционной всегда присутствует врач-неонатолог, который сможет сразу же осмотреть новорожденного и провести реанимацию в случае необходимости.
При повторном кесаревом сечении, операция проводиться очень аккуратно из-за риска повреждения кишки, мочевого пузыря и занимает более длительное время. Кроме того, уже имеющийся рубец может оказаться недостаточно плотным для удерживания целостности органа, что опасно разрывом матки. Второе и последующие чревосечения чаще проводят по готовому рубцу с последующим его удалением, а остальные моменты операции стандартны.
Если родоразрешение происходило в условиях спинальной анестезии, мать в сознании и хорошо себя чувствует, новорожденного прикладывают к ее груди на 7-10 минут. Этот момент чрезвычайно важен для формирования последующей тесной эмоциональной связи между мамой и малышом. Исключение составляют сильно недоношенные младенцы и рожденные в асфиксии.
После ушивания всех ран и обработки половых путей на нижнюю часть живота помещается пузырь со льдом на два часа, чтобы снизить риск кровотечения. Показано введение окситоцина или карбометацина, особенно тем мамам, у которых риск кровотечения очень высок. По необходимости после операции женщина проводит от 8 часов до суток в отделении интенсивной терапии под тщательным наблюдением.
На протяжении первых суток после вмешательства показано введение растворов, улучшающих свойства крови и восполняющих потерянный ее объем. По показаниям назначаются анальгетики и средства для повышения сократимости матки, антибиотики, антикоагулянты.
Для предупреждения пареза кишечника на 2-3 сутки после вмешательства назначают церукал, клизмы. Кормить малыша грудью можно уже в первые сутки, если к этому нет препятствий со стороны мамы или новорожденного.
На кожу накладывается внутрикожный шов саморассасывающейся нитью.
Пациенткам, перенесшим кесарево сечение, потребуется помощь близких при уходе за малышом после перевода из палаты интенсивной терапии и дома, особенно, первые несколько недель, пока заживают внутренние швы и возможна болезненность. После выписки не рекомендуется принимать ванну и посещать сауну, но ежедневный душ не только возможен, но и необходим.
Методика кесарева сечения даже при условии абсолютных к нему показаний не лишена недостатков. Прежде всего, к минусам этого способа родоразрешения относят риск осложнений, таких как кровотечение, травма соседних органов, гнойные процессы с возможным сепсисом, перитонитом, флебитами. Риск последствий в несколько раз больше при экстренных операциях.
Кроме осложнений, в числе минусов кесарева сечения – рубец, который может наносить женщине психологический дискомфорт, если он проходит вдоль живота, способствует грыжевым выпячиваниям, деформациям брюшной стенки и заметен окружающим. В ряде случаев после оперативного родоразрешения мамы испытывают трудности с грудным кормлением, а также считается, что операция повышает вероятность глубокого стресса вплоть до послеродового психоза из-за отсутствия чувства завершенности родов естественным путем. По отзывам женщин, перенесших оперативное родоразрешение, наибольший дискомфорт связан с сильной болезненностью в области раны в первую неделю, что требует назначения анальгетиков, а также с формированием заметного кожного рубца впоследствии. Операция, не повлекшая осложнений и проведенная правильно, не наносит вреда ребенку, но у женщины возможны сложности с последующими беременностями и родами.
Другие статьи
Для чего нужен приём препаратов содержащих бифидо и лактобактерии в гинекологии? Ответ можно дать коротким предложением: для восстановления микрофлоры полового канала после лечения воспалительных заболеваний и дисбактериоза.
Современная медицинская лаборатория – это «зеркало», которое отражает состояние организма сегодня и дает представление, о том, каким оно будет завтра.
Основной документ, которым следует руководствоваться – это ФЗ «О санитарно-эпидемиологическом благополучии населения».
Источник
