Рак мочевого пузыря трубка
Основное лечение мышечно-инвазивного рака мочевого пузыря является хирургическое удаление мочевого пузыря.
Причины при которых может рекомендоваться удаление всего пузыря:
- Наличие мышечно-инвазивной опухоли
- Наличие опухоли, которая агрессивно растет, которая имеет множественные злокачественные очаги (мультифокальная) или поверхностная, но имеет рецидивы после химиотерапии или иммунотерапии
- Наличие постоянных болей и кровотечения у пациентов с неизлечимым заболеванием.
Оценить риск удаления мочевого пузыря, можно путем прохождения медицинской комиссии в составе (например, уролог, онколог, хирург, анестезиолог, терапевт).
Важны также такие факторы, как ваш биологический возраст (общесоматическое состояние, ваше самочувствие, измеряемое как состояние работоспособности или ожидаемая продолжительность жизни) и другие заболевания, которые у вас имеются (диабет, сердечные заболевания, гипертоническая болезнь и т.д.). Пациенты старше 80 лет труднее переносят такие операции и имеют более длительный восстановительный период.
Ранние операции на брюшной полости или лучевая терапия затрудняют хирургическое вмешательство, но редко являются причиной отказа от хирургического вмешательства. Избыточный вес не влияет на выживание после операции, но влияет на риск осложнений в послеоперационном периоде.
Удаление мочевого пузыря включает удаление мочевого пузыря, нижний отдел мочеточников и тазовых лимфатических узлов. В зависимости от таких факторов, как расположение опухоли и метод дальнейшего отведения мочи, часть прилежащих половых органов (простата и семенные пузырьки у мужчин, вся уретра, матка у женщин) удаляются.
Как проводится удаление мочевого пузыря?
Удаление мочевого пузыря осуществляется через разрез в брюшной полости (открытый) пациент под общей анестезией (сочетание внутривенных препаратов и ингаляционных газов). Мочевой пузырь, нижний отдел мочеточников, расположенные близко к мочевому пузырю, тазовые лимфатические узлы и (часть) прилежащих половые органы удаляются. Теперь должен быть сформирован другой метод хранения и отведения мочи.
Стандартная методика на данный момент – открытая хирургия. Тем не менее, это может быть сделано менее инвазивно (лапароскопическая или роботизированная хирургия). В настоящее время в специализированных центрах, имеющих специальное оборудование и опытных специалистов, малоинвазивные операции считаются методом выбора для удаления мочевого пузыря.
Как подготовиться к процедуре?
При поступлении в стационар врач информирует вас о том, как нужно готовиться до и что делать после операции.
Часть вашей кишки будет использоваться для создания мочевого резервуара. Врач подробно объяснит, как подготовиться к данной процедуре.
Перед операцией врач подробно проинформирует вас о том, как подготовиться к анестезии. Если вы принимаете какие-либо лекарственные препараты, сообщите об этом своему врачу. Возможно, потребуется отмена некоторых препаратов за несколько дней до операции.
В течение первых нескольких дней вы находитесь под динамическим наблюдением. Врач подробно проинформирует вас о послеоперационном периоде.
Во время госпитализации вы узнаете, как обращаться с уростомой. После того, как вы научитесь использовать и опорожнять уростому, будет установлена дата выписки.
Химиотерапия перед удалением мочевого пузыря
Химиотерапию проводят перед удалением мочевого пузыря, чтобы потенциально уменьшить опухоль и убить опухолевые клетки, которые уже проникли в кровь или лимфатические узлы.
Химиотерапию перед операцией можно рекомендовать пациентам с мышечно-инвазивной формой. Это также необходимо, при опухолях большого размера (> 3 см) или если есть признаки распространения рака на лимфатические узлы (метастазы). Решение о проведении химиотерапии принимается врачебной комиссией (включая онколога, уролога и радиолога). Необходима адекватная функция почек.
Положительная реакция на химиотерапию улучшает выживаемость, но не исключает необходимость хирургического вмешательства.
Химиотерапия после удаления мочевого пузыря
Если опухоль большая (> 3 см), не может быть полностью удалена или распространяется на лимфатические узлы (определяется патологоанатомом), показана химиотерапия после удаления мочевого пузыря. Рак, который распространился на лимфатические узлы, указывает на системное заболевание и может потребоваться системное лечение (с химиотерапией) в определенных случаях.
Отведение мочи: недержание или удержание.
Важно понять двухэтапный подход к удалению мочевого пузыря. Сначала удаляют мочевой пузырь и лимфатические узлы. Затем, мочу нужно отвести. Это может быть достигнуто несколькими способами. Вообще мы различаем варианты, которые являются недержанием (непрерывный поток мочи сразу выходит за пределы тела), и удержание (моча, хранится в организме и отводится при необходимости). Биологический возраст, функция почек и другие заболевания, качество жизни пациента имеют решающее значение при выборе тактики операции. Чтобы определиться, какой вариант лучше подходит в вашей конкретной ситуации, вы должны знать и понимать ограничения после каждого вида операции и побочные эффекты.
В дополнение к вашим личным предпочтениям важна способность физически и морально привыкнуть, и уметь обращаться с таким отведением мочи.
Перемещение мочеточников
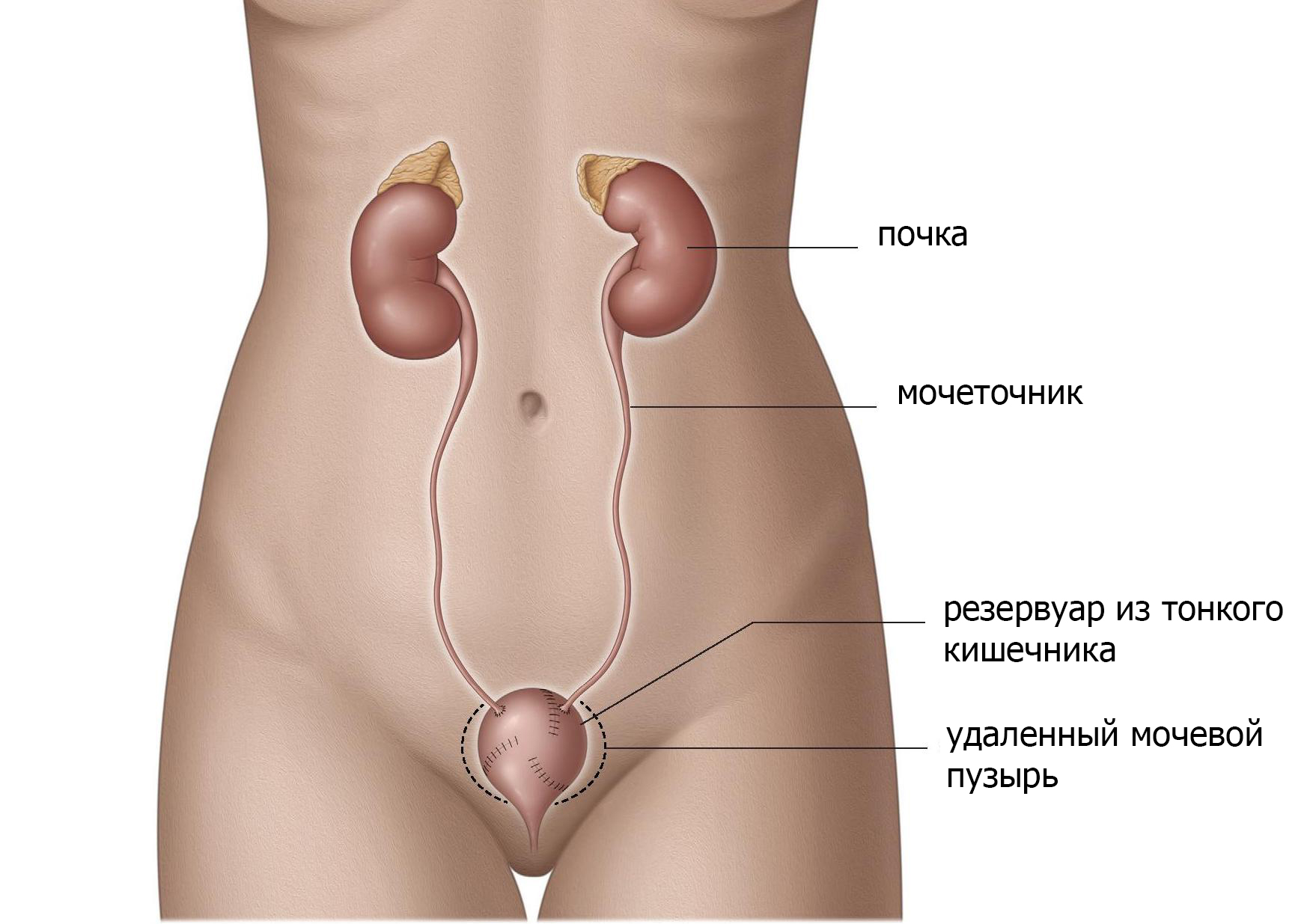
Выведение мочеточников через кожу (уретерокутанеостомия).
Перемещая мочеточники или вместе или отдельно через кожу сбоку живота для отведения мочи от почек (стома) (рис.1), моча может просто вытекать через стому в мешок. Это отведение мочи является самым простым. Хотя он редко используется. Данный метод безопасен и доступен для пациентов, с отягощенным анамнезом (предшествующие операции, множественные проблемы со здоровьем, паллиативный уход) или у пациентов, которые не могут позаботиться о себе после операции. Основные осложнения встречаются редко, однако рецидивирующие инфекции и затягивание отверстия (стеноз) являются общими и могут потребовать лечения. Пациентам часто необходимо стентирование мочеточника, который необходимо регулярно менять.
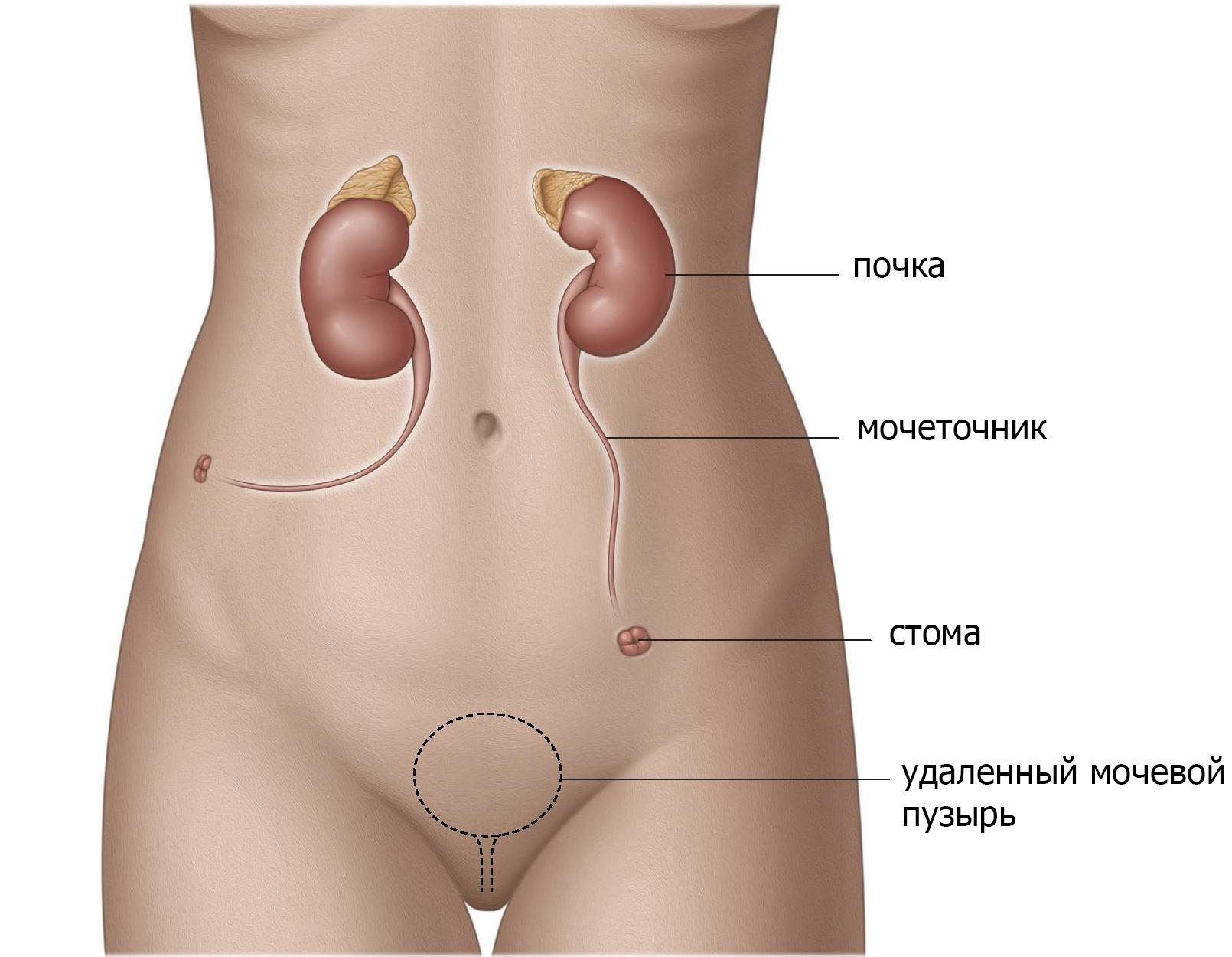
Рис. 1 уретерокутанеостома
Установить часть тонкой кишки между мочеточниками и кожей (подвздошный канал).
Подвздошный канал можно создать, поместив тонкую кишку между мочеточниками и кожей (рис.2). Эта «кишечная стома» создает большее расстояние между почками и кожей и снижает риск инфицирования. Другим преимуществом для пациентов является то, что эта стома легче обрабатывается и имеет меньше осложнений, таких как сужение выводного отверстия (стеноз). Данная операция технически относительно проста и надежна и поэтому является наиболее часто используемой.
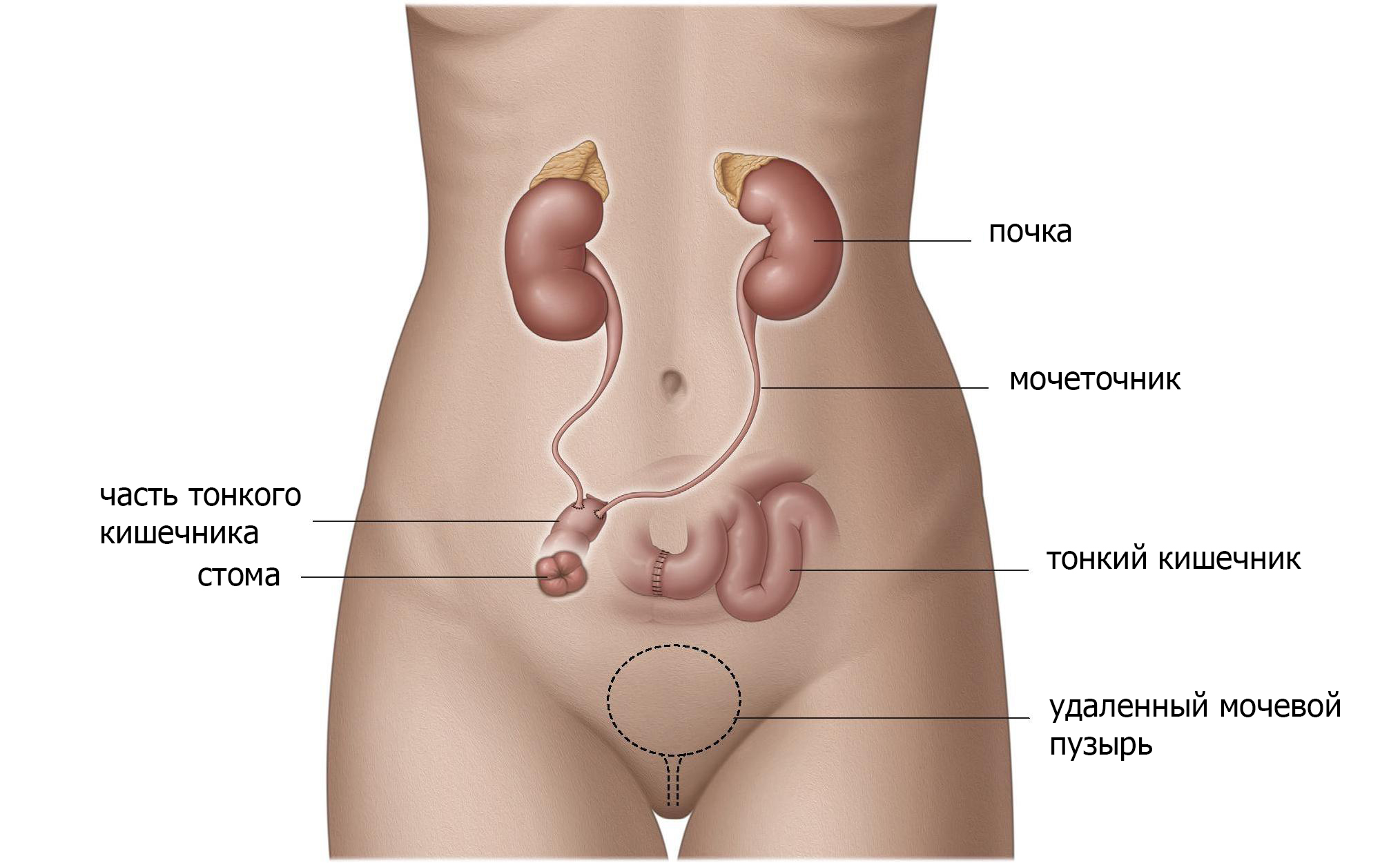
Рис. 2 Подвздошный канал
Выбирая данный вид отведения мочи, вы должны знать, что привыкнуть к жизни со стомой требует много времени и усилий.
Вновь сформированный мочевой пузырь. Создание резервуара внутри тела
Используя тонкую кишку или толстую кишку, а иногда и аппендикс, создается резервуар в брюшной полости, а затем соединяется с кожей с помощью клапанного механизма (рис. 3). С таким резервуаром низкого давления, моча может быть сохранена в теле. Цель этой процедуры – позволить контролировать опорожнение или обратный поток мочи в почки (рефлюкс). Резервуар опорожняется прерывистой катетеризацией небольшим пластиковым катетером каждые 2-6 часов. Отверстие может находиться где угодно на нижней части живота или в пупке.
Если выбран данный вид операции, вам потребуется регулярно катетеризировать и опорожнять данный резервуар. Функция печени и почек должна быть адекватной из-за реабсорбции мочевых компонентов (соли, мочевой кислоты, воды) в кишечной оболочке резервуара, что вызывает дополнительную нагрузку на эти органы.
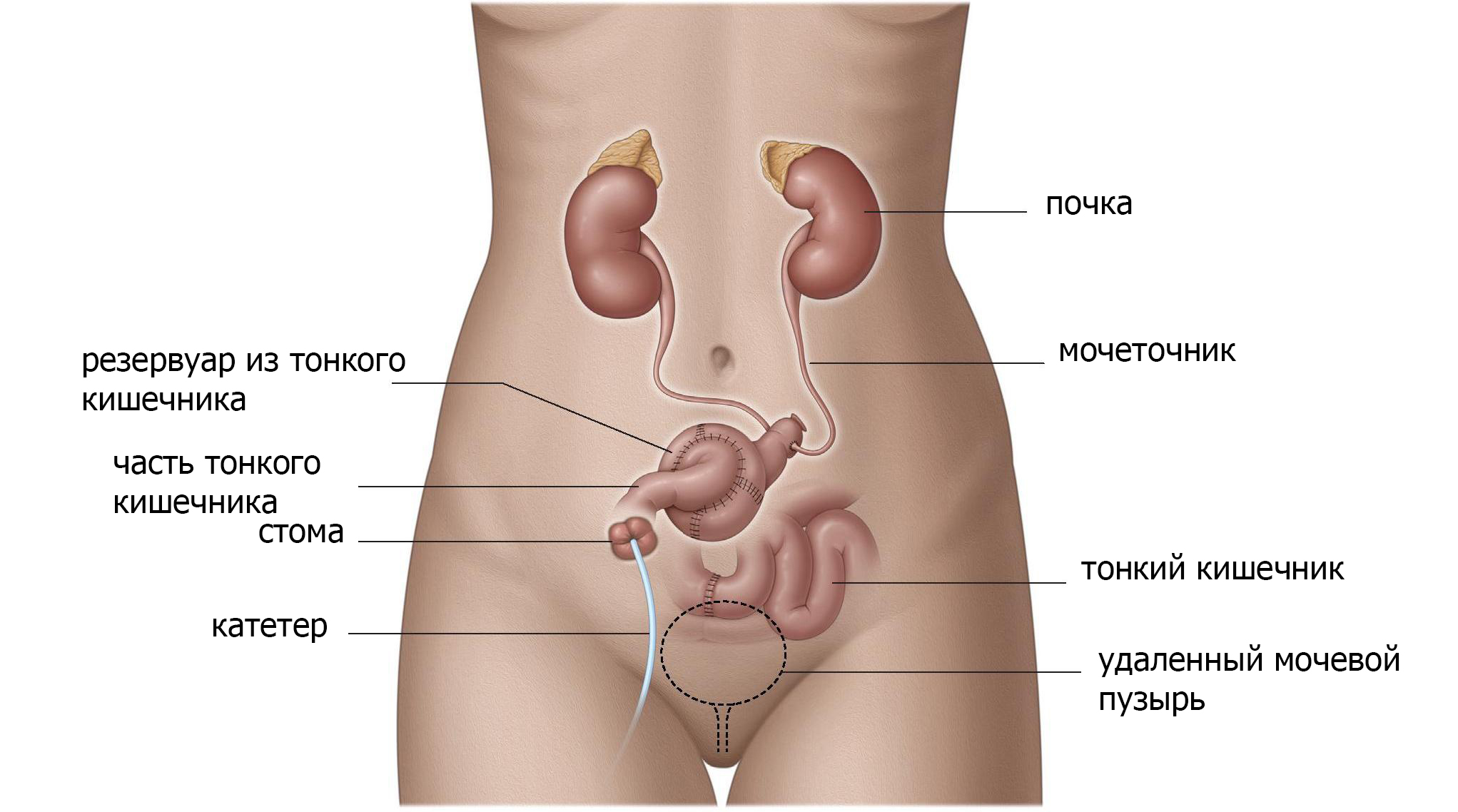
Рис. 3 Резервуар из кишечника
Осложнения включают инфекции, недержание мочи, грыжу, рефлюкс, затягивание отверстия (стеноз), а также синдром короткой кишки, метаболический и электролитный дисбаланс.
Поскольку эта операция имеет технические сложности, особенно при создание клапанного механизма, который не всегда бывает удачным, данный метод используется редко.
Имплантация мочеточников в прямую кишку (уретероректонеостомия)
Когда мочеточники имплантируют в прямую кишку, моча хранится в ампуле прямой кишки (рис.4). Анальное отверстие и тазовое дно становятся органом удерживающим мочу и должны функционировать должным образом. Данный вид отведения приводит к смешиванию фекалий с мочой, поэтому опорожнение и дефекация происходят одновременно. Этот метод имеет высокий уровень инфецирования, поэтому используется редко и только при определенных обстоятельствах. Краткосрочные осложнения включают повторяющиеся инфекции (включая воспаление брюшной стенки и почек), затягивание отверстия в прямой кишке (стеноз). Долгосрочные осложнения включают недержание мочи, раздражение кишечника и связанный с этим рак толстой кишки.
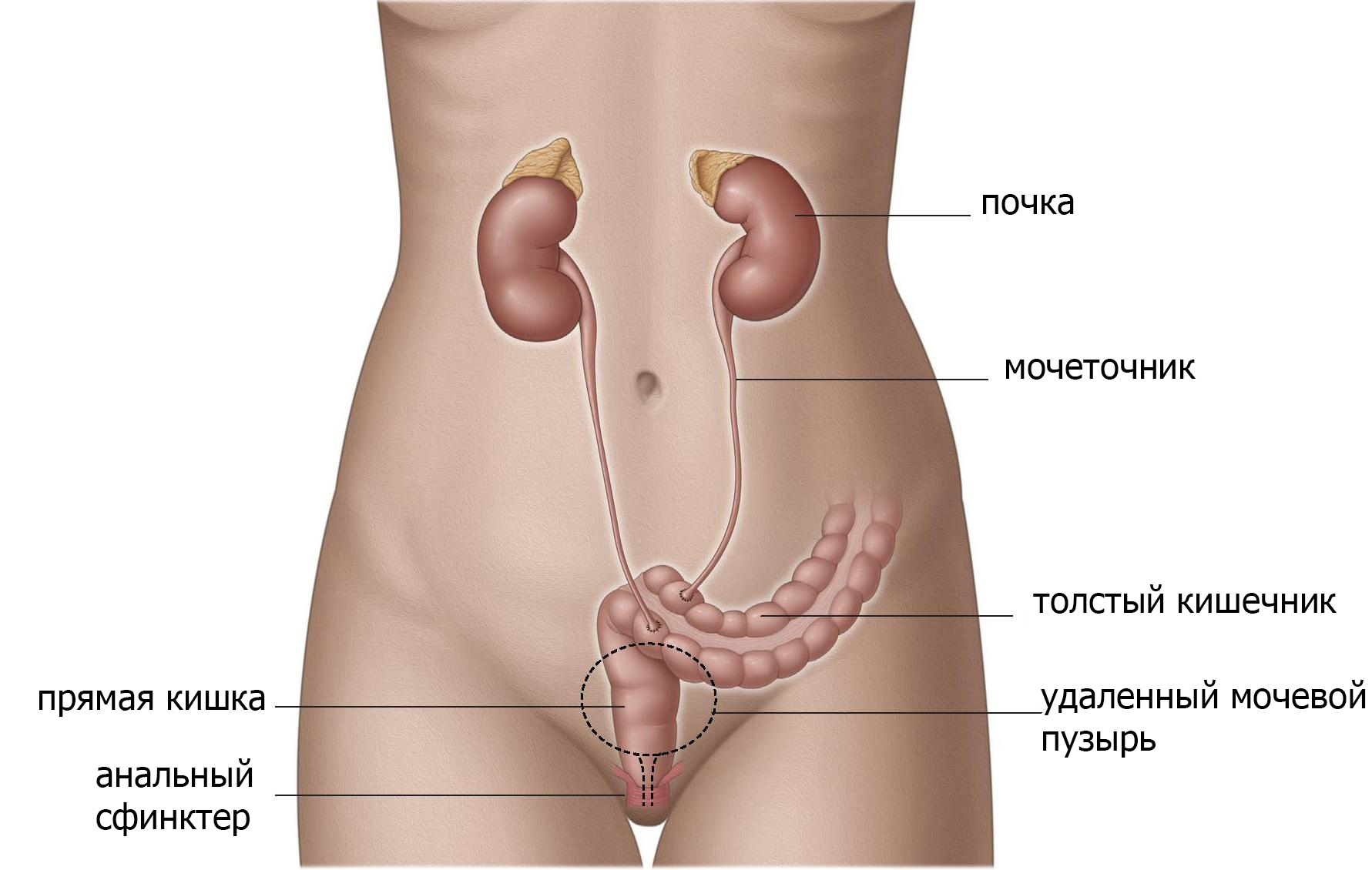
Рис. 4 Уретероректонеостома
Формирование мочевого пузыря из тонкой кишки
Новый мочевой пузырь может быть сформирован из тонкой кишки, которая изолируется от пищеварительного тракта (рис.5). Резервуар сформирован из тонкого кишечника и помещен в малый таз в качестве замены мочевого пузыря. В зависимости от используемой методики резервуар имеет сфероидальную форму, «W» или «V». Мочеточники прикреплены с обеих сторон, а нижний конец соединен с уретрой. Мочевой сфинктер сохраняется. При данный виде операции моча должна накапливаться а затем выводиться наружу как и при здоровом мочевом пузуре.

Рис. 5 мочевой пузырь из тонкой кишки
Вы не почувствуете наполнения мочевого пузыря или позыв к мочеиспусканию с пузырем из тонкого кишечника, поэтому опорожнение необходимо проводить каждые 2-4 часа. Пузырь освобождается, расслабляя мышцы тазового дна и сокращая брюшную полость (метод Вальсальвы). Нажатие на живот обеими руками может помочь для полного опорожнения. У 20% женщин необходимо выполнять периодическую самокатетеризацию для полного опорожнения, у мужчин этого не требуется.
При данном виде операции требуется удовлетворительная функция почек и печени, нормальное состояние мышц тазового дна. Осложнения после данного вмешательства включают в себя повторяющиеся инфекции (включая воспаление брюшной стенки и почек) и недержание мочи.
Долгосрочные осложнения включают затягивание отверстия в области анастамоза, изменения верхних мочевых путей, недержание мочи, синдром короткой кишки и грыжу, а также метаболический и электролитный дисбаланс.
Регулярный анализ крови поможет оценить количество мочевой кислоты которая реабсорбируется используемым участком кишечника, вызывая дисбаланс pH, который часто требует медикаментозного лечения пероральными препаратами (бикарбонат натрия – пищевая сода).
Для вновь образованного резервуара требуется время для его укрепления и начала работы. Для увеличить емкость сформированного пузыря, вам нужно будет его тренировать. Врач предоставит вам инструкции по тренировке мочевого пузыря. В начале недержание мочи может случиться из-за послеоперационного отека тазового дна.
Источник
Нисходящая чрезбрюшинная простатовезикулоцистэктомия
Рост количества заболевших опухолью мочевого пузыря (ОМП) и изменившийся социальный фон изменили и наши первичные представления о показаниях к цистэктомии. Этому способствовала и генетическая предрасположенность к развитию уротелиального рака, его способность к быстрому рецидивированию с изменениями в степени дифференциации и инвазии. Поэтому совершенствование техники цистэктомии и различных вариантов отведения мочи и везикопластики остается насущной проблемой сегодняшнего дня.
На первом месте среди имеющегося технического разнообразия стоит нисходящая чрез- внебрюшинная цистэктомия, впервые выполненная Барденгеером в 1887 г.
Эго один из наиболее популярных способов удаления мочевого пузыря, в котором сочетается возможность полного удаления органа вместе с регионарным коллектором. Операция позволяет произвести одномоментно любой из вариантов интестинальной везикопластики с использованием различных сегменты толстого или тонкого кишечника. Для удаления мочевого пузыря применяют различные доступы.
Простая цистэктомия имеет ограниченные показания (благоприятное расположение опухоли, низкая степень инвазии, стремление сохранить потенцию у молодых). Нижней границей удаления у женщин является наружное отверстие мочеиспускательного канала, но вопрос, как и когда удалять уретру, остается дискуссионным.
Уретра с прилегающей к ней частью влагалища подлежит удалению при расположении инфильтративной опухоли в основании мочевого пузыря. Если опухоль располагается за областью треугольника, достаточно удалить 2/3 уретры, так как возникновение заболевания в культе- редкое явление и оставшаяся культя легко поддается лечению или последующему удалению.
В случае прорастания серозы пузыря в области вершины (признак глубокой инвазии) одновременно с пузырем удаляется урахус, брюшина до пупка, околопузырная клетчатка и лимфоузлы.
При цистэктомии у мужчин необходимо удалить весь уроэпителий дистальнее семенного бугорка с простатой и семенными пузырьками. Что касается удаления уретры, то при определенных показаниях (поражении простатической уретры, многофокусный рак и др.) уретрэктомия необходима. Для выполнения этого этапа операции Wiliams (1975 г.) рекомендует симфизотомию, Б.П. Матвеев и соавторы (2001 г.) используют промежностный доступ.
Несмотря на то, что поражение дистальной части мочеточника встречается не более, чем в 10% случаев, мочеточники должны удаляться до уровня анастомоза (при втором этапе цистэктомии).
Радикальная цистэктомия родилась в конечном итоге из множества методик. В ее разработку внесли свой вклад Marshall-Whitmore; Leadbetter-Cooper; Brunschwig; Skinner, Liescowsky и др.
Используемая нами методика в известной мере является синтезом разных способов, так как обязательного стандарта здесь не бывает.
После лапаротомии и ревизии органов брюшной полости рассекают брюшину от нижнего угла раны вниз над задней поверхностью пузыря, оставляя ее в фиксированных местах. Разрез продолжается до передней поверхности прямой кишки, напоминая лирообразный разрез при ее экстирпации. Брюшина приподнимается с образованием двух больших лоскутов, открывающих fossa iliaca. Это позволяет создать широкий обзор таза, откидывая лоскут назад и экстраперигонизируя операционное поле.
Удаление лимфоузлов начинается из бедренного канала ниже Lig. pouparty с одной из сторон. Подвздошная артерия и вена полностью оголяются и удаляется клетчатка вокруг сосудов. По окончании этого момента клетчатка и лимфоузлы смещаются медиально, открывая запирательную ямку с ее сосудами и нервами. Продвигаясь кверху, до уровня бифуркации, убирают подвздошные лимфоузлы и соединительную ткань между наружной и внутренней подвздошной артериями. Мочеточники выделяются и пересекаются на уровне бифуркации общей подвздошной артерии.
После выделения клетчатки освобождаются гипогастральные сосуды, обнажая a. umbilicalis и ее ветвь, a. vesicalis sup., которая лигируется.
Глубоко в тазу пересекается нижняя пузырная артерия. После удаления клетчатки с одной из сторон хорошо видны наружные подвздошные сосуды, бифуркация аорты, бедренный канал. Латеральнее их лежит запирательная ямка. Аналогичное удаление производят с противоположной стороны.
Удаление мочевого пузыря производят по типу нисходящей или ретроградной цистэктомии. При этом варианте операция начинается с обнажения и перевязки v. dorsalis penis, рассечения и перевязки lig. pubo-proicum и выделения семенных пузырьков.
Выделяется вершина простаты и разделяется уретра. Простата приподнимается кверху и отделяется от прямой кишки. Сосуды перевязываются на глаз. Обычно выделение производят между фасцией Денонвилье и пузырем – это создает лучшие условия для безопасности прямой кишки. Пузырь полностью освобождается от подлежащих тканей и выделяется пузырное основание. Удаляется препарат, состоящий из пузыря, простаты, клетчатки и лимфоузлов.
Радикальная цистэктомия

Рак мочевого пузыря цистэктомия и варианты отведения мочи до и после операции 1
Уретрэктомия
При распространении опухоли на уретру нами в ряде случаев была выполнена уретрэктомия из промежностного доступа (рис. 135).

Рак мочевого пузыря цистэктомия и варианты отведения мочи до и после операции 2
Варианты отведения мочи после цистэктомии в толстый кишечник и на кожу
В настоящее время широко используются три основных варианта отведения мочи после цистэктомии:
1) отведение мочи в толстый кишечник на протяжении,
2) отведение мочи на кожу (двусторонняя уретерокутанеостомия; образование единой стомы),
3) отведение мочи в изолированный сегмент тонкой или толстой кишки.
В урологическом отделении РНИОИ с 1968 г. выполнено 92 операции по отведению мочи в кишечник на протяжении, а также в его сегменты (Поляничко М.Ф., 1970; с соавт., 1999).
Рассматривая в историческом аспекте наиболее популярные и используемые в настоящее время методы отведения мочи в кишечник, нужно отметить, что некоторые хирурги по-прежнему отдают им предпочтение (Митряев Ю.И., 1996; Нечипоренко Н.А., 1982). В разработку этих операций внесли свой вклад выдающиеся отечественные хирурги М.С. Субботин (1900) С.И. Спасокукоцкий (1903), П.И. Тихов (1907), С.Р. Миротворцев (1909), В.А. Оппель (1910), А.В. Мартынов (1923), Г.А. Рихтер (1949) и др. Вероятно, что в основе методов Coffey, Nesbit, Cordonnier и др. могут лежать идеи наших ученых, о чем в свое время писал И.В. Дунашов в своей книге «О приоритете отечественных хирургов и урологов в разработке методов лечения опухолей мочевого пузыря и предстательной железы». Однако несомненно, что американские урологи внедрили в хирургическую практику ряд новых способов, и в этом их заслуга.

Рак мочевого пузыря цистэктомия и варианты отведения мочи до и после операции 3
В основе транссигмоидального уретеросигмоанастомоза лежит способ Mathisena с соавт. (1953), который предложил формировать антирефлюксную манжетку из самой кишки, мобилизовав ее внутренний участок. Далее Goodwin с соавт. решили просто вскрывать просвет кишки и имплантировать мочеточники с дренажами.Современная техника – обезболивание, антибиотики – позволяет сделать такую операцию максимально безопасной.
Предтечей этих методов трансплантации мочеточников в толстый кишечник можно назвать способ Мауо. После фиксации сигмовидной кишки зажимами в зоне предполагаемого уретеросигмоанастомоза на кишке были сделаны ряд насечек по tenia libera S-romanum (фиг. а), куда был проведен под контролем глаза мочеточник и пересажен в кишку. После этого отверстия в серозе были ушиты (рис. 136). Этот способ был направлен на то, чтобы четко проследить ось пересаживаемого мочеточника и исключить его перекрут. Однако широкого применения он не получил. Ему на смену пришел способ Coffey, так как он оказался менее сложным.
Операция Coffey-I.
Приводим текст операции, изложенный в оригинальных работах Coffey и монографиях Lowsley-Kirwin; Flocks a. Gulp; Wallace и др.
Лапаротомия продольным или поперечным доступом с целью определения распро-страненности процесса и наличия сопутствующей патологии. Осматриваются с обеих сторон мочеточники, и после рассечения над ними париетальной брюшины выделяются и берутся на держалки. Сигмовидная кишка подтягивается и фиксируется к париетальной брюшине узловыми швами.

Рак мочевого пузыря цистэктомия и варианты отведения мочи до и после операции 4
Как правило, трансплантация начинается слева. После того как кишка надежно зафиксирована, мочеточник пересекается, а центральная часть рассекается продольно с образованием «рыбьего рта» (рис. 137-138). По tenia libera делается разрез стенки кишки до слизистой. Серозно-мышечный слой кишечной стенки аккуратно смещается в сторону с образованием кармана для мочеточника. Мочеточник предварительно прошит, П-образно за верхний край укладывается в образованный карман без натяжения. Слизистая кишки рассекается в нижнем углу, и мочеточник инвагинируется двумя нитями в просвет кишки на глубину 4-5 см. Убедившись, что мочеточник находится на месте нити, нити завязываются.

Рак мочевого пузыря цистэктомия и варианты отведения мочи до и после операции 5
Затем над мочеточником ушивается серозно-мышечный слой кишки и место пересадки пери- тонизируется брюшиной.
Мы несколько изменили методики мобилизации мочеточника, выделяя его с широким лоскутом брюшины. Этот участок брюшины служит направителем, сохраняющим ось мочеточника.
После инвагинации мочеточника в просвет кишки мы сшиваем брюшину мочеточника с краем серозно-кишечного «кармана», устраняя таким образом один из главных недостатков способа Кофи – ущемление мочеточника в серозно-мышечном канале.

Рак мочевого пузыря цистэктомия и варианты отведения мочи до и после операции 6
Отведение мочи в кишечник производилось как до, так и после цистэктомии, а также с паллиативной целью используя разные способы, в том числе усовершенствованный нами вариант уретеросигмоанастомоза (Поляничко М.Ф., 1970 г. С. 202).
Одним из существенных недостатков прямой пересадки мочеточников по способу Coffey- Мауо является отек пересаженной культи с развитием стеноза, гидронефротической трансформации почки. Рис. 144 красноречиво иллюстрирует эту ситуацию и те осложнения, которые возникают в замкнутом кругу осложнений, приводящих почку к гибели на фоне развития реабсорбтивного ацидоза. В стремлении устранить эти осложнения группа хирургов: Nesbit, Cordonnier, Leadbetter – разработала новые способы.
Уретеросигмоанастомоз по Nesbit- Cordonnier
Операция Nesbit (Nesbit R. Ureterosigmoid anastomosis by direct elliptical connection: a prelimi- nar report //S. Urol. 1949. V. 61. № 4. P. 728-734).
По мнению Nesbit’a, идея операции достаточно проста, а выполнение ее безопасно с точки зрения развития возможных осложнений при пересадке расширенных мочеточников (рис. 145-148).

Рак мочевого пузыря цистэктомия и варианты отведения мочи до и после операции 7
Причинами стеноза мочеточникового соустья являются следующие факторы:
1. Концентрический фиброз уретральной культи, выстоящей в просвет кишки.
2. Фиброз в тоннеле от инфекции, образовавшийся при пересадке – по «Coffey» (Fibrosis from infection in so called tunneled area).
3. Сужения в канале, образованном сшиванием серозно-мышечного слоя кишки над мочеточником,
Вкратце операция состоит из простого модифицированного латерального анастомоза между мочеточником и кишкой.

Рак мочевого пузыря цистэктомия и варианты отведения мочи до и после операции 8
Предоперационная подготовка длится 1 неделю:

Рак мочевого пузыря цистэктомия и варианты отведения мочи до и после операции 9
Безшлаковая диета, клизмы из мыльной пены до чистой воды (включая ночь перед операцией). Магнезия – 15 мл каждое следующее утро. Сульфенталидан 1 гр. х 4 р. в день, поливитамины в капсулах. Интратрахеальный эфирный наркоз позволяет безопасно применять при операции положение Трендеугенбурга. Мочеточник рассекается продольно на 1,5 см. Аналогичный разрез делается на кишке. Эллиптический анастомоз позволяет сформировать стому с диаметром в поперечнике, превышающем в 3/4 раза диаметр неповрежденного мочеточника. После сращения слизистой мочеточника со слизистой кишки сужение не возникает.
Первым трансплантируется правый мочеточник. После лигирования дистальной части мочеточника над пузырем он пересекается, а петля сигмовидной кишки захватывается зажимами Бэбкока, выбирается место для анастомоза, рассекается кишка на протяжении 1,5 см, подслизистые сосуды не лигируются. Анастомоз мочеточника с кишкой накладывается непрерывным швом, который проходит все слои, выворачивая слизистую.
Анастомоз начинают с дистального края нижней губы, переходя наверх. Стежки необходимо делать так, чтобы не допускать «сборивания». Дополнительные швы за счет хромированной нити. Анастомоз прикрывается брюшиной. Таким же образом анастомозируется и левый мочеточник. Операционная рана закрывается без дренажа. Мягкий катетер в ректум для отвода мочи и кала.
Операция Cordonnier (uereterosigmoidanastomosis, Surg. Gyn. A Obst. 1949. V. 88. P. 441-446 (рис. 149).

Рак мочевого пузыря цистэктомия и варианты отведения мочи до и после операции 10
Объем литературы по пересадке мочеточников свидетельствует об отсутствии удовлетворительного метода. В 1936 г. Hinman и Weyrauch прекрасно суммировали все методы и сформировали основные принципы, положенные в их основу.
Основные принципы трансплантации:
1. Приближение кишки к мочеточнику, а не мочеточника к кишке.
2. Трансплантировать – слизистая к слизистой.
3. Исключить подслизистый тоннель.
Мочеточник, как правило, остается на своем месте и освобождается не более, чем на 1,5 см на стороне анастомоза. Оставшаяся часть мочеточника остается в своем ложе. Основы этого метода были заложены в 1826 г. Chaput, который произвел серию анастомозов на собаках.
Hinman, Weyrauch считают, что наложение этого анастомоза трудно. Кроме того, послеоперационный отек влияет на отток мочи из почки и есть опасность перитонита.
Опыт указывает на отсутствие этих осложнений. Cordonnier считает, что наложить круговой анастомоз легко, утечки мочи нет; он приводит пример выделения 1000 мл мочи впервые 24 ч. с последующим увеличением диуреза до 2000 мл.
Просачивания мочи не было ни у одного из больных в серии операций, выполненных Cordonnier’oM.
Уретеросигмоанастомоз по Goodwin с соавт.
В этот способ мы привнесли методику мобилизации мочеточников с брюшиной. В остальном он мало отличается от классической операции, описанной автором (рис. 153).

Рак мочевого пузыря цистэктомия и варианты отведения мочи до и после операции 11
Сигмо-ректапьный резервуар (Mainz Pouch)
Операция, предложенная и разработанная Fich и Hohenteller в 1991 г., с каждым годом приобретает новых сторонников благодаря высокой эффективности и малой травматичности. Операция состоит из ряда этапов (рис. 154).

Уретерокутанеостомия (создание единой стомы)
 Это оперативное вмешательство, как правило, носит вынужденный характер и может быть выполнено в экстренном порядке при полном «блоке» мочеточников опухолью или другим повреждающим агентом. После цистэктомии при достаточной длине мочеточников можно выполнить «единую уретерокутанеостому». В разработку этой операции мы внесли ряд усовершенствований, которые позволяют, как и при операции Бриккера, сохранять завидную работоспособность (рис. 161). Всего выполнено 12 таких операций.
Это оперативное вмешательство, как правило, носит вынужденный характер и может быть выполнено в экстренном порядке при полном «блоке» мочеточников опухолью или другим повреждающим агентом. После цистэктомии при достаточной длине мочеточников можно выполнить «единую уретерокутанеостому». В разработку этой операции мы внесли ряд усовершенствований, которые позволяют, как и при операции Бриккера, сохранять завидную работоспособность (рис. 161). Всего выполнено 12 таких операций.
Уретероперитонеокутанеостомия
В стремлении усовершенствовать уретерокутанеостому и предотвратить ее от рубцевания в кожной ране нами предложен способ уретероперитонеокутанеостомии.
Его значение заключается в возможности, окутав мочеточник брюшиной, вывести его чрезбрюшинно в наиболее удобном для пациента месте.

Уретероилеокутанеостомия

Немаловажное значение в повседневной практике имеет смена дренажей при уретерокутанеостомии. Для устранения имеющихся недостатков нами при уретеростомии in situ сформирован вокруг дренажной трубки мышечно-брюшинный канал с использованием мышц и дупликатуры париетальной брюшины. Применение этого способа улучшает качество жизни и уменьшает количество осложнений при смене дренажа.
При плохом заживлении и наличии дефекта в ране, изменив угол натяжения мочеточника, можно полностью изолировать мочевой пузырь от поступления мочи и добиться скорейшего выздоровления.
Резюме
Цистэктомия по-прежнему занимает лидирующее положение среди радикальных оперативных вмешательств, предложенных для хирургического лечения злокачественных опухолей мочевого пузыря. Однако показания к ней постоянно меняются, что обусловлено не только тяжестью операции, но и стремлением сохранить пораженный орган, используя консервативные хирургические методы.
В последние годы разработан ряд оригинальных операций, позволяющих реконструировать мочевой пузырь местными тканями в клинических условиях, приближенных к цистэктомии (М.Ф. Поляничко, 1986; Л.А. Кудрявцев с соавт., 1988).
Кроме того, уязвимым местом цистэктомии является отсутствие четких критериев, которые бы позволили гарантировать пациентам, перенесшим цистэктомию, относительно нормальную жизнь на длительное время. Цистэктомия, по сути дела, является «последней линией обороны» (Williams, 1975), и исход ее во многом остается сомнительным. Значительная роль в этом статусе нестабильности принадлежит методу отведения мочи.
Выбор того или другого метода отведения зависит, как правило, от конкретной клинической ситуации, где основную роль играет состояние уродинамики и опыта хирургов.
Касаясь непосредственно вопросов уретероколостомии, нужно сказать, что хотя «газовый рефлюкс» и восходящий пиелонефрит в сочетании с электролитным дисбалансом являются обязательными спутниками трансплантации мочеточников в толстый кишечник, тем не менее эта операция имеет своих сторонников, количество которых в последнее время значительно выросло благодаря разработке новых более совершенных способов энтеросигмоанастомоза, таких, как метод Goodwin-Belt-Sorrentino (Mainz-Pauch). Возможность произвести анастомоз непосредственно в просвете кишки, повысив при этом его надежность, в сочетании с дренированием мочевых путей, несомненно, повышает безопасность операции. Однако этот метод оправдан при относительно нормальном состоянии мочеточников, когда их сократительная способность позволяет в какой-то степени противостоять кишечно-мочеточниковому рефлюксу.
Сегодня методы реконструкции мочевого пузыря пополнились новыми способами, среди которых – создание ортотопического мочевого пузыря, когда используют открытый сегмент подвздошной кишки. Это – несомненный прогрессивный шаг в онкоурологии. Однако большая длительность операции, ближайшие и отдаленные осложнения (камнеобразование, метаболические нарушения) затрудняют ее широкое применение в клинике. Надо полагать, что уретероколоанастомоз длительное время будет сохранять свое значение у пожилых пациентов, которым показана цистэктомия. Различные варианты отведения мочи на кожу, создание единой стомы, уретеро-уретероанастомоза, по нашим наблюдениям, равноценны операции Брикера и являются весомым компонентом двухэтапной цистэктомии при нарушениях уродинамики верхних мочевых путей.
Источник
