Рак мочевого пузыря микрогематурия

Рак мочевого пузыря – это злокачественная опухоль слизистой оболочки или стенки мочевого пузыря. Проявлениями патологии служат гематурия, дизурия, боли над лобком. Диагностика требует проведения цитологического исследования мочи, ТУР-биопсии, цистографии, УЗИ мочевого пузыря, томографии. Программа лечения заболевания может включать хирургический подход (ТУР мочевого пузыря, цистэктомию, лазерную en-bloc резекцию) или консервативную тактику (системную химиотерапию, лучевую терапию). С целью профилактики рецидивов используется внутрипузырная химиотерапия и БЦЖ-терапия.
Общие сведения
Рак мочевого пузыря встречается в 70% случаев всех новообразований мочевыводящих органов, с которыми сталкиваются специалисты в сфере клинической онкоурологии. В структуре общей онкопатологии доля неоплазий данного органа составляет 2-4%. Среди злокачественных опухолей различных локализаций по частоте развития рак мочевого пузыря занимает 11-е место у женщин и 5-е у мужчин. Патология чаще встречается у жителей индустриально развитых стран; возраст заболевших преимущественно старше 65-70 лет.
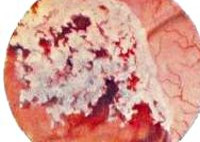
Рак мочевого пузыря
Причины
Общепризнанной гипотезы в отношении этиологии рака мочевого пузыря не существует. Однако известны отдельные факторы риска, которые в значительной степени способствуют развитию злокачественной опухоли:
- Редкое мочеиспускание. Ряд исследований указывает на повышенную вероятность возникновения неоплазии при длительном стазе мочи в мочевом пузыре. Различные метаболиты, содержащиеся в моче в высоких концентрациях, обладают опухолегенным действием и вызывают злокачественную трансформацию уротелия.
- Заболевания мочеполовой сферы. Длительной задержке мочи в мочевом пузыре может способствовать различная урогенитальная патология: простатит, аденома и рак простаты, дивертикулы мочевого пузыря, уролитиаз, хронический цистит, стриктуры уретры и др.
- Инфекции. Вопрос о роли папилломавирусной инфекции в этиологии новообразования остается дискуссионным. Паразитарная инфекция – мочеполовой шистосомоз в значительной мере способствует канцерогенезу.
- Профвредности. Доказана корреляция между частотой случаев рака мочевого пузыря и профессиональными вредностями, в частности, длительным контактом с ароматическими аминами, фенолами, фталатами, противоопухолевыми препаратами. В группе находятся риска водители, маляры, дизайнеры, художники, работники кожевенной, текстильной, химической, лакокрасочной, нефтеперерабатывающей промышленности, медработники.
- Прочие канцерогены. Высоким канцерогенным потенциалом обладает курение табака: курильщики страдают от оухолей мочевого пузыря в 2-3 раза чаще, чем некурящие. Неблагоприятное воздействие на уротелий оказывает употребление хлорированной питьевой воды, увеличивающее вероятность возникновения новообразований в 1,6-1,8 раз.
- Наследственность. В некоторых случаях неоплазия может быть детерминирована генетически и связана с семейной предрасположенностью.
Классификация
Рак мочевого пузыря различается по гистологическому типу, степени дифференцировки клеток, характеру роста, склонности к метастазированию. Учет этих характеристик чрезвычайно важен при планировании лечебной тактики. По морфологическим признакам наиболее часто встречаются переходно-клеточные (80-90%) и плоскоклеточные опухоли (3%), аденокарцинома (3%), папиллома (1%), саркома (3%). По степени анаплазии клеточных элементов различают низко-, умеренно- и высокодифференцированные неоплазии.
Практическое значение имеет степень вовлеченности в опухолевый процесс различных слоев стенки органа, в связи с чем говорят о поверхностном раке низкой стадии или высокостадийном инвазивном раке. Новообразование может иметь папиллярный, инфильтративный, плоский, узелковый, внутриэпителиальный, смешанный характер роста. Согласно международной системе ТNМ различают следующие стадии неоплазии:
- Та – неинвазивная папиллярная карцинома
- Tis – плоская карцинома in situ
- Т1 – опухолевая инвазия затрагивает субэпителиальную ткань
- Т2 – рак распространяется на мышечный слой (Т2а – поверхностный, Т2b – глубокий)
- Т3 – в процесс вовлекается паравезикальная клетчатка
- Т4 – инвазия затрагивает прилежащие органы (влагалище, матку, предстательную железу, брюшную стенку)
- N1-3 – выявляется метастазирование в одном (N1) или многих (N2) регионарных лимфоузлах либо в общих подвздошных лимфатических узлах (N3).
- М1 – обнаруживается метастазирование в отдаленные органы
Симптомы
Ранним проявлением рака мочевого пузыря служит выделение крови с мочой – микрогематурия или макрогематурия. Незначительная гематурия приводит к окрашиванию мочи в розоватый цвет, может быть эпизодической и не повторяться длительное время. В других случаях сразу же развивается тотальная гематурия: при этом моча становится кровавого цвета, могут выделяться сгустки крови. Длительная или массивная гематурия иногда вызывает развитие тампонады мочевого пузыря и острой задержки мочи, происходит прогрессирующее снижение гемоглобина и анемизация пациента.
По мере разрастания опухоли больных начинают беспокоить дизурические симптомы и боли. Мочеиспускание, как правило, становится болезненным и учащенным, с императивными позывами, иногда – затрудненным. Отмечаются боли в области лона, в паху, в крестце. Вначале болевые ощущения возникают только на фоне наполненного мочевого пузыря, затем, при прорастании мышечной стенки и прилежащих органов, становятся постоянными.
Многие симптомы рака мочевого пузыря не являются специфичными и могут встречаться при других урологических заболеваниях: цистите, простатите, мочекаменной болезни, туберкулезе, аденоме простаты, склерозе шейки мочевого пузыря и т. д. Поэтому зачастую пациенты на ранних стадиях длительно и неэффективно лечатся консервативно. В свою очередь, это затягивает своевременную диагностику и начало лечения, ухудшая прогноз.
Осложнения
Сдавление устья мочеточника вызывает нарушение оттока мочи из соответствующей почки. Развивается гидронефроз, острый болевой приступ по типу почечной колики. При сдавливании обоих устьев нарастает почечная недостаточность, которая может закончиться уремией. Некоторые виды рака с инфильтрирующим ростом склонны к распаду и изъязвлению пузырной стенки. На этом фоне легко возникают мочевые инфекции (цистит, пиелонефрит), моча приобретает гнойный характер и зловонный запах. Прорастание неоплазии в прямую кишку или во влагалище приводит к образованию пузырно-прямокишечных и пузырно-влагалищных свищей, сопровождающихся соответствующей симптоматикой.
Диагностика
Для выявления рака и определения стадии онкопроцесса требуется проведение комплексного клинико-лабораторного и инструментального обследования. Стандарт лабораторной диагностики включает проведение общего анализа мочи для определения гематурии, цитологического исследования осадка для обнаружения атипичных клеток, бактериологического посева мочи для исключения инфекции, теста на специфический антиген ВТА. Исследование крови обычно подтверждает анемию различной степени, указывающую на кровотечение.
- УЗИ мочевого пузыря. Выявляет опухолевые образования диаметром более 0,5 см, расположенные преимущественно в области боковых пузырных стенок. Для обнаружения неоплазии в зоне шейки наиболее информативно трансректальное сканирование. Иногда используется трансуретральная эндолюминальная эхография, проводимая с помощью датчика, введенного в полость мочевого пузыря.
- Томографическая диагностика. Наиболее ценные и информативные методы – КТ и МРТ мочевого пузыря. Позволяют оценить глубину распространения опухолевого процесса, выявить опухоли незначительных размеров, которые не доступны эхографической визуализации.
- Эндоскопия мочевого пузыря. Обязательным визуализирующим методом диагностики служит цистоскопия, при которой производится уточнение локализации, размеров, внешнего вида опухоли, состояния устьев мочеточников. Эндоскопическое исследование может дополняться биопсией, позволяющей провести морфологическую верификацию новообразования.
- Рентгенодиагностика. Из методов лучевой диагностики при раке мочевого пузыря проводится цистография, выявляющие дефект наполнения и деформацию контуров пузырной стенки и позволяющие судить о характере роста опухоли. Тазовую венографию и лимфангиоаденографию проводят для выявления вовлеченности тазовых вен и лимфатического аппарата.
Для выявления местных и отдаленных метастазов рака мочевого пузыря прибегают к проведению УЗИ органов брюшной полости, рентгенографии грудной клетки, УЗИ малого таза, сцинтиграфии костей скелета.

МРТ таза (Т1 и DWI). Опухоль стенки мочевого пузыря справа, с ограничением диффузии
Лечение рака мочевого пузыря
Радикальное лечение может быть выполнено только хирургическими способами. При этом способ и вид операции коррелирует со стадией онкопроцесса. Виды оперативных вмешательств при раке мочевого пузыря:
- ТУР мочевого пузыря. При мышечно неинвазивном раке выполняется эндоскопическая операция – трансуретральная резекция стенки мочевого пузыря с опухолью. В ходе ТУР опухоль удаляется с помощью резектоскопа через мочеиспускательный канал.
- Лазерная en-bloc резекция. Наиболее современный метод – лазерная тулиевая en-bloc резекция. Данный метод позволяет убрать опухоль единым блоком вместе с мышечным слоем, что очень важно при гистологическом исследовании для оценки степени инвазии.
- Цистэктомия. К резекции мочевого пузыря (открытой, лапароскопической, робот-ассистированной) в последние годы прибегают все реже ввиду высокого процента рецидивов, осложнений и низкой выживаемости. В большинстве случаев при инвазивном раке мочевого пузыря показана радикальная цистэктомия. При проведении данной операции мочевой пузырь удаляют единым блоком с предстательной железой и семенными пузырьками у мужчин; придатками и маткой у женщин. Одновременно производится удаление части или всей уретры, тазовых лимфоузлов.
Для замещения удаленного органа используются следующие способы:
- имплантация мочеточников в кожу – уретерокутанеостомия
- отведение мочи в сигмовидную кишку – способ деривации мочи по Брикеру
- формирование кишечного резервуара по Штудеру (ортотопического мочевого пузыря) из тканей тонкой кишки, желудка, толстой кишки. Радикальная цистэктомия с кишечной пластикой является оптимальной, поскольку позволяет сохранить возможность удержания мочи и мочеиспускания.
Хирургическое лечение может дополняться дистанционной или контактной лучевой терапией, системной или внутрипузырной иммунотерапией.
Прогноз и профилактика
При неинвазивном раке показатель 5-летней выживаемости составляет около 85%. Гораздо менее благоприятен прогноз для инвазивно растущих и рецидивирующих опухолей, а также рака мочевого пузыря, дающего отдаленные метастазы. Снизить вероятность развития опухоли поможет отказ от курения, исключение профессиональных вредностей, употребление очищенной питьевой воды, ликвидация уростаза. Необходимо проведение профилактического УЗИ, исследования мочи, своевременного обследования и лечения у врача-уролога при симптомах дисфункции мочевых путей.
Источник
Гематурия – это лабораторный симптом, характеризующийся присутствием в моче эритроцитов. Причинами могут быть воспалительные заболевания почек, мочекаменная болезнь, злокачественные новообразования. В зависимости от степени гематурии окраска мочи может изменяться на красную, бурую, «цвет мясных помоев», однако в подавляющем большинстве случаев остается неизменной. Превышением нормы считается более 3-5 эритроцитов в поле зрения при микроскопии осадка мочи либо более 1000 в 1 мл при выполнении пробы Нечипоренко. Для коррекции данного лабораторного феномена проводится лечение основного заболевания.
Классификация
По характеру выделяют следующие виды гематурии:
- Физиологическую (функциональную). Гематурия может выявляться у абсолютно здоровых людей во многих случаях. У детей младшего возраста гематурия обусловлена повышенной проницаемостью незрелого почечного фильтра. У взрослых гематурия отмечается после перегревания, переохлаждения, проверки симптома Пастернацкого, интенсивных физических нагрузок или длительных пеших переходов (маршевая гематурия).
- Патологическую (органическую). Органическая гематурия связана с различными патологическими процессами – заболеваниями почек инфекционного или аутоиммунного генеза, наличием конкрементов в мочевыводящих путях, болезнями с нарушением свертывания крови и т.д.
По степени выраженности различают:
- Микрогематурию. Встречается наиболее часто. Визуально моча не изменена. Эритроциты обнаруживаются только во время микроскопического исследования.
- Макрогематурию. Появление в моче большого количества эритроцитов, которая приобретает характерную окраску. Благодаря этому гематурию можно заподозрить уже при осмотре мочи невооруженным глазом.
По происхождению гематурии подразделяют на:
- Ренальные. Наиболее распространенная форма. Кровь в моче появляется вследствие различных заболеваний почек – пиелонефрита, гломерулонефритов, опухолей почек.
- Преренальные. Наличие в моче крови обусловлено врожденными или приобретенными коагулопатиями – иммунной тромбоцитопенией, гемофилией, длительным прием антиагрегантов или антикоагулянтов.
- Постренальные. Гематурия возникает при патологии нижних отделов мочевыводящей системы – наличии конкрементов, полипоза мочевого пузыря, геморрагического цистита.
При исследовании физико-химических свойств мочи с помощью тест-полосок возможно получение ложных результатов на кровь:
- Ложноотрицательные. Отрицательный анализ мочи на кровь может быть получен при недостаточном перемешивании образца мочи, высокой концентрации аскорбиновой кислоты.
- Ложноположительные. Ложная гематурия возникает в случае присутствия в моче бактерий, содержащих фермент пероксидазу, осаждения на стенках посуды для сбора мочи дезинфектантов с гипохлоритом, при попадании в мочу антисептика бетадина. Также нередкой причиной ложной гематурии является нарушение преаналитического этапа, например, сдача анализа мочи во время менструальных кровотечений.

Камни в почках – частая причина гематурии
Причины ренальной гематурии
Гломерулонефриты
Основная причина появления крови в моче у детей. При гломерулонефритах эритроциты попадают в мочу через поврежденную воспалительным процессом стенку капилляров клубочков почек. При прохождении через гломерулярные капилляры клетки крови деформируются, что считается характерным признаком при микроскопии мочи. При хронических гломерулонефритах отмечается умеренная или незначительная гематурия.
При обострении воспаления количество эритроцитов в моче очень высокое, вплоть до макрогематурии с изменением цвета мочи. Часто наблюдается сочетание с лейкоцитурией и протеинурией. После проведения специфической терапии гематурия достаточно быстро исчезает. К патологиям клубочков относятся:
- Постстрептококковый гломерулонефрит.
- IgA-нефропатия (болезнь Берже).
- Гломерулонефриты при коллагенозах: люпус-нефрит при системной красной волчанке, склеродермическая почка при системной склеродермии.
- Гломерулонефриты при системных васкулитах: геморрагический васкулит Шенлейн-Геноха, узелковый полиартериит, гранулематоз Вегенера.
- Поражение почек при гепатите В и С.
Пиелонефрит
Гематурия отмечается приблизительно у 30% больных с острым или обострением хронического пиелонефрита. Воспалительный процесс в почечной лоханке приводит к попаданию крови в почечные канальцы. Однако количество эритроцитов незначительное либо умеренное (до 15-20). Гематурии всегда сопутствует лейкоцитурия, бактериурия, положительный тест на нитриты. После антибактериальной терапии кровь, как правило, в моче не обнаруживается.
Некротические поражения почек
Разрушение почечной ткани некротического характера сопровождается выраженной гематурией. Данное состояние может быть вызвано острым тромбозом почечных вен, эмболией почечной артерии тромботическими массами, образующихся в полостях сердца при фибрилляции предсердий или инфекционном эндокардите. Также встречается папиллярный некроз – специфическое осложнение тяжело протекающего пиелонефрита у больных сахарным диабетом.
Гематурия возникает, как правило, остро, на фоне тупой или ноющей боли в пояснице, сочетается с лейкоцитурией. После проведения тромболитической, антикоагулянтной терапии, хирургического удаления тромба или целой почки, некоторое время в моче может присутствовать незначительное количество крови.
Другие причины
- Поликистоз почек;
- Туберкулез почек;
- Опухоль почки;
- Тубулоинтерстициальные нефропатии;
- Врожденные анатомические дефекты мочевыводящей системы;
- Гемолитико-уремический синдром;
- Эссенциальная криоглобулинемия;
- Синдром Альпорта.
Причины постренальной гематурии
Мочекаменная болезнь
Наиболее распространенная причина гематурии у взрослых. Механизм возникновения гематурии при МКБ связан с травматизацией конкрементом почечной лоханки или стенки мочеточника. Кровь появляется во время приступа почечной колики, сопровождающейся выраженным болевым синдромом, тошнотой, рвотой. Степень гематурии зависит от объема повреждения.
При микроскопии часто выявляется большое количество различных кристаллов – оксалатов кальция, фосфатов, кристаллов мочекислого аммония, мочевой кислоты. Вследствие образовавшегося препятствия оттоку мочи, нередко присоединяется инфекция, о чем свидетельствует обнаружение в моче лейкоцитов и бактерий. Вне приступа кровь обычно отсутствует. Гематурия полностью прекращается после хирургического удаления конкрементов.
Заболевания нижних мочевыводящих путей
Гематурия при циститах встречается достаточно редко, чаще она отмечается при полипозах или камнях мочевого пузыря. Возможен геморрагический цистит с выраженной гематурией – при шистосомозе (паразитарная инвазия) мочевого пузыря или как неблагоприятная побочная реакция на длительное применение цитостатического лекарственного препарата циклофосфамида.
При опухоли мочевого пузыря гематурия считается постоянным симптомом, а у людей, страдающих воспалением предстательной железы или мочеиспускательного канала (простатит, уретрит), встречается чрезвычайно редко. В данном случае гематурия сопровождается лейкоцитурией, иногда бактериурией.
Причины преренальной гематурии
Присутствие в моче красных кровяных клеток может быть связано с нарушением работы свертывающей системы крови. К ним относятся врожденные или приобретенные коагулопатии (тромботическая тромбоцитопеническая пурпура, иммунная тромбоцитопения и другие геморрагические диатезы), в т.ч. на фоне применения лекарственных препаратов (антикоагулянтов, антиагрегантов).
Также кровь попадает в мочу вследствие повышенного гидростатического давления в почечных сосудах, которое возникает при сердечно-сосудистых заболеваниях – хронической сердечной недостаточности и злокачественной артериальной гипертензии. Застойная гематурия быстро стихает после улучшения насосной функции сердца и нормализации артериального давления.

Макрогематурия
Диагностика
При обнаружении гематурии необходимо обязательно обратиться к врачу-терапевту, нефрологу или урологу для выяснения причины ее развития. Огромное значение в дифференциальной диагностике этиологического фактора имеют физикальные и анамнестические данные. Уточняется, не предшествовала ли появлению гематурии инфекция верхних дыхательных путей, какие лекарственные препараты принимает больной, какими хроническими заболеваниями страдает.
Врач проводит осмотр кожных покровов, определяет наличие отеков, измеряет артериальное давление, температуру тела, выполняет аускультацию сердца, спрашивает о болях в пояснице, проверяет симптом Пастернацкого. Для уточнения локализации участка кровотечения проводиться 3-стаканная проба: преобладание крови в 1 порции мочи свидетельствует о поражении уретры или простаты, во 2 – о поражении мочевого пузыря, в 3 или во всех порциях- о почечной гематурии.
При ОАМ обращается внимание на наличие других изменений – лейкоцитурии, протеинурии, бактериурии. При микроскопическом исследовании осадка мочи определяется соотношение неизмененных и дисморфных эритроцитов. Наличие более 75-80% эритроцитов с измененной морфологией говорит о поражении клубочков почек. Также в пользу гломерулярной патологии указывает обнаружение эритроцитарных цилиндров, акантоцитов.
Если при проведении общего анализа мочи отмечается положительная реакция на кровь тест-полосками, а при микроскопии эритроциты не обнаруживаются, может потребоваться дифференциальный диагноз с гемоглобинурией и миоглобинурией, потому что реагентная зона тест-полосок одинаково чувствительна к эритроцитам, к свободному гемоглобину и миоглобину. Назначаются дополнительные методы исследования:
- Анализы крови. В общем анализе крови измеряется уровень гемоглобина, СОЭ, форменных элементов (тромбоцитов, лейкоцитов, эритроцитов), в биохимическом анализе крови – концентрация мочевины, креатинина, СРБ, производится расчет СКФ. В коагулограмме исследуются показатели свертывания крови.
- Иммунологические исследования. При подозрении на постстрептококковый гломерулонефрит назначается анализ на антистрептолизин-О. Для подтверждения коллагенозов требуется обнаружение аутоантител – к двуспиральной ДНК, топоизомеразе, к цитоплазме нейтрофилов.
- Микробиологические исследования. Для идентификации возбудителя при пиелонефрите, цистите или инфицировании почечных камней назначается бактериальный посев с определением чувствительности к антибиотикам.
- УЗИ. При пиелонефрите на УЗИ почек визуализируется расширение чашечно-лоханочной системы, при МКБ – наличие конкрементов. При простатите УЗИ предстательной железы показывает увеличение ее размеров, снижение ее эхогенности. Режим допплера позволяет оценить состояние почечного кровотока.
- Экскреторная урография. На основании рентгенографии после введения контрастного вещества можно выявить обструкцию МВП, что может свидетельствовать о МКБ, полипах, опухоли, аномалиях строения МВП.
- Цистоскопия. Для уточнения характера поражения мочевого пузыря (интерстициальный цистит, опухоль, полип) некоторым пациентам назначается цистоскопия.
- Гистологические исследования. С целью установления точной разновидности гломерулонефрита (мембранопролиферативный, мезангиопролиферативный и пр.) выполняется биопсия почки. Морфологическое исследование показано и в тех случаях, если подозревается злокачественное новообразование или системный васкулит.
Коррекция
Консервативная терапия
Самостоятельных методов коррекции гематурии не существует. Для устранения этого лабораторного феномена необходимо проведение терапии основного заболевания. В случае развития гематурии на фоне приема антикоагулянта, рекомендуется снижение дозировки либо полная его отмена. В качестве консервативной терапии применяются следующие лекарственные препараты:
- Антибиотики. Для лечения пиелонефрита препаратами первой линии выступают пенициллины, цефалоспорины. При цистите назначается фосфомицина трометамол. При простатите эффективны фторхинолоны, макролиды.
- Глюкокортикостероиды. Препараты гормонов коры надпочечников (преднизолон) способны подавлять выраженность воспаления в гломерулярном аппарате и аутоиммунное разрушение тромбоцитов при геморрагических диатезах.
- Цитостатики. К цитостатическим средствам (азатиоприн, циклоспорин) прибегают при тяжелом течении гломерулонефритов, особенно при васкулитах и коллагенозах. Также комбинации из химиотерапевтичеких ЛС назначаются при опухолях почки, мочевого пузыря.
- Альфа-адреноблокаторы (тамсулозин). Данная группа препаратов оказывает расслабляющий эффект на стенки мочеточников и сфинктеры мочевого пузыря, что способствует самостоятельному отхождению конкрементов небольшого размера.
- Щелочные растворы. Для растворения камней мочевой кислоты используются цитрат калия или бикарбонат натрия.
- Кардиологические препараты. Пациентам с хронической сердечной недостаточностью и артериальной гипертензией назначаются бета-адреноблокаторы, ингибиторы АПФ, калийсберегающие диуретики.
Хирургическое лечение
Больным с МКБ выполняется ударно-волновая литотрипсия или лапароскопическое удаление камней, при поликистозе, доброкачественной опухоли, инфаркте почки – резекция, наложение нефростомы или тотальная нефрэктомия. При выраженном двустороннем поражении почечной ткани с развитием терминальной почечной недостаточности по жизненным показаниям может быть проведена трансплантация почки.
Прогноз
Гематурия – довольно серьезный клинико-лабораторный признак, при обнаружении которого следует немедленно обратиться к специалисту. Прогноз для жизни определяется тем заболеванием, при котором в моче появилась кровь – наиболее благоприятный при цистите или простатите и крайне неблагоприятный при быстропрогрессирующем гломерулонефрите или опухоли почки.
Источник
