Проведение надлобковой пункции мочевого пузыря
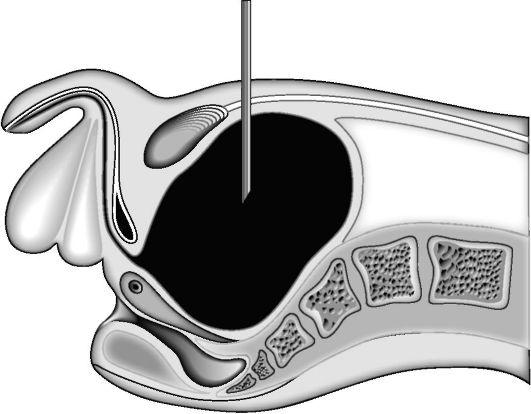
Показания:
острая задержка мочи при невозможности выполнения катетеризации мочевого пузыря.
Алгоритм выполнения навыка:
1) больной лежит на спине, волосы на лобке сбривают, кожу обрабатывают спиртом и отгораживают стерильным материалом. Руки оператора обрабатываются как для операции (спиртовым раствором хлоргексидина дважды).
2) перкуторно и пальпаторно определяют контуры увеличенного мочевого пузыря над лонным сочленением;
3) по средней линии живота, на 2 см (на 2 поперечных пальца) выше симфиза, проводят анестезию кожи и мягких тканей 10-20 мл 0,5% раствора новокаина («лимонная корочка»);
4) пункционную иглу держать строго перпендикулярно коже больного и прокалывать кожу в месте анестезии, продвигая ее до апоневроза (“чувство препятствия”); проколоть апоневроз, мышцы и переднюю стенку мочевого пузыря (повторно “чувство препятствия” и “провала”);
4) при попадании в полость пузыря по игле начинает поступать моча, которую собирают в сосуд для измерения объема с помощью дренажной трубки, надетой на иглу;
5) после опорожнения мочевого пузыря иглу извлекают, закрыв просвет иглы снаружи пальцем, во избежание попадания мочи в пункционный канал. Место пункции обрабатывают антисептиком и заклеивают стерильной повязкой.
94. Техника выполнения спирт-новокаиновой блокады при переломе ребер.
При переломах рёбер применяются следующие виды анестезии:
1. Блокада непосредственно места перелома.
1) Нащупать место перелома и нанести ориентир.
2) Обработать кожные покровы.
3) Взять шприц (лучше 20 мл) и, соблюдая правила асептики и антисептики, наполнить его 1% раствором новокаина.
4) Ввести иглу в направлении к месту перелома.
5) Потянуть поршень и, получив кровь, убедиться, что Вы находитесь в гематоме.
6) Ввести раствор анестетика в область перелома.
7) Извлечь иглу, место укола обработать спиртом.
2. Блокада межреберных нервов.
1) Больной лежит на боку или на животе.
2) Межреберные нервы могут быть блокированы в области реберных углов. При подъеме руки вверх лопатка максимально поднимается и становится возможным блокировать 4-й межребёрный нерв у угла ребра. 3) Пальцами левой руки пальпируют нижний край ребра, после чего кожу над ним смещают кверху. Тонкую иглу длиной 3-5 см вводят по направлению к ребру. После достижения контакта с костью натянутую кожу отпускают, а иглу перемещают к нижнему краю ребра.
4) Достигнув последнего, иглу дополнительно вводят на глубину 3 мм. Ребро взрослого имеет в среднем толщину 7 мм, поэтому во время введения раствора анестетика иглу можно углубить еще на 1-2 мм. Предварительная аспирационная проба обязательна, чтобы исключить попадание иглы в межрёберный сосуд.
5) Следует учитывать, что нерв и сосуды, идя в дорсально-вентральном направлении, несколько отдаляются от нижнего края «своего» ребра в направлении нижележащего, поэтому чем дальше от угла ребра производят инъекцию тем больше должен быть наклон иглы.
6) Боковая кожная ветвь отходит от межреберного нерва обычно между средней и задней аксиллярными линиями, поэтому, чтобы захватить кожную ветвь, рекомендуется проводить блокаду по задней аксиллярной линии.
7) На одну инъекцию расходуется 5 мл 0,5-1 % раствор ксикаина или тримекаина с добавлением адреналина. Бупивакаин (0,5 % раствор с вазоконстриктором) обеспечивает обезболивание в среднем на 14 ч.
3. Паравертебральная блокада.
Данный вид анестезии соматическое и висцеральное обезболивание, в связи с чем качественно соответствует результату спинномозговой или эпидуральной анестезии. Применяется при множественных переломах ребер. Техника:
1) У больного в положении лежа, на боку пальпируют и обозначают остистые отростки.
2) По нижнему краю остистого отростка латерально от средней линии на ширину трех пальцев пунктируют кожу иглой. Направление иглы отклоняют на 45° кнаружи от сагиттальной плоскости.
3) После прохождения мышц игла либо соприкасается с ребром или поперечным отростком, либо сразу проникает в межреберное пространство и продвигается в нем, пока не натолкнется на тело позвонка. В первом случае контакт воспринимается мягко и сопротивление преодолевается на поверхности (при небольшом смещении конца иглы в краниальном или каудальном направлении). Во втором случае контакт происходит на большей глубине и сопротивление определяется как сильное.
4) После установления контакта с телом позвонка иглу подтягивают на 1-2 мм, ставят аспирационную пробу и вводят 5 мл раствора анестетика. Затем иглу подтягивают еще на 1 см и повторяют инъекцию 5 мл раствора. Чтобы уменьшить количество вколов в межреберные промежутки, объем раствора анестетика, инъецируемого в одном месте, допустимо увеличить до 20 мл с целью его распространения в смежную паравертебральную полость.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
20.03.20167.26 Mб70Mumenthaler_M._Neurology_(Thieme,2004)(1009s).djvu
- #
- #
- #
- #
- #
- #
Источник
Катетеризация или пункция мочевого пузыря при задержке мочи.
На догоспитальном этапе следует выполнять только по строгим показаниям (опасность инфекционных осложнений).
Техника катетеризации.
Строгое соблюдение правил асептики: используют стерильные резиновые перчатки, стерильный пинцет, проводят предварительную обработку промежности и области наружного отверстия мочеиспускательного канала ватным шариком, смоченным дезинфицирующим раствором (0,02% р-р хлоргексидина или нитрофурала (например, фурацилина»), 2% р-р борной кислоты и др.).
Катетеризацию выполняют деликатно. Необходимо стерильный катетер обильно смазать стерильным глицеролом или вазелиновым маслом. Проведение катетера должно быть осторожное и ненасильственное. При правильно выполненной катетеризации на извлеченном катетере, а также в просвете уретры не должно быть даже малейших признаков кровотечения.
У женщин предпочтительно использовать металлический женский катетер с насаженной на его конец резиновой трубкой. Катетеризация проводится в положении больной с раздвинутыми и приподнятыми бёдрами. Катетер проводят по прямой короткой женской уретре на глубину 5-8 см до получения из его просвета мочи.
У мужчин применяют эластичные катетеры, которые соответствуют по диаметру просвету мочеиспускательного канала (обычно № 16-20 по Шарьеру). Положение больного на спине, между ног кладут лоток для сбора мочи. Головку полового члена захватывают по венечной борозде с боков средним и безымянным пальцами левой руки (не сдавливая уретры) и удерживают в несколько натянутом кверху состоянии для расправления складчатости слизистой мочеиспускательного канала. При этом указательный и большой пальцы той же руки слегка раздвигают наружное отверстие уретры. В наружное отверстие уретры вводят катетер и проводят его в проксимальный отдел уретры плавными «шажками» по 1,5-2,5 см, постепенно перехватывая пинцетом всё выше и выше (рис. 7-2).
Производят полное опорожнение мочевого пузыря в подготовленный лоток.
Наиболее частым осложнением катетеризации мочевого пузыря является уретральная (резорбтивная) лихорадка. Форсированная, грубая катетеризация может привести к повреждению мочеиспус кательного канала и образованию ложных ходов.
Противопоказанияк катетеризации мочевого пузыря:
- острый уретрит и эпидидимит (орхит);
- острый простатит и/или абсцесс предстательной железы;
- травма уретры.
Пункция мочевого пузыря.
Производится при острой задержке мочи различного генеза и невозможности катетеризации.
В наполненном состоянии мочевой пузырь приподнят на 2-4 см над лобком, прилегая изнутри непосредственно к передней брюшной стенке. При этом дно мочевого пузыря брюшиной не покрыто. Перед проколом следует перкуторно определить верхнюю границу наполненного мочевого пузыря (граница притупления).
Техника. Больной укладывается на спину и несколько опускает книзу ноги. Кожу от лонного сочленения до пупка обрабатывают спиртом и йодной настойкой. Далее послойная анестезия 0,25% раствором новокаина кожи, подкожной клетчатки, апоневроза прямой мышцы и предпузырной клетчатки на 2 см выше лонного сочленения. Строго по средней линии живота на 2,5 – 3 см выше симфиза в перпендикулярном к поверхности живота направлении проводят толстую иглу или тонкий троакар. После прокалывания кожи по ходу продвижения иглы встречаются две дополнительные преграды (фасция прямой мышцы живота и стенка мочевого пузыря). Продвижение иглы прекращают после проникновения через вторую преграду. При попадании в полость мочевого пузыря врач внезапно ощущает прекращение сопротивления тканей на введение инструмента. Извлекает мандрен иглы или стилет троакара, после чего под давлением из канюли начинает выделяться моча.
После опорожнения пузыря иглу быстро извлекают. При тонкой игле ранка в пузыре и во всех тканях по ходу иглы немедленно спадается. Место укола смазывают йодом и накладывают наклейку.
Противопоказания: предшествующее рассечение брюшной стенки по средней линии ниже пупка; нерастянутый мочевой пузырь; коагулопатия; беременность.
Осложнений, как правило, не бывает. Повреждения брюшины практически не происходит, так как растянутый мочевой пузырь смещает брюшинную складку далеко кверху. Не отмечается обычно и затека мочи в предбрюшинную клетчатку при извлечении иглы.
Источник
5.6.1. Надлобковая капиллярная пункция мочевого пузыря
Показания: задержка мочи при невозможности применить катетеризацию, при травмах уретры, ожогах наружных половых органов, а также для получения мочи с целью клинического и бактериологического исследования.
Противопоказания: малая вместимость пузыря, острый цистит и парацистит, тампонада мочевого пузыря кровяными сгустками, новообразования мочевого пузыря, большие рубцы и паховые грыжи, смещающие мочевой пузырь, выраженное ожирение больного.
Условия выполнения: полное наполнение мочевого пузыря мочой или дезинфицирующим раствором.
Методика: пункцию производят длинной иглой от шприца «Рекорд» или иглой Вира (лучше под ультразвуковым контролем). Строго по срединной линии живота на 2 см выше лобкового симфиза производят прокол кожи. Иглу направляют перпендикулярно к поверхности кожи и проводят через слои брюшной стенки и мочевого пузыря на глубину 6-8 см. В момент начала выделения мочи продвижение иглы прекращают (рис. 5-1). После опорожнения мочевого пузыря иглу извлекают, и место прокола смазывают йодной настойкой. В смысле нарушения герметичности мочевого пузыря пункция вполне безопасна, так как отверстие в его стенке самостоятельно закрывается сокращением мышечных элементов. Прокол при необходимости можно производить повторно.

Рис. 5-1. Пункция мочевого пузыря
5.6.2. Троакарная эпицистостомия
Используется преимущественно в виде надлобкового ее варианта. Предложено большое количество всевозможных устройств для осуществления данного метода временного или постоянного отведения мочи.
По принципу применения все троакары можно подразделить на 2 типа:
• троакары, через тубус которых после прокола мочевого пузыря вводят в его полость дренажную трубку, а тубус удаляют;
• троакары, в которых дренажная трубка находится поверх колющего мандренастилета и остается в мочевом пузыре после прокола и удаления последнего.
Показания к троакарной эпицистостомии в последние годы по мере накопления опыта неуклонно расширяются. Троакарную эпицистостомию следует выполнять при острой или хронической задержке мочи, когда отсутствуют показания к ревизии мочевого пузыря, причем она может быть методом выбора как для длительного дренирования пузыря, так и в виде временного отведения мочи в процессе подготовки к радикальному хирургическому вмешательству.
Противопоказания для троакарной эпицистостомии те же, что и для капиллярной пункции.
Подготовка к операции, положение больного на операционном столе, степень наполнения мочевого пузыря мочой или дезинфицирующим раствором по уретральному катетеру такие же как и при выполнении капиллярной надлобковой пункции.
Производят местную анестезию мягких тканей брюшной стенки раствором новокаина на 2 см выше лобкового сочленения. После этого в четыре этапа выполняют эпицистостомию: первый этап – прокол троакаром мягких тканей и стенки мочевого пузыря; второй этап – эвакуация содержимого мочевого пузыря; третий этап – введение катетера в полость мочевого пузыря; четвертый этап – фиксация катетера к коже прошивной лигатурой (рис. 5-2).
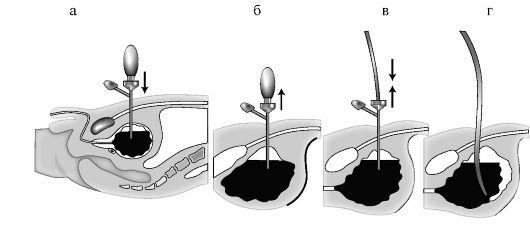
Рис. 5-2. Схема этапов троакарной эпицистостомии.
а – положение троакара после прокола; б – извлечение мандрена; в – введение дренажной трубки и удаление тубуса троакара; г – трубка установлена и зафиксирована к коже
Источник
Пункция мочевого пузыря – это один из безопасных и простых способов опорожнения мочевого пузыря медицинским вмешательством. Ее необходимость заключается в задержке выведения мочи, а также неспособностью произвести данное действие естественным образом. Что может нанести вред здоровью.
Наша клиника предлагает проведение данной процедуры. Поэтому при возникновении проблем такого плана, мы сможем предоставить качественную помощь. Для этого имеются хорошие специалисты.
Случаи проведения пункции и возможные противопоказания
 Существуют определенные показания для такого вида операций, к примеру:
Существуют определенные показания для такого вида операций, к примеру:
- невозможность человеком избавиться от скопившейся мочи естественным способом;
- использование для сбора мочи при получении необходимых анализов. Позволяет выявить более верную картину описания;
- когда запрещается иным способом решить вопрос с выведением мочи;
- данный способ является самым эффективным, так как вариант получения травмы низок.
Таким образом, применение данного способа выведения является довольно востребованным вариантом.
Несмотря на то, что процедура характеризуется простотой и безболезненность, существует ряд противопоказания к ее применению:
- увеличение брюшной полости;
- если кожа подвергается инфекционному воспалению;
- период беременности женщины;
- циститы;
- и так далее.
Данная процедура, по сути, не должна приносить осложнения. Но, небольшая вероятность, может быть. В таких случаях, как повреждение участков брюшинного пространства, мочевые затеки и подобные варианты. Попадание мочи в клетчатку. Для предупреждения затека мочи, проводить иглу стоит немного наискось.
Записаться на консультацию к урологу можно у наших консультантов по телефону +7 (495) 125-49-50
Процесс проведения процедуры
Пункция мочевого пузыря является довольно востребованной, а также распространенной процедурой в медицинской практике.
Для начала подвергающуюся область подготавливают, приводя в надлежащий вид. Производят дезинфицирование. В определенных ситуациях, человека исследуют с помощью УЗИ, для того чтобы понять место мочевого канала. Хотя, уролог может самостоятельно определить зону пузыря.
 Во время процедуры, пациент должен располагаться на спине. Подвергшуюся операции область обезболивают, благодаря местной анестезии.
Во время процедуры, пациент должен располагаться на спине. Подвергшуюся операции область обезболивают, благодаря местной анестезии.
Введение иглы производят на глубину четырех, пяти сантиметров над лобком. Проникая в мышцы живота, происходит разрушение стенки пузыря. Специалисту нужно удостовериться в том, что игла расположилась на достаточном расстоянии, дабы избежать вероятности ее отклонения.
На следующем этапе происходит смена расположения человека. Его разворачивают на один из боков, наклонив слегка вперед. На конце иглы присутствует специальная трубка, через которую происходит выведение мочи. Закончив данный процесс, иглу аккуратно вытаскивают. А место, подвергшееся операции обрабатывают. Бывают ситуации, в результате которых требуется нанесение шва или повязки. Помимо иглы, в качестве рабочего инструмента выступает трубка со стилетами. Полученный материал переливают в пробирку, для передачи в лабораторию.
Возможные последствия от процедуры
Одним из самых распространенных последствий от проведения процедуры является возникновение уретральная лихорадка. Она образуется вследствие проникновения в кровь бактерий. Что может быть связано с медицинскими инструментами.
Уретральная лихорадка характеризуется различной степенью тяжести. В одних случаях происходит озноб и интоксикация организма человека. В других ситуациях образование таких заболеваний, как простатит, уретрит и так далее.
Статья не является медицинским советом и не может служить заменой консультации с врачом.
Источник
ОСНОВНЫЕ АСПЕКТЫ АМБУЛАТОРНОГО УХОДА ЗА УРОЛОГИЧЕСКИМ БОЛЬНЫМ
КАТЕТЕРИЗАЦИЯ И ПУНКЦИЯ МОЧЕВОГО ПУЗЫРЯ
Необходимость в выполнении катетеризации мочевого пузыря наступает, как правило, при острой задержке мочеиспускания. Основная цель первой помощи при острой задержке мочи заключается в опорожнении мочевого пузыря, наиболее результативным способом которого является катетеризация. Если данные анамнеза, возраст больного заставляют предполагать в качестве причины задержки мочеиспускания аденому предстательной железы, или согласно новой терминологии доброкачественную ее гиперплазию (ДГПЖ), то неотложная помощь должна быть начата с проведения в мочевой пузырь резинового катетера, лучше всего с суженым клювовидным концом (катетер Тимана).
Следует отметить, что при резком переполнении мочевого пузыря, скоплении в нем 1л мочи и более, опорожнение его нужно производить медленно и постепенно, во избежание быстрого понижения давления в его полости, которое может привести к резкому кровенаполнению расширенных и склеротически измененных вен пузыря, их разрыву и кровотечению. В клинической практике это осложнение наблюдается очень редко, но надо постоянно помнить о его возможности и опорожнять мочевой пузырь отдельными порциями по 300-400 мл, пережимая катетер на 2-3 минуты.
Если же провести резиновый катетер не удается, то положено пользоваться проведение металлического катетера, но последнюю манипуляцию должен выполнять врач уролог, поэтому в тех случаях, когда проведение катетера по уретре не удалось и невозможно экстренно доставить больного к урологу, следует прибегнуть к надлобковой пункции.
Техника надлобковой пункции. Надлобковую пункцию проводят в положении больного на спине. Предварительно бреют кожу надлобковой области и лобка и обрабатывают ее спиртосодержащим раствором йода. Руки обрабатывают как перед операцией. При переполненном мочевом пузыре складка передней париетальной брюшины смещается кверху и пузырь непосредственно прилежит к передней брюшной стенке. Поэтому надлобковая пункция мочевого пузыря сравнительно безопасна при строгом соблюдении следующих правил ее проведения: перед пункцией необходимо путем перкуссии убедится в том, что мочевой пузырь выступает над лобком. Левой рукой слегка оттягиваю кожу надлобковой области по направлению к пупку, чтобы расправить ее складки. В правую руку берут стерильную металлическую иглу длинной 15-20 см и внутренним диаметром около 1мм и в строго перпендикулярном направлении иглой прокалывают переднюю брюшную стенку по средней линии на 2 см выше линии лобка. Более низкое проведение иглы опасно из-за возможности ранения предстательной железы, если она значительно увеличена. При проведении иглы ощущаются два плотных слоя(кожи и апоневроз прямых мышц живота). Иглу проводят с подсоединенным к ней шприцом при постоянном оттягивании поршня. О попадании иглы в мочевой пузырь судят по появлению в шприце мочи. После этого для удобства собирания выделяющейся по игле мочи на павильон ее одевают резиновую трубку.
Если после успешно выполненной пункции мочевого пузыря самостоятельное мочеиспускание не восстановилось, то больного следует направить в урологический стационар. В случае если резиновый катетер с трудом удалось провести в мочевой пузырь, то после его опорожнения катетер лучше не удалять, а оставить в качестве постоянного, так как следующая катетеризация может не увенчаться успехом.
При установке постоянного катетера (катетер Foley) важно, что бы он находился на должной глубине. Правильная установка постоянного катетера производится с помощью следующего приема. Катетер вставляют заведомо глубоко, затем постепенно извлекают обратно до прекращения струи мочи или промывной жидкости, выделяющейся по катетеру, после чего вводят его на 1,5-2 см глубже и в этом положении фиксируют. Крепление постоянного катетера к половому члену осуществляет марлевыми тесемками. Их завязывают на катетере у наружного отверстия уретры, а свободные концы на половом члене, предварительно обернутом марлевой салфеткой, тотчас за головкой. После укрепления катетера рекомендуется еще раз убедиться в правильном его положении, что подтверждается свободным вытекание промывной жидкости непрерывной струей. Больного с постоянным катетером следует как можно быстрее транспортировать в урологический стационар.
Уход за больными с эпицистостомой.
Значительную группу больных в урологии составляют пациенты с мочепузырным дренажом (надлобковой трубкой, эпицистостомой, цистостомой), оставляемым на длительное время , а в ряде случаев – пожизненно. В первую очередь, это больные с доброкачественной гиперплазией предстательной железы II и III стадии, которым цистостома проводилась как первый этап аденомэктомии при II стадии и пожизненно при III стадии заболевания. Цистостомию приходится выполнять как паллиативную операцию при злокачественных процессах предстательной железы, мочевого пузыря, а также при атонии мочевого пузыря, стриктурах и облитерациях мочеиспускательного канала.
После высокого сечения мочевого пузыря с оставлением постоянного (или на длительное время) надлобкового мочепузырного дренажа пользуются головчатыми резиновыми катетерами – Пеццера, Малеко, Фоли, которые при сформировавшемся свище не требуют фиксации. Смену их проводят не реже 1 раза в месяц во избежание закупорки мочевыми солями, порчи резины, и возможного отрыва головки при удалении катетера. Смена его требует определенного навыка, ее производит врач-уролог.
Следует заметить, что из перечисленных катетеров предпочтение нужно отдать катетеру Фоли, так как и удаление его из мочевого пузыря и введение через мочепузырный свищ производится в спавшемся состоянии катетера, что значительно облегчает манипуляцию. После эпицистостомии при гнойной или кровянистой моче пузырь ежедневно промывают через надлобковый дренаж дезинфицирующими растворами.
Больные с эпицистостомами могут длительно находится под амбулаторным наблюдением врача или медицинской сестры, которая осуществляет перевязки и регулярные (не реже двух раз в неделю) промывания мочевого пузыря. При промывании необходимо наполнять мочевой пузырь достаточно большим количеством подогретой до температуры тела дезинфицирующей жидкости(100-200 мл), чтобы избежать стойкого сокращения (контрактуры) пузырной стенки с последующими его рубцовым сморщиванием. Наружный конец дренажной трубки при движении больного опускают в мочеприемный сосуд, который подвешивают под одежной у живота или бедра, а на ночь – в сосуд, стоящий около кровати.
При достаточной емкости мочевого пузыря больной может в дневное время обходится без мочеприемнка, закрывая наружный конец дренажной трубки и опорожняя мочевой пузырь переодически, при появлении позыва на мочеиспускание.
Уход за больными с нефро- и уретеростомой
Ряд оперативных пособий на почке иногда завершается наложением нефростомы и ли нефропиелостомы. Это означает необходимость постоянного дренирования полостной системы почки дренажной трубкой, которая вводится в почечную лоханку через паренхиму органа и фиксируется к почечной капсуле, а затем и к коже при зашивании операционной раны. Чаще всего наложение нефростомы представляет собой один из этапов лечения острого гнойного пиелонефрита, коралловидного нефролитиаза, реконструктивно-восстановительных операций на нижних мочевых путях и является временным мероприятием, заканчивающимся удалением почечного дренажа и восстановлением нормальной уродинамики. В ряде случаев нефростома устанавливается пожизненно, когда невозможно другим путем дренировать почку и устранить препятствие, нарушающее отток мочи из нее. В данном случае речь идет о паллитивных оперативных пособиях у онкологических больных.
Следует обратить внимание на необходимость бережного отношения к нефростомической трубке. Дело в том, что выпадение функциональной дренажной трубки в первые послеоперационные дни, до сформирования свищевого канала представляет собой грозное осложнение, так как в этот период дренажную трубку очень трудно или просто невозможно поставить на место, т.е. ввестив полостную систему почки. Поэтому требуется максимальная осторожность в обращении с дренажной трубкой при поворачивании, перекладывании такого больного и перевязках. Трубка должна быть тщательно укреплена, что обычно осуществляется с помощью марлевой тесьмы, обвязываемой вокруг туловища. Наружный конец дренажной трубки опускается в мочеприемный сосуд или пакет.
Все эти требования необходимо соблюдать и тем больным, которые выписываются из стационара с постоянной нефростомой.
Длительное время, прошедшее с момента операции, способствует формированию свищевого хода по месту стояния нефростомической трубки, что впоследствии делает возможным смену нефростомического дренажа.
При плохом функционировании нефростомы (чаще всего она забивается солями, сгустками слизи и гноя или кровяными сгустками) необходимо немедленное вмешательство врача. Попытка отмывания дренажной трубки может быть предпринята с помощью шприца объемом 10-20 см3.
Что касается ухода за больными с уретеростомами, то следует отметить, что выведение мочеточников на кожу передней брюшной стенки, как правило, предпринимается онкологическим больным, когда вследствие злокачественного процесса в органах малого таза происходит сдавление мочеточников растущей опухолевой тканью, возникает двухсторонняя блокада почек,далее развивается гидронефротическая трансформация почек с атаками пиелонефрит и нарастающей почечной недостаточности. Поэтому, естественно, что единственным оперативным пособием паллиативного характера для таких больных, продлевающим жизнь, является выведение обоих мочеточников интубируются полихлорвиниловыми дренажными трубками, диаметр которых соответствует размерам выходного отверстия мочеточника. Иногда, случае не расширенных в диаметре мочеточников приходится в качестве дренажных трубок использовать мочеточниковые катетеры № 8-10. С помощью липкого пластыря дренажные трубки фиксируются к коже передней брюшной полости и опускают в мочеприемник. Для того что бы дренажные трубки как можно меньше засорять солями и слизью больному следует рекомендовать обильное питье, не менее 1,5-2 л жидкости в сутки, растительные мочегонные, а так же диету, исключающую обилие пуриновых оснований (наваристые бульоны, жирное жареное мясо и др.). В случае, если уретеростома перестала функционировать, а по ней постоянно каплями должна оттекать моча, необходима ее замена, которую может осуществить врач уролог.
Источник
