Простата вдается в просвет мочевого пузыря
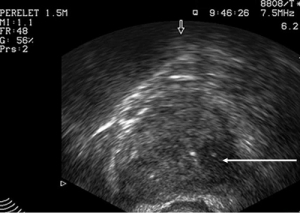
УЗИ признаки патологии простаты
УЗИ простаты позволяет получить представление о её размере, форме, структуре, а также об особенностях её взаимоотношений с другими органами малого таза.
Получить изображение простаты с помощью ультразвука можно во время неинвазивного исследования через переднюю брюшную стенку при наполненном мочевом пузыре, а также при ТРУЗИ. Следует отметить, что трансабдоминальная эхография простаты зачастую лишь даёт представление о её форме и размерах. Для более детального исследования структуры ткани и определения особенностей кровотока при допплерографии используют ТРУЗИ. Эхографически неизменённая простата при фронтальном сканировании – округлое симметричное образование, на сагиттальном срезе – овальное, с чётким, ровным контуром и хорошо дифференцируемой капсулой, отделяющей железу от высокоэхогенной парапростатической клетчатки. Ткань простаты однородная, умеренно низкой эхоплотности. В норме железа не вдаётся в просвет мочевого пузыря.
При фронтальном сканировании семенные пузырьки визуализируются по бокам от простаты, сразу за её краниальной частью. На эхограмме они выглядят как эхонегативные образования вытянутой формы диаметром до 1 см.
Получить изображение простаты с помощью ультразвука можно во время неинвазивного исследования через переднюю брюшную стенку при наполненном мочевом пузыре, а также при трансректальном УЗИ. Следует отметить, что трансабдоминальная эхография простаты зачастую лишь даёт представление о её форме и размерах. Для более детального исследования структуры ткани и определения особенностей кровотока при допплерографии используют трансректальное УЗИ. Эхографически неизменённая простата при фронтальном сканировании – округлое симметричное образование, на сагиттальном срезе – овальное, с чётким, ровным контуром и хорошо дифференцируемой капсулой, отделяющей железу от высокоэхогенной парапростатической клетчатки. Ткань простаты однородная, умеренно низкой эхоплотности. В норме железа не вдаётся в просвет мочевого пузыря.
При фронтальном сканировании семенные пузырьки визуализируются по бокам от простаты, сразу за её краниальной частью. На эхограмме они выглядят как эхонегативные образования вытянутой формы диаметром до 1 см.
Аденома простаты на сканограммах – однородное образование, различное по форме и размерам, но всегда с чёткими ровными контурами и хорошо прослеживающейся капсулой. Аденоматозная ткань железы может развиваться неодинаково равномерно и выглядеть асимметрично при фронтальном эхосканировании. При преобладании железистых элементов, отёке аромы вследствие аденомы и присоединившегося воспалительного процесса эхогенноаъ железы может быть диффузно снижена: в паренхиме иногда обнаруживают мелкие анэхогенные округлые образования. В случае хронического воспаления в паренхиме возникают гиперэхогенные включения (иногда с акуаической дорожкой), располагающиеся. как правило, в транзиторной зоне и по ходу хирургической капсулы или на границе центральной и периферической зон.
Для установления причин обструкции нижних мочевыводящих путей и оценки структурных изменений мочеиспускательного канала применяют микционную ультразвуковую цистоуретроскопию (эхоуродинамическое исследование). Суть метода состоит в трансректальном УЗИ простаты, выполненном во время мочеиспускания. Прохождение мочи по уретре позволяет увидеть последнюю при эхографии, что невозможно осуществить, когда она находится в спавшем состоянии. На трансректальных эхограммах в момент мочеиспускания определяют шейку мочевого пузыря в виде воронки с чётким и ровным внутренним контуром, простатический и, частично, мембранозный отделы мочеиспускательного канала, толщиной около 5 мм. Если причина обструкции – аденома простаты, то мочеиспускательный канал в этом месте визуализируется в виде тонкой анэхогенной полоски шириной менее 5 мм. Отклонение мочеиспускательного канала аденоматозной тканью зависит от формы её роста. Большое значение микционная ультразвуковая цистоуретроскопия приобретает в распознавании стриктур мочеиспускательного канала, особенно если у пациента присутствует аденома простаты. Она позволяет определить состояние мочеиспускательного канала проксимальнее места сужения, локализацию и, в ряде случаев, протяжённость стриктуры. Во время мочеиспускания, если его нарушение не связано с аденомой простаты. при стриктуре отмечают дилатацию мочеиспускательного канала выше стеноза (в том числе и простатического отдела). При воспалительных сужениях очертания мочеиспускательного канала чёткие, прямолинейные, диаметр здоровой части мочеиспускательного канала не изменён.
Помимо диагностики структурных изменений мочеиспускательного канала. микционная ультразвуковая цистоуретроскопия в сочетании с УФМ или допплерографией потока мочи позволяет обнаружить функциональные изменения мочеиспускательного канала и мочевого пузыря.
ИВО при аденоме простаты приводит к структурно-функциональным изменениям мочевыводящих путей (например, мочевого пузыря). Определение объёма остаточной мочи с помощью УЗИ – важный метод диагностики и установления стадии аденомы простаты.
Раку простаты свойственны эхографические особенности в виде образования неоднородных гипоэхогенных узлов в периферической зоне.
В зависимости от стадии наблюдают нарушения симметрии, неровность контура и истончение капсулы. При УЗИ в 13% наблюдений раковые узлы обладают более выраженной эхогенностью, чем ткань железы, а в 9% они изоэхогенны или вообще не определяются.
Эхографические изменения при простатитах зависят от формы воспаления и крайне разнообразны. Так, при остром простатите отмечают увеличение размеров железы и понижение её эхоплотности как в отдельных участках, так и во всей железе. Абсцесс органа достаточно легко диагностируют с помощью трансректального УЗИ. Эхографическая картина имеет характерные особенности. Абсцесс выглядит как образование округлой или неправильной формы значительно пониженной эхогенности, почти приближающейся к таковой у жидкостной структуры (анэхогенного характера). Структура абсцесса простаты неоднородна в связи с содержанием в нём гнойно-некротических масс; часто наблюдают анэхогенные (жидкостные) включения. При цветном допплеровском картировании в области абсцесса отсутствует кровообращение, а вокруг него обнаруживают ярко выраженную сосудистую сеть.
При хроническом воспалительном процессе в простате вне обострения на первый план выходят изменения структуры органа, связанные со склеротическими изменениями, которые при эхографии имеют вид гиперэхогенных участков без акустического эффекта. Камни в простате выглядят как гиперэхогенные, нередко множественные образования с чёткой акустической дорожкой. Эходопплерография простаты позволяет исследовать особенности кровообращения в ней при различных заболеваниях, что повышает диагностическую ценность метода.
Источник
В диагностике заболеваний предстательной железы роль МРТ особенно велика. В экономически развитых странах рак простаты в структуре онкологических заболеваний занимает одно из первых мест, поэтому интерес к методикам его раннего выявления особенно велик.
МРТ метод чаще всего используется для выявления и дифференциальной диагностики рака простаты, а также для диагностики других заболеваний предстательной железы и семенных пузырьков.
Рассмотрим некоторые заболевания предстательной железы и семенных пузырьков, выявляемые при МРТ исследовании малого таза:
1. Доброкачественная гиперплазия предстательной железы
Это аденоматозное увеличение переходной зоны предстательной железы. Как правило встречается у мужчин старше 50 лет, наиболее часто прогрессирует с течением времени. Клинически проявляется дизурическими явлениями, ослаблением струи мочи, хронической задержкой мочи.
Редко является причиной развития рака простаты.

а) Т2-tra б) Т2-sag
Хорошо визуализируется зональная анатомия простаты, выраженная гиперплазия переходной зоны неоднородной структуры, компрессия периферической зоны на этом фоне. Переходная зона вдается в просвет мочевого пузыря (б).
2. Рак предстательной железы.
Аденокарцинома – наиболее частая злокачественная опухоль простаты, возникающая обычно в периферической зоне. У мужчин это самая распространенная злокачественная опухоль.
Клинически на протяжении длительного времени характерно бессимптомное течение; пальпаторно, как правило, определяются только крупные, периферически расположенные опухоли. Задержка мочи, инфравезикальная обструкция – поздние осложнения аденокарциномы. Ухудшение общего состояния у пациентов возникает при метастатическом РПЖ.
Частота встречаемости увеличивается с возрастом. Скрининг, включающий определение уровня PSA и пальцевое ректальное исследование предстательной железы необходимо начинать с 50 лет.

а) Т2-аксиальное изображение б) Т2-корональное изображение.
Муж., 62 лет. Верифицированный рак простаты. В заднее-латеральных отделах периферической зоны левой доли железы (на границе центральной и апикальной частей простаты) визуализируется участок патологически пониженного МР-сигнала. Целостной капсулы железы сохранена (стадия Т2а).

Т2-ВИ, аксиальная плоскость. Са (саncer)-мелкий очаг патологически пониженного МР-сигнала.

Т2-аксиальная плоскость.
Определяется участок патологически пониженного МР-сигнала в периферической зоне левой доли простаты (центральная часть железы). При этом визуализируется нарушение целостности капсулы предстательной железы (Т3а стадия).

а)Т2-cor б)Т2-tra в) Т1FS din+С
Определяется больших размеров опухоль правой доли предстательной железы с инвазией ее капсулы, распространением на парапростатическую клетчатку (стрелки). При внутривенном динамическом контрастировании (в) в артериальную фазу определяется выраженное, диффузно неоднородное усиление ткани опухоли.

а) Т2-аксиальное изображение б) Т2-корональное изображение
Определяется опухоль левой доли предстательное железы с признаками распространение на основание левого семенного пузырька (стрелки, б).
3. Острый простатит.
Острый простатит представляет собой острый воспалительный процесс в предстательной железе, характеризующийся признаками общей интоксикации, болями в промежности и паховой области, а также болезненными ощущениями при опорожнении мочевого пузыря и частыми позывами к мочеиспусканию (особенно в ночное время). Болевой синдром ведет к затруднению мочеиспускания, иногда до острой задержки мочи.
В отдельных случаях возможны беловатые или бесцветные гнойные выделения из уретры.

а) б)
Муж., 45 лет. Острый простатит. На представленных томограммах в Т2-ВИ аксиальная плоскость (а) и Т2 с жироподавлением в корональной плоскости определяется увеличение в объеме периферической зоны, ее отечность.
4. Абсцесс простаты.
Причиной формирования абсцесса предстательной железы являются патогенные бактерии, вызвавшие развитие простатита, а в случае гематогенного абсцесса – бактерии, способствовавшие развитию основного очага инфекции в организме.
Выделяют следующие формы абсцесса предстательной железы:
- Первичная – при наличии инфекционного процесса за пределами мочеполовой системы;
- Вторичная – в виде осложнения простатита.
Для абсцесса предстательной железы характерны все симптомы простатита, но в большей степени выраженности. Общее состояние тяжелое, температура высокая с ознобом, тахикардия, обильное потоотделение. Характерна резкая, пульсирующая, односторонняя (т.к. абсцесс чаще поражает изолированно одну из сторон органа), иррадиирующая в прямую кишку боль. Болевой синдром приводит к затруднению дефекации и мочеиспускания, в том числе острой задержке мочи. В случае прорыва абсцесса отмечается помутнение мочи, либо наличие гноя в кале.

а) Т2-tra б) T1-tra+С в)DW
На Т2-аксиальном изображении (а) определятся неправильно округлой формы очаг повышенной интенсивности МР-сигнала в центральной зоне левой доли предстательной железы. При внутривенном контрастировании (б) отмечается периферическое усиление данного очага (капсулы), с неконтрастирующимися центральными отделами. На диффузионно-взвешенном изображении определяются признаки ограничения диффузии от данного полостного образования (абсцесс).
5. Агенезия семенного пузырька.

Рис. 35. Мужчина, 31 год с бесплодием. На Т2-аксиальном изображении определяется отсутствие левого семенного пузырька при наличии левого семявыносящего протока (стрелки).
6. Аутосомно-доминантный поликистоз почек и семенных пузырьков.
Наличие кист в семенных пузырьках при аутосомно-доминантном поликистозе почек имеет большую клиническую значимость. При УЗИ данная патология может быть ошибочно интерпретирована как кисты простаты.
Клиническая картина поликистоза может включать в себя гемоспермию.

Рис. 41. а) б)
На представленных Т2-ВИ с жироподавлением определяются билатеральные кисты семенных пузырьков (а, аксиальная плоскость) и увеличение почек за счет множественных кист (б, фронтальная плоскость).

Рис. 37. а)Т1-tra FS б) Т2-tra в) T1-tra+контраст
Мужчина, 31 год. Гематурия. Определяется полостное включение неправильно овальной формы в проекции левого семенного пузырька, имеющее сигнальные характеристики отличные от жидкости (гиперинтенсивный МР-сигнал в Т1-ВИ, а – признак кровоизлияния). При внутривенном контрастировании (с) не отмечается периферического усиления, что говорит об отсутствии инфицирования кисты.
7. Нагноившаяся киста левого семенного пузырька.

Рис. 38 а) Т1-tra+С б) Т1-cor+С
Мужчина, 78 лет. В проекции левого семенного пузырька определяется кистозное включение не бугристыми контурами и признаками периферического контрастирования капсулы (нагноившаяся киста-абсцесс).
8. Киста Мюллерова протока.
Киста Мюллерова протока чаще встречается у мальчков с гипоспадией и у интерсексуалов. Размеры значительно варьируют. Клинически зачастую никак себя не проявляют, но в некоторых случаях могут возникать неприятные ощущения в промежности, дизурия, гематурия, задержка мочи, инфекции мочевых путей, эпидидимит, олигоспермия.

Рис. 38. Мужчина, 72 лет с раком простаты. Больших размеров киста Мюллерова протока. Видно жидкостное включение между прямой кишкой и простатой по средней линии. Для такой кисты типична локализация по средней линии, что позволяет дифференцировать ее от кисты семенных пузырьков.
9. Везикулит.
Везикулит – это воспаление семенных пузырьков. Клинически характерно появление болей над лобком и в промежности, которые отдают в поясницу, пах или крестец. Боли усиливаются при дефекации и позывах на мочеиспускание. При дефекации бывает также выделение из уретры слизистого содержимого, иногда с прожилками крови – это секрет пузырьков. Кроме того, при везикулите становится болезненной эякуляция и в сперме появляются следы крови. Наблюдается расстройство эрекции. Страдает и общее состояние: характерны слабость, головная боль, повышенная утомляемость и температура. Часто обостряются и сопутствующие симптомы простатита.

Рис. 40 а)Т2-tra б) Т1-tra +контраст
Мужчина, 34 лет с гематоспермией. Преконтрастные Т2-ВИ (а) и постконтрастные Т1-ВИ изображения (б) в аксиальной плоскости демонстрируют диффузное утолщение стенок семенных пузырьков, неоднородность их внутренней структуры.
Источник
Аденома простаты у мужчин
Аденома простаты (гиперплазия простаты) – самое распространенное среди доброкачественных урологических заболеваний среди лиц мужского пола старше 60 лет, приводящее к возникновение ирритативной и обструктивной симптоматике. Вышеуказанные симптомы приводят к нарушению социальной адаптации и влияют на социальный статус человека. Около четверти пациентов с аденомой нуждаются в хирургическом лечении из-за развития ирритативной и обструктивной симптоматики. Макроскопическое увеличение простаты наблюдается у 50% пациентов. В настоящее время отмечается общая тенденция к увеличению продолжительности жизни, увеличивается доля лиц старше 60 лет, вследствие чего проблема аденомы простаты будет становиться все более актуальной. Существует множество медикаментозных средств лечения аденомы простаты, однако хирургический метод лечения остается своеобразным “золотым” стандартом в лечении пациентов с данным заболеванием.
Развитие аденомы простаты
Увеличение метаболизма андрогенов в клетках простаты играет основную роль при развитии аденомы. Увеличение активности 5α-редуктазы в эпителии простатических желез приводит к повышенному превращению мужского гормона (тестостерон) в 5α-дегидротестостерон. Вследствие чего активируются факторы роста, вызывающие пролиферацию стромальных клеток в предстательной железе.
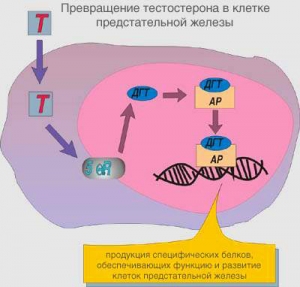
(Т-тестостерон, 5eR- 5α-редуктаза, ДГТ- 5α-дегидротестостерон, АР-андрогенный рецептор)
Аденома простаты – это рак?
Встает вопрос: аденома простаты (гиперплазия) – это рак или нет?
Для того, чтобы ответить на этот вопрос необходимо понимать, что такое простатспецифический антиген (ПСА). ПСА – органоспецифический опухолевый маркёр, который применяется для дифференциальной диагностики между раком простаты, аденомой простаты и воспалительным процессом в предстательной железе (простатит). ПСА является полипептидом, который находится в сыворотке крови как в связанном, так и в свободном состоянии. Определение уровня ПСА в сыворотке крови является одним из основных критериев для исключения рака простаты (норма 0-4 нгмл). Также необходимо оценивать соотношения свободного и общего ПСА (ПСАсвобПСАобщ). Если соотношение менее 15% – не исключена вероятность злокачественного процесса в предстательной железе.
Пациенту также необходимо выполнить ректальное пальцевое исследование и ультразвуковое исследование простаты.
Ниже приведена таблица, где представлена разница при пальпации аденомы простаты и рака.
| Признаки | Рак простаты | Аденома простаты |
| Консистенция | Неравномерная консистенция (бугристая) | Плотно-эластическая |
| Границы | Не четкие | четкие |
| Подозрительные узлы при пальпации | Да или нет | нет |
| Срединная бороздка | Сглажена или нет | сглажена |
| Размеры | Увеличена или нет | увеличена |
| Болезненность при пальпации | Нет или может быть | нет |
Ультразвуковое исследование простаты (УЗИ) играет большую роль в диагностике заболеваний данного органа. Средний нормальный объем простаты 20-25 см3 (фото 1). При аденоме простаты железа увеличена в размерах, нормальной эхогенности, нередко ее средняя доля вдается в просвет мочевого пузыря (фото 2). Даже при небольших размерах, но при наличии выраженной средней доли, обструктивные и ииритативные симптомы аденомы простаты будут значительно выражены. При раке простаты по данным УЗИ можно увидеть гипоэхогенные участки (фото 3). Железа при этом может быть, как увеличена, так и быть нормальных размеров. Следует учитывать, что рак простаты может сочетаться с аденомой простаты.
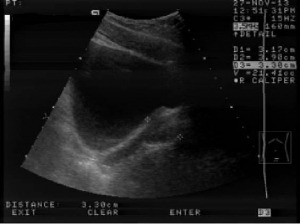
Объем простаты составляет 21,4 см3.
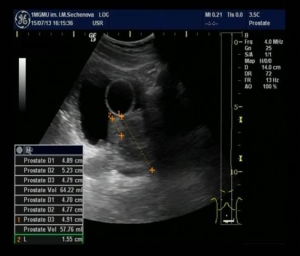
Стрелкой указан баллон уретрального катетера. Объем простаты 57,76 см3. В просвет мочевого пузыря аденома простаты вдается на 1,55 см.

Стрелкой указан гипоэхогенный участок в предстательной железе.
Все пациенты как с аденомой простаты, так и с раком предстательной железы с целью оценки качества мочеиспускания должны заполнить шкалу IPSS (International Prostate Symptom Score) (табл.2), отметить индекс качества жизни и выполнить урофлоуметрию.
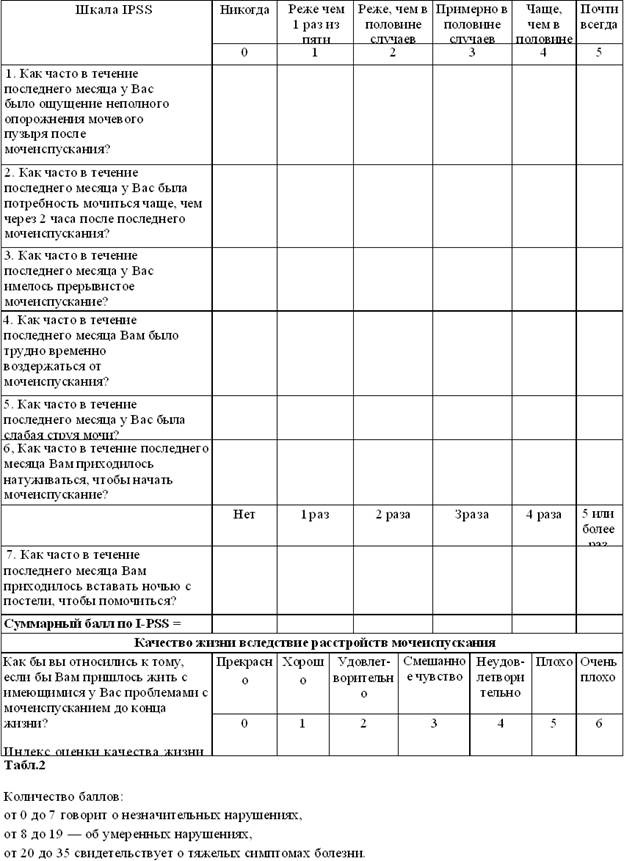
Урофлоуметрия – неинвазивный метод диагностики, позволяющий определить параметры потока мочи.
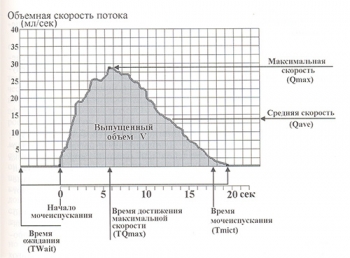
Пациент мочится в специальный электронный унитаз, после чего параметры мочеиспускания передаются на специальный компьютер, где происходит обработка данных.
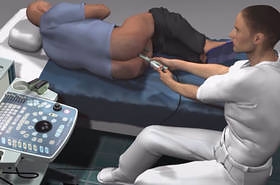
Подводя итог вышесказанному, следует отметить, что при подозрении на онкологию простаты 100% ответ может дать биопсия предстательной железы. Специальной биопсийной иглой с помощью биопсийного пистолета под УЗИ контролем берется 12 участков из простаты.
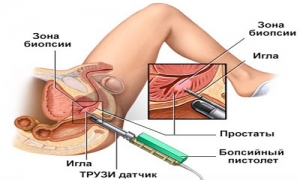
Полученные кусочки простаты отправляются на гистологическое исследование в биопсийную лабораторию, после чего через 7-10 дней придет ответ на самый главный вопрос – есть ли рак простаты или нет.
Источник
