Проба на разрыв мочевого пузыря
Травма мочевого пузыря – это нарушение целостности стенки органа, вызванное механической травмой, воздействием химических веществ, редко – давлением мочи при некоторых заболеваниях. Проявляется болью в животе, припухлостью и синюшностью кожи над лоном, учащенными ложными позывами к мочеиспусканию, снижением или отсутствием диуреза, макрогематурией, подтеканием мочи из раневого отверстия, нарастанием симптоматики травматического шока. Диагностируется с помощью ретроградной цистографии, катетеризации, УЗИ, КТ, МРТ мочевого пузыря, общего анализа мочи, лапароскопии. В легких случаях возможно консервативное ведение с установкой катетера, при внутрибрюшинных и крупных внебрюшинных разрывах выполняется реконструктивная пластика органа.
Общие сведения
В структуре общего травматизма механические повреждения мочевого пузыря составляют от 0,4 до 15% (в России – от 1 до 7%). В последние годы отмечается более частое травмирование органа, что связано с усилением интенсивности транспортного сообщения, износом автопарка, увеличением количества тяжелых техногенных катастроф и локальных военных конфликтов.
Пик травматизации наблюдается в 21-50-летнем возрасте, около 75% пострадавших – мужчины. Особенностью травм является преимущественно сочетанный характер поражения (в 100% открытых ранений и в 85% тупых травм кроме мочевого пузыря повреждаются кости таза, позвоночник, другие органы). Актуальность своевременной диагностики и экстренных лечебных мероприятий обусловлена неблагоприятным прогнозом – в соответствии с оценочными шкалами 31,4% пострадавших относятся к категории тяжелых, 49,2% – крайне тяжелых больных, уровень смертности превышает 25%.

Травма мочевого пузыря
Причины
У большинства пациентов травматическое повреждение мочевого пузыря связано с воздействием на его стенку внешних механических факторов различного происхождения. В редких случаях травма обусловлена влиянием агрессивных химических веществ, инсталлированных в мочевой пузырь, или наличием заболеваний, препятствующих мочеиспусканию. Причинами травм являются:
- Дорожно-транспортные происшествия. Более чем в четверти случаев мочевой пузырь травмируется во время ДТП. Повреждение возникает при прямом ударе в проекцию органа, сильном сдавлении в транспортном средстве, ранении осколками тазовых костей, конструктивными элементами автомобиля, предметами окружающей среды.
- Ятрогенные факторы. 22-23% пациентов получают травму во время медицинских манипуляций. Стенка органа может повреждаться при его катетеризации, бужировании уретры, выполнении операций – трансуретральных вмешательств, кесарева сечения, экстирпации матки, миомэктомии, аденомэктомии, резекции толстой кишки и др.
- Бытовой и производственный травматизм. В 10% случаев повреждение происходит из-за падения с высоты на твердый предмет. При наличии предпосылок (переполнении мочой, рубцовых изменениях и др.) возможен разрыв органа из-за резкого сотрясения тела при прыжке. У 4,2% пострадавших травма возникает под действием производственных факторов.
- Насильственные действия. Целостность мочевого пузыря может нарушаться при тупых ударах в живот, ранении ножом или другими острыми предметами в драках, при криминальных абортах. В военное время в 3-4 раза увеличивается количество огнестрельных травм и открытых ранений органа осколками взрывных боеприпасов.
- Урологические заболевания. Крайне редко самопроизвольный разрыв мочевого пузыря отмечается у пациентов, которые страдают заболеваниями, нарушающими мочеиспускание, – аденомой и раком простаты, стенозом уровезикальной шейки, стриктурами уретры. Чаще урологическая патология играет роль предрасполагающего фактора, усиливая растяжение органа.
Риск возникновения наиболее тяжелых повреждений – частичных или полных разрывов – зависит не только от силы травматического воздействия, но и от места его приложения, направления, внезапности. Вероятность получения травмы существенно возрастает при алкогольном опьянении, которое способствует переполнению мочевого пузыря из-за притупления позывов к мочеиспусканию и провоцирует травмоопасное поведение. Предполагающими факторами также являются опухолевые поражения, фиброзные изменения стенки органа после перенесенных операций, лучевой терапии, воспалительных заболеваний.
Патогенез
Механизм травмы мочевого пузыря зависит от типа факторов, вызвавших повреждение. При тупом ударе в надлобковую область, противоударе о крестец, сдавлении резко повышается внутрипузырное давление, усиливается нагрузка на мочепузырную стенку. Возникновение гидродинамического эффекта способствует внутрибрюшинному разрыву органа на участке наименее развитой мускулатуры (обычно по задней стенке пузыря возле его верхушки).
Рана обычно рваная, с неровными краями. При меньшей силе механического воздействия удар вызывает закрытые повреждения (ушибы, кровоизлияния в стенку). Аналогичный патогенез характерен при наличии урологических заболеваний с нарушением пассажа мочи. Значительное смещение пузыря при механических травмах приводит к резкому натяжению поддерживающих боковых и пузырно-простатических связок с внебрюшинным разрывом мягко-эластичной стенки органа. Сильный удар способен вызвать разрыв связок, мочепузырных кровеносных сосудов, отрыв шейки.
При закрытых и открытых повреждениях везикальных оболочек острыми предметами, инструментами, осколками костей происходит поверхностное, глубокое надсечение или сквозное рассечение стенки. Рана при этом обычно линейная. Сочетание с гидродинамическим ударом при огнестрельных и оскольчатых ранениях приводит к дополнительным радиальным надрывам круглого раневого отверстия.
Классификация
Критериями систематизации травматических повреждений являются степень тяжести, возможное сообщение с окружающей средой, расположение разрыва по отношению к брюшине, сочетание с травмами других органов. Такой подход позволяет спрогнозировать течение патологического процесса и вероятные осложнения, выбрать оптимальную тактику ведения пациента. В зависимости от тяжести повреждения мочепузырной стенки травмы могут быть глухими (ушиб, поверхностное ранение наружной оболочки, надрыв слизистой) или сквозными (полный разрыв, отрыв шейки). В свою очередь, сквозные повреждения разделяют на три группы:
- Интраперитонеальные разрывы. Наблюдаются более чем у 60% пострадавших. Обычно обусловлены прямыми ударами в переполненный мочевой пузырь. Из-за истечения мочи в брюшную полость быстро осложняются перитонитом.
- Экстраперитонеальные разрывы. Возникают в 28% случаев. Чаще провоцируются избыточным натяжением поддерживающего связочного аппарата. Травмированный мочевой пузырь не сообщается с брюшной полостью, моча истекает в малый таз.
- Комбинированные разрывы. Наблюдаются у 10% пострадавших. Множественное повреждение стенки органа обычно сочетается с переломами тазовых костей. Сообщение между мочевым пузырем, брюшной и тазовой полостями обуславливает особую тяжесть патологии.
До 90% травм мирного времени являются закрытыми, благодаря сохранению целостности кожи поврежденный мочевой пузырь не сообщается с внешней средой. В военный период, при насильственных действиях с использованием холодного и огнестрельного оружия возрастает частота открытых травм, при которых нарушается целостность кожи, возникает сообщение между оболочками или полостью органа и окружающей средой. По наблюдениям специалистов в сферах травматологии и клинической урологии, сочетанные повреждения превалируют над изолированными. У 40-42% пациентов выявляются переломы костей таза, у 4-10% – разрывы кишечника, у 8-10% – травмы других внутренних органов.
Симптомы
Важная клиническая особенность данного повреждения – частое преобладание общей симптоматики над локальной. Из-за выраженного болевого синдрома и кровотечения у пострадавших нарастают признаки гемодинамических нарушений, у 20,3% наблюдается травматический шок: снижается уровень АД, ускоряется частота сердечных сокращений, кожные покровы бледнеют, покрываются липким холодным потом, возникает слабость, головокружение, оглушенность, спутанность, а затем и потеря сознания.
Из-за раздражения брюшины мочой пациенты с интраперитонеальными разрывами ощущают интенсивную боль в надлонной области, в нижней части брюшной полости, которая впоследствии распространяется на весь живот, сопровождается тошнотой, рвотой, задержкой газов и стула, напряжением брюшной мускулатуры. Специфические симптомы травмы мочепузырной стенки – боль и локальные изменения области повреждения, дизурия. При открытых ранениях на передней стенке живота, реже – в зоне промежности выявляется зияющая рана, из которой может истекать моча.
Для закрытых внебрюшинных травм характерно образование болезненной припухлости над лобком, в паху, синюшный цвет кожных покровов из-за их пропитывания кровью. Пострадавшие испытывают частые ложные позывы к мочеиспусканию со значительным уменьшением либо полным отсутствием диуреза, выделением капель крови из мочеиспускательного отверстия. При сохранении мочевыделения у пациентов с надрывами слизистой моча окрашена кровью.
Осложнения
Летальность при травматических повреждениях мочевого пузыря, особенно открытых и сочетанных, достигает 25% и более. Причинами смерти обычно являются запущенные формы перитонита, болевой, инфекционно-токсический, геморрагический шок, сепсис. Сквозные травмы стенки мочевого пузыря быстро осложняются вовлечением в процесс других органов. Анатомические особенности паравезикальной, забрюшинной клетчатки, фасциальных пространств способствуют мочевой инфильтрации, распространению затеков, образованию урогематом.
При внутрибрюшинном разрыве возникает уроасцит. Вторичное инфицирование приводит к формированию абсцессов, флегмон. У 28,3% пациентов развивается мочевой перитонит, у 8,1% – уросепсис. Восходящее распространение инфекции провоцирует начало острого пиелонефрита. В 30% случаев при сочетании травмы пузыря с повреждениями других органов наблюдается ДВС-синдром. В отдаленном периоде у больных иногда формируются мочевые свищи, наблюдается недержание мочи.
Диагностика
С учетом серьезности прогноза всем пациентам с подозрением на травму мочевого пузыря назначают комплексное обследование, позволяющее выявить разрывы мочепузырной стенки, определить их особенности и количество, обнаружить возможное повреждение смежных органов. Рекомендованными методами лабораторной и инструментальной диагностики являются:
- Общий анализ мочи. Исследование удается провести только при сохраненном мочеиспускании. Объем разовой порции зачастую уменьшен. В анализе в большом количестве присутствуют эритроциты, подтверждающие наличие кровотечения.
- УЗИ. По данным эхографии мочевого пузыря, орган обычно уменьшен в объеме, рядом с ним определяются скопления крови. Исследование дополняют УЗИ почек, при проведении которого обнаруживаются признаки постренального нарушения оттока мочи, и УЗИ брюшной полости для выявления свободной жидкости.
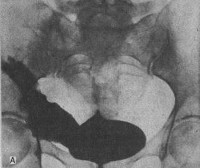
- Рентген. Ретроградная цистография считается «золотым стандартом» диагностики этого вида травм. Разрывы органа проявляются затеками рентгеноконтрастного вещества в пузырно-прямокишечную ямку, околопузырную клетчатку, область крыльев подвздошной кости, полость брюшины.
- Томография мочевого пузыря. С помощью КТ удаётся получить трехмерное изображение поврежденного органа, в ходе МРТ он изучается послойно. Результаты томографии позволяют точно оценить повреждения, объем урогематом, выявить сочетанные травмы.
- Диагностическая лапароскопия. Осмотр мочевого пузыря через лапароскоп дает возможность определить особенности травмированной стенки, обнаружить затеки мочи, крови. При выполнении лапароскопии визуализируются повреждения соседних органов.
Большое диагностическое значение играет катетеризация мочевого пузыря, дополненная вливанием в него жидкости (проба Зельдовича). О наличии разрывов свидетельствует отсутствие мочевыделения через катетер или поступление небольшого количества мочи с кровью. Жидкость, введенная в травмированный орган, обратно выделяется слабой струей и не в полном объеме. При интраперитонеальных разрывах возможно отхождение в 2-3 раза большего объема жидкости, что обусловлено проникновением катетера в брюшную полость и выделением ранее попавшей в нее мочи.
Экскреторную урографию назначают с осторожностью, чтобы не спровоцировать развитие контраст-индуцированной нефропатии на фоне шоковых изменений гемодинамики. Цистоскопия обычно не проводится из-за риска занесения инфекции. В общем анализе крови определяются признаки анемии – эритропения, снижение уровня гемоглобина, возможен умеренный лейкоцитоз и повышение СОЭ.
Дифференциальная диагностика проводится с повреждением заднего отдела уретры, травмами печени, селезенки, различных отделов кишечника, разрывами сосудов брыжейки. Кроме врача-уролога пациента осматривает травматолог, хирург, анестезиолог-реаниматолог, терапевт, по показаниям – проктолог, гинеколог, кардиолог, гастроэнтеролог, невропатолог, нейрохирург.
Лечение травмы мочевого пузыря
Пострадавшего срочно госпитализируют в травматологическое или урологическое отделение, переводят на строгий постельный режим. Консервативное ведение в виде катетеризации (обычно на 3-5 суток до прекращения макрогематурии) возможно только при контузии мочевого пузыря, надрывах слизистой при грубых медицинских манипуляциях, небольших экстраперитонеальных разрывах с сохраненной уровезикальной шейкой. Остальным пострадавшим показано экстренное проведение реконструктивного хирургического вмешательства с дренированием брюшной или тазовой полостей.
На этапе предоперационной подготовки назначаются гемостатические, антибактериальные, противовоспалительные, анальгезирующие препараты, средства для стабилизации гемодинамики. Объем операции зависит от особенностей повреждения. При внутрибрюшинных разрывах мочевой пузырь перед ушиванием раны экстраперитонизируют для прекращения подтекания мочи и проведения полноценной ревизии, после реконструкции поврежденного органа брюшную полость в обязательном порядке санируют.
Внебрюшинные повреждения ушивают без экстраперитонизации. Вне зависимости от типа травмы после восстановления целостности стенки мужчинам накладывают эпицистостому , женщинам устанавливают уретральный катетер. Брюшную или тазовую полость дренируют. После операции продолжают введение антибиотиков, анальгетиков, противошоковую инфузионную терапию.
Прогноз и профилактика
Нарушения целостности стенок мочевого пузыря обоснованно считаются тяжелыми, прогностически неблагоприятными травмами. Соблюдение алгоритма хирургического лечения больных обеспечивает достоверное снижение частоты осложнений даже при тяжелых повреждениях. Профилактика направлена на создание безопасных производственных условий, соблюдение правил дорожного движения, выполнение требований безопасности при занятиях травмоопасными хобби и видами спорта, отказ от злоупотребления алкоголем. Для уменьшения предпосылок к травматизму пациентам с диагностированными заболеваниями простаты, уретры, мочевого пузыря рекомендуется регулярное наблюдение и лечение у уролога.
Источник
Травматизм по-прежнему доминирует среди внешних причин смертности населения, особенно у людей трудоспособного возраста (15-45 лет). Травма почки по распространенности занимает до 5% в составе сочетанной травмы и порядка 65% в числе повреждений всех органов мочеполовой системы.
И.Э. Мамаев
К.м.н., заведующий отделением урологии ГКБ им. В.М. Буянова, доцент кафедры урологии и андрологии РНИМУ им. Н.И. Пирогова (г. Москва)
Поэтому в программу «Час с ведущим урологом» мы пригласили к.м.н., заведующего отделением урологии ГКБ им. В.М. Буянова (Москва), доцента кафедры урологии и андрологии РНИМУ им. Н.И. Пирогова Ибрагима Энверовича Мамаева, с которым обсудили актуальные сегодня подходы ведения травмы почек и мочевого пузыря.
Травма почек. Как правильно вести пациента в 2020 году?
Современная классификация
Наиболее полная классификация травмы почки представлена в клинических рекомендациях Американской ассоциации хирургической травмы (AAST) от 2014 г. В ней выделены несколько групп по степени тяжести:
- субкапсулярная гематома;
- паранефральная гематома с разрывом паренхимы глубиной не более 1 см;
- паранефральная гематома с разрывом паренхимы глубиной более 1 см;
- разрыв паренхимы, проникающий в ЧЛС и сочетающийся с разрывом или тромбозом сегментарной артерии или сегментарного почечного сосуда;
- размозжение паренхимы либо тотальный отрыв почечной ножки.
Существует ряд факторов и симптомов, на основании которых можно заподозрить у пациента почечную травму:
- макрогематурия;
- микрогематурия + гипотензия;
- любая травма, связанная со значимым замедлением (на транспортных средствах);
- проникающие повреждения;
- клинические признаки травмы почки.
УЗИ, Рентген, КТ
При наличии этих признаков для диагностики используются УЗИ и КТ с контрастированием, полностью вытеснившие экскреторную урографию, ранее применявшуюся при травмах. Как подчеркнул Ибрагим Энверович, УЗИ сегодня имеет в большей степени скрининговое значение и вряд ли позволяет оценить травму с достаточной степенью точности.
Ведущим в мире при сочетанной травме с подозрением на травму брюшной полости является алгоритм УЗИ FAST (Focused Assessment with Sonography for Trauma). Он определяет необходимость исследования трех серозных полостей – полости перикарда, грудной и брюшной – на предмет наличия свободной жидкости. На это, согласно протоколу, у врача должно уходить 3,5 мин. При объеме жидкости, превышающем 500 мл, показано хирургическое вмешательство.
Наиболее чувствительный и специфичный метод диагностики травмы – компьютерная томография (чувствительность – 96-98%). При этом необходима оценка всех фаз исследования. Также важно отметить, что КТ является «золотым стандартом» для обследования гемодинамически стабильных пациентов. Нестабильной гемодинамика считается при уровне сАД < 90 мм Hg и ЧСС > 110-130 уд/мин [Loggers SAI et al. Eur J Traum Emerg Surg, 2017].
Важнейшей с точки зрения оценки характера травмы является артериальная фаза КТ. Наибольшую информативность обеспечивает болюсное введение контрастного препарата. Паренхиматозная фаза хороша для того, чтобы дифференцировать, соответственно, паренхиматозные аспекты. Выделительная фаза, когда контрастный препарат поступает в собирательную систему и далее эвакуируется из лоханки по мочеточнику вниз, позволяет заметить, не стекает ли моча за пределы мочевых путей. Важно отметить, что для повреждений 4-5 группы КТ необходимо повторить через 2-4 дня, если почка не была удалена.
Ведение пациента с травмой почки
Важнейшими факторами при выборе тактики являются степень повреждения по AAST, гемодинамическая стабильность и тяжесть смежной травмы. Как правило, при повреждениях первой и второй степени выбирается тактика наблюдения. На третьей степени к наблюдению присоединятся ангиография, на четвертой – также эндоскопия и ревизия. На пятой степени можно выбирать только между ангиографией и ревизией.
Таким образом, подавляющее большинство пациентов с травмой почки (более 90%) нуждаются лишь в наблюдении. Оно проводится в условиях отделения интенсивной терапии и должно продолжаться не менее 24-48 ч. Не менее двух раз в сутки производится контроль гемоглобина. Также проводятся контрольные УЗИ и КТ для более четкого понимания перспективы.
Доминирующим из инвазивных способов лечения на сегодня становится ангиография. Главным показаниям к ее применению является продолжающееся кровотечение. К другим показаниям относятся большие размеры гематомы, артериовенозная фистула, псевдоаневризма, диссекция или тромбоз артерии.
В случае проведения ангиографии эффективность эмболизации составляет до 95% при повреждениях 3 степени тяжести, 89% – 4 степени и 52% – 5 степени. Эндоскопия может применяться при установке дренажа в случае персистирования затека мочи на 2-4 сутки по данным КТ.
При более жестких показаниях проводится ревизия почки. Прежде всего, к ним относятся отрыв сосудов, нестабильная гемодинамика и увеличивающаяся гематома. При этом более половины случаев ревизии заканчиваются нефрэктомией. Оптимальный вариант выполнения ревизии – с ранним контролем почечной ножки и вертикальным вскрытием почечной фасции, причем необходимо начинать с сохранных сегментов и избегать слепого выделения.
В последующем стандартное наблюдение за такими пациентами проводится в течение трех месяцев и включает физикальный осмотр, анализ мочи и оценку почечной функции. Также требуется постоянный контроль артериального давления.
Как заметил Ибрагим Энверович, в числе ключевых изменений в области ведения травмы почки за последние годы можно выделить как диагностические, так и лечебные моменты. К примеру, в диагностике экскреторная урография, ранее широко применявшаяся, сегодня становится историей. Также сейчас номинальна роль УЗИ, в то время как рутинно применяется компьютерная томография.
В области лечебных тактик можно отметить широкое использование возможностей забрюшинного пространства, применение эндоваскулярных методов при кровотечениях средней интенсивности, а также рентгенинтервенционные методы при затеке мочи, которые ранее означали необходимость ревизии.
Вместе с тем, как рассказал Ибрагим Энверович, остаются нерешенными несколько вопросов относительно травмы почки.
- Первый из них: когда можно активизировать подавляющее большинство пациентов, наблюдаемых консервативно, и на какой срок они должны оставаться в постели?
- Второй: каким образом предупреждать тромбоэмболические осложнения у иммобилизованных больных?
- Третий вопрос: какую тактику выбрать при отсутствии интервенционного радиолога? По словам доктора, в таких случаях, вероятнее всего, должно проводиться вмешательство без ангиографии, которое, к сожалению, сопряжено с более высоким риском потери органа.
- Наконец, четвертый вопрос: что делать, если уролога приглашает в операционную хирург и указывает на забрюшинную гематому? В таких случаях невозможно определить степень тяжести повреждения и характер травмы. Здесь, как отметил Ибрагим Энверович, нужно оценить объем хирургического вмешательства, объем кровопотери, давность травмы, анестезиологические показатели и гемодинамическую стабильность, чтобы понять, какой тактике отдать предпочтение.
Травматическое повреждение мочевого пузыря
Травма мочевого пузыря в 90-95% случаев наблюдается при внебрюшинных травмах с переломом таза, в 7-12% – при переломе таза, а в 10-20% случаев сочетается с травмой уретры.
Подавляющее большинство пациентов – до 80% – имеют закрытую травму. Обычно это наблюдается при ДТП или падениях с высоты. Остальные 20% случаев представляют собой проникающие ранения: ятрогенные, огнестрельные и др.
Часто наблюдается повреждение мочевого пузыря при трансуретральной резекции, однако обычно врач идет на это намеренно, так что в подобном случае не вполне корректно говорить о ятрогенной травме. Что касается непреднамеренного повреждения, часто травмами сопровождаются гистерэктомии и установка позадилонных слингов.
При оценке травм используются три вида классификации: традиционная, классификация AAST (Американской ассоциации хирургической травмы) и рентгенологическая.
По традиционной классификации выделяется экстраперитонеальная, интраперитонеальная и сочетанная травма.
Классификация ААST выделяет пять градаций травмы:
- Гематома, контузия стенки.
- Экстраперитонеальный разрыв стенки мочевого пузыря < 2 см.
- Экстраперитонеальный разрыв стенки мочевого пузыря > 2 см или интраперитонеальный < 2 см.
- Интраперитонеальный разрыв стенки мочевого пузыря > 2 см.
- Экстраперитонеальный или интраперитонеальный разрыв стенки с распространением на шейку мочевого пузыря или отверстие мочеточника.
Вместе с тем, как подчеркнул Ибрагим Энверович, достоверно определить размер разрыва на дооперационном этапе на сегодня невозможно.
Рентгенологическая классификация также выделяет пять видов травмы:
- Контузия мочевого пузыря с утолщением стенки.
- Внутрибрюшинный разрыв.
- Травма, сопровождающаяся небольшим внебрюшинным затеком контраста за пределы контура мочевого пузыря, не выходящим массивно в паравезикальные ткани.
- Полноценный разрыв со внебрюшинным распространением контраста.
- Сочетанный вариант разрыва.
По словам Ибрагима Энверовича, на основании этой классификации тактику выстраивать гораздо проще.
Золотым стандартом в диагностике травмы мочевого пузыря являются цистография и КТ-цистография. Для их применения существуют как немедленные, так и отсроченные показания.
Немедленные:
- макрогематурия + анамнез;
- макрогематурия + перелом таза;
- макрогематурия + перелом таза «высокого риска» (> 1 см);
- проникающая рана в проекции мочевого пузыря.
Отсроченные:
- снижение диуреза + анамнез;
- вздутие живота, асцит + анамнез;
- уремия + анамнез.
Прочие возможные методы диагностики – УЗИ, нисходящая цистография, цистоскопия и проба Зельдовича. Ибрагим Энверович, однако, подчеркнул, что не нужно опираться на нисходящую цистографию в рамках мероприятий по исключению разрыва мочевого пузыря из-за ее низкой информативности и обычно шокового состояния пациентов. Ниша УЗИ – поиск отрыва мочевого пузыря, сохранившего свою целостность, или оценка количества жидкости в брюшной полости.
Цистоскопия не противопоказана, но выполняется редко за счет сомнительной информативности. Всегда нужно отдавать предпочтение максимально точным и юридически корректным методам диагностики.
Что касается лечения, Ибрагим Энверович подчеркнул, что при внутрибрюшинных разрывах сегодня более широко должна применяться лапароскопия. Мировая литература допускает консервативное лечение в неосложненных случаях: при небольших разрывах без вовлечения шейки и треугольника, при отсутствии костных обломков, сгустков и повреждения кишки или влагалища. При этом обычно используется катетер 22 Fr. Однако, как заметил доктор, при современных доступных методах диагностики нельзя быть уверенным в том, что разрыв действительно небольшой.
В большинстве случаев лечение должно быть оперативным. Прежде всего, оно применяется, когда консервативное лечение не показано или планируется ревизия по смежной патологии.
При планировании ревизии мочевого пузыря следует учитывать один важный аспект – кровотечение при переломе таза. При множественных повреждениях оно может достигать скорости до 800-1000 мл/час и продолжаться до 7 суток. У 10-20% пациентов случается артериальное кровотечение. Объем кровопотери достигает 500-3500 мл.
При проведении ревизии, как подчеркнул Ибрагим Энверович, следует придерживаться ряда главных правил:
- отделять смежные структуры по минимуму;
- вскрывать поперечно;
- не вскрывать ретциево пространство;
- зашивать только изнутри;
- катетеризировать устья в зоне разрыва.
Через 10-14 дней после вмешательства производится контрольная цистография. Только после этого возможно восстановление самостоятельного мочеиспускания у пациента.
В клинических рекомендациях Европейской ассоциации урологов от 2020 г. говорится, что травмы – шестая по значимости причина смерти во всем мире, на которую приходится 10% всех смертей. Каждый год от них умирает около 5 млн. человек, а еще миллионы людей умирают от последствий травм.
В гайдлайнах ЕАУ в 2020 г. были обновлены рекомендации по лечению частичных и полных тупых повреждений передней уретры, а также обновлены и дополнены методы ведения пациентов с другими видами травм мочеполовых органов.
Подробно прочитать рекомендации ЕАУ можно по нижеследующей ссылке .
Материал подготовила Ю.Г. Болдырева
Видео выступления можно посмотреть на Uro.TV
Статья опубликована в журнале “Дайджест урологии” №4 2020, стр. 2-8
Источник
