Признаки свища мочевого пузыря

Свищ мочевого пузыря – это наличие патологического хода, соединяющего мочевой пузырь со смежными внутренними органами (влагалищем, кишечником) или кожей. Патология характеризуется выделением мочи через сообщающийся орган, постоянными инфекциями мочевых путей. Объем диагностического обследования должен включать гинекологический осмотр, УЗИ мочевого пузыря и органов малого таза, цистоскопию, хромоцистоскопию, фистулографию, урографию, цистографию, исследование мочи и мазков. Лечение свежих свищей может быть консервативным; при длительно незаживающих свищах показано их иссечение.
Общие сведения
С учетом вовлеченных в патологический процесс органов выделяют пузырно-генитальные, пузырно-кишечные и наружные свищи мочевого пузыря. Патология часто имеет длительное течение, доставляет моральные и физические страдания пациенту, приводит к инвалидизации, оказывает негативное влияние на функционирование мочеполового и кишечного тракта. Лечением свищей данной локализации занимаются специалисты в сфере практической урологии при участии проктологов и гинекологов.
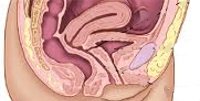
Свищ мочевого пузыря
Причины
Свищи мочевого пузыря приобретенного характера могут иметь травматическое, воспалительное, онкологическое или радиационное происхождение. Наиболее частыми причинами энтеровезикальных свищей служат рак кишечника, болезнь Крона, дивертикулит. Пузырно-генитальные свищи встречаются преимущественно у женщин и связаны с повреждениями, полученными в результате родов или гинекологических операций. Среди них большую часть (55-65%) составляют пузырно-влагалищные свищи.
Возникновение свищей между мочевым пузырем и половыми органами у женщин обычно вызывается родовыми травмами, интраоперационными повреждениями (при медицинском аборте, диагностическом выскабливании, гистерэктомии и др.). Среди других причин развития свищей выделяют ранения мочевого пузыря, урологические операции (в частности, трансуретральное удаление новообразований мочевого пузыря).
Свищи воспалительного генеза могут образовываться при прорыве в мочевой пузырь пиосальпинкса, параметрита, абсцесса предстательной железы и др. гнойных образований малого таза. В ряде случаев свищи возникают вследствие прорастания опухолью пузырной стенки при раке мочевого пузыря, раке влагалища, раке простаты и т. д. Патология может развиваться после облучения органов малого таза спустя несколько месяцев или даже лет после окончания лечения.
Классификация
По времени возникновения различают врожденные свищи мочевого пузыря и приобретенные. Врожденные свищи, наряду с кистой урахуса и дивертикулом мочевого пузыря, относятся к эмбриональным порокам и формируются в результате полного незаращения первичного мочевого протока. К таким видам аномалий относятся пузырно-пупочные, пузырно-кишечные свищи.
Значительно более часто встречающуюся и разнообразную группу представляют приобретенные свищи. У женщин в зависимости от органа, с которым формируется аномальное сообщение мочевого пузыря, свищи могут быть пузырно-влагалищными, пузырно-шеечными, пузырно-маточными, пузырно-придатковыми, параметрально-пузырными. Редко встречаются сложные комбинированные свищи – уретро-пузырно-влагалищные, мочеточниково-пузырно-влагалищные и резервуарно-влагалищные (между ортотопическим мочевым пузырем, сформированным из кишки, и влагалищем). При повреждениях стенки кишки образуются мочекишечные (кишечные свищи).
Довольно часто для отведения мочи в урологии прибегают к искусственному наложению надлобкового свища – эпицистостомии. Показаниями к формированию эпицистостомы служат стойкая задержка мочи и невозможность проведения катетеризации мочевого пузыря (например, при гиперплазии предстательной железы, раке простаты, стриктуре уретры и т. д.). Кроме этого, различают наружные свищи, сообщающиеся с кожей, и внутренние свищи, открывающиеся в полость органов.
Симптомы
Течение свища мочевого пузыря определяется его видом и вовлеченными органами. Наружные свищи, как правило, имеют прямой короткий ход, открываются на поверхности кожи, где вокруг отверстия возникает гиперемия, мацерация, гнойнички. Патологические ходы с более сложным строением могут быть длинными, извилистыми, с многочисленными карманами, что вызывает образование абсцессов и флегмон в окружающих тканях. Пузырно-влагалищные свищи (везиковагинальные) обычно проявляются спустя 1-2 недели после родов или гинекологического вмешательства.
Везиковагинальные свищи характеризуются появлением постоянных водянистых выделений из влагалища, интенсивность которых может быть различной. При свищах небольшого размера наблюдается периодическое непроизвольное подтекание мочи при сохраненном естественном мочеиспускании. Часто незначительные выделения мочи из влагалища ошибочно принимают за стрессовое недержание. Свищи, расположенные в основании мочевого пузыря, обычно достаточно широкие, поэтому через влагалище может выделяться часть или даже вся моча. Наряду с этими симптомами у женщин часто отмечается нарушение менструального цикла, частые циститы, кольпиты.
Пузырно-придатковые, параметрально-придатковые и комбинированные свищи протекают с явлениями выраженной общей интоксикации и болями, вызванными деструктивными процессами в малом тазу. Если свищ открывается в кишечник, то из прямой кишки постоянно выделяется жидкий кал и газы. Вытекание мочи (через наружный свищ, влагалище, прямую кишку) сопровождается мокнутием и раздражением кожи, присутствием резкого мочевого запаха, вызывает у больных психоэмоциональные расстройства и негативно сказывается на всех сферах жизни.
Диагностика
Мочепузырно-влагалищный свищ может быть обнаружен врачом-урологом или гинекологом. При констатации непроизвольного подтекания мочи требуется проведение влагалищного исследования. Большой свищ, соединяющий мочевой пузырь с влагалищем, хорошо виден при осмотре в зеркалах, поскольку полость влагалища довольно быстро заполняется свободной жидкостью – мочой. При сомнениях в характере отделяемого прибегают к биохимическому исследованию вагинального транссудата. Если в жидкости, выделяемой из влагалища, уровень креатинина превышает аналогичный показатель в сыворотке крови, то данный транссудат является мочой.
Выявить свищ мочевого пузыря также позволяет цистоскопия, проведенная на фоне тугой тампонады влагалища марлевыми тампонами. В ходе цистоскопии оцениваются локализация и размеры, выраженность воспаления и отека слизистой. Небольшие и точечные свищи могут быть обнаружены с помощью пробы с красителем. Для этого во влагалище устанавливается три тампона, а в мочевой пузырь по катетеру вводится раствор индигокармина. При окрашивании в течение 15 минут нижнего тампона наиболее вероятно стрессовое недержание мочи; при окрашивании верхних тампонов предполагается наличие свища.
С целью выявления сопутствующей инфекции мочеполовых путей производится бакпосев мочи и отделяемого уретры, бакисследование влагалищного мазка. Для контроля за функцией почек определяются биохимические показатели крови – креатинин, мочевина, электролиты. Наиболее точные сведения о характере свища, его локализации и взаимоотношениях с соседними органами получают при выполнении контрастных исследований – вагинографии, экскреторной урографии, цистографии, хромоцистоскопии, ретроградной уретеропиелографии. Для уточнения ветвления свищевого хода проводится фистулография.
Выявление мочепузырно-кишечных свищей требует проведения пальцевого исследования и дополнительного осмотра прямой кишки (аноскопии, ректороманоскопии). При свищах, вызванных лучевой терапией по поводу раковых опухолей, необходимо исключить рецидив онкопроцесса с помощью биопсии и гистологического исследования краев фистулы.
Лечение свища мочевого пузыря
При точечных (менее 3 мм в диаметре) пузырно-влагалищных свищах предпринимается попытка их консервативного закрытия. Для этого в мочевой пузырь устанавливается постоянный катетер Фолея, проводятся инстилляции мочевого пузыря, во влагалище вводятся мазевые тампоны, назначаются уросептики и антибиотики. Рубцевания удается достичь у 2-3% пациенток. Если в течение 6-8 недель свищ не закрывается самостоятельно, следует отказаться от консервативной терапии в пользу хирургического лечения.
Хирургическое закрытие свища – фистулопластику выполняют после медикаментозной подготовки и стихания гнойно-воспалительных процессов в зоне патологического хода. Независимо от вида свища, в процессе фистулопластики иссекаются рубцово-измененные ткани, мобилизуется и полностью разобщается с соседними органами и тканями стенка мочевого пузыря, после освежения краев дефекты ушиваются. Операции по закрытию сформировавшихся свищей производят надлобковым, трансвагинальным (у женщин), промежностным (у мужчин) или комбинированным доступом.
После ушивания пузырно-влагалищного свища на некоторое время оставляют эпицистостому или постоянный мочевой катетер. Наличие пузырно-кишечного свища может потребовать временного наложения колостомы, резекции сегмента кишки, пересадки мочеточников в кишечник либо цистэктомии с созданием искусственного кишечного резервуара для мочи.
Прогноз и профилактика
Профилактика свищей мочевого пузыря у женщин требует правильной организации родовспоможения, особенно у беременных с узким тазом, крупным плодом, поперечным положением плода и т. д.; предупреждения интраоперационного повреждения органов при выполнении гинекологических операций. Во всех случаях для более благоприятного прогноза необходимо своевременное распознавание травмы мочевых органов, ее правильная оценка и выбор адекватного способа устранения свища.
Источник
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Мочеполовые свищи приводят к полиорганным нарушениям длительной и стойкой утрате трудоспособности и вызывают тяжёлые моральные и физические страдания больных.
[1], [2], [3], [4], [5], [6]
Код по МКБ-10
N80-N98 Невоспалительные болезни женских половых органов
Причины мочеполовых свищей
По этиологическим факторам различают три группы мочеполовых свищей:
- травматические, образующиеся вследствие акушерских и гинекологических операций, самопроизвольных родов, насильственной травмы;
- воспалительные, возникающие в результате самопроизвольной перфорации абсцесса малого таза в полый орган;
- онкологические, возникающие в результате распада опухоли, или под воздействием лучевой терапии.
В Европе причинами мочеполовых свищей чаще бывают осложнения гинекологических операций. «Африканские» мочеполовые свищи, возникающие в результате различных акушерских травм, представляют тяжелую социальную проблему не только в развивающихся странах, но и во всём мире.
Акушерские мочеполовые свищи, как правило, связаны с неквалифицированным ведением родов. Их образованию способствуют затяжные роды, узкий таз, слабость родовой деятельности. В таких случаях мочевой пузырь длительно ущемляется между костями таза и головкой плода, что приводит к нарушению трофики мочевыводящих и половых путей. Нередко мочеполовые свищи возникают после кесарева сечения.
На фоне резкого снижения частоты возникновения акушерских свищей в последнее время увеличилось количество больных со свищами после гинекологических операций. Lee и соавт. (1988) сообщили о 303 женщинах, имеющие мочеполовые свищи, прооперированных в клинике Мейо в течение пятнадцати лет. Гинекологические операции были причиной образования свищей в 82% наблюдений, акушерские вмешательства – в 8%, лучевая терапия – в 6% и травма – в 4% случаев.
Увеличение частоты обнаружения гинекологических свищей связано с ростом оперативной активности, расширением показаний к оперативному лечению онкологических больных, поздней диагностикой повреждений мочеполовых путей и не всегда адекватной помощью при этом. В США мочеполовые свищи составляют около 03% осложнений всех гинекологических процедур (70-80% всех обнаруженных мочеполовых свищей). В 20-30% случаев мочеполовые свищи возникают вследствие урологических, колоректальных и сосудистых процедур.
В гинекологической практике мочеполовые свищи образуются преимущественно после гистерэктомии по поводу рака шейки матки. В США и других развитых странах мочеполовые свищи чаще возникают после абдоминальной гистерэктомии. По данным Lee и соавт. (1988), у 65% из 303 больных мочеполовые свищи образовались в результате гистерэктомии по поводу доброкачественных образований. P. Harkki-Siren и соавт. (1998), проанализировав национальную базу данных Финляндии, сообщили о том. что пузырно-влагалищные мочеполовые свищи осложняют гистерэктомию в 0,08%. По данным S. Mulvey и соавт., риск образования пузырно-влагалищных свищей составляет 0,16% после абдоминальных гистерэктомии, 0,17% после влагалищных гистерэктомии и 1,2% после радикальных гистерэктомии.
Мочеточниково-влагалищные мочеполовые свищи практически всегда считают травматическими, причём травма мочеточника, как правило, происходит во время операции. По данным В.И. Краснопольского и С.Н. Буяновой (2001), они составляют 2-5,7 % всех мочеполовых свищей. Мочеточниково-влагалищные мочеполовые свищи чаще возникают в результате абдоминальных гистерэктомии с удалением придатков. Тазовый отдел мочеточников обычно повреждают в области воронкотазовой связки во время лигирования сосудов яичника. Другое распространённое место повреждения мочеточников – кардинальные связки, где мочеточник проходит под маточными сосудами. Он также может быть травмирован в месте пересечения верхушки влагалища, у основания мочевого пузыря.
Уретровлагалищные мочеполовые свищи наблюдают реже пузырно-влагалишных (в соотношении 1:8.5); они составляют 10-15% общего числа мочеполовых свищей. Чаще всего они возникают в результате оперативных вмешательств по поводу дивертикулов мочеиспускательного канала, передних влагалищных пролапсов (цистоцеле), слинговых операций при стрессовом недержании мочи.
Реже их причинами становятся травмы, тяжёлые самостоятельные роды, кесарево сечение и лучевая терапия. В прогностическом отношении уретровлагалищные мочеполовые свищи более тяжёлые, так как в патологический процесс нередко вовлекается не только мочеиспускательный канал, но и сфинктерный аппарат, обеспечивающий произвольное мочеиспускание.
Широкое внедрение лапароскопических операций в гинекологии ассоциируется с высоким риском повреждения мочеточников и мочевого пузыря в результате коагуляции или клипирования сосудов. Формирование пузырно- или мочеточниково-влагалищных свищей с торпидным течением и запоздалыми клиническими проявлениями (нередко после выписки из стационара) можно объяснить расширением объема эндоскопических вмешательств. По данным P. Harkki-Siren и соавт (1998). лапароскопические гистерэктомии в 0,22% случаев осложняются пузырно-влагалищными свищами. По данным Deprest и соавт. (1995), повреждение мочеточников произошло в 19 (0.42%) из 4502 лапароскопических гистерэктомии.
В развитии генитальных свищей воспалительного генеза основным этиологическим фактором считают гнойное воспаление, а не вторичные воспалительные изменения в свищевом ходе.
Наиболее тяжёлую форму мочеполовых свищей представляют так называемые онкологические мочеполовые свищи, возникающие при раке шейки матки в результате прорастания опухоли в пузырно-влагалищную перегородку. Средняя продолжительность жизни таких больных составляет 5 мес. Благодаря профилактическим осмотрам эта форма мочеполовых свищей с каждым годом становится всё более редкой.
[7], [8], [9], [10], [11]
Формы
Чаще используют следующую анатомическую классификацию мочеполовых свищей:
- пузырно-влагалищные мочеполовые свищи;
- уретровлагалищные мочеполовые свищи;
- пузырно-маточные мочеполовые свищи;
- пузырно-цервикальные мочеполовые свищи;
- мочеточниково-влагалищные мочеполовые свищи;
- мочеточниково-маточные мочеполовые свищи;
- комбинированные (пузырно-мочеточниково-влагалищные, пузырно-мочеточниково-маточные, пузырно-влагалищно-прямокишечные).
Наиболее распространены пузырно-влагалищные мочеполовые свищи, составляющие 54-79% всех мочеполовых свищей.
[12], [13], [14]
Диагностика мочеполовых свищей
Диагностика мочеполовых свищей, как правило, не вызывает больших трудностей.
Она основана на жалобах больных, данных анамнеза, осмотра больного, УЗИ, эндоурологических и рентгенологических методов исследования (цистоскопия, экскреторная урография, вагинография, восходящая цистография, КТ. Не вызывает сомнений, что установление правильного диагноза мочеполовые свищи – залог будущего успешного лечения.
[15], [16], [17], [18], [19], [20], [21], [22]
Лечение мочеполовых свищей
Консервативное лечение мочеполовых свищей малоэффективно. В некоторых случаях дренирование мочевого пузыря в течение длительного времени (от десяти дней до 6 нед) приводит к закрытию свища. чаще – при точечных, своевременно диагностированных пузырно-влагалищных свищах.
Мочеполовые свищи лечатся в основном оперативными методами. Пластическая операция преследует цель нормализовать функцию мочевых органов и восстановить произвольное мочеиспускание естественным путём. Не подлежат оперативной коррекции только больные с рецидивом злокачественной опухоли. По мнению W.G. Davila и соавт. (2006), прежде чем осуществить попытку закрытия свища, необходимо исключить рецидив опухоли, выполнив биопсию поражённых тканей.
К сожалению, редко удаётся быстрее, чем за 8 нед подготовить больных, страдающих пузырно-влагалищными свищами, к фистулопластике, что связано с тяжёлым воспалительным процессом в культе влагалища и в зоне фистулы, ни обусловлены не только трофическими нарушениями в тканях везиковагинальной перегородки, вызванными погрешностями оперативной техники, но и использованием устаревших шовных материалов – шёлка, лавсана и др. Шовный матери вызывает перифокальную реакцию, усиливающую воспалительный процесс культе влагалища или в зоне фистулы. По мнению C.R. Chappie (2003), фистулы следует оперировать спустя 2 нед после их развития или по истечении 3 мес.
Сложность операции в этот период увеличивается, а вероятность успеха уменьшается. В настоящее время оптимальными сроками для фистулопластики пуэырно-влагалищных свищей считают 3-4 мес с момента их образования. Развитие антибактериальной терапии, усовершенствование шовного материала и оперативной техники побуждает многих хирургов к попыткам более раннего закрытия свищей, позволяющего избежать длительного дискомфорта пациентов. A.M. Weber и соавт. (2004) поддерживают раннее оперативное лечение лишь в неосложнённых случаях (в отсутствии острого воспаления).
Принципы оперативного лечения пузырно-влагалищных свищей разработаны более ста лет назад и описаны Симсом и Тренделенбургом. В его основе – иссечение рубцовых краёв свища, широкая мобилизация тканей влагалища и мочевого пузыря. Затем выполняют их раздельное ушивание с обязательным смещением линии швов относительно друг друга и длительным дренированием мочевого пузыря для предотвращения несостоятельности швов.
Проведение планового оперативного вмешательства возможно только после длительной предоперационной подготовки (местное противовоспалительное лечение, при необходимости – антибактериальная терапия). Она включи удаление некротизированных тканей, фибринозных наложений лигатур, вторичных и лигатурных камней; промывание влагалища антисептическими растворами и введение тампонов с различными антисептическими и противовоспалительными средствами; использование протеолитических ферментов для ускорения очищения тканей, инсталляции растворов антисептиков и стимуляторов регенеративных процессов в мочевой пузырь; обработка кожи промежности и бёдер дезинфицирующим мылом с последующим смазыванием индифферентными кремами для устранения дерматитов.
При необходимости используют гормональные кремы. Когда фистула располагается непосредственно вблизи устьев мочеточников, перед оперативным вмешательством выполняют их катетеризацию. Обязательно нужно проводить санацию, но, к сожалению, она никогда не бывает полной, что связано с существованием свища, поддерживающего инфицирование мочи. Необходимость тщательной предоперационной подготовки обусловлена тем, что пластические операции в условиях продолжающегося воспалительного процесса чреваты развитием послеоперационных осложнений и рецидивов.
Фистулопластику выполняют из различных оперативных доступов. C.R. Chappie (2003) считает, что выбор доступа зависит от навыков хирурга и его предпочтений, но большую роль играет размер и расположение фистулы. При операциях по поводу пузырно-влагалищных свищей трансвагинальный доступ наиболее физиологичен, но правомерны и другие доступы (трансвезикальный, тансабдоминальный, лапароскопический), к каждому из которых существуют свои показания и противопоказания. Так. пластика пузырно-влагалищных свищей трансвезикальным доступом абсолютно показана при:
- свищах, расположенных вблизи устьев мочеточников, предварительная катетеризация которых невозможна;
- вовлечении устьев мочеточников в рубцовый процесс или их смещении в просвет фистулы;
- комбинированных мочеточниково-пузырно-влагалищных свищах;
- сочетании пузырно-влагалищной фистулы с обструкцией тазовых отделов мочеточников;
- лучевых стенозах влагалища.
В последнее время лапароскопический доступ при пузырно-влагалищных свищах обретает всё больше сторонников.
Для закрытия пузырно-влагалищных свищей многие авторы используют способ Лацко. Суть операции состоит в ушивании дефекта мочевого пузыря после широкой мобилизации последнего и тканей влагалища вокруг свищевого отверстия и иссечения краёв свища. Затем, в отличие от фистулопластики по Симсу, сшивают переднюю и заднюю стенку влагалища в зоне свища. Операция позволяет сберечь часть влагалища, что немаловажно для сохранения сексуальной функции больных. A.M. Weber и соавт. (2004) считают, что этот метод подходит для ликвидации простых пузырно-влагалищных возникших после гистерэктомии, когда фистула располагается вблизи купола влагалища.
Успех любой операции, особенно пластической, зависит не только от тщательной предоперационной подготовки, но и от правильного ведения послеоперационного периода. Мочевой пузырь дренируют уретральным катетером на срок от семи дней до 3 нед (в зависимости от сложности операции). Перед удалением уретрального катетера некоторые авторы рекомендуют выполнять цистограмму. Антибактериальные препараты назначают с учётом чувствительности микробной флоры мочи.
Во избежание спазмов мочевого пузыря в послеоперационном периоде ряд авторов рекомендуют назначать антихолинергические препараты (оксибутинин, толтеродин). Также рекомендовано применение мазей, содержащих эстрогены, до операции и в течение 2 нед после неё. Всем больным после пластических операций по поводу такого заболевания, как мочеполовые свищи рекомендуют воздерживаться от половой жизни в течение 2-3 мес.
По данным разных авторов, при трансвагинальной фистулопластике успеха удаётся добиться в 77-99% наблюдений, при трансабдоминальном доступе – в 68-100% случаев. C.R. Chappie (2003) считает, что при соблюдении основных принципов оперативного лечения простых пузырно-влагалищных свищей оно успешно в 100%. Существует опыт оперативного лечения 802 пациенток с пузырно-влагалищными свищами. После первой операции по поводу пузырно-влагалищных свищей положительных результатов удалось добиться у 773 (96,4%) больных, после второй – ещё у 29 (99,5%) женщин.
При мочеточниково-влагалищных свищах выбор способа реконструктивной операции зависит от локализации повреждения мочеточника и его близости к мочевому пузырю. Учитывая то, что в большинстве наблюдений в результате гинекологических операций мочеточник повреждается вблизи мочевого пузыря, целесообразно выполнение уретероцистонеостомии. По данным литературы. эффективность оперативного лечения мочеточниково-влагалищных свищей достигает 93%.
Оперативная коррекция уретро-влагалищных свищей – трудная задача. Это обусловлено небольшими размерами органа, в связи с чем после иссечения рубцово-изменённых тканей образуется большой дефект, при зашивании которого возникает натяжение тканей и возможно развитие стриктуры мочеиспускательного канала. Её дефект закрывают собственными тканями, лоскутом из мочевого пузыря. Кроме того, используют лоскут Мартиуса, слизистую оболочку влагалища, буккальный лоскут. В тех случаях, когда фистула расположена в проксимальном отделе мочеиспускательного канала, задача врача состоит не только в закрытии дефекта, но и в восстановлении функции сфинктера.
Источник
