При мочеиспускании матка приходит в тонус

Самый частый “навешанный” диагноз в Российском акушерстве это “гипертонус матки”. Почему “навешанный”? Потому, что:
– во-первых этого диагноза не существует ни в одной стране мира с хорошей медициной; этого диагноза нет в перечне “Международной классификации болезней” – один из основных международных медицинских документов, с которым сверяются все медицинские системы мира;
– во-вторых за этим диагнозом ровным счетом ничего не стоит (не повышается риск самопроизвольного выкидыша/преждевременных родов).
Матка по своему строению – это мышца. Есть поперчнополосатые мышцы – мышцы рук, ног например. Есть гладкие мышцы. Они входят в строение мочевого пузыря, кишечника, матки. Какое основное свойство мышцы (не важно поперечнополосатой или гладкой)? Основное свойство любой мышцы – это сокращение. Итак матка – это мышца, а не кисель. Мыщце свойственно сокращение. Следовательно, матка имеет право на сокращение. Если бы это было не так, то человечество рожало бы каким-то совершенно другим способом.
Вы чихаете или кашляете – матка сокращается (вы можете это чувствовать в виде напряжения внизу живота, а можете никак не чувствовать). Вам делают УЗИ – мышца матки может сократиться (опять же Вы можете это почувствовать или нет; доктор может это увидеть на УЗИ). Вы долго ходили – мышца матки может сократиться. Все это говорит о том, что Вы живой человек и матка как и любой другой орган реагирует на внешние и внутренние стимулы. Причем это абсолютно нормально. Так же нормально как кишечник начинает сокращаться в ответ на поступление в него пищи (это называется “перистальтика”), как мочевой пузырь сокращается в ответ на накопление определенного объема мочи (называется “позыв на мочеиспускание”). Таким образом, сокращения матки (то, что в Российской медицине называют “гипертонус матки) – это часть нормальной физиологии матки.
Но ведь самопроизвольный выкидыш и преждевременные роды тоже сопровождаются сокращениями матки. А ведь и то и другое не является нормой. И выкидыш и преждевременные роды – это патология. Так как же различить где гипертонус матки – это норма, а где – патология?
Действительно, регулярные маточные сокрашения характерны для самопроизвольного выкидыша и преждевременных родов. Когда у женщины есть тянущие боли внизу живота и/или схваткообразные ощущения внизу живота или чувство напряжения живота трудно понять по внешним проявлениям – это что, нормальные физиологические сокращения или начало самопроизвольного выкидыша или преждевременных родов? Разобраться в ситуации помогает УЗИ и консультация гинеколога. Если по данным УЗИ шейка матки длинная (как правило 3 см и более) и внутренний зев закрыт, сердцебиение у плода есть, то значит беспокоящие Вас симптомы – физиологические маточные сокращения. Если шейка матки резко укорочена и внутренний зев открыт более чем на 5 мм или нет сердцебиение у плода, тогдагинеколог сделает заключение о начале прерывания беременности ( в зависимости от срока либо выкидыш, либо преждеверменные роды).
Физиологические маточные сокращения – очень, очень часто возникают на протяжении беременности. Причем, чем больше срок беременности, тем чаще. Считают, что матка так тренируется перед предстоящими родами. Физиологические маточные сокращения могут возникать в связи с физической активностью. Они, как правило, не имеют какой-либо регулярности, появляются от случая к случаю и проходят в состоянии покоя. Основным отличием физиологических маточных сокращений от патологических – это, то, что они никогда не приводят к укорочению шейки матки и раскрытию внутреннего зева по данным УЗИ.
Поэтому, если у Вас появились боли внизу живота или чувство напряжения матки или схваткообразные ощущения внизу живота – прилягте, постарайтесь расслабиться, выпейте сладкого чаю. Если на этом фоне Ваши симптомы драматически уменьшились (интенсивность снизилась более, чем на 50%) или они совсем прошли, то значит у Вас был эпизод физиологического гипертонуса матки.
Если несмотря на отдых, симптомы сохраняются, приобретают регулярность (частота ощущений возрастает, уменьшается временной интервал между ощущениями), появляются дополнительные симптомы (например тошнота/рвота, кровянистые выделения из половых путей), то нужно быстрее встретиться с врачом гинекологом и сделать УЗИ, что бы оценить сердцебиение плода и состояние шейки матки.
Физиологический гипертонус не повышает частоту самопроизвольных выкидышей, не повышает частоту преждевременных родов. Проблема в том, что ни один врач гинеколог сразу и без УЗИ не может сказать: это что, физиологический гипертонус или нет. Только время (симптомы были, но прошли) или УЗИ (шейка матки – длинная и закрыта) являются подспорьем, которое может отличить физиологический тонус от угрозы прерывания беременности.
В норме в заключение УЗИ должна быть информация не о наличии или отсутствии гипертноуса матки, а информация о состоянии шейки матки/сердцебиении плода (если это первые 12 недель беременности).
Резюме:
– не бойтесь диагноза “гипертонус матки” если есть длинная ( 3 и более см) и закрытая шейка матки
Консультация гинеколога
Акушер-гинеколог, к.м.н. Борисова Александра Викторовна
Источник
Гипертонусом матки называют склонность ее мышечного слоя к сокращению задолго до срока предполагаемых родов. Такое состояние расценивается большинством акушеров-гинекологов как возможная угроза прерывания беременности. Именно поэтому в подобном состоянии женщинам обычно рекомендуют покой и назначают средства, снижающие сократительную активность гладких мышц.
Гипертонус матки: что это значит?
Матка женщины состоит из трех слоев: периметрия – внешнего покрова матки, миометрия, представляющего собой три слоя мышечной ткани, и эндометрия, выстилающего матку изнутри. Именно средний слой, миометрий, отвечает за состояние мышечного тонуса матки. Во время беременности он расслабляется и растягивается, создавая комфортные условия для плода, и только накануне родов начинает активно сокращаться, помогая ребенку родиться. Однако случается и сокращение миометрия «вне графика», раньше положенного времени, что иногда относят к причинам, приводящим к прерыванию беременности.
Повышенная сократительная способность гладкой мускулатуры (миометрия) задней стенки матки обычно не рассматривается как серьезная проблема. Конечно, тянущие боли в пояснице и тяжесть в области крестца доставляют неудобства женщине, но они не угрожают течению беременности. Для снятия болевого симптома можно по согласованию с врачом принимать разрешенные беременным лекарственные препараты. В некоторых случаях гипертонус задней стенки протекает вообще бессимптомно, а диагностировать его можно только с помощью УЗИ или во время осмотра у гинеколога.
Совсем иное – гипертонус передней стенки матки. При появлении его признаков женщина должна срочно обратиться к врачу для диагностики. Симптомы гипертонуса матки при беременности в этом случае могут быть следующими:
- Ноющие боли в нижней части живота, сходные с менструальными и иногда отдающие в промежность. Если боли повторяются – это может служить сигналом начала преждевременных родов или возможного выкидыша.
- Появление чувства «распирания» и тяжести в области половых органов.
- Ощущение «окаменения» живота, что свидетельствует о напряжении мышечного слоя матки.
- Учащение мочеиспускания и боли в области прямой кишки, напоминающие позывы на дефекацию.
- Возможно появление сокращений по всему животу.
- Выделения и кровотечения. Как для матери, так и для плода особенно опасно обильное кровотечение, поскольку оно является показателем серьезной патологии, например отслаивания плаценты или выкидыша. Но даже при незначительных выделениях визит к врачу откладывать не рекомендуется.
Такое состояние может расцениваться врачами как угроза прерывания беременности. Повышенный тонус матки при беременности и его симптомы особенно опасны во время первого триместра, поскольку, даже если нет угрозы самопроизвольного аборта, из-за чрезмерно высокого тонуса нарушается формирование трофобласта – предшественника плаценты, а это может впоследствии проявиться нарушением нормального кровотока и гипоксией плода.
После двадцатой недели сокращения матки чаще всего говорят не о гипертонусе, а о ложных схватках Брэкстона-Хикса, не ведущих к раскрытию шейки матки, а значит, и не угрожающих течению беременности. Они нерегулярны, не слишком болезненны, ощущаются как чувство сжатия в области матки, продолжающееся около одной-двух минут.
Почему тонус может повышаться и как определить опасное состояние
К высоким факторам риска возникновения гипертонуса матки относят невынашивание предыдущей беременности; ОРВИ, перенесенные во время беременности; заболевания щитовидной железы (гипо- и гипертериоз); возраст беременной до 18 или после 35 лет; неблагополучную обстановку в семье, влияющую в том числе на эмоциональное состояние женщины; наличие вредных привычек; тяжелые условия труда.
Рассмотрим причины, взывающие гипертонус, немного подробнее.
- Основная причина гипертонуса матки при беременности – гормональный дисбаланс . Основной гормон, влияющий на протекание беременности, – прогестерон – снижает чувствительность миометрия к различным факторам, способным стимулировать сокращения, и ослабляет саму сократительную способность мышц матки. Но спровоцировать повышенный тонус могут другие состояния, такие как гиперандрогения – увеличенная выработка мужских половых гормонов, и гиперпролактинемия – повышенный синтез пролактина – гормона, влияющего на репродуктивную систему женщины.
- Еще одна причина – это генитальный инфантилизм , то есть недоразвитие половых органов, в том числе и матки. Слишком маленькая матка неспособна полноценно растягиваться при развитии беременности, что и ведет к ее гипертонусу.
- Растяжение стенок матки из-за многоплодной беременности , слишком крупного плода или многоводия.
- Физические или эмоциональные нагрузки . Исследования подтверждают, что женщины с повышенным гипертонусом матки отличаются и высоким уровнем тревожности[1], часто обусловленным объективными внешними факторами – конфликтами в семье, условиями и характером работы. Проблемы в коллективе и в отношениях с руководством, тяжелый физический труд, работа в ночные смены или на вредном производстве, частые командировки – все это может обусловить гипертонус матки и создает неблагоприятный фон для вынашивания плода.
- Структурные патологические изменения тканей матки , такие как эндометриоз, гипоплазия, эндометрит.
- Инфекционное и вирусные заболевания , в том числе урогенитальные инфекции. Любой воспалительный процесс влияет на физиологию матки, снижая способность ее стенок к растяжению, а воспаление яичников нередко становится причиной гормональной недостаточности.
- Миома матки . Наличие у женщины этой доброкачественной опухоли, особенно большого размера, увеличивает риск появления гипертонуса и даже выкидыша. Это связано с уменьшением свободного места для развития плода и повышением сократительной активности самой матки под воздействием простагландинов, выделяемых при разрушении миомы.
Как же определить повышенный тонус матки при беременности? Выявить гипертонус врач может тремя способами:
- Осмотр и пальпация. В норме матка находится в расслабленном состоянии, живот беременной мягкий, но при наличии гипертонуса во время пальпации матка ощущается твердой, в тяжелых случаях – «окаменевшей». При этом обычно безболезненная процедура вызывает у женщины дискомфорт и боль.
- УЗИ . На исследовании ультразвуком можно достоверно определить тотальное или локальное напряжение мышечного слоя матки. Локальный тонус матки женщина может даже не ощущать, его диагностируют только на УЗИ. Если же повышенный тонус выявляется на месте крепления хориона или плаценты, это может быть чревато их отслойкой и требует немедленного медицинского вмешательства.
- Тонусометрия. Если необходимо, подтвердить повышенный тонус матки можно с помощью специального обследования – тонусометрии, во время которого датчиком измеряется биоэлектрическая активность мышц.
Дополнительную информацию дает и прослушивание сердцебиения плода . При гипоксии, вызванной гипертонусом, частота сердечных сокращений существенно увеличивается.
Способы снять гипертонус
В тяжелых случаях врач может рекомендовать полный покой, вплоть до срочной госпитализации и постельного режима. Но если причин для экстренных мер нет, то можно сохранять повседневную активность, разумеется, исключив физические и эмоциональные нагрузки.
Во-первых , частично снять гипертонус можно с помощью бандажа, который поддерживает живот, тем самым убирая напряжение со спины. Врачи рекомендуют носить бандаж с 17-18-й недели, а подбирать его тип нужно исходя из индивидуальных особенностей беременной.
Во-вторых , уменьшить тонус матки помогает специальная гимнастика. Например, очень хороший результат дает известное большинству с детского сада упражнение «кошка»: находясь в коленно-локтевом положении, плавно выгнуть спину, задержаться так на несколько секунд и расслабить поясницу. Еще, как ни парадоксально, расслабить мышцы матки помогают специальные дыхательные упражнения. Дышать нужно глубоко и медленно, расслабив мышца лица и полностью сосредоточившись на процессе. Можно, например, представлять себе, как воздух сначала наполняет легкие, а затем покидает их.
В-третьих , обязательна диета. Прежде всего придется исключить все тонизирующие напитки: кофе, чай, какао, не говоря о газированных напитках, содержащих кофеин. Желательно ограничить употребление фастфуда и чрезмерно жирных блюд, майонезных и масляных соусов. Нет запрета на нежирное мясо, более того, говядина, крольчатина, мясо птицы необходимы – это источник белка, железа и, что самое главное при гипертонусе, магния. Магний способствует расслаблению гладкой мускулатуры. Другие его пищевые источники – овес, гречка, хлеб с отрубями, орехи.
И наконец , в сложных случаях врач назначает медикаментозное лечение. В курс обычно входят дротаверин и другие препараты, способствующие снижению тонуса матки (спазмолитики). Если доказано, что гипертонус вызван гормональным дисбалансом, врач может назначить средства на основе прогестерона.
Если проявления гипертонуса возникли на фоне эмоционального возбуждения, рекомендуются успокоительные препараты, однако большинство из них, в том числе экстракт пустырника и валерианы, запрещены к применению во время беременности, особенно в первом триместре. Гипертонус матки и эмоциональная неуравновешенность часто возникают при дефиците магния, и, чтобы улучшить состояние, необходимо устранить гипомагниемию. Препараты магния нормализуют работу нервной системы, снимают нервное напряжение, оказывают мягкий расслабляющий эффект и снижают интенсивность болей внизу живота порой уже через неделю применения.
Вообще магний давно известен как средство снижения тонуса матки. Традиционно в подобных ситуациях рекомендовали магнезию – магния сульфат. Но при пероральном употреблении – это слабительное, которое может еще больше усилить гипертонус. Внутримышечное его введение крайне болезненно (сульфат магния – соль), а внутривенное – прерогатива врачей.
Поэтому сейчас при повышенном тонусе матки назначают современные препараты магния, особенно его комбинацию с витамином В6.
Итак, гипертонус матки в первой половине беременности может способствовать ее преждевременному прерыванию. Поэтому не стоит пытаться диагностировать и лечить повышенный тонус самостоятельно. При появлении болей внизу живота, похожих на менструальные, лучше успокоиться, сделать гимнастику, способствующую расслаблению гладких мышц, и затем обратиться к врачу за дальнейшими рекомендациями.
Источник
Один из неприятных моментов, который может подстерегать женщину при беременности – это состояние матки в тонусе. Как справиться с этим состоянием, чем оно может угрожать и как распознать его по характерным симптомам – читайте в этой статье.
Как проявляется тонус матки при беременности?
Матка представляет собой орган, полый внутри, а снаружи состоящий из нескольких слоев. Верхний наружный слой (периметрий) представляет собой слизистую оболочку, средний слой (миометрий) – это мышцы, а внутрениий слой (эндометрий) – еще одна слизистая оболочка.
Сокращается матка именно благодаря мышечной ткани – миометрию: этот слой «организует» схватки и «руководит» родовым процессом, выталкивая плод наружу. Конечно, на протяжении всей беременности миометрий должен находиться в расслабленном состоянии, чтобы плод спокойно и комфортно развивался внутри матки – такое состояние принято называть нормальным тонусом. Если роды еще не начались, но матка внезапно начинает сокращательные движения, такое состояние называют повышенным тонусом или гипертонусом матки при беременности.
Это не всегда представляет собой проблему или опасность, потому что сам посебе процесс мышечных сокращений является физиологически нормальным, да и многие врачи считают периодические маточные сокращения естественными. Разумеется, это происходит только в том случае, если, помимо тонуса матки, у беременной нет дополнительных симптомов, которые сигнализируют о серьезных проблемах. На самом деле, такое отношение к проблеме гипертонуса матки вполне логично, поскольку даже при зевании или смехе у человека происходят сильные мышечные сокращения, и матка в них тоже участвует. Еще более сильные сокращения матки происходят, к примеру, в процессе оргазма или во время психологического напряжения (при стрессе или гинекологическом осмотре).
И все же различие в состояниях тонуса матки существуют, и заключаются они во времени напряжения мышц. Проблем и дискомфортных ощущений не доставляют кратковременные состояния тонуса матки при беременности, а вот долгое пребывание в гипертонусе может быть не только болезненным, но и опасным и для плода, и для вынашивания беременности.

В чем заключается опасность?
Главная опасность заключается втом, что тонус матки при беременности на ранних сроках может привести к выкидышу, а на более поздних сроках – к преждевременным родам. Тонус матки на ранних сроках беременности (а точнее – сразу после зачатия) случается чаще, потому что в этот период плодное яйцо старается прикрепиться к маточной стенке, в результате чего мышцы матки напрягаются. Излишнее напряжение способно отторгнуть плодное яйцо – по этой причине и происходит выкидыш.
Часто гинекологи упоминают о так называемых «тренировочных схватках», имея в виду состояние гипертонуса матки накануне родов. Такие «тренировки» не опасны, поскольку матка просто подготавливается к предстоящему родовому процессу.
Но если до родов еще есть время, то гипертонус матки представляет собой не просто дискомфортное состояние, порой оно является опасным для здоровья и жизни плода. К примеру, напряжение маточных мышц влияет на пуповинные сосуды: когда они пережимаются под давлением мышц матки, ребенок получает значительно меньше кислорода, и возникает состояние гипоксии. Питательных веществ ребенку тоже начинает не хватать, и это грозит возникновением гипотрофии – остановкой развития и роста ребенка.
Почему возникает гипертонус
Поводом для тонуса матки при беременности могут быть самые разные обстоятельства. Уже было сказано, что даже физиологические причины способны привети матку в тонус. Однако причинами гипертонуса чаще всего являются проблемы и патологии беременности.
Вот основные из них:
- На ранних сроках беременности может возникнуть ситуация, связанная с дефицитом прогестерона – гормона, который в организме беременной вырабатывает желтое тело на протяжении первых четырех месяцев после зачатия. Желтое тело появляется в тот момент, когда оболочка (фолликул) раскрывается и из него выходит яйцеклетка. Прогестерон необходим, чтобы создать условия в эндометрии для прикрепления плодного яйца к стенке матки: с его помощью гладкая мускулатура матки расслабляется, не давая ей прийти в тонус, и плодное яйцо спокойно имплантируется. При дефиците прогестерона возникает сильное напряжение – гипертонус, который мешает процессу имплантации.
- Избыток в организме беременной мужских гормонов тоже способен привести матку к состоянию гипертонуса. Поэтому гинеколог всегда тщательно отслеживает гормональный фон будущей матери.
- Если беременность сопровождают симптомы токсикоза (в первую очередь – частая рвота), то они заставляют мышцы брюшной полости сильно сокращаться, и матка тоже оказывается под влиянием этого процесса. На ранних сроках избавиться от токсикоза полностью практически невозможно, но хотя бы частично снимать его симптомы необходимо, чтобы облегчить состояние беременной и предотвратить гипертонус матки.
- При аномальном формировании матки (к примеру, двурогая, седловидная матка или другие патологии) тоже может возникать состояние гипертонуса, при этом риск невынашивания беременности серьезно увеличивается. О подобных патологиях женщине желательно узнавать не после зачатия, а гораздо раньше. Зная о наличии этих проблем и посвятив в них гинеколога, женщина будет полностью информирована о том, как себя вести и чего избегать на ранних сроках беременности.
- Еще одной причиной тонуса матки при беременности может являться резус-конфликт. При отрицательном резус-факторе крови у женщины и положительном – у ее партнера организм беременной может расценивать плод в качестве инородного тела. И чтобы его отторгнуть, тонус матки будет повышаться.
- Воспаления и инфицирование половых органов и матки также могут вызывать гипертонус. Помимо симптомов гипертонуса, беременная отметит боли, зуд в промежности, патологический характер выделений.
- При многоплодной беременности или очень крупных размерах плода, а также при многоводии стенки матки могут сильно растянуться – это также способно спровоцировать гипертонус.
- Также причинами гипертонуса матки могут стать новообразования и аборты, психологическое напряжение и даже проблемы с перистальтикой кишечника (в частности – повышенное газообразование) – все эти негативные моменты тоже отражаются на состоянии маточной мускулатуры.
При этом важно понимать, что самостоятельно пытаться ставить себе диагноз и определять причину гипертонуса матки – не только бесполезное занятие, но и потеря времени, в течение которого врач может провести профессиональную диагностику и предпринять все, чтобы снять гипертонус матки и сохранить беременность.

Симптомы гипертонуса матки
Самостоятельно понять, что матка находится в тонусе, несложно. Ведь симптомы тонуса матки при беременности настолько очевидны и ощутимы, что их нельзя перепутать с другими проявлениями.
Так во время гипертонуса на ранних сроках беременности женщина ощущает тянущую боль (она может переходить на крестец или поясницу) и увеличение тяжести в нижней части живота. Эти ощущения могут напоминать боли при месячных.
Во втором и третьем триместрах ощущения будут похожими, но к ним прибавляются и дополнительные – сжатие и состояние затвердевания в области матки и живота. При этом также могут появляться и мажущие выделения кровянисто-алого цвета. Если подобные симптомы у вас возникли внезапно – необходимо срочно обратиться к врачу, а лучше – вызвать Скорую помощь. До ее приезда постарайтесь прийти в состояние психологического равновесия, подышать, успокоиться. Раньше времени паниковать не стоит, поскольку при раннем обращении беременность чаще всего можно сохранить.
Иногда матка может приходить в тонус, но при этом не «заявлять» об этом какими-либо симптомами.
Как диагностируют состояние гипертонуса матки
Для диагностики матки в состоянии тонуса обычно проводится:
- осмотр на гинекологическом кресле: как правило, опытный врач сразу заметит такое состояние матки;
- УЗИ, на котором хорошо заметны не просто состояние гладкой мускулатуры, но даже степень патологии (первая или вторая) и ее локализация (на передней или задней стенке матки); все это поможет определить, в каком именно месте матка изменила свою форму и где именно прикрепилось плодное яйцо;
- кроме того, для измерения маточного тонуса используются определенные приборы, однако в их применении нет особой необходимости, поскольку диагностировать тонус несложно, а вот понять причину, которая к нему привела – значительно труднее.
Можно ли лечить тонус матки при беременности?
Итак: врач сообщил вам, что матка находится в тонусе. Надо ли что-то предпринимать?
- Во-первых, внимательно выслушайте рекомендации доктора: он подробно расскажет, насколько серьезно ваше положение, почему оно возникло и какие существуют риски; если риск невысок, то врач назначит амбулаторное лечение и будет наблюдать ваше состояние на каждом приеме.
- Во-вторых, даже находясь дома, необходимо будет какое-то время придерживаться постельного режима и, скорее всего – принимать спазмолитические средства – папаверин или но-шпу. Возможно, в дополнение к спазмолитикам для снятия тонуса будет назначен также магний В6 и пустырник. Данные средства помогут только снять симптомы (то есть сам тонус), а для лечения его причин доктор будет выбирать индивидуальную схему. К примеру, если причиной гипертонуса стал дефицит прогестерона, то будут назначены препараты, содержащие данный гормон. При повышенном содержании мужских гормонов беременной выпишут антиподы. При изменении перистальтики кишечника помогут средства, снижающие газообразование, а при токсикозе необходимо будет принимать средства для снятия тошноты. Также индивидуальное лечение будет назначено при возникновении резус-конфликта (обычно при этом назначается прививка гамма-глобулина на 28 неделе беременности и в течении 72 часов после родов).
- В третьих, при серьезном положении и безуспешных попытках снять гипертонус матки врач, скорее всего, предложит беременной госпитализацию и наблюдение в больнице. Здесь женщина сможет вести более спокойный образ жизни (не отвлекаясь на домашние дела, уборку и т. д.), а врачи будут не просто наблюдать за ее состоянием, но и в случае критической ситуации быстро примут меры, снимут резко образовавшийся тонус матки и предотвратят преждевременные роды.
- В четвертых, если гипертонус снять не удалось, а беременность уже достигла 28 недель, то женщине необходимо будет срочно подготовиться к родам. Несмотря на то, что плод при этом останется недоношенным, у него есть все шансы выжить и остаться здоровым – состояние и технические возможности современной медицины позволяют этого добиться.
- В пятых, если гипертонус матки спровоцировал роды раньше, чем на 28 неделе беременности, врачи будут стараться остановить родовой процесс. С этой целью может применяться токолитическая терапия, при которой используются специальные средства и препараты, быстро расслабляющие гладкую мускулатуру матки. Очень важно провести терапию своевременно, чтобы сохранить ребенку жизнь. И поскольку довести беременность до 28 недели является очень важной медицинской задачей, врачи предпринимают для этого все попытки.
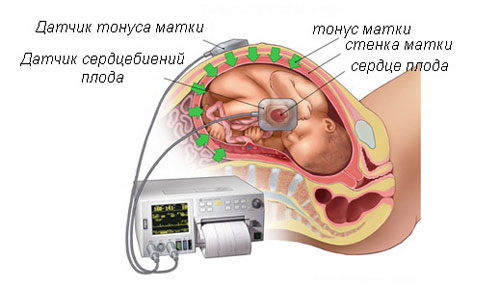
Необходимо ли ложиться в стационар?
Предложение о госпитализации чаще всего очень расстраивает беременных, особенно тех, кому необходимо оставаться дома из-за второго ребенка или продолжать ходить на работу из-за важного проекта. В таких ситуациях женщины часто отказываются уезжать из дома в больницу, обещая доктору не перенапрягаться, своевременно принимать лекарства и в случае чего – вызывать Скорую помощь.
Увы, невозможно предсказать развитие событий в каждой конкретной ситуации, ведь в одном случае риск преждевременных родов действительно очень велик из-за высокого тонуса матки, а в других его можно избежать. В любом случае решение необходимо будет принять самой беременной, ведь задача врача – информировать ее о возможных рисках и предложить возможность госпитализации. Возможно, стоит поискать выход из положения, попросив, к примеру, помощи у родственников или друзей, а на работе – понимания у коллег.
Можно ли справиться с тонусом матки при беременности самостоятельно?
Иногда снять небольшой тонус матки можно и самостоятельно, даже без использования медикаментов. Для этого применяют:
- Определенные упражнения, одно из которых – «кошечка». Встаньте в положение «стола» (на четвереньки с ровной спиной), теперь немного поднимите голову и таз вверх, прогибая вниз поясницу. Примите обратное положение: голова и копчик перемещаются вниз, а поясница стремится вверх, постепенно скругляясь. Повторите несколько раз упражнение и затем полежите на спине в расслабленном положении не менее часа.
- Расслабить гладкую мускулатуру матки поможет и расслабление лицевых мышц. Для этого сделайте следующее упражнение: сидя или стоя, начинайте дышать ртом, опустите голову к животу, максимально расслабляя мышцы шеи и лица. Немного постойте в таком положении, стараясь отпустить все мысли.
- Положение «стола» в целом очень благоприятно сказывается на состоянии матки, а если еще немного опустить верхнюю часть тела вниз, приняв упор на локтях, то матка окажется в состоянии «подвешенности» и расслабится еще больше. Поэтому, почувствовав симптомы гипертонуса, постарайтесь сразу принять такое положение и побыть в нем, пока ситуация не стабилизируется.
- При необходимости к упражнениям можно добавить прием спазмолитиков и успокоительных средств, которые одобрит ваш врач. Если же состояние гипертонуса продолжает сохраняться – не стоит ждать долго, лучше вызвать Скорую и принять предложение о госпитализации.
Как избежать гипертонуса
Безусловно, лучше избежать гипертонуса матки, чем затем пытаться с ним справиться.
Важными профилактическими мероприятиями являются:
- исключение в период беременности серьезных физических нагрузок и переживаний;
- соблюдение режима дня (сна и отдыха) и полноценной диеты;
- исключение вредных привычек (курения и употребления алкоголя), которые не только способны спровоцировать гипертонус матки, но и усилить риски дополнительными патологиями;
- своевременное посещение врача-гинеколога, проведение необходимых и рекомендованных исследований – особенно, если беременная причислена к группе риска.
Конечно, в большинстве случаев у беременной удается снять тонус матки, сохранить беременность и свести к минимуму возможные последствия этого состояния для плода. И все же избежать подобных ситуаций будет гораздо надежнее.

Применение свечей с папаверином
В качестве одного из основных препаратов, способных расслабить гладкую мускулатуру матки, врачи рекомендуют применять спазмолитик папаверина гидрохлорид. Этот препарат разрешен к применению при беременности, поэтому женщины часто применяют его самостоятельно.
Папаверин выпускается в различных формах, но для беременных как правило рекомендуют применять ректальные свечи: они не оказывают неблагоприятного воздействия на плод, а при угрозе выкидыша быстро снижают и усиленный кровоток в плаценте, и гипертонус матки. Иногда врачи назначают для применения не свечи, а внутривенные инъекции папаверина, но исключительно в условиях стационара и под наблюдением.
В период беременности многие женщины часто прибегают к помощи папаверина. Одни регулярно применяют его для снижения гипертонуса матки, другие – довольно редко, чтобы снизить последствия стресса и усталости (особенно, если работа беременной связана с долгим нахождением на ногах). В таких случаях папаверин быстро оказывает помощь, снимая гипертонус и устраняя возможные риски.
Чтобы убедиться в безопасности и эффективности средства, необходимо внимательно изучить его инструкцию по применению. В ней не упоминается о негативном влиянии препарата на организм беременной и плода. Однако даже при этом не следует назначать себе папаверин самостоятельно, обязательно проконсультируйтесь с врачом о возможности его регулярного применения.
Влияние папаверина гидрохлорида на организм является спазмолитическим, при этом средство действует не только на гладкую мускулатуру матки, но и на мышцы остальных органов дыхательной, половой, мочевыделительной систем, а также на гладкую мускулатуру желудочно-кишечного тракта. Препарат способен расширять сосуды гладких мышц, помогая снизить давление и стабилизировать кровоток. Во время беременности папаверин назначается для того, чтобы снять спазмы с внутренних органов, а также с периферических сосудов и сосудов головного мозга, улучшить кровоток в плаценте и снять гипертонус матки. Необходимо знать, что перед применением ректальных свечей рекомендуется провести очищение кишечника.
Прежде, чем начать применение папаверина во время беременности, необходимо проконсультироваться с врачом по поводу точной дозировки препарата. Обычной дозировкой является использование суппозиториев 2 раза в сутки, но в некоторых случаях это необходимо делать 4 раза с равными временными промежутками. В зависимости от состояния беременной и сохранения симптомов, доктор определит, как долго надо продолжать лечение: в одном случае терапия может дать эффект уже через сутки, в другом – лечение затянется на месяц и более.
Ректальная свеча сразу попадает в прямую кишку и под влиянием температуры тела растворяется. При этом из нее высвобождается действующее вещество, оно проникает в кровоток, а через него – доставляется ко всем органам, попутно оказывая влияние на сосудистую систему. Папаверин помогает снизить тонус с маточной мускулатуры, снять напряжение и болевые ощущения, понижает кровяное давление – на поздних сроках беременности многие женщины нуждаются именно в такой помощи.
Применять препарат вагинально запрещено, поэтому беременной необходимо помнить о его исключительно ректальном применении.
Противопоказания к использованию папаверина
Несмотря на благоприятное воздействие, противопоказания и ограничения к применению у папаверина все же существуют. К примеру, беременным с пониженным давлением не стоит его принимать, поскольку препарат оказывает выраженное гипотензивное действие.
В каких случаях папаверина гидрохлорид запрещено принимать при беременности:
- если женщина страдает глаукомой;
- при тахикардии и нарушениях сердечного ритма;
- если существует атриовентрикулярная блокада;
- при почечной или печеночной недостаточности;
- при аллергии на любой компонент препарата;
- с осторожностью ректальные свечи папаверина гидрохлорид стоит использовать при проблемах работы надпочечников, нарушениях функции гипофиза, при диагнозе гипотиреоза;
- во время грудного вскармливания папаверин использовать не рекомендуется, хотя в инструкции об этом нет никаких предупреждений; если у вас все-таки возникнет необходимость использовать ректальную свечу в период лактации – лучше заранее запастись банком грудного молока и ненадолго прервать кормление грудью;
- и, конечно, не следует применять свечи с папаверином слишком часто: соблюдайте точные рекомендации врача и дозировки, чтобы избежать негативных последствий.
Источник
