При мочеиспускание моча попадает в почки
Движение мочи из почки. Наполнение мочевого пузыря и его тонуса) Движение мочи из почки через мочеточник в мочевой пузырь. Выделяемая из мочевого пузыря моча имеет по существу тот же состав, что и жидкость, покидающая собирательные протоки: состав мочи практически не меняется на всем пути продвижения от лоханок через мочеточники в мочевой пузырь. Моча, вытекающая через собирательные протоки в чашечки, растягивает их, увеличивая естественную частоту сокращений, что, в свою очередь, приводит к активации перистальтических сокращений, которые распространяются по направлению к лоханке, затем вниз по мочеточнику, изгоняя мочу по направлению к мочевому пузырю. Стенки мочеточников содержат гладкие мышцы, иннервируемые симпатическими и парасимпатическими нервами, а также интрамуральными нервными сплетениями, распространяющимися по всей длине мочеточников. Как и у других структур, имеющих висцеральную гладкую мускулатуру, стимуляция парасимпатических волокон усиливает, а симпатических – тормозит перистальтику мочеточников.
Мочеточники впадают в мочевой пузырь, прободая детрузор в области мочевого треугольника. В норме эта часть мочеточника проходит в толще стенки пузыря в косом направлении на протяжении нескольких сантиметров. Обычно детрузор, находясь в тоническом сокращении, закрывает вход в мочеточник, предотвращая таким образом заброс мочи по направлению к почке во время мочеиспускания или при сдавлении мочевого пузыря. Каждая перистальтическая волна, проходящая по мочеточнику, повышает давление в данной области настолько, что раздвигает стенки мочеточника, пережатые детрузором, позволяя моче поступать в мочевой пузырь. У некоторых лиц часть мочеточника, впадающая в пузырь, короче обычного, поэтому сокращения детрузора во время мочеиспускания не всегда полностью перекрывают просвет мочеточника. В результате небольшое количество мочи из пузыря забрасывается назад, возникает пузырно-мочеточниковый рефлюкс, что может приводить к расширению мочеточника, а в тяжелых случаях – к увеличению давления в лоханках и структурах мозгового слоя, вызывая их повреждение. Ощущения боли в мочеточниках и мочеточнико-почечный рефлекс. Мочеточники обильно снабжены нервными волокнами, проводящими болевую чувствительность. При закупорке мочеточника (например, камнем) возникает выраженный спазм стенки, сопровождаемый сильной болью. Болевые импульсы способствуют также рефлекторной активации симпатических волокон, иннервирующих почку, в результате происходит сужение артериол почки и снижение выделения мочи. Данный эффект носит название мочеточнико-почечного рефлекса, он препятствует чрезмерному поступлению жидкости в лоханку при непроходимости мочеточника.
б) Наполнение мочевого пузыря и его тонус. Цистометрия. На рисунке выше приведены ориентировочные изменения давления внутри мочевого пузыря при его заполнении мочой. В пустом пузыре давление около нуля, при поступлении в него 30-50 мл мочи давление возрастает, достигая 5-10 см вод. ст. Дальнейшее наполнение пузыря до 200-300 мл сопровождается небольшим ростом давления. Постоянный уровень давления обусловлен собственным тонусом стенки мочевого пузыря. Когда его объем становится более 300-400 мл, возникает быстрый подъем давления. Быстрые подъемы давления при наполнении мочевого пузыря возникают периодически, их продолжительность составляет несколько секунд, иногда – более 1 мин. Давление в пузыре меняется от нескольких сантиметров водного столба до более 100 см вод. ст. Колебания давления, вызванные рефлексом мочеиспускания и зарегистрированные на цистометрограмме, называют мочеиспускательными волнами. Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021 – Также рекомендуем “Рефлекс мочеиспускания. Воздействие головного мозга на мочеиспускание” Оглавление темы “Физиология почек и их функция”: 1. Физиология почек. Регуляция водного и электролитного баланса 2. Строение почек. Кровоснабжение почек 3. Физиология нефрона. Корковые и юкстамедуллярные нефроны 4. Физиология мочевого пузыря. Иннервация мочевого пузыря 5. Движение мочи из почки. Наполнение мочевого пузыря и его тонус 6. Рефлекс мочеиспускания. Воздействие головного мозга на мочеиспускание 7. Атония мочевого пузыря. Непроизвольный мочевой пузырь 8. Образование мочи почками. Скорость клубочковой фильтрации 9. Клубочковая фильтрация почек. Состав клубочкового фильтрата 10. Фильтрационная способность клубочка. Зависимость скорости клубочковой фильтрации |
Источник
Одной из основных проблем урологии на сегодня являются инфекции мочевыделительной системы. Этим сводным термином именуют микробно-воспалительные поражения, затрагивающие как одну или обе почки, так и мочеточники, мочевой пузырь и уретру. Основными причинами этих инфекционных поражений становятся бактерии, попадающие в мочевую систему восходящим путем (из уретры вверх, что более типично для женщин) или гематогенным, лимфогенным путем. Проявления данных патологий крайне неприятны – возникает боль в животе или паху, жжение и дискомфорт при отделении мочи, общее недомогание, лихорадка. Что же стоит знать об инфекциях мочевого тракта?
Инфекции мочевыводящих путей
Многие специалисты считают воспалительные поражения мочевой системы единой проблемой, не разделяя их на отдельные локализации, например, цистит (поражение мочевого пузыря) или пиелонефрит (воспаление почек). Они именуют воспаление единым термином ИМП – или инфекция мочевыделительных путей, считая, что при ней, так или иначе, затрагивается не один орган, а вся система в целом.
ИМП – это одна из тех неприятных урологических проблем, с которыми многие люди (особенно женщины) сталкиваются хотя бы единожды в жизни, и, вероятно, никогда не забудут крайне неприятные, болезненные и дискомфортные ощущения. С проявлениями инфекции, локализованной преимущественно в области мочевого пузыря, и несколько реже – почки, в стационар или поликлинику обращаются миллионы пациентов в год. Понимание того, почему возникает мочевыделительная инфекция, может в значительной степени предотвратить боль и дискомфорт, которые могут ее сопровождать.
Роль почек и мочевого пузыря
Во-первых, для того, чтобы понять, как могут возникнуть проблемы с мочевыводящими путями, необходимо немного вспомнить анатомию мочевыделительной системы. Моча – это жидкие отходы организма, вырабатываемые в процессе мощной и непрерывной системы фильтрации в почках. Обе почки обильно кровоснабжаются, отфильтровывая из крови все отработанные продукты метаболизма, минералы и избыток воды. Из почек моча по мочеточникам поступает в мочевой пузырь. Там она хранится до тех пор, пока не будет выведена из организма через мочеиспускательный канал после позыва к мочеиспусканию при наполнении мочевого пузыря.
Что вызывает ИМП: роль бактерий
Если объяснить совсем просто, ИМП может возникнуть, когда бактерии попадают в мочеиспускательный канал, проникают в мочевой пузырь или поражают одну или обе почки. У каждого человека на планете есть значительное количество бактерий на коже промежности, окружающей прямую кишку и половые органы. Инфекции чаще бывают женщин в силу особенностей анатомии: в частности, у женщин уретра короче, чем у мужчин, а также лежит ближе к прямой кишке, что увеличивает вероятность попадания бактерий в мочевые пути и вызывает инфекцию. Половой акт привносит в область уретры еще больше бактерий, особенно если для предохранения используется диафрагма или спермицидная смазка.
Каковы симптомы ИМП: жжение, боль, недомогание
У большинства здоровых людей, которые потребляют достаточное количество жидкости, моча должна быть почти без запаха или, в некоторых случаях, иметь только небольшой запах аммиака. Иногда одним из ранних признаков надвигающейся ИМП является отчетливый необычный запах или мутный вид мочи. Резкий, неприятный или необычный запах может указывать на инфекцию мочевых путей или мочекаменную болезнь, особенно если он также сопровождается появлением мутности мочи, хлопьев или слизи. Эти признаки требуют немедленного обращения к врачу и проведения анализов. Если выявить симптомы максимально рано, есть больше шансов вылечить инфекцию, прежде чем возникнут более неприятные проявления.
Эти менее приятные симптомы ИМП могут включать боль в животе, чувство жжения при мочеиспускании или желание часто мочиться (императивные позывы), даже если отхождение мочи минимальное или вообще отсутствует. При отделении мочи возможна боль над лобком, особенно в конце опорожнения или ощущение сильного жжения, «битого стекла» в уретре. Пациент также может обнаружить, частичную утрату контроля над мочевым пузырем во время эпизода ИМП. Инфекции мочевыводящих путей, которые достигли почек, могут включать не только эти симптомы, но и часто сопровождаются болью в спине и лихорадкой.
Как распознать поражения мочевого пузыря или почек
При первых признаках симптомов ИМП важно как можно скорее обратиться к врачу. Особенно такая инфекция опасна будущих матерей, грозя инфицированием плода и осложнениями гестации. Чтобы диагностировать ИМП, врачу потребуется исследование образца мочи и забор крови. Моча будет исследована на наличие специфических бактерий или лейкоцитов, которые могут указывать на инфекцию. В анализе крови будут обнаружены маркеры воспалительной реакции.
В случае инфекции мочевого пузыря эти ИМП, как правило, легко лечатся курсом антибиотиков и усиленным потреблением жидкости. В более редком случае, когда бактерии достигают почки, ИМП иногда бывает сложнее лечить, пациенту может потребоваться более интенсивное лечение в стационаре. В более серьезных случаях инфекции мочевыводящих путей антибиотики могут потребоваться внутривенно, а затем проводится курс пероральных антибиотиков в течение нескольких дней или недель. Во всех случаях, продолжительность лечения будет в значительной степени зависеть от тяжести инфекции и типа микробов, локализации процесса. И всякий раз, когда врач назначает антибиотики, крайне важно осуществлять прием всех лекарств в точных дозировках, предписанных для того, чтобы инфекция не вернулась, и все бактерии были полностью уничтожены.
Как можно предотвратить ИМП?
Одним из наиболее эффективных способов предотвращения ИМП является соблюдение правил личной гигиены. К счастью, простые шаги, такие как мочеиспускание после половой близости, регулярное мытье области гениталий мягким мылом и теплой водой, а для женщин – использование туалетной бумаги с протиранием гениталий от лобка к анусу при посещении туалета могут помочь не допустить попадания бактерий в уретру. Стоит обсудить с врачом наиболее безопасные методы контрацепции, если ранее были эпизоды инфекции или признаки цистита.
Еще один доступный каждому, очень простой и эффективный совет для предотвращения ИМП – это достаточное потребление жидкости. Обеспечение того, чтобы в организме было необходимое количество жидкости на должном, физиологическом уровне, является ключом к поддержанию здоровья, в том числе и урологического. Помимо прочего, человек никогда не должен «задерживать» свою мочу слишком долго, из-за чего мочевой пузырь перерастягивается, но и спешить с мочеиспусканием, принудительно посещая туалет каждый час – не стоит. Обязательно нужно помочиться, как только почувствовался позыв, плюс, важно прилагать сознательные усилия, чтобы полностью опорожнить мочевой пузырь каждый раз, когда человек мочится. Не должно оставаться ощущения, что в пузыре осталась моча. Оба действия могут увеличить шансы на удаление микробов, вызывающих ИМП, из тела, тем самым снижая риск развития инфекции.
Пройдите тестПодозрение на наличие заболевания почекОпределить – страдают ли ваши органы выделения или нужна ли им помощь врача, поможет наш тест.
Использованы фотоматериалы Shutterstock
Источник
Анурия – это состояние при котором количество выделяемой мочи не превышает 100 мл/24 часа. Выделение мочи в количестве менее 400 мл/24 часа называется олигурией. На вероятность развития олигоанурии указывает диурез менее 20 мл в час (в норме: <60 мл / час).
В любом случае синдром анурии требует срочного выяснения и лечения в специализированных учреждениях. Любое промедление с проведением диагностических и лечебных мероприятий значительно ухудшает прогноз, ставя под угрозу жизнь пациента.
Важные особенности анурии
Анурия проявляется даже при нормальном потреблении жидкости. Это значит, что несмотря на поступление жидкости, возникают трудности с мочеиспусканием. Нормальный диурез для взрослого человека – суточное количество мочи (в течение 24 часов) около 1500 мл.
До анурии пациент может испытать состояние, называемое олигурией – уменьшение мочеиспускания до 500 мл мочи в течение 24 часов при регулярном приеме жидкости.
Нельзя путать эти состояния с полиурией. В отличие от анурии и олигурии, полиурия подразумевает мочеиспусканию большого количества мочи (более 3 л мочи в течение 24 часов).
Ежедневное количество жидкости, выводимой из организма, должно примерно соответствовать количеству, потребляемому человеком в течение дня. Изменение суточной нормы диуреза вызывает накопление в организме токсичных продуктов и продуктов жизнедеятельности.
Причины анурии
Причины анурии могут быть преренальными (экстраренальными), почечными и постренальными.
- Преренальный тип – относится к проблемам вне почек, которые влияют на выведение мочи. Примеры преренальной причины анурии – сердечная недостаточность и снижение кровотока через почки – обезвоживание.
- Почечный тип связан с проблемами с почками – токсическим повреждением почек, вызывающим проблемы с экскрецией.
- Постренальный тип – анурия вызывается проблемами, которые возникают после того, как кровь покидает почки. Постренальными причинами могут быть диабет, почечная непроходимость, тромб или опухоль.
Некоторые из наиболее частых причин анурии:
- Диабет. Может привести к диабетическому кетоацидозу (тяжелому метаболическому расстройству), что, в свою очередь, может привести к анурии.
- Камень в почках. Если камень слишком большой, он может препятствовать выделению мочи, вызывая боль и другие осложнения.
- Высокое кровяное давление. Высокое кровяное давление может в конечном итоге повредить артерии вокруг почек и нарушить нормальное функционирование.
- Почечная недостаточность. Происходит, когда почки больше не могут выполнять свои ключевые функции, включая выведение мочи (снижение почечной фильтрации).
- Сердечная недостаточность. В этом состоянии сердце не может снабжать организм достаточным количеством крови. Это может замедлить функционирование организма и, следовательно, работу почек по выведению мочи.
- Новообразования. Опухоли в почках могут влиять на работу почек и препятствовать мочеиспусканию, т.е. способствовать снижению диуреза.
![]() Мочекаменная болезнь
Мочекаменная болезнь
Преренальная анурия
Преренальная анурия – это состояние, при котором почки не производят мочу из-за уменьшения кровотока через почки и нарушения процесса фильтрации в почках. В целом почечная анурия чаще всего возникает как следствие недостаточности кровообращения, что приводит к снижению среднего артериального давления и уменьшению почечной перфузии.
Следовательно, все состояния, которые приводят к гипотонии (низкому артериальному давлению) и гиповолемии, могут привести к преренальной анурии. К ним относятся:
- все виды кровотечений, которые могут привести к состоянию шока;
- потеря жидкости через желудочно-кишечный тракт – сильная рвота, обильная диарея – особенно у детей;
- ожоги;
- кишечная непроходимость;
- перитонит;
- панкреатит;
- застойная сердечная недостаточность;
- инфаркт миокарда;
- электролитные нарушения – гипонатриемия, гипокалиемия, гиперкальциемия, гипохлоремический алкалоз;
- нефротический синдром;
- гепаторенальный синдром;
- сепсис;
- тромбоэмболия легочной артерии;
- двусторонняя непроходимость почечных кровеносных сосудов – эмболия и тромбоз;
- передозировка препаратами и др.
Панкреатит
Перитонит
Почечная анурия
Это прямое поражение основных анатомических и функциональных единиц почки – нефрона. Поражения клубочков или канальцев могут быть результатом действия различных воспалительных, токсических или аллергических токсинов.
Из воспалительных процессов в первую очередь возникает острый гломерулонефрит. Однако хронический гломерулонефрит в его терминальной фазе также часто сопровождается олигоанурией, поскольку нефрон распадается в этой фазе, так что оставшиеся нефроны не могут обеспечить значительный диурез. Редкая причина почечной анурии – тяжелая форма острого пиелонефрита.
![]() Острый пиелонефрит
Острый пиелонефрит
Нефротоксические вещества, способные остановить работу почек, включают:
- растворители – метиловый спирт, гликоль, четыреххлористый углерод;
- пестициды;
- тяжелые металлы – ртуть, свинец, мышьяк, висмут, кадмий, уран;
- антибиотики – прежде всего аминогликозиды.
Чрезвычайно важная причина для почечной анурии – острый тубулярный некроз (ОТН), который указан как причина преренальной анурии, что подтверждает ранее заявленное утверждение о связи между различными формами анурии.
Другими причинами почечной анурии могут быть:
- септицемия;
- ошибки переливания крови;
- коллагеноз – узелковый панартериит, диссеминированная красная волчанка;
- злокачественная гипертензия;
- механическая желтуха;
- внутрисосудистый гемолиз (гемоглобинурия);
- порфирия;
- подагра;
- миелома;
- амилоидоза.
Постренальная анурия
Возникает из-за непроходимости мочевыводящих путей. Причиной обструкции этих путей чаще всего являются конкременты (камни), оставшиеся на пути удаления, затем стриктуры (сужение) мочеточника, сдавление (давление) опухолью, отслоившиеся сосочки при папиллярном некрозе.
Последствия обструкции мочеточника зависят прежде всего от продолжительности обструкции, а затем от наличия или отсутствия инфекции.
Производство мочи в почках продолжается до тех пор, пока давление в мочевыводящих путях не достигнет уровня эффективного фильтрационного давления. Помимо местных изменений в самом мочеточнике, особенно неблагоприятное влияние на почечную гемодинамику оказывает повышенное внутрипросветное давление.
Вскоре после непроходимости мочевыводящих путей в почках возникают патолого-анатомические изменения в виде отека, очагов некроза, инфаркта, ишемии и спазма. Эти изменения особенно выражены, когда непроходимость сменяется инфекцией, что случается очень часто.
Таким образом, длительная обструкция может привести к необратимому повреждению почечной паренхимы и нарушению функции почек.
Симптомы и признаки анурии?
Общая симптоматика анурии зависит от заболевания, которое привело к анурии, и, следовательно, зависит от степени тяжести травмы, интоксикации или инфекции.
Особые симптомы анурии в первые дни не особо выражены. Единственный ранний симптом анурии – прекращение мочеиспускания. Возможные сопутствующие симптомы могут включать диарею или рвоту, быструю утомляемость, похудание, апатию.
![]() Прекращение мочеиспускания
Прекращение мочеиспускания
На более позднем этапе появляются явные признаки острого уремического синдрома, которые распространяются практически на все системы органов:
- желудочно-кишечные симптомы, в том числе кровотечения в виде гематемезиса и мелены;
- симптомы со стороны дыхательных путей;
- признаки поражения нервной системы вплоть до комы и т. д.
Нелеченная почечная недостаточность, вызванная анурией, переносится организмом примерно 8-10 дней, после чего наступает смерть в состоянии уремии.
Как диагностируется анурия?
Поскольку постренальная или урологическая анурия диагностируется быстрее всего и лучше всего поддается лечению, в неясных случаях пациента с анурией следует сначала обследовать урологически с целью подтверждения или исключения предполагаемой постренальной причины анурии.
Для определения причины анурии необходимы следующие тесты:
- анализ мочи – определение концентрации Na (натрия) и креатинина;
- общий анализ крови;
- биопсия небольшого образца ткани почек;
- в сложных случаях – МРТ или КТ.
![]() Анализ крови и мочи
Анализ крови и мочи
На постренальную анурию указывают анамнестические данные о перенесенном калькулезном заболевании:
- самопроизвольное удаление конкрементов или «песка»;
- распад камней с помощью ДУВЛ или уретерореноскопических средств;
- ранее проведенные операции по поводу камней мочевыводящих путей и т.
Особенно ценны анамнестические данные о почечной колике, которая непосредственно предшествовала анурии, что указывает не только на этиологию анурии, но и позволяет предположить, что это пациент только с одной функциональной почкой. Также важны данные о проведенных гинекологических операциях или обширных операциях на органах малого таза.
При анурии мочевой пузырь пуст, а при задержке – полон мочи. Здесь следует отметить, что «урологическая» анурия, как правило, бывает полной, тогда как при преренальной и почечной анурии часто обнаруживается меньшее количество мочи (примерно до 100 мл).
Параллельно с выполнением других экстренных диагностических процедур проводятся лабораторные анализы.
- Анурия характеризуется повышением уровня креатинина и мочевины в сыворотке в зависимости от продолжительности анурии.
- Также существует тенденция к дисбалансу электролитов, наиболее важным из которых является повышение уровня калия в сыворотке крови из-за его кардиотоксических эффектов.
Из-за недостаточного выведения и увеличения продукции кислотных эквивалентов возникает метаболический ацидоз, а из-за упомянутых нарушений органов дыхания есть склонность к респираторному ацидозу.
Дальнейшая диагностическая процедура постренальной анурии – это визуализация нативного уротракта, которая может указывать на одностороннюю или двустороннюю закупорку мочеточника конкрецией (окклюзия камня), если камень непрозрачен для рентгена, прозрачен на рентгеновских снимках (как в случае уратного литиаза).
Внутривенная пиелография (ВВП) – очень важный диагностический метод, но ее использование при «урологической» анурии ограничено из-за повышенного уровня мочевины и креатинина. А именно, если уровень креатинина выше 350 ммоль/л, урографической картины органов мочевыделительной системы ожидать нельзя.
Затем показана ретроградная пиелография, при которой для введения контраста в мочевыводящие пути используется мочеточниковый зонд, и в то же время это терапевтическая процедура, поскольку она позволяет осуществить отвод мочи из расширенной канальцевой системы.
Очень важные данные о верхних мочевых путях дает эхосонография – УЗИ почек. Это обследование позволяет понять состояние почечной паренхимы, степень дилатации пиелокаликсовой системы и начальной части мочеточника, наличие камня в почке, включенного в начальную или конечную часть мочеточника, и т. д.
Как лечится анурия?
Лечение исключительно этиологическое, то есть направлено на устранение причины анурии. Важно обратиться к врачу и вовремя выяснить причину.
- Пациентам, страдающим анурией из-за диабета, следует обращать внимание на контроль количества сахара в крови. Важно соблюдать диету и принимать лекарства, назначаемые при диабете.
- Больным, у которых анурия вызвана камнями или опухолями почек, чаще всего проводят хирургическое вмешательство, химиотерапию или лучевую терапию для ее удаления или уменьшения.
- Людям с повышенным артериальным давлением рекомендуется изменить образ жизни, чтобы уменьшить стресс. Также рекомендуется определенная диета и упражнения.
- Почечную недостаточность можно лечить диализом (удаление излишков жидкости и электролиз крови) или трансплантацией почки.
Контроль количества сахара в крови
Диализ
Суточное потребление жидкости ограничено объемом мочи, выделенной в предыдущий день, увеличенным за счет внепочечных потерь (например, рвоты).
Успех лечения анурии также зависит от возбудителя, раннего выявления и тяжести возбудителя.
Анурия – осложнения
Если функция выведения мочи не улучшается, анурия может быть опасной для жизни. Организм может переносить анурию максимум 8-10 дней, после чего она переходит в хроническую форму. Затем может возникнуть острый уремический синдром – повышение концентрации мочевины (основного продукта жизнедеятельности) в крови.
Одно из основных осложнений анурии – почечная недостаточность, которая может быть хронической. В случае хронической почечной недостаточности чаще всего требуется трансплантация почки или диализ.
Источник

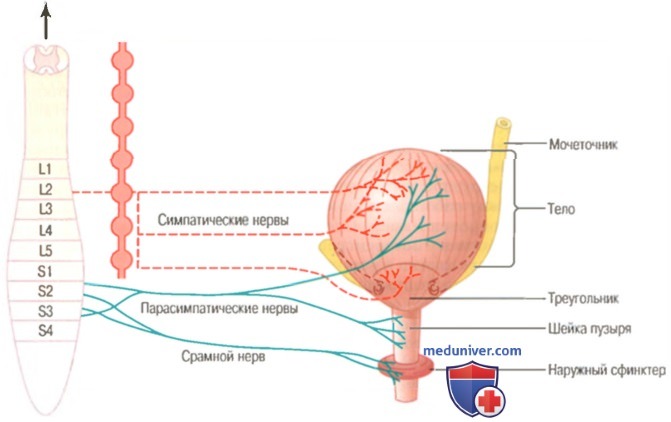 Мочевой пузырь и его иннервация
Мочевой пузырь и его иннервация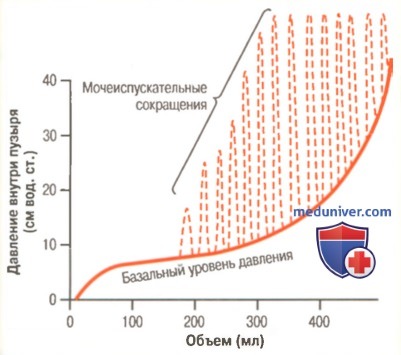 Нормальная цистометрограмма, на которой пунктиром показаны быстрые колебания давления, вызванные рефлексом мочеиспускания
Нормальная цистометрограмма, на которой пунктиром показаны быстрые колебания давления, вызванные рефлексом мочеиспускания