При кольпите частые позывы к мочеиспусканию
Если у вас совпадает больше 80% перечисленных симптомов, то настоятельно рекомендуем вам обратиться к врачу за консультацией.

Кольпит или вагинит – это воспаление слизистой оболочки влагалища. Патология является одним из наиболее распространенных заболеваний женских наружных половых органов. В клинической практике наиболее часто встречается специфический вагинит, вызванный половыми инфекциями. Неспецифический кольпит, являющийся результатом активации условно-патогенной флоры, нечастый диагноз, ассоциированный, в основном, со снижением иммунитета.
Классификация
 Принципиальное значение имеет разделение воспалительного процесса по причине возникновения:
Принципиальное значение имеет разделение воспалительного процесса по причине возникновения:
Специфический кольпит диагностируется при туберкулезном воспалении влагалища, а также при попадании на его слизистую оболочку бактерий, передающихся половым путем. Он может быть вызван хламидиями, гонококками, трихомонадами, трепонемами, гарднереллами, а также комбинациями этих возбудителей.
Неспецифический кольпит вызывается активацией условно патогенной флоры, которая в норме присутствует в организме. Нарушение нормальной микрофлоры влагалища приводит к тому, что воспаление возникает под воздействием стафилококка, кишечной палочки, протея, грибов рода Кандида и прочих возбудителей.
Неинфекционный кольпит представляет наименее численную группу заболевания. В таких случаях воспаление возникает при аллергии, раздражении латексом, тампонами или растворами для спринцевания.
Исходя из характера протекания воспалительного процесса, различают следующие виды:
Острый кольпит диагностируется при выраженной клинической картине заболевания, которое протекает не больше двух недель. Это наиболее частая форма, диагностируемая у 70-80 процентов пациенток.
Подострый кольпит представляет собой стадию заболевания, через которую процесс переходит в хроническую форму. Данная стадия развития определяется при вялотекущем воспалении сроком от двух недель до двух месяцев.
Хронический кольпит – воспалительный процесс, протекающий более двух месяцев. Особая форма воспаления – хронический рецидивирующий вагинит, симптомы которого появляются больше трех раз за год, чередуясь с периодами ремиссии.
Причины и механизм развития
Непосредственными причинами специфического воспаления являются бактерии, которые передаются половым путем. Это происходит при частой смене партнеров, незащищенном акте и случайных сексуальных связях. Попадая на стенки влагалища, патогенные микроорганизмы проникают внутрь эпителиальный клеток, вызывая характерный воспалительный процесс. Иногда он проявляется не сразу, а через определенный отрезок времени, называемый инкубационным периодом. Это существенно усложняет поиск источника заражения и восстановления всей инфекционной цепочки.
Немного сложнее происходит развитие неспецифического вагинита. Микрофлора влагалища у здоровой женщины представлена сочетанием доброкачественных бактерий (палочек Додерляйна) и условно-патогенных микроорганизмов. Последние представлены в меньшем количестве, поэтому их наличие не сопровождается никакой клинической симптоматикой. Существует целый ряд предрасполагающих факторов, которые приводят к уменьшению количества палочек Додерляйна и активации условно-патогенной флоры. Они и вызывают неспецифический кольпит у женщин:
Механические, химические или физические повреждения слизистой оболочки.
Врожденные или приобретенные анатомические особенности наружных половых путей.
Заболевания эндокринной системы, приводящие к нарушению гормонального баланса.
Длительный бесконтрольный прием антибиотиков, влияющих на нормальную микрофлору.
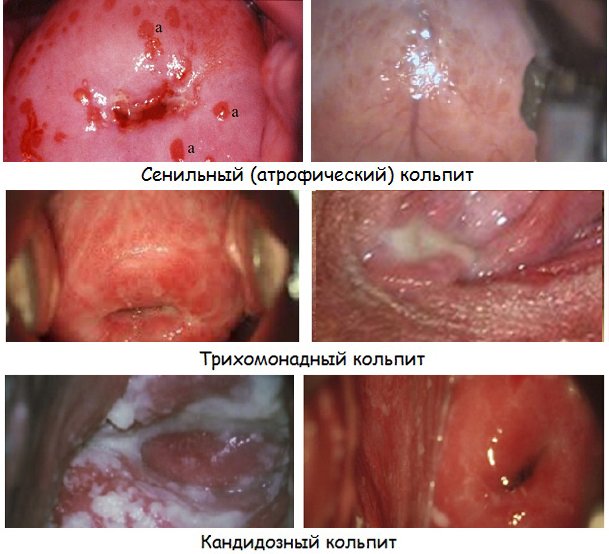
Нарушения питания слизистой оболочки, что отмечается в старческом возрасте и имеет название атрофического кольпита.
Местные аллергические реакции слизистой оболочки на презерватив, мази, тампоны, свечи.
Несоблюдения правил интимной гигиены.
Нарушения иммунитета различной природы.
Неинфекционный кольпит, который может быть вызван некоторыми перечисленными факторами (раздражение, аллергия), протекает под видом местной воспалительной реакции. При этом не происходит нарушения нормальной микрофлоры влагалища.
Отдельную группу представляет собой воспаление, возникающие после аборта, родов или операций. В его развитии принимает участие раздражение половых путей, которое накладывается на нарушенную микрофлору при ослабленном иммунитете. В некоторых источниках послеродовой кольпит рассматривают как отдельную нозологию, требующею специального подхода.
Симптомы кольпита
Клинические проявления отличаются в зависимости от стадии воспалительного процесса. Наиболее яркой клиническая картина является при острой форме воспаления влагалища, когда женщины обнаруживают следующие симптомы:
Патологические выделения из половых путей. Нередко по их характеру можно предварительно установить природу заболевания. Белые творожистые выделения характерны для грибкового воспаления слизистой оболочки. Оно встречается наиболее часто, поэтому такой симптом знаком практически каждой женщине. Зеленоватые выделения с рыбным запахом присущи гарднерелез, а пенистые желто-зеленые – трихомонаде. При гонорее и хламидиях развивается гнойный кольпит, который в последнем случае может сопровождаться еще и кровянистыми выделениями.
Зуд и жжение во влагалище или его преддверии – части наружных половых органов, располагающейся между малыми половыми губами и входом во влагалище.
Боль внизу живота и области влагалища, которая усиливается после или во время сексуального акта, при физических нагрузках или во время мочеиспускания.
Частые позывы к мочеиспусканию. В тех случаях, когда они являются непродуктивными, их называют ложными или императивными.
При визуальном осмотре женщина может увидеть такие признаки кольпита, как покраснение и отек наружных половых органов.
Тяжелые формы заболевания приводят к глубокому поражению стенок влагалища, распространению воспалительного процесса на шейку матки или мочевой пузырь. Это может сопровождаться повышением температуры тела, общей слабостью, потливостью и недомоганием.
При хроническом течении воспаления клиника острого вагинита чередуется с бессимптомными периодами ремиссии. Нередко повторяющиеся обострения приводят к астено-невротическому синдрому. В таких случаях вагинальный кольпит приводит к раздражительности, бессоннице, упадку сил, а иногда даже к тяжелой депрессии.
Диагностика кольпита
 На начальном этапе исследования диагностика заключается в выяснении жалоб пациентки, а также истории ее заболевания. После этого проводится объективное обследование, состоящее из следующих процедур:
На начальном этапе исследования диагностика заключается в выяснении жалоб пациентки, а также истории ее заболевания. После этого проводится объективное обследование, состоящее из следующих процедур:
Визуальный осмотр наружных половых органов (клитора, половых губ, устья мочеиспускательного канала). В пользу вагинита может свидетельствовать наличие отека, покраснения кожи и слизистых оболочек, трещины и изъязвления.
Бимануальное исследование, заключающееся в пальпации матки и ее придатков, проводится для выявления осложнений вагинита, а также сопутствующих заболеваний внутренних половых органов.
Осмотр влагалища и шейки матки в зеркалах. Это базовое исследование в гинекологии позволяет рассмотреть слизистые оболочки, отметить наличие воспаления, а также оценить характер выделений. Осмотр в зеркалах позволяет установить очаговый или диффузный характер вагинита.
Кольпоскопия – осмотр слизистой влагалища под многократным увеличением. Она дает возможность визуализировать незаметные глазу признаки воспалительного процесса и сделать фото пораженной зоны. При кольпоскопии проводится ряд химический реакций с секретом влагалища, благодаря чему можно установить характер воспаления.
Перечисленные методики обследования дают возможность диагностировать воспалительный кольпит и установить предположительную причину заболевания. Для подтверждения последней проводится ряд лабораторных исследований:
Микроскопия влагалищных выделений в некоторых случаях дает возможность установить причину воспаления. Часто на основании ее результатов назначается антибактериальная терапия.
Бактериологический посев выделений на питательную среду. Этот метод позволяет точно определить возбудителя и его чувствительность к антибиотикам. Основной недостаток исследования – продолжительность. Нередко для получения результатов требуется до 7 дней. За это время, при правильном лечении, болезнь может уже регрессировать.
Полимеразная цепная реакция (ПЦР)дает возможность в кратчайшие сроки установить причину воспаления. Точность диагностической процедуры приближается к 100%. Но высокая стоимость исследования не позволяет ему обрести широкое клиническое распространение.
Мазок на цитологию и УЗИ органов малого таза могут быть использованы как вспомогательные процедуры для выявления осложнений.
Помимо специфических методов исследования, женщины должны сдать общий анализ крови, мочи, анализы на ВИЧ и сифилис. Это входит в перечень обязательных исследований и нередко помогает врачу при назначении терапии.
Лечение кольпита
Лечение направлено на ликвидацию возбудителя и восстановление нормальной микрофлоры влагалища. Самолечение часто заканчивается неполным выздоровлением и хронизацией процесса. Это может приводить к серьезным последствиям, вплоть до инфекции внутренних половых органов и развития бесплодия. Курс лечения может быть прописан только гинекологом после комплексного обследования.
Этиотропное лечение
Главным направлением в лечении является устранение возбудителя. Терапию должна получать не только больная женщина, но и ее половой партнер, который, вероятнее всего, является носителем инфекции, даже если она не имеет клинических проявлений.
Бактериальный кольпит, вызванный неспецифической или некоторыми видами специфической флоры, лечится антибиотиками. Поскольку выявление возбудителя на ранних стадиях заболевания затруднено, терапию начинают с антибиотиков широкого спектра действия. В гинекологической практике наиболее распространенными и эффективными считаются азитромицин, доксициклин, тетрациклин, цефапексим.
При клинической картине трихомонадного вагинита используются противопротозойные средства (метронидазол). Нередко их применяют в комплексе с антибиотиками.
Кандидозный вагинит, широко известный как «молочница», хорошо отвечает на терапию противогрибковыми препаратами (флуконазол, кетоконазол).
Редкие случаи вирусного воспаления требуют назначения противовирусных средств (ацикловир, интерферон).
Антибиотики и противовирусные препараты чаще назначаются в виде таблеток, а противогрибковые средства – вагинальных свечей. Тяжелые инфекции половых путей могут требовать инъекционной терапии.
Средства для восстановления микрофлоры
Залогом успешного лечения является не только устранение возбудителя, но и восстановление нормальной микрофлоры влагалища. Это повышает защитные свойства организма и препятствует рецидиву заболевания. Среди множества бактериальных препаратов предпочтение следует отдавать лекарственным средствам в виде свечей. Оказывая местное воздействие, они обладают достаточной эффективностью. Среди распространенных препаратов можно выделить ацилак, вагилак, лактобактерин и бификол.
Немедикаментозное лечение
На стадии выздоровления хорошие результаты наблюдаются после использования физиотерапии. Она уменьшает воспалительный процесс и стимулирует восстановления нормального эпителия слизистой оболочки влагалища. Среди физиотерапевтических процедур используют УФ-облучение, УЧВ, ультрафонофорез и СМВ-терапию.
Во время лечения женщине необходимо придерживаться ряда рекомендаций, которые могут ускорить процесс выздоровления:
Необходимо ежедневно проводить гигиенические процедуры интимной зоны растворами антисептиков. Можно использовать как натуральные компоненты (отвар ромашки), так и лекарственные средства.
Во время лечения необходимо полностью исключить половые контакты, поскольку это служит дополнительным раздражающим фактором для слизистой оболочки влагалища.
Рекомендуется использовать нижнее белье из натуральных материалов, ежедневно менять его, стирать антиаллергенным порошком и обязательно гладить перед надеванием.
В период лечения женщине необходимо придерживаться диеты с исключением острых, соленых продуктов и алкогольных напитков. В рационе должны преобладать кисломолочные продукты, свежие овощи и фрукты, обогащенные витаминами.
При неосложненном течении заболевания, курс лечения не превышает 7 дней. По исчезновению клиники заболевания, на 5 день после менструации должны быть взяты мазки из влагалища. При наличии бактериального роста патогенной флоры, женщинам показан курс профилактического лечения.
Профилактика кольпита
 Специфическая профилактика заболевания не используется, поскольку оно может быть вызвано большим количеством возбудителей. Неспецифическая профилактика заключается в соблюдении ряда мероприятий:
Специфическая профилактика заболевания не используется, поскольку оно может быть вызвано большим количеством возбудителей. Неспецифическая профилактика заключается в соблюдении ряда мероприятий:
Половые отношения должны происходить с постоянным партнером. При смене сексуального партнера обязательно необходимо пользоваться барьерными средствами контрацепции – презервативами.
Соблюдение правил интимной гигиены. Современные гели могут содержать большое количество синтетических веществ, способных вызвать аллергию. Необходимо с осторожностью применять новые интимные гели, отдавая предпочтение натуральным продуктам.
Контрацептивы, тампоны, гели, свечи также могут быть причиной аллергической реакции. Предпочтение следует отдавать натуральным компонентам и производителям с мировым именем.
Регулярные профилактические осмотры у гинеколога являются залогом женского здоровья. Независимо от наличия или отсутствия проблем со здоровьем половых органов, женщины ежегодно должны обследоваться у гинеколога.
Подводя итог, необходимо отметить, что кольпит – частое заболевание половых органов, которое может быть вызвано большим количеством возбудителей, чему способствует еще большее количество факторов риска. Вагинит может вызвать восходящую инфекцию внутренних органов, имеющую серьезные последствия для репродуктивного здоровья. Лечение заболевания не всегда эффективно. Часто оно имеет хроническое течение с постоянными рецидивами. В таких условиях на первое место выходит профилактика кольпита, которая может предостеречь от неприятных симптомов и длительного лечения. Каждая женщина должна следить за своим здоровьем, соблюдать интимную гигиену и проходить регулярные осмотры у гинеколога.
Источник
Дата публикации 29 ноября 2019Обновлено 22 сентября 2020
Определение болезни. Причины заболевания
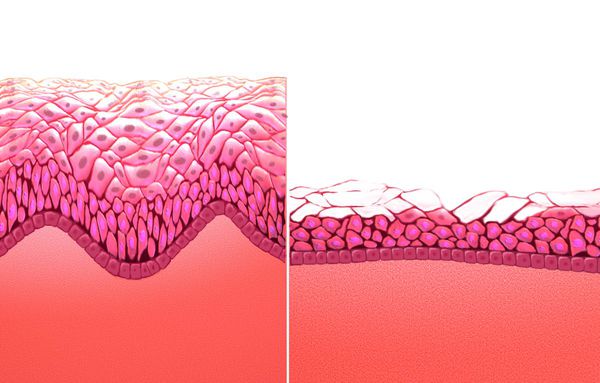
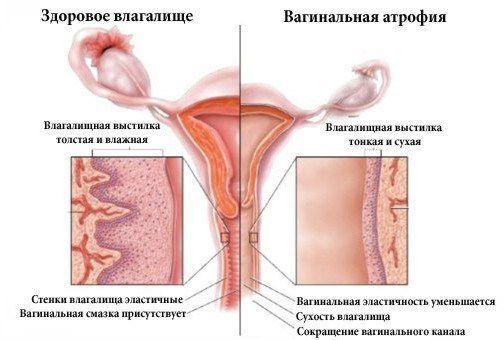
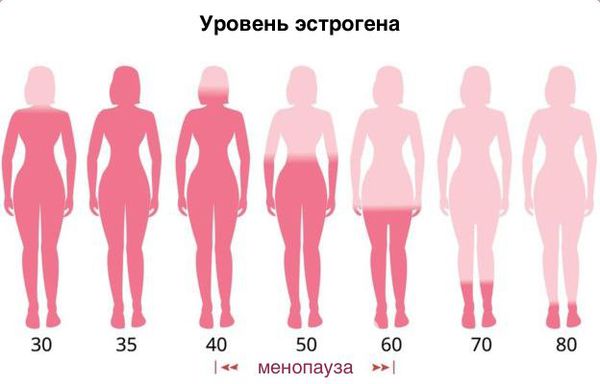
Атрофический кольпит (вагинальная атрофия, генитоуринарный синдром) — это состояние влагалища, которое характеризуется атрофическими изменениями (истончением слизистой, сухостью, нарушением защитных функций тканей), и связано с дефицитом воздействия эстрогенов и других гормонов на слизистые. Чаще всего возникает в менопаузе.

Согласно МКБ-10 имеет код N95.2. Однако в настоящее время термин “атрофический кольпит” считается устаревшим: во-первых, атрофия не всегда сопровождается воспалением (кольпит), хотя оно и является предрасполагающим фактором [1]. Во-вторых, атрофические изменения происходят не только изолированно во влагалище, но и в мочеиспускательном канале, мочевом пузыре, мышцах и связках тазового дна. Это связано с общим эмбриональным происхождением органов полового тракта и мочевых путей, из-за чего на них воздействуют одни и те же гормоны [2].
В 2014 году Международное общество по изучению сексуального здоровья женщин и Североамериканское общество по менопаузе рекомендовали заменить термин “вульвовагинальная атрофия” на термин “менопаузальный генитоуринарный синдром” (genitourinary syndrome of menopause) или “урогенитальный синдром”, поскольку он характеризует комплексные изменения в половом и мочевом трактах, вызванные снижением уровня эстрогенов в постменопаузе [3].
Основная причина развития генитоуринарного синдрома — возрастное снижение эстрогенов в пре- и постменопаузе. Схожие симптомы могут испытывать женщины репродуктивного возраста по следующим причинам:
- приём препаратов для подавления синтеза гормонов (тамоксифен) при лечении миомы матки и эндометриоза;
- химиолучевая терапия;
- хирургическая менопауза;
- операция на шейке матки;
- преждевременная недостаточность яичников;
- гипогонадотропная аменорея;
- длительный приём глюкокортикоидов при системных заболеваниях соединительной ткани (системная красная волчанка, ревматоидный артрит) и синдроме Шегрена (аутоиммунные процессы в эпителии);
- аллергические реакции на контрацептивы или средства интимной гигиены с высоким щелочным значением pH;
- послеродовый период и лактационная аменорея [4][12].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы атрофического кольпита
Самый ранний симптом недостаточности эстрогенов — снижение увлажнённости влагалища, замечаемое при половом акте. Другие частые симптомы атрофического кольпита (вагинальной атрофии):
- сухость, зуд и жжение во влагалище;
- диспареуния (болезненные ощущения во время полового контакта);
- рецидивирующие вагинальные выделения (обильные, с неприятным запахом);
- кровянистые выделения во время полового акта;
- опущение стенок влагалища.
Симптомами атрофического цистоуретрита (эстрогендефицитных атрофических изменений в уретре и мочевом пузыре) являются:
- поллакиурия — учащение позывов к мочеиспусканию в течение дня (более 6-8 эпизодов) с уменьшением количества мочи;
- цисталгия — учащённое, болезненное мочеиспускание, сопровождающееся чувством жжения во влагалище в течение дня, боли в области мочевого пузыря и рези в уретре при мочеиспускании;
- никтурия — учащение позывов к мочеиспусканию в ночное время.
Симптомы атрофического цистоуретрита могут быть изолированными или сочетаться с недержанием мочи при напряжении.
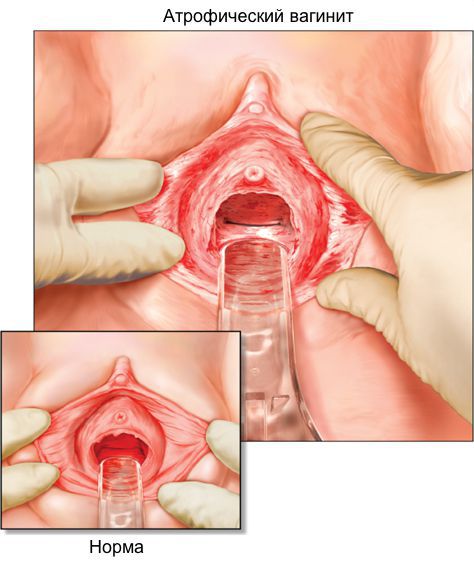
Признаки вагинальной атрофии наблюдаются у 15 % женщин в перименопаузе и у 40-75 % в постменопаузе. Частота различных симптомов неодинакова: сухость влагалища встречается у 55 % женщин; жжение и зуд — у 18 %; диспареуния — у 41 %; у 6-8 % женщин наблюдается повышенная восприимчивость к инфекционным заболеваниям органов малого таза [12].
На первый взгляд вышеуказанные симптомы не представляют существенной угрозы, однако значительно снижают качество жизни. При этом только каждая третья женщина знает о том, что эти жалобы обратимы, и только 25 % женщин получают медицинскую помощь [12].
Патогенез атрофического кольпита
В основе развития атрофических изменений при данном заболевании лежит изменение гормонального фона.
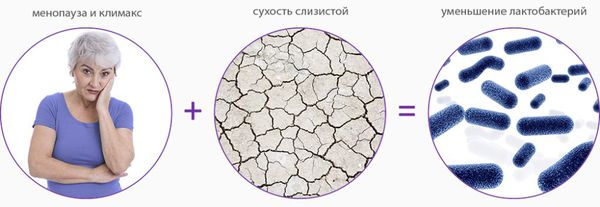
Дефицит эстрогенов блокирует деление эпителиальных клеток стенки влагалища, в результате чего угнетается клеточная пролиферация (увеличение числа клеток и рост ткани) и образование гликогена — питательной среды для лактобактерий. Это приводит к почти полному исчезновению этих бактерий и нарушениям влагалищного микробиома, так как именно кисломолочные бактерии поддерживают оптимальный уровень pH и подавляют рост патогенной и условно-патогенной флоры. В дальнейшем изменение баланса микроорганизмов ведёт к развитию воспалительных процессов.
Поскольку рецепторы к эстрогенам содержатся в эндотелии сосудов (сосудистой стенке) и нервных клетках, при заболевании снижается кровообращение, развивается ишемия тканей, появляются симптомы жжения, зуда и боли.
В связи с единым эмбриональным происхождением мочеполовой системы данные изменения затрагивают не только влагалище, но и уретру, мочевой пузырь, мышцы и связки тазового дна.
В патогенезе также играет роль уменьшение количества альфа- и бета-адренорецепторов в мочеиспускательном канале, шейке и дне мочевого пузыря (адренорецеторы контролируют процесс наполнения мочевого пузыря); изменение чувствительности мускариновых рецепторов к ацетилхолину (М-холинорецепторы отвечают за сокращение гладкой мускулатуры мочевого пузыря), снижение чувствительности миофибрилл к норадреналину (миофибриллы обеспечивают сокращение мышечных волокон) [4][16].
Классификация и стадии развития атрофического кольпита
Урогенитальные расстройства вместе с изменениями кожи и её придатков (морщины, ломкость ногтей, выпадение волос, появление пигментных пятен) относятся к средневременным проявлениям климакса в возрасте 55-60 лет и обычно возникают после ранних симптомов климакса (приливов, потливости, головокружений, сердцебиения). Но возможны и индивидуальные колебания по времени их появления и степени выраженности [6].
Различают три степени тяжести урогенитальных расстройств:
- лёгкая степень — сочетание симптомов атрофического вагинита и “сенсорных” симптомов атрофического цистоуретрита без нарушения контроля мочеиспускания: сухость, зуд, чувство жжения во влагалище, неприятные выделения, диспареуния, поллакиурия, никтурия, цисталгия;
- средняя тяжесть — сочетание симптомов атрофического хронического вагинита, цистоуретрита и недержания мочи при напряжении;
- тяжёлая степень — симптомы атрофического вагинита и цистоуретрита в сочетании с недержанием мочи при напряжении и эпизодами неудержания мочи при переполнении мочевого пузыря (периодическая невозможность контролировать выделение мочи).
Осложнения атрофического кольпита
При отсутствии лечения генитоуринального синдрома возможно развитие выраженных изменений. К осложнениям заболевания относятся:
- воспалительные процессы во влагалище (вагинит);
- воспаления органов малого таза — матки, маточных труб и яичников;
- уретрит;
- цистит (воспаление мочевого пузыря);
- пиелонефрит (воспаление в почках, развивается по восходящему пути);
- появление изъязвлений, пролежней, свищей в урогенитальной области;
- сращение слизистой влагалища;
- пролапс (опущение влагалища) с полным выпадением стенок и матки;
- нарушения мочеиспускания и дефекации [12].
Диагностика атрофического кольпита
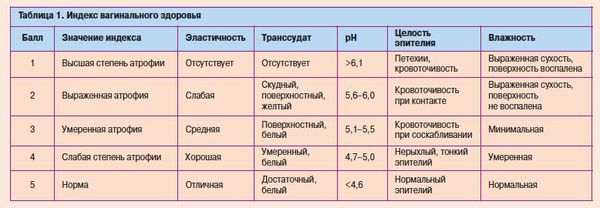
Диагностика урогенитальных расстройств основывается на данных анамнеза, осмотра и интерпретации симптомов. При осмотре легко заметна истончённая, ранимая слизистая; бледно-розовый, сухой, гладкий, без складок эпителий, при воспалении — локальные участки покраснений, кровоизлияний, выделения [12]. Для постановки диагноза используется индекс вагинального здоровья (VHI — vaginal heaith index, Bachmann, 1994) [7][12]:
К объективной диагностике атрофического вагинита относятся:
- определение pH вагинального содержимого;
- микробиологическое исследование (посев);
- микроскопическое исследование (мазок на флору);
- исключение инфекций методом ПЦР (полимеразной цепной реакции);
- цитологическое исследование;
- расширенная кольпоскопия.
При выявлении атипичных клеток у женщин с атрофией необходимо проведение терапии локальными эстрогенами в течение семи дней и повторное цитологическое исследование — для исключения или подтверждения онкологических процессов [12]. Атрофические изменения иногда могут имитировать онкологические изменения при проведении цитологии и показывать ложные негативные результаты. После проведения лечебного курса местными эстрогенами происходит улучшение трофики тканей и подобные изменения проходят, если не являлись злокачественными. Тем не менее, такие обследования необходимо повторять регулярно, так как риск появления онкологических заболеваний с возрастом увеличивается.
При урологических симптомах проводят общий анализ мочи, посевы мочи, УЗИ почек и мочевого пузыря, КУДИ (комплексное уродинамическое исследование), консультацию уролога. Для исключения кожных заболеваний при необходимости требуется консультация дерматолога.
Лечение атрофического кольпита
При наличии воспаления на фоне атрофии первым этапом проводится санация (устранение возбудителя инфекции), а затем — мероприятия по восстановлению микрофлоры и слизистой.
Лечение симптомов атрофии должно быть дифференцированным и индивидуальным.
При лёгких формах возможно местное применение негормональных лубрикантов. Положительным действием обладает половая жизнь на регулярной основе [13]. При отсутствии эффекта и более выраженных симптомах назначают терапию эстрогенами.
Согласно рекомендациям Международного общества по менопаузе, тренировка мочевого пузыря (поведенческая терапия, направленная на выработку головным мозгом контроля над мочеиспускательным рефлексом) эффективна при гиперактивном мочевом пузыре. Вагинальное применение эстрогенов более эффективно в отношении недержания, тогда как преимущества системной терапии эстрогенами при данном симптоме неочевидны [13][15][16].
Урогенитальные расстройства являются независимым показанием к назначению гормональной терапии. Лучше всего атрофические изменения нивелируют эстрогены для местного применения (эстриол). Препараты эстриола для местного применения имеют минимальную системную абсорбцию (концентрация в плазме не превышает 20 пг/мл), а положительный эффект наступает быстро — через 2-3 недели. При этом у гормональной терапии не выявлено негативного влияния на эндометрий при длительном наблюдении (от 6 до 24 месяцев).
В случае местного применения низкой дозы эстрогенов дополнительное использование прогестерона не требуется. Применение локальных эстрогенов у женщин с онкологическими заболеваниями требует особой осторожности и необходимости консультации онколога [12].
Эстрогены способствуют улучшению кровоснабжения влагалищной стенки, восстановлению функции слизистых оболочек урогенитального тракта, увеличивают количество лактобацилл и гликогена, поддерживают оптимальное количество коллагена, обеспечивающего достаточную толщину и эластичность эпителия, а также стимулируют секрецию иммуноглобулинов и повышают локальный иммунитет, препятствующий развитию рецидивирующей инфекции [12]. В настоящее время в России существуют препараты, содержащие только эстроген (свечи и крем, в составе которого присутствует антисептик хлоргексидин), эстроген-гестагеносодержащие капсулы с лактобактериями, а также вагинальные таблетки с эстриолом и лактобактериями.
К новым методам лечения умеренной и тяжёлой диспареунии относится одобренный FDA селективный модулятор эстрогеновых рецепторов — оспемифен для приема внутрь, но он имеет ряд противопоказаний и побочных действий.
Комплексное лечение различных расстройств мочеиспускания, помимо гормонотерапии, включает консультацию уролога и применение препаратов, оказывающих селективное действие на определённые рецепторы мочевого тракта (М-холинорецепторы, альфа-адренорецепторы, бета-3-адренорецеторы) [4].
С целью лечения недержания мочи могут быть использованы инъекции препаратов на основе гиалуроновой кислоты. Востребована и биоревитализация гиалуроной кислотой, в результате которой происходит увлажнение слизистой оболочки, повышение тонуса мышц, усиление либидо. Данные методики имеют временный эффект, так как с течением времени происходит расщепление гиалуроновой кислоты ферментом нашего организма.
Эффективно применение собственной плазмы крови человека, то есть тромбоцитарной аутологичной плазмы — биологического стимулятора процессов регенерации.
Особой популярностью в настоящее время в профилактике и лечении вагинальной атрофии, недержании мочи и опущения стенок влагалища пользуются лазерные технологии (интимный лазерный фототермолиз).
Методика безопасна, безболезненна, имеет короткий курс реабилитации, проводится амбулаторно. В результате происходит улучшение состояния кожи и тонуса мышц, слизистая оболочка восстанавливает эластичность и натуральную лубрикацию, увеличивается её толщина и мягкость за счёт процессов неоколлагенеза и новой васкуляризации.
Прогноз. Профилактика
При своевременной диагностике и лечении прогноз благоприятный — уменьшается выраженность генитоуринарного синдрома у 85 % женщин [4].
При выраженных нарушениях (III-IV степени выпадения половых органов, когда опущение выходит за пределы половой щели, появлении изъязвлений, пролежней, свищей, сращений слизистой, а также при отсутствии желаемого результата от консервативной терапии) проводится хирургическое лечение, однако оно в некоторых случаях может быть не полностью эффективным, иметь рецидивы и осложнения. Для улучшения прогноза на этапах подготовки к оперативным вмешательствам и после операции проводится консервативная гормональная терапия.
Профилактика развития генитоуринарного синдрома основывается на систематических осмотрах и своевременном назначении гормональной заместительной терапии после наступления менопаузы.
Источник
