Полипы мочевого пузыря код мкб
Полип уретры – доброкачественное новообразование мочеиспускательного канала. Код по МКБ10 – N34.2. Женщины страдают полипами уретры приблизительно в 1,5 чаще мужчин. Это объясняется анатомическими особенностями слизистой оболочки уретры. Врачи Юсуповской больницы диагностируют заболевание с помощью современных методов исследования.
Урологи индивидуально подходят к выбору метода операции удаления полипов в мочевом канале. До операции проводят антибактериальную терапию антибиотиками последнего поколения. Сложные случаи полипов уретры обсуждаются на заседании Экспертного Совета с участием профессоров и врачей высшей категории. Медицинский персонал внимательно относится ко всем пожеланиям пациентов.
Что называется полипом?
Слизистые ткани в оболочках органа в некоторых случаях могут разрастаться, расширяя свою площадь и образовывая наросты. Полипы в мочевом пузыре у женщин, как и у мужского пола, опасны, поскольку часто происходит их перерождение в опухоли злокачественной этиологии и развитие онкологии, а также в случае разрастания слизистых тканей на входе в мочеточник (полип мочеточника) образуется барьер для естественного оттока урины, образованной почками.
В случае выявления полипа в мочевом пузыре, диагноз и лечение требуют знаний его формы и размера, а также точного месторасположения.
Стеноз мочеточника у детей
Аномальное строение мочеточника у детей встречается чаще всего в комплексе с аномалиями почек, но также возможно их независимое возникновение и развитие. У ребенка часто возможны при этом осложнения в виде обструкций (стриктур), инфицирования и застоя урины, а также её недержание.
У детей аномальный диагноз можно подозревать, если обнаружен гидронефроз при обычном обследовании на УЗИ, или при физикальных осмотрах с целью выявления эктопического устья в мочеточнике. Но, как правило, аномалии у детей становятся заметны при воспалениях в мочеполовой сфере и развитии пиелонефрита.
Стеноз мочеточника может случиться в произвольном его участке, но обычно происходит возле почечных лоханок. В редких случаях поражается первичный мегауретер в уретеровезикальном сегменте. У детей сразу же возникает инфекционное воспаление, обструкция и гематурия. С возрастом у детей стеноз становится слабее.
Лечение возможно только хирургическим путем. При мегауретере у детей необходима реимплантация мочеточника, если растет их дилатация, обструкция или инфицирование. Если стеноз затронул лоханки, то необходима пиелопластика методом лапароскопии или с применением роботизированных методик.
Почему образуются наросты внутри мочевого пузыря?
Внутри стенок мочевого пузыря у женщин, детей и мужчин часто образуются полипы по следующим причинам:
- предрасположенность пациента на генетическом уровне к возникновению этого заболевания;
- сбой обмена веществ и процессов в органах и их тканях, особенно в мочевом пузыре, присутствие в организме хронических воспалительных процессов;
- длительное употребление табака, который провоцирует развитие полипов;
- плохая экологическая обстановка в месте проживания человека.
Из перечисленных факторов самым значимым является генетическая предрасположенность, при этом пациенту, обладающими сведениями о подобной болезни в семье, необходимо эту информацию использовать как указание к действию и как можно чаще обследоваться у врачей.
Полипы в мочевом пузыре у мужчин при обследовании чаще всего привязываются к возрасту пациента. В случае наследственных болезней необходимо понимать, что при появлении такой патологии у родственников в возрасте 40 лет, пациент при достижении этого возраста также должен проходить регулярный осмотр.
Ещё по теме: Как лечить склероз шейки мочевого пузыря у мужчин?
Симптомы заболевания
Клинические проявления обусловлены сопутствующими патологиями: пиелонефритом, мочекаменным литиазом, недостаточностью функционирования почек.
- Боли присутствуют в жалобах почти у всех больных со стенозом: по характеру: притупленные либо острые – по типу почечной колики;
- по локализации: в области поясницы либо в животе на стороне поражения мочеточника.
- Меняются характеристики мочи: выделяется малое ее количество;
- непрозрачная, мутная;
- источает дурной запах;
- имеет примесь крови.
- Симптомы интоксикации свидетельствуют о воспалительном процессе: фебрильная температура 39°-40°С к вечеру и ночью;
- сотрясающий озноб;
- сильная мышечная слабость;
- мускульные и суставные боли;
- сухость во рту, жажда.
- Повышение кровяного давления – почечная гипертония – характеризует недостаточность функции почек.
Поначалу может отмечаться только один признак, по мере нарастания застойных явлений симптоматика усугубляется.
Симптоматика
Образовавшиеся полипы в мочевом пузыре симптомы обычно не проявляют, поэтому пациент не знает о развитии заболевания в своём организме. Лечение сопутствующих болезней и их диагностика случайно выявляют эти наросты. При их перерождении в онкологические или приобретении патологией большого размера начинается разрушение образований, при этом больной отмечает ряд признаков:
- Выделяемая урина становится розового цвета, что указывает на открытии кровотечение в месте крепления к стенкам мочевого пузыря полипов. Кровь может быть визуально незаметна самому пациенту, но на лабораторном исследовании специалисты обнаруживают проявление гематурии;
- При локализации нароста на мочеточнике возникает проблема с движением урины из почек к мочевому пузырю, что пациентами ощущается как дискомфорт и проблемы с мочеиспусканием, также боли при деуринации. (Ошибочно часто воспринимают эти симптомы как цистит);
- Пациенты отмечают частое воспаление в мочевом пузыре с сопутствующими его симптомами.
Осложнения
Последствия нарушения проходимости канальца многообразны:
- накапливание мочи выше стриктуры может привести к растяжению, искривлению и перегибу канальца;
- полная обтурация угрожает разрывом мочеточника над местом стеноза;
- скопление мочи в благоприятных для развития инфекции условиях вызывает воспаление почки – пиелонефрит;
- учащаются рецидивы хронических болезней мочеполовой системы;
- увеличивается склонность к образованию конкрементов и возникновению мочевого литиаза;
- развивается гидронефроз – прогрессирующее расширение под давлением мочи почечных чашечек и лоханок, приводящее к атрофии почки.
В запущенных случаях почка перестает функционировать, разворачивается картина почечной недостаточности с отравлением организма продуктами метаболизма, которые в норме выводятся через почки.
Какие методы диагностики необходимы для обнаружения полипов?
Для выявления полипов используют следующие методы обследования организма пациента:
№ Полезная информация 1 ультразвуковые исследования, которые определяют саму патологию, ее размер, форму и структуру полипов 2 собирается моча пациента на лабораторное исследование по многим показателям, выявляющим проблемы в мочеполовой области 3 проводится цистоскопия, эндоскопический метод для уточнения сведений о наростах, при этом манипуляция определяет этиологию образования и исключает онкологию. В полость пузыря через мочеиспускательный путь вводится специалистами маленькая камера, передающая изображение внутренности органы на монитор. Таким образом, врач получает максимальную информацию о размерах и других параметрах наростов. Также происходит забор части тканей на биопсию 4 проводимая цистография также может послужить методом диагностики полипов. Обследование при помощи рентгенологического оборудования предполагает использование контрастного вещества, которое водят в мочевой пузырь. После его наполнения происходит осмотр, в ходе которого благодаря сильным контрастом становятся заметны любые образования на внутренних стенках органа Ещё по теме: Из-за чего появляются цилиндры в моче?
Как лечат полипы в мочевом пузыре?
При не очень больших размерах наростов они не мешают функционирование мочевого пузыря, в таком случае их можно не удалять оперативно, а просто регулярно наблюдать, контролируя изменение.
Оперативное лечение
Показания к хирургическому вмешательству, как правило, следующие:
- увеличение патологии, множественное образование наростов, изменение их размера в ходе наблюдений. При этом новообразование начинает проникновение в полость органы;
- выделение в урине крови, что указывает на кровотечение или некроз полипа в месте его соединения со стенками мочевого пузыря;
- образование наростов мешает естественному выводу жидкости из организма, располагаясь на входе в мочеточник, они закрывают просвет;
- в случае, когда новообразование перерождается в злокачественное и угрожает развитием онкологии.
Консервативное лечение
На данный момент в традиционной медицине не разработаны методы медикаментозного лечения или консервативной терапии новообразований в виде наростов на ножке в мочевом пузыре. Всем пациентам, кто старается следить за собственным здоровьем, необходимо придерживаться рекомендаций специалистов по изменению рациона и своих привычек, чтобы поддержать здоровье и не допустить рецидива после перенесенной операции по удалению доброкачественных образований.
Для этого необходимо исключать из рациона продукты с химическими компонентами, которые образуют в организме слизь, а также проводить комплексное лечение всех возникших воспалительных процессов. Специалисты народной медицины рекомендуют принимать настойки из чистотела, увеличить количество петрушки и укропа в ежедневной диете, а также стараться пить вместо чая и кофе травяные отвары.
Лечение
При лечении стриктуры мочеточникового канала используется оптическая уретротомия, пластические замещения с оперативным вмешательством, пластика и бужирование уретры.
Бужирование представляет собой принудительное растяжение или разрыв стриктурного участка металлическим стержнем, который обладает гладкими поверхностями разных диаметров. Его называют буж. Подобная процедура дает эффект кратковременный, за счет чего используется не так часто, как другие способы лечения. Бужирование делается урологом амбулаторно при использовании местной анестезии. В процессе манипуляции пациент ощущает болевые синдромы, также возможно занесение инфекции, усугубление стриктуры и обширное кровотечение.
Оптическая уретротомия делается цистоскопом, который при попадании в участок сужения производит рассечение. Этот способ гораздо эффективнее, чем бужирование, но может применяться только при сужениях диаметром не более половины сантиметра. При проведении манипуляции в стриктуру вставляется пружина, которая удерживает сужение в расширенном состоянии, в процессе чего слизистая прорастает в допустимом диаметре . Недостатком является возможность смещение установленного стента в мочеточнике или его перемещение с развитием осложнений.
Ещё по теме: Что представляет собой устье мочеточника?
Устранение сужение при помощи пластических методов делается для стриктур от 1 см и более. Проводится хирургическое вмешательство, когда поражённые ткани замещается здоровыми. Оперативное вмешательство для сшивания и сечения делается для стриктур от 1 до 2 см. Если сужение было выявлено в заднем отделе, рецидивы после манипуляции и происходят гораздо чаще.
Заместительная пластика при использовании тканей пациента с других участков позволяет лечить даже сложные случаи со стриктурами большой протяженности. Такое хирургическое вмешательство может проводиться только опытными урологами, которые обладают необходимым опытом и знаниями особых методик.
Лечение стриктуры мочеточника может проводиться различными методиками, которые зависят от квалификации уролога, расположения стриктуры, состояния пациента и других факторов.
Как хирурги удаляют полипы?
Удаление полипа мочевого пузыря и аналогичных доброкачественных образований выполняется при помощи эндоскопии и цистоскопа. Диатермокоагулятор является особым аппаратом, вводимым через мочевой канал в полость мочепузырного органа.
Этим приспособлением хирург выполняет операцию, поскольку на окончание прибора есть небольшая петля. Вся операция проходит под строгим контролем оборудования и видеонаблюдения. Полип в мочевом пузыре обхватывается петлёй, прогревается до определенной специалистами температуры, после чего производится отсечение образования от места его крепления в стенке.
За счёт повышенной температуры сосуды травмированный ткани запаиваются и ткань стенок в мочевом пузыре остается неповрежденной. Для больного эти действия остается лишь рассказами специалистов, поскольку в момент выполнения манипуляции он находится под общим наркозом.
Ещё по теме: Из-за чего появляются сгустки крови в моче?
Хирургическое вмешательство проходит с малым выделением крови, поскольку сосуды запаяны, и кровотечение не открывается. После такого удаления пациент должен в течение длительного времени обследоваться и наблюдаться у лечащего врача.
Восстановление после эндоскопических операций для пациентов отличается коротким периодом, при этом привычная активная жизнь начинается очень скоро. Специалисты рекомендуют после подобных манипуляций раз в полгода проводить регулярный осмотр, со временем переходя на частоту 1 раза в год.
Профилактика и прогноз
Стеноз развивается стремительно, особенно когда ему предшествует получение травмы. В пораженном месте образуется гематома, которую необходимо обнаружить и провести процедуру дренажа. При правильном проведении первой помощи, образование стриктур исключено. Любая, даже незначительная травма поясницы требует обращения к специалисту для осмотра и обследования. Важно избегать травмирования области таза при занятиях спортом. Важно использовать специальные защитные щитки, которые смогут смягчить удар.
Чем раньше после обнаружения стриктур будет проведена операция, тем лучше для пациента и тем меньше вероятность развития осложнений. Кроме того, это сократит восстановительный период, да и сама операция не будет столь болезненной. Важным моментом правильной реабилитации является соблюдение всех предписаний лечащего врача.
( 2 оценки, среднее 4.5 из 5 )
Источник
, . D10-D36: /0 D10 D10.0
: (D22.0, D23.0) D10.1 D10.2 D10.3 :
D10.4
:
D10.5
: :
D10.6 D10.7 D10.9 D11 :
D11.0 D11.7
D11.9 D12 , , [] D12.0 D12.1 D12.2 D12.3 D12.4 D12.5 D12.6
D12.7 D12.8 D12.9 [] :
D13 D13.0 D13.1 D13.2 D13.3 D13.4 D13.5 D13.6 : (D13.7) D13.7 D13.9 D14 D14.0 , :
D14.1
:
D14.2 D14.3 D14.4 D15 : (D19.-) D15.0 [] D15.1 : (D21.3) D15.2 D15.7 D15.9 D16 :
D16.0 D16.1 D16.2 D16.3 D16.4
: (D16.5) D16.5 D16.6 : (D16.8) D16.7 , D16.8 , D16.9 D17 : M885-M888 /0 D17.0 , D17.1 D17.2 D17.3 D17.4 D17.5 : (D17.7) D17.6 D17.7 D17.9 D18 : M912-M917 /0 : (D22.-) D18.0 D18.1 D19 : M905 /0 D19.0 D19.1 D19.7 D19.9 D20 :
D20.0 D20.1 D21 :
:
D21.0 ,
: (D31.6) D21.1 , D21.2 , D21.3 :
D21.4 D21.5 : :
D21.6 D21.9 D22 :
D22.0 D22.1 , D22.2 D22.3 D22.4 D22.5
D22.6 , D22.7 , D22.9 D23 : : :
D23.0 : (D10.0) D23.1 , D23.2 D23.3 D23.4 D23.5
:
D23.6 , D23.7 , D23.9 D24 : : :
D25 :
D25.0 D25.1 D25.2 D25.9 D26 D26.0 D26.1 D26.7 D26.9 D27 D28 : D28.0 D28.1 D28.2
D28.7 D28.9 D29 : D29.0 D29.1 :
D29.2 D29.3 D29.4 D29.7 D29.9 D30 D30.0 : :
D30.1 D30.2 : (D30.3) D30.3
D30.4 : (D30.3) D30.7 D30.9 D31 :
D31.0 D31.1 D31.2 D31.3 D31.4 D31.5
D31.6 : (D16.4) D31.9 D32 D32.0 D32.1 D32.9 D33 :
D33.0
: (D33.1) D33.1 D33.2 D33.3 D33.4 D33.7 D33.9
D34 D35 :
D35.0 D35.1 [] D35.2 D35.3 D35.4 D35.5 D35.6 D35.7 D35.8 D35.9 D36 D36.0 D36.1 : (D31.6) D36.7 D36.9 . 1. 2016 (ICD-10 Version:2016), -10. 2. . 3. -10. , . @gastroscan.ru . 4. II :
| |||
Источник
Полип уретры – это доброкачественное новообразование округлой формы на ножке, исходящее из эпителиального слоя стенки мочеиспускательного канала. Клинически проявляется болью, жжением в уретре, чувством механической преграды при мочеиспускании, иногда ‒ кровянистыми или гнойными выделениями, острой задержкой мочи. Диагностируется при осмотре и пальпации половых органов. При подозрении на уретральный полип, но отсутствии его в прямой видимости, проводится уретроскопия, УЗИ, уретрография. Лечение преимущественно хирургическое: трансуретральная резекция, криодеструкция, радиоволновое иссечение, электрокоагуляция.
Общие сведения
Полипы – вторые по частоте встречаемости (после папиллом) доброкачественные новообразования уретры у пациентов-мужчин и самые частые у женщин. По статистике, к врачам с данной патологией обращаются около 4% от всех урологических больных, или 400 человек на 10000 населения. С возрастом риск заболеваемости увеличивается. Пик приходится на 55-60 лет, чему способствуют перенесенные урогенитальные инфекции (хламидиоз, микоплазмоз), ухудшение кровоснабжения стенки уретры при генитальной атрофии. Встречаемость полипов у женщин в 1,5 раза выше вследствие особенностей анатомии женской мочевыделительной системы и общей склонности к развитию эпителиальных опухолей, особенно на фоне гормональных нарушений после менопаузы.
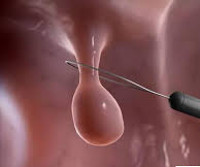
Полип уретры
Причины
Главный механизм развития уретральных новообразований – повышенная пролиферация клеток слизистой оболочки, возникающая как ответ на воздействие повреждающих агентов. Провоцирующими факторами формирования полипозных разрастаний выступают хронические стрессы, неправильное питание, нарушение режима сна, вредные привычки. Основными причинами возникновения полипов являются:
- Повреждения уретры. Патология развивается под воздействием физических, механических факторов. Повреждение уретры возможно в результате операций на мочеполовой системе или травмирования конкрементами при мочекаменной болезни, в гинекологической практике – во время прерывания беременности, трудных родов, осложненных разрывом промежности разной степени тяжести.
- Инфекции мочевыводящих путей. Инфекционный процесс всегда сопровождается воспалительной реакцией, которая приводит к снижению функции поврежденных клеток. Медиаторы и компоненты воспаления усиливают канцерогенез, инициируя образование опухолевых клеток и повышая их выживаемость, способность к проникновению в соседние ткани. К основным инфекциям, вызывающим образование полипов, относятся гонорея, хламидиоз, микоплазмоз, хронический уретрит неспецифической этиологии.
- Нарушения гормонального фона. По наблюдениям, образованию доброкачественных опухолей уретры более подвержены лица с эндокринной патологией (сахарным диабетом, гипотиреозом), женщины в периоде менопаузы. Постменопаузальное состояние характеризуется постепенным снижением функции женских половых желез и уменьшением выработки эстрогенов, обладающих стимулирующим влиянием на противоопухолевый иммунитет мочеполовой системы.
- Наследственная предрасположенность. В генетическом аппарате человека имеются участки, отвечающие за нормальное деление, дифференцировку клеток. При мутировании генов этих участков стимулируется продукция регулирующих белков неправильной структуры, не способных выполнять свои функции по контролю клеточной популяции. Патологические изменения генома передаются потомкам, поэтому наличие полипов уретры в анамнезе у родителей повышает риск заболеваемости у детей.
Патогенез
В настоящий момент не сложилось единого мнения о механизмах развития полипов. Чаще всего процесс манифестирует вследствие воспалительных, травматических, трофических повреждений слизистой уретры на фоне нарушения гуморального и клеточного противоопухолевого иммунитета. Это приводит к активной пролиферации тканей, снижению степени дифференцировки клеток и их невосприимчивости к апоптозу (физиологической гибели). Дополнительно нарушается взаимосвязь между слизистой оболочкой и ниже лежащими слоями уретры, а также уменьшается эффективность регулирующих механизмов эндокринной, нервной систем.
Ткань полипа содержит больше активно делящихся клеток (до 40%), чем обычная (5%), что обуславливает быстрый рост новообразования. С увеличением опухоли повышается процентное содержание недифференцированных, генетически поврежденных клеток, что при неблагоприятных условиях может привести к озлокачествлению – развитию рака уретры.
Классификация
Полипы уретры делятся на несколько видов в зависимости от этиологии, количества, строения тканей. Определение типа полипозного очага – важный момент при выборе дальнейшей тактики терапии. У мужчин полипы обычно локализуются в дистальном отделе мочеиспускательного канала или на выходе из него и представляют собой образование на ножке размером не более 0,5 мм. У женщин опухоли чаще формируются на задней стенке уретры, нередко распространяются на ткани влагалища и отличаются большим размером – от 1 до 10 мм. По типу клеточного строения выделяют 2 вида полипов:
- Фиброзный. Опухоль состоит из плотной соединительной ткани с минимальным количеством сосудов и железистых клеток. Чаще это единичное образование, развивающееся на фоне инфекционных, воспалительных процессов или при нарушении трофики тканей уретры. Отмечается медленный рост полипа, редкие случаи прорастания в соседние слои, низкий риск его озлокачествления. Подтипом фиброзного полипа является карункул уретры у женщин, также состоящий из эластической соединительной ткани, но хорошо васкуляризированный.
- Железистый. Представляет собой узелковое новообразование, состоящее из железистой ткани, в которую обильно прорастают сосуды. При гистологическом исследовании также обнаруживаются кисты ‒ полости, заполненные серозной жидкостью или секретом. Железистый полип чаще развивается при гормональном дисбалансе, отличается быстрым ростом и склонностью к инфильтративному проникновению в нижележащие слои уретры.
По этиологии процесса, вызвавшего образование патологического очага, выделяют воспалительные, неопластические (из атипичных клеток), гиперпластические (вследствие разрастания здоровой ткани) полипы. Вне зависимости от типа новообразования необходимо следить за его динамическим развитием. Риск перехода доброкачественного полипа в злокачественный существует всегда, особенно при быстром росте и большом размере опухолевого очага.
Симптомы полипов уретры
Доброкачественные опухоли уретры, в т. ч. полипы, развиваются чаще после 45 лет. В начальном периоде проявления отсутствуют полностью или незначительны: отмечается небольшое жжение при мочеиспускании, ощущение неполного опустошения мочевого пузыря. Нередко пациенты принимают симптомы за другое заболевание мочеполовой системы с похожей клиникой, например, цистит или уретрит. С увеличением размера полипа, присоединением воспалительных изменений симптомы нарастают, что вынуждает пациента обратиться к врачам.
Основные признаки патологии – трудности при мочеиспускании, боль, жжение в области уретры во время половых актов, при ходьбе. Возможно недержание мочи во время кашля, чихания, смеха, появление крови при прорастании опухоли в подслизистые слои мочеиспускательного канала. На поздних стадиях может присоединиться инфекция, которая, поднимаясь вверх по мочевыводящим путям, приводит к пиелонефриту и появлению гнойных выделений из мочеиспускательного канала.
Быстрый рост новообразования вызывает сужение просвета уретры. Полное перекрытие мочеиспускательного канала приводит к развитию острой задержки мочи, характеризующейся сильными режущими болями внизу живота, чувством распирания мочевого пузыря, симптомами общего недомогания. Патологическое состояние требует немедленного медицинского вмешательства – катетеризации мочевого пузыря, эпицистостомии.
Осложнения
Главной опасностью доброкачественного опухолевого процесса является его возможная малигнизация. Риск повышается при наследственной предрасположенности, наличии иных опухолевых очагов. Другое осложнение – развитие хронического цистита, уретрита или воспалительного поражения почек. Полип уретры снижает иммунитет мочевыделительной системы, делает ее более восприимчивой к инфекциям. Прорастание опухоли в сосуды приводит к нарушению целостности слизистой и кровотечению – гематурическому синдрому. У мужчин возможно появление гематоспермии (крови в эякуляте). Длительный хронический характер кровопотери ведет к развитию железодефицитной анемии.
Диагностика
Небольшой полип уретры в условиях отсутствия урологической инфекции не дает выраженной симптоматики, а имеющиеся проявления в виде небольшой боли или жжения в уретре неспецифичны. Обнаруживается урологами или гинекологами случайно на профилактическом приеме или во время обследования по поводу другой патологии со схожими симптомами. Диагностика полипа уретры включает в себя:
- Объективное обследование. Проводится сбор анамнеза и имеющихся жалоб, информации о ранее перенесенных заболеваниях выделительной системы, выявление генетической предрасположенности, осмотр половых органов. Визуально и пальпаторно полип мочеиспускательного канала имеет гладкую поверхность, мягкую структуру, розовый цвет без темных участков.
- Лабораторные методы. Из общеклинических исследований назначаются анализы крови и мочи для выявления признаков воспалительных процессов в организме. Производится забор биоматериала из уретры и влагалища с последующим проведением бактериологического анализа. Гистологическое исследование участка опухоли (биопсия) помогает вывить тип полипа, отличить доброкачественную опухоль от злокачественной.
- УЗИ мочевыделительной системы. Простой, безопасный, быстрый метод ранней диагностики уретральных полипов. Выявляет опухоли уретры и мочевого пузыря благодаря их отличной от здоровых тканей эхогенности, а также степень кровоснабжения. УЗИ-аппараты с функцией эластографии дополнительно оценивают микроструктуру новообразования, что делает исследование более точным.
- Эндоскопия мочевых путей. Цистоуретроскопия позволяет визуально определить состояние выделительных путей, мочевого пузыря, выявить наличие полипов, хорошо видимых на фоне неизмененной стенки канала. Также возможен забор материала для проведения гистологического исследования и выполнение простых терапевтических манипуляций (удаление конкрементов, орошение антисептиками очагов инфекции).
- Рентген. Уретрография – современный метод исследования, при котором мочеиспускательный канал заполняют жидким или газообразным рентгенконтрастным веществом. Через несколько минут выполняется серия рентгеновских снимков уретры, позволяющих оценить диаметр просвета различных ее отделов и наличие сужений, состояние слизистой, размер и локализацию новообразований.
Дифференциальная диагностика проводится с хорионэпителиомой, кондиломами, твердым шанкром при сифилисе, туберкулезным очагом, отличающимися клеточным строением, этиологией опухолевого роста или специфическим инфекционным возбудителем. В сложных случаях для дополнительной диагностики полипов используют МРТ малого таза, КТ с контрастом.
Лечение полипов уретры
При наличии сопутствующих заболеваний, небольших размерах образования без выраженной клинической картины и пожилом возрасте пациента лечение ограничивается наблюдением и терапией локального воспалительного процесса или коррекцией гормональных нарушений. Хирургическое вмешательство обязательно, если полип мочеиспускательного канала кровоточит, препятствует отхождению мочи, быстро растет. Основными методами проведения операций являются:
- Хирургическое удаление. При оперативных вмешательствах по поводу полипов наиболее часто используется клиновидное иссечение новообразования обычным скальпелем в пределах здоровых тканей. Манипуляция проводится под общим наркозом с последующим наложением швов. При расположении опухоли в труднодоступном месте или у основания уретры возможно использование эндоскопической техники. Таким способом удаляются преимущественно большие (от 1 см) или потенциально злокачественные полипы.
- Физическая деструкция. Применяется несколько видов воздействия на ткани полипа. При радиоволновом методе опухоль разрушается под влиянием направленного радиоизлучения высокой частоты, воздействие которого приводит к тонкому разрезу тканей. Поврежденные сосуды моментально коагулируются и не кровоточат. Радиоволновое удаление – современный безболезненный метод, не оставляющий рубцов и обеспечивающий быстрое восстановление тканей. Также применяется электрокоагуляция, лазерное удаление, криодеструкция полипов. Эти методы позволяют использовать местную анестезию, точно придерживаться границ опухоли, минимизировать повреждение здоровых тканей.
После операции пациенту устанавливается мочевой катетер на двое суток, чтобы агрессивная среда мочи не повредила операционную рану и не замедлила регенерацию. Иссеченная ткань полипа отправляется на гистологическое исследование для исключения малигнизации опухоли. Пациент нетрудоспособен 4-5 дней после операции, после чего может полноценно возвращаться к работе.
Прогноз и профилактика
При полном, своевременном иссечении полипа уретры прогноз благоприятный, риск рецидива минимален. Наличие признаков малигнизации требует регулярного наблюдения в течение нескольких лет. Профилактические мероприятия связаны прежде всего с интимной жизнью человека: необходимо исключить незащищённые контакты со случайными партнерами, но при этом половая жизнь должна носить регулярный характер. Важно соблюдение личной гигиены, своевременное опорожнение мочевого пузыря. Рекомендуется профилактическое обследование у уролога или гинеколога каждые 6-12 месяцев для раннего выявления возможного рецидива заболевания.
Источник
